Как понять что у тебя астма а не аллергия
Бронхиальная астма: симптомы и лечение, признаки у взрослых
Оглавление
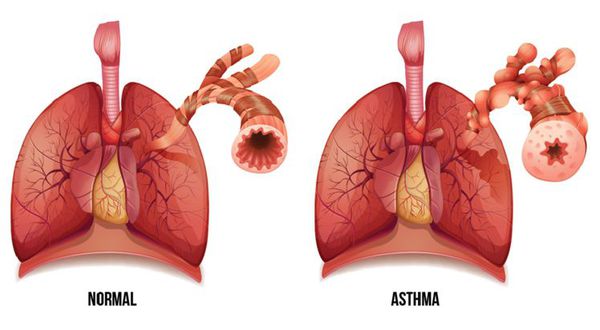
Бронхиальная астма является хроническим заболеванием бронхов. Она сопровождается отеком и спазмами слизистой оболочки, провоцирует нарушения дыхания и приступы удушья. Заболевание признано серьезной проблемой современности. Это неудивительно! В настоящий момент от него страдает до 8% взрослого населения мира. Умирает от бронхиальной астмы около 250 тысяч пациентов в год.
Что становится причиной заболевания? Какие признаки оно имеет? Как проходят диагностика и лечение? Давайте разберемся во всех вопросах.
Причины заболевания
Зачастую основной причиной бронхиальной астмы являются аллергены.
К распространенным относят:
Астма может развиться и на фоне работы на вредном производстве.
Важным звеном в развитии заболевания становятся различные микроорганизмы. Они также выступают в качестве опасных аллергенов. К угрожающим факторам развития патологии относят генетическую предрасположенность, переохлаждения и стрессы.
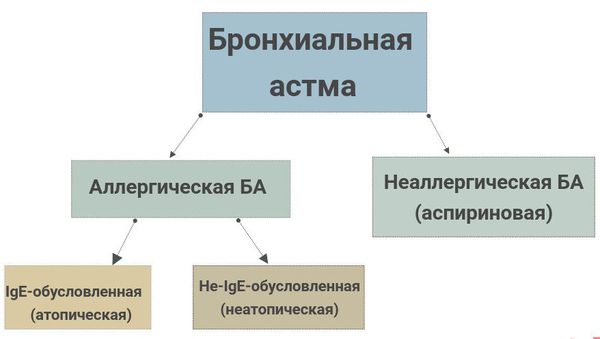
Классификация заболевания
В зависимости от причин различают несколько основных форм бронхиальной астмы:
Каждая форма бронхиальной астмы может иметь тяжелое, среднее и легкое течение, отличаться не только таким признаком, как частота приступов, но и другими. Существует поступенчатая классификация патологии:
Симптомы бронхиальной астмы
Основным признаком заболевания является приступ удушья. Обычно он происходит в 3 этапа:
Наличие заболевания можно заподозрить не только при возникновении приступов. Также к основным симптомам относят:
Кроме того, бронхиальная астма остро проявляется при контакте больного с дымом (в том числе сигаретным) и иными потенциальными аллергенами, при физических нагрузках, значительном изменении температуры в помещении или на улице, эмоциональном напряжении. Состояние пациентов обычно быстро улучшается после употребления противоастматических и антигистаминных средств.
Бронхиальная астма у детей
Данная патология встречается примерно в 5–10% случаев. Обычно развивается она в дошкольном возрасте. В некоторых случаях от приступов страдают малыши уже первого года жизни.
Интересно, что бронхиальная астма тесно связана с периодом полового созревания. В этот период возможно как уменьшение проявлений заболевания, так и их полное исчезновение или, напротив, усиление. Примерно в 70% случаев патология остается с человеком на всю жизнь. При этом при тяжелом течении она нередко становится причиной инвалидизации и серьезной гормональной зависимости.
Важно! Следует понимать, что бронхиальная астма у детей может быть успешно устранена (с точки зрения проявления симптомов). При этом на прогноз серьезно влияют период начала лечения и правильность его подбора. Именно поэтому важно как можно раньше обратить внимание на симптомы патологии и обратиться к врачу.
Бронхиальная астма у взрослых
Заболевание диагностируется у 4–10% жителей мира. Во взрослом возрасте бронхиальной астмой страдают преимущественно женщины. Заболевание может дебютировать как до 40 лет, так и после. Да, в настоящий момент врачи не располагают возможностями для успешного и полного излечения, но патологию можно контролировать. При правильном подборе препаратов и соблюдении пациентом всех рекомендаций врачей можно много лет жить без обострений и постоянных приступов в дневное и ночное время.
Диагностика заболевания. Выявление симптомов и причин бронхиальной астмы у взрослых и детей
Как правило, патология диагностируется пульмонологом. Опытному врачу достаточно ознакомления с жалобами пациента. Это обусловлено тем, что бронхиальная астма имеет достаточно ярко выраженную симптоматику.
Дальнейшая инструментальная и лабораторная диагностика направлена уже на определение степени тяжести заболевания и его причин.
Такая диагностика актуальна при подтверждении аллергической природы заболевания. Также она проводится в рамках мониторинга уже назначенной терапии.
К основным проводимым исследованиям относят:
К основным методам диагностики относят:
Важно! Диагноз «бронхиальная астма» должен ставиться исключительно врачом. Любая самостоятельная терапия без выяснения патологии и ее причин может быть опасной для пациента.
Методы лечения бронхиальной астмы
Следует понимать, что заболевание является хроническим и полностью избавиться от него невозможно. Но добиться длительной ремиссии удается в большинстве случаев, если пациент готов к терапии и соблюдению рекомендаций специалистов. Конечно, лечение требует самодисциплины и занимает много времени. Очень важно наблюдение за развитием патологии в динамике. Поэтому больному придется часто посещать клинику.
Медикаментозное лечение бронхиальной астмы
Проводится оно с применением двух основных групп препаратов:
Важно! Ограничиваться только симптоматическим лечением запрещено. Это обусловлено тем, что оно приносит лишь временное облегчение. Только базисная терапия оказывает воздействие на причину заболевания.
Дополнительно пациентам рекомендуют:
Также важно придерживаться специальной диеты и овладеть методикой рационального дыхания. Это позволит обеспечить длительные периоды ремиссии и сократить количество принимаемых препаратов.
Возможные осложнения
Если не проводить качественное и своевременное лечение бронхиальной астмы, она может осложниться не только эмфиземой легких, но и недостаточностью. В некоторых случаях возникает астматический статус, для которого характерны постоянные приступы удушья, практически ничем не купируемые. Это состояние нередко становится причиной летального исхода.
Профилактика
С целью предотвращения развития заболевания и обеспечения длительной и стойкой ремиссии необходимо придерживаться ряда рекомендаций. К основным относят:
Пациентам с бронхиальной астмой обязательно нужно:
Также в целях предотвращения повторения приступов больным рекомендуют хотя бы раз в год проходить оздоровительные курсы в санаториях.
Преимущества обращения в МЕДСИ
Бронхиальная астма понятным языком. Частые вопросы от коллег и пациентов.
Что такое Бронхиальная астма (БА). В настоящее время консенсус экспертов из разных стран дали определение астмы. Последняя редакция GINA 2019 приводит определение астмы без учета возрастных особенностей. БА — «гетерогенное заболевание, обычно характеризующееся хроническим воспалением дыхательных путей. Определяется историей респираторных симптомов, таких как свистящие хрипы, одышка, стеснение в груди, кашель, которые вариабельны по времени и интенсивности и сочетаются с обратимым экспираторным ограничением воздушного потока»[1]. Говоря простым языком — повторные хрипы и кашель в легких, возникающие по разным причинам называются астмой.
Изучению заболеваний органов дыхания посвящено огромное количество работ, выполненных различными специалистами. Полностью охватить все проблемы невозможно в короткой статье, но мы попытаемся коротко освятить последние представления от Бронхиальной астме с позиции практического врача, который сталкивается с проблемой каждый день. Педиатры, аллергологи, пульмонологи и терапевты занимаются терапией БА и рассматривают проблему со своей точки зрения. Основные специалисты, занимающиеся проблемой у детей — это аллергологи, т.к. астма в педиатрии почти всегда связана с аллергией. В взрослом возрасте количество хронических болезней накапливается и часто дополнительно нужен пульмонолог. В случаях, когда у пациента есть несколько аллергических заболеваний одновременно, специалист аллерголог может комплексно подойти к терапии пациента сразу назначить необходимый объем терапии и обследования.
Как часто встречается БА в России и в мире? По оценкам различных экспертов, бронхиальная астма (БА) является самым частым хроническим заболеванием легких у детей в странах с «западным» образом жизни и, вероятно, вторым по частоте у взрослых после хронической болезни легких, связанной с курением. По оценкам Всемирной организации здравоохранения (ВОЗ) и Global Asthma Network астмой страдает в разных странах до 15-20% популяции [2]. Российская Федерация по данным официальной статистики и Global Asthma Network имеет распространённость БА ≈ 3%, а это около 4-5 млн человек в нашей стране. Данные по региональной распространённости в РФ значительно отличаются. С 1990 года в РФ заболеваемость снизилась с 3719.74 до 2899.30 на 100 000 населения в 2017 г[2].
Можно умереть от астмы? К сожалению, да. Несмотря на усилия разных специалистов, подобные случаи все еще сохраняются. За последние 30 лет смертность значительно снизилась во всех регионах мира, независимо от экономического положения и составляет около 250 — 300 тыс. в год. Россия показывает хорошую позицию в рейтинге и динамику летальности. Показатели смертности остаются низкими на протяжении последних лет и сравнимы со странами Европы и Северной Америки: с 1990 по 2017 годы летальность снизилась с 4.93 до 1,23 на 100 тыс. населения.
Обращаем внимание коллег и пациентов! Тяжесть заболевания и смертность не связаны. Легкие пациенты, которые не наблюдаются, имеют сходные шансы погибнуть.
Среди основных причин (факторов риска) летальности и госпитализации пациента является:
Наблюдение у специалиста, информированность о своем заболевании и наличие под рукой медикаментов для оказания помощи – залог успеха при снятии обострения.
Если есть аллергический ринит, обязательно будет астма? В детском возрасте БА часто возникает после аллергического ринита и аллергического атопического дерматита, так называемый «атопический марш». Шансы заболеть БА повышаются если в семье есть родственники с установленным диагнозом астмы. Гены играют огромную роль в здоровье и развитии многих заболеваний, астма не исключение, однако, нередки ситуации, когда астма возникает впервые у взрослых и детей, ранее не имеющих аллергии и и астмы в семье [3,4].
Астма — это навсегда? Бронхиальная астма у детей на современном этапе не может рассматриваться как изолированное легочное заболевание, причиной которого является аллергия. В основе патогенеза БА лежит иммунное воспаление, зачастую имеющее неочевидные причины. Современная концепция персонифицированной медицины, требует индивидуального подхода к пациенту. У взрослых, если астма развилась после 40-50 лет, вероятно, симптомы будут сохраняться очень долго.
Тема «детской астмы» сложнее, потому что астма у детей имеет ряд особенностей, отличающих ее по патогенезу, течению и прогнозу. По причине становления иммунной системы астма может иметь волнообразное течение, симптомы могут исчезать почти полностью в период полового созревания и возвращаться позднее. До трети пациентов, отмечают астмы в детстве и ухудшение в зрелом возрасте после многих лет отсутствия жалоб и симптомов. Еще один вариант, появление симптомов только в периоды максимального напряжения – при физической нагрузке, вирусном заболевании массированном контакте с аллергеном[5–7].
Бывает аллергия без астмы и астма без аллергии?
Астма неоднородное заболевание. В последние годы принято считать, что существуют фенотипы — клинические варианты астмы.
Самый частый вариант — Аллергическая БА. Она начинается в детском возрасте, часто сочетается аллергическим ринитом, атопическим дерматитом у пациента и в семье. Иногда подобный фенотип называют астма с ранним (детским) началом. Это наиболее благоприятный вариант, хорошо поддается лечению. Аллергическая БА максимально часто встречается у детей школьного возраста и молодых взрослых. Наблюдается четкая зависимость обострений от контакта с аллергеном; в мокроте и крови преобладает умеренная эозинофилия, определяются положительные кожные пробы и высокая концентрация IgE в сыворотке.
Неаллергическая астма –не очень удачный термин. Эксперты объединяют в эту группу разнородные варианты заболевания легких, в тех случаях, когда найти аллерген не представляется возможным. Выделяют разнообразные варианты, объединенные незначимой ролью IgE в развитии обострений у пациента. Это очень разнородная группа пациентов, различного пола и возраста, в связи с чем, рекомендации и варианты будут обговорены особо с врачом для каждого случая. Обычно у этих пациентов ГКС менее эффективны и ответ на терапию развивается позднее. Среди препаратов оказывающих положительное влияние на количество обострений выделяют макролидные антибиотики, системные стероиды[5,8].
Кроме этого, бывает астма с фиксированной бронхиальной обструкцией, астма связанная с ожирением, с физической нагрузкой и вирусами. Чтобы разобраться во всем многообразии необходим специалист и обследование.
Какие обследования обычно назначают при астме?
Обязательных обследований при БА нет. Астма диагноз клинический и выставляется по совокупности признаков. В зависимости от клинической ситуации выполняют обследование на аллергены, чтобы подтвердить аллергическую природу болезни, исследуют уровень эозинофилов крови, мокроты, определяют эозинофильный катионный белок — маркер эозинофилов крови, оксид азоты выдыхаемого воздуха.
Крайне важно иметь представление о функции внешнего дыхания при астме. Спирометрия, спирография + тест с сальбутамолом поможет уточнить характер заболевания, доказать обструкцию.
Рентгенограмма и компьютерная томограмма легких нужны только для исключения пневмонии и других очаговых процессов. «Бронхитические» и «обструктивные» изменения на рентгенограмме диагнозу не помогают, поэтому подвергать ребенка лишней лучевой нагрузке без назначения врача не следует.
У детей раннего возраста астма может быть выставлена при исключении других причин для кашля либо при четкой обратимости и связи с аллергеном.
По этому модифицированному индексу если у ребенка есть несколько эпизодов свистящих хрипов в течение года (≥4 раз в год) и один из больших критериев (астма у родителей или атопический дерматит, аллеригческий ринит) а также 2-3 малых признака – аллергическая астма сохранится в более старшем возрасте,
Низкий риск сохранения аллергической астмы, устанавливался при наличии 1 из 3 больших критериев или 2 из 3 малых. – эти дети обычно перерастают аллергию.
| Большие критерии | Малые критерии |
| АСТМА у родителей | Пищевая аллергия |
| Атопический дерматит | 4% эозинофилов крови (0,3*10 9 /л) |
| Аллергический ринит | Свистящие хрипы на фоне ОРВИ |
Основная ценность API заключается, что он позволяет пересмотреть диагноз в случае неэффективности терапии и направляет диагностический поиск по альтернативному пути, позволяет спрогнозировать благоприятный исход обструкций. В настоящее время признается, что до 95% пациентов с отрицательным API не обнаруживают БА в старшем возрасте при условии наблюдения этих детей специалистом и тщательного обследования [10].
Поэтому важно выполнять рекомендованный объем обследования и наблюдаться у специалистов, занимающихся лечением аллергических заболеваний.
Как лечат бронхиальную астму?
Главенствующими принципами назначения терапии при астме в последние 25 лет является «ступенчатый» подход к терапии исходя из уровня контроля. Принцип заключается в том, чтобы пациент получал минимальные дозы препаратов, обеспечивающих его нормальное самочувствие и сохранение социальных функций. Каждая последующая ступень содержит возрастающие по дозе, стоимости и наличию побочных эффектов препараты, переход «на ступень вверх» осуществляется в случае отсутствия результата и появлении симптомов заболевания.
В связи с этим экспертам пришлось ввести понятие «контроля БА» и рисков обострений, которые провозглашаются в качестве целей терапии бронхиальной астмы.
Клинический контроль БА это состояние отсутствия симптомов заболевания.
У взрослого пациента с БА не должно быть:
Для детей младше 5 лет, применяют несколько модифицированные вопросы для определения контроля над БА:
Если у пациента есть 2 и более симптома – необходима срочная консультация врача и подбор терапии.
Чем лечат астму?
БА лечат 2 основными группами препаратов: ингаляционными стероидами и средствами, расширяющими бронхи. Другие препараты назначаются в особых случаях при наличии показаний.
В настоящее время препаратами выбора, обладающими значительным противовоспалительным потенциалом, являются ингаляционные глюкокортикостероиды (иГКС). Показано, что они эффективно уменьшают выраженность симптомов БА, улучшают качество жизни и функцию легких, уменьшают бронхиальную гиперреактивность, угнетают воспаление в дыхательных путях, снижают смертность, частоту и тяжесть обострении. ИГКС рекомендованы с 6 мес и очень безопасны по сравнению с риском удушья. Побочные эффекты ГКС бывают местные и системные.
Местные (осиплость голоса, грибок во рту и т.п.) – и быстро проходят, возникают редко при использовании правильной техники ингаляции и выборе правильного препарата.
К системным эффектам относится: влияние на рост, остеопороз, повышение давления. Важно, чтобы врач оценил необходимость терапии и назначил адекватную дозу препарата. Низкие дозы не обладают заметным негативный действием. Безопасные дозы применяются у 80-90% всех пациентов с астмой в детском возрасте. Пациенты после отмены препаратов быстро догоняют сверстников. Обратите внимание на своих знакомых – ни у кого с астмой значимых нарушений нет,
Короткодействующие β-агонисты: сальбутамол, фентерол применяются для быстрого снятия симптомов. Они крайне полезны при астме, но при неправильном применении, несоблюдении доз могут вызвать нарушения в работе сердца.
Какие есть высокотехнологические, новые методы лечения астмы?
Специалисты аллергологи владеют методиками назначения и применения терапии моноклональными антителами. В настоящее время доступны 5 молекул: омализумаб, дупилумаб, реслизумаб, меполизимаб, бентрализумаб. Эта терапия помогает в самых тяжелых случаях и способна помочь пациенту при условии правильного выбора препарата.
Помогает иммунотерапия при астме? Единственный метод, позволяющий специфически воздействовать нааллергическое воспаление, является аллерген специфическая иммунотерапия (АСИТ). АСИТ действует на множество патогенетических механизмов воспаления, стимулируя образование блокирующих антител и регуляторных клеток, препятствующих развитию аллергического иммунного ответа. В настоящее время доказанным является факт снижения потребности в медикаментах, уменьшение количества приступов, предотвращение множественной аллергии и в конечном итоге перехода ринита в астму. На фоне АСИТ астма протекает более мягко, уменьшается количество приступов и обострении. В РФ иммунотерапией астмы занимается врач аллерголог, к сожалению, пульмонологи не владеют глубоко этой методикой.
На настоящий момент в России зарегистрированы препараты против пыльцы растений (сорных и злаковых трав, деревьев), клещей домашней пыли. Препаратов против плесени и домашних животных на фармацевтическом рынке не представлено и АСИТ к этим аллергенам в РФ не проводится.
Длительность терапии АСИТ при рините и астме составляет несколько лет. Используются предсезонные курсы (зимой), предсезонно — сезонные (зима — весна) и круглогодичное назначение аллергена. АСИТ является наиболее эффективным методом терапии аллергических заболеваний.
Как часто следует посещать аллерголога при бронхиальной астме?
все пациенты с аллергическими заболевании нуждаются в динамическом наблюдении аллерголога и периодическом тестировании на аллергены с целью уточнения изменяющегося профиля сенсибилизации. Учитывая системный характер воспаления, детям с аллергическим ринитом при респираторных жалобах проводится спирография с пробой бронхолитиком. Пациентам с БА спирограмма проводится не реже 1 раза в год.
Лечитесь у специалистов.
к.м.н. Масальский Сергей Сергеевич, врач аллерголог – иммунолог.
1. GINA. Global Initiative for Asthma. Global Strategy for Asthma Management and Prevention, 2018. Available from: www.ginasthma.org // National Nurse. 2018th ed. GINA, 2018. 1–160 p.
2. Global Asthma Network. The Global Asthma Report 2018. Aukland, New Zeland, 2018. 92 p.
3. Shaaban R. et al. Rhinitis and onset of asthma: a longitudinal population-based study. // Lancet (London, England). Elsevier, 2008. Vol. 372, № 9643. P. 1049–1057.
4. Shakhova N. V., Kamaltynova E.M., Kashinskaya T.S. Diagnosis of Bronchial Asthma in Children 3–6 Years Old by Using Serum Periostin and Surrogate Markers of Eosinophilic Inflammation (Blood Eosinophils and Total IgE): a Cross-Sectional Study // Curr. Pediatr. 2019. Vol. 18, № 2. P. 118–124.
5. Busse W.W. et al. Biomarker Profiles in Asthma With High vs Low Airway Reversibility and Poor Disease Control. // Chest. American College of Chest Physicians, 2015. Vol. 148, № 6. P. 1489–1496.
6. Wickman M. et al. Childhood-to-adolescence evolution of IgE antibodies to pollens and plant foods in the BAMSE cohort. // J. Allergy Clin. Immunol. Elsevier, 2014. Vol. 133, № 2. P. 580–582.
7. Wenzel S.E. Emergence of Biomolecular Pathways to Define Novel Asthma Phenotypes. Type-2 Immunity and Beyond // Am. J. Respir. Cell Mol. Biol. American Thoracic Society, 2016. Vol. 55, № 1. P. 1–4.
8. Papadopoulos N.G. et al. International consensus on (ICON) pediatric asthma // Allergy Eur. J. Allergy Clin. Immunol. 2012.
9. Bao Y. et al. Risk Factors in Preschool Children for Predicting Asthma During the Preschool Age and the Early School Age: a Systematic Review and Meta-Analysis // Curr. Allergy Asthma Rep. 2017. Vol. 17, № 12. P. 85.
10. Brockow K. et al. Skin test concentrations for systemically administered drugs — An ENDA/EAACI Drug Allergy Interest Group position paper // Allergy Eur. J. Allergy Clin. Immunol. 2013.
Что такое бронхиальная астма? Причины возникновения, диагностику и методы лечения разберем в статье доктора Сергеева А. Л., аллерголога со стажем в 15 лет.
Определение болезни. Причины заболевания
Бронхиальная астма (БА) — это заболевание, характерным проявлением которого является хроническое воспаление дыхательных путей, респираторные симптомы (свистящие хрипы, одышка, заложенность в груди и кашель), которые варьируют по времени и интенсивности и проявляются вместе с вариабельной обструкцией дыхательных путей. [1]
БА занимает лидирующую позицию по распространенности среди населения. Если верить статистике, за 15 лет зафиксировано удвоение количества заболевших этой патологией.
На появление и развитие БА влияет ряд причин. Среди них: бытовые аллергены, условия труда, генетические причины и других факторы.
Бытовые аллергены
Условия труда
Согласно эпидемиологическим исследованиям, удельный вес бронхиальной астмы, возникающей под влиянием неблагоприятных факторов производственной среды, составляет от 2 до 15 %. Существует множество веществ, которые приводят к развитию профессиональной астмы. Среди них: фталаты, альдегиды, изоцианаты, металлы, зерновая и мучная пыль, флюсы, эпихлоргидрин, формальдегид, аллергены животных, смолы и древесная пыль, клеи, латекс.
Перечень профессий, у представителей которых чаще всего развивается профессиональная астма:
Генетические причины
К другим предрасполагающим факторам относятся:
Симптомы бронхиальной астмы
Характерные симптомы бронхиальной астмы:
Признаки бронхиальной астмы изменчивы по тяжести, частоте появления и зависят от контакта с различными аллергенами и другими триггерными факторами. Зависят они и от подобранного противоастматического лечения, количества и тяжести сопутствующих заболеваний. Чаще всего симптомы БА беспокоят в ночное время или в ранние утренние часы, а также после физических усилий, что приводит к снижению физической активности больных. Воспалительные изменения в бронхиальном дереве и гиперреактивность дыхательных путей выступают основными патофизиологическими признаками БА. [5]
Механизмы, вызывающие основные симптомы БА [5]
| Симптом | Механизм |
|---|---|
| Кашель | Раздражение рецепторов бронхов, сокращение гладкой мускулатуры бронхов |
| Свистящее дыхание | Бронхообструкция |
| Заложенность в груди | Констрикция мелких дыхательных путей, воздушные ловушки |
| Одышка | Стимулированная работа дыхания |
| Ночные симптомы | Воспалительный процесс, гиперреактивность бронхов |
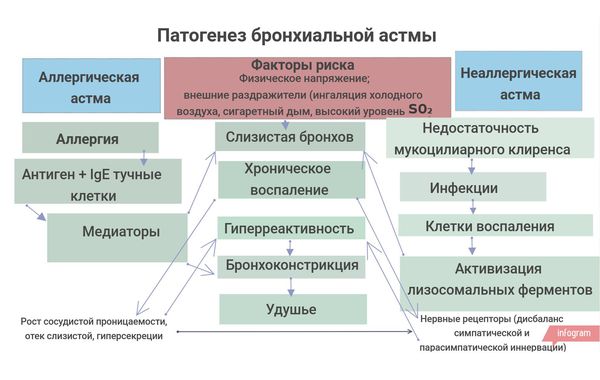
Патогенез бронхиальной астмы
Патогенез бронхиальной астмы можно наглядно представить в виде схемы:
Классификация и стадии развития бронхиальной астмы
Сегодня есть огромное количество классификаций БА. Ниже представлены основные, они помогают в понимании причин и необходимы для статистики. Кроме того, приведен современный подход в рассмотрении проблемы астмы, как выделение фенотипов астмы. [1] [6]
В России используется следующая классификация БА:
Классификация БА (МКБ-10)
| J45, J45.0 Астма с преобладанием аллергического компонента |
| аллергическая экзогенная |
| атопическая |
| Бронхит аллергический без доп. уточнений |
| Ринит аллергический с астмой |
| Сенная лихорадка с астмой |
| J45.1 Астма неаллергическая |
| идиосинкратическая |
| эндогенная неаллергическая |
| J45.8 Астма сочетанная |
| ассоциация с состояниями, упомянутыми в J45.0, J45.1 |
| J45.9 Астма без уточнения |
| астма поздно начавшаяся |
| астматический бронхит без доп. уточнений |
| J46 Астматический статус |
| астма тяжелая острая |
Приоритетное внимание сейчас уделяется персонализированной медицине, которая на данный момент не имеет возможности создания индивидуального лекарственного препарата и способов обследования или предупреждения развития заболевания для конкретного больного, но предложено выделять отдельные категории. Эти подгруппы больных называют фенотипами БА, характеризующимися особенностями в причинах, развитии, методах обследования и терапии. [1] [8]
На данный момент существуют следующие фенотипические формы БА:
Осложнения бронхиальной астмы
Если вовремя не поставить диагноз бронхиальной астмы и не подобрать терапию, которая позволит контролировать течение болезни, могут развиться осложнения:
Диагностика бронхиальной астмы
Бронхиальная астма представляет собой клинический диагноз, который устанавливает врач, учитывая жалобы, анамнестические особенности пациента, функциональные методы диагностики с учетом степени обратимости обструкции бронхов, специального обследования на наличие аллергопатологии и дифференциальной диагностики с прочими болезнями со схожими жалобами. Дебют развития заболевания чаще всего происходит в возрасте от 6 лет, реже после 12 лет. Но появление возможно и в более позднем возрасте. [9] Пациенты жалуются на эпизоды затрудненного дыхания ночью, в предутренние часы или связывают жалобы с эмоциональной, а иногда и физической перегрузкой. Эти симптомы сочетаются с затруднением дыхания, с нарушениями выдоха, «свистами» в груди, рецидивирующим кашлем с небольшим количеством мокроты. Эти симптомы могут купироваться самостоятельно или с использованием лекарственных бронхорасширяющих препаратов. Необходимо связать появления признаков БА после взаимодействия с аллергенными веществами, сезонность появления симптомов, связь с клиническими признаками насморка, присутствие в анамнезе атопических заболеваний или астматических проблем.
При подозрении на диагноз БА следует задать вопросы:
Специфические методы постановки диагноза
1. Оценка функции работы легких и степени возвратимости бронхиальной констрикции
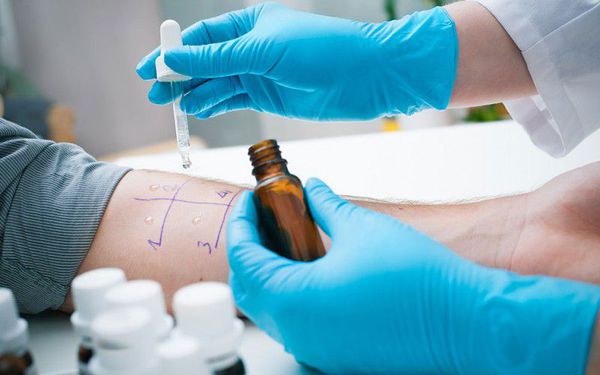
2. Аллергообследование. Подразумевает проведение аллергопроб на коже, тестов-провокаторов с некоторыми видами аллергенов, лабораторного исследования для выявления специфических IgE-антител. Наиболее распространенными являются кожные пробы, так как это простые методы по технике выполнения, достоверно точные и безопасные для пациентов.
2.1. Существуют следующие виды кожных аллергопроб по технике выполнения:
Чтобы проводить кожные пробы, необходимы данные из истории болезни пациента, свидетельствующие за однозначную связь жалоб и контакта с тем аллергеном или их группой в патогенезе болезни, IgE-зависимый тип аллергической реакции.
Кожное тестирование не проводится в случаях:
2.2. Провокационный ингаляционный тест. Эксперты Респираторного Общества из Европы рекомендуют проводить данное исследование. Перед исследованием проводят спирометрию, и если уровень ОФВ1 не снижается ниже отметки 70% от нормы, пациент допускается до провокации. Используют небулайзер, с помощью которого можно струей выдавать определенные дозы аллергена, и пациент делает несколько ингаляций с определенными разведениями аллергенов под постоянным контролем врача-аллерголога. После каждой ингаляции оцениваются результаты через 10 мин трижды. Тест расценивается как положительный при уменьшении ОФВ1 на 20% и больше от начальных показателей.
2.3. Методы лабораторной диагностики. Диагностика в лаборатории выступает неосновным методом. Проводится, если необходимо еще одно исследование для подтверждения диагноза. Основными показаниями для назначения лабораторной диагностики являются:
В лабораториях применяют следующие методы определения общего и специфического IgE — радиоизотопный, хемилюминисцентный и иммуноферментный анализы.
Самый новый подход к диагностике аллергических заболеваний на данный момент — это молекулярное аллергообследование. Оно помогает более точно поставить диагноз, рассчитать прогноз течения болезни. Для диагностики важно учитывать следующие нюансы:
Лечение бронхиальной астмы
К сожалению, современная медицина не может вылечить больного от бронхиальной астмы, однако все усилия сводятся к созданию терапии с сохранением качества жизни пациента. В идеале при контролируемой БА должны отсутствовать симптомы заболевания, сохраняться нормальными показатели спирометрии, отсутствовать признаки патологических изменений в нижних отделах легких. [1]
Консервативные методы лечения
Фармакотерапию БА можно разделить на 2 группы:
Препараты для купирования приступов следующие:
К препаратам для поддерживающей терапии бронхиальной астмы относят:
Для лечения бронхиальной астмы важны как лекарственные препараты, так и способы введения данных веществ в организм и дыхательные пути. Препараты могут назначаться внутрь per os, парентерально, ингаляционно.
Выделяют следующие группы доставки лекарственных препаратов через дыхательные пути:
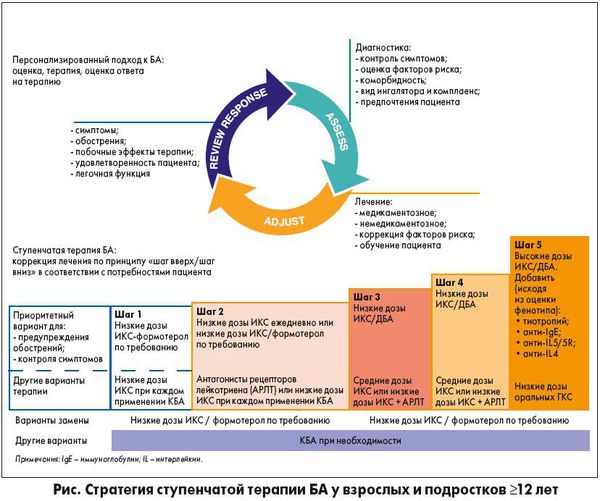
Европейские рекомендации по лечению астмы (GINA, 2019)
Европейскими рекомендациями предложен ступенчатый подход к лечению бронхиальной астмы. Выбор ступени зависит от степени выраженности симптомов. Увеличение выраженности при отсутствии контроля или при высоком риске обострений — подъём на ступень вверх.
Снижаться на ступень следует не ранее чем через три месяца стабильного контроля астмы. Снижение должно быть очень плавным — каждые три месяца уменьшать дозировку ингаляционных глюкокортикостероидов (иГКС) не более чем на 50 %.
Монотерапия короткодействующищими β2-агонистами (КДБА), по новым рекомендациям, не рекомендуется даже для устранения симптомов в связи с высоким риском обострений и смерти.
На второй ступени используют низкие дозы иГКС плюс ДДБА ежедневно. Лечение низкими дозами ингаляционных кортикостероидов (иКС) позволяет избежать обострений, улучшает качество жизни, уменьшает выраженность симптомов.
У взрослых стартовая доза бекламетазона дипропионата составляет 400 мкг, у детей — 200 мкг. Дети, получающие более 400 мкг иГКС, должны наблюдаться у педиатра.
Антилейкотриеновые препараты, как добавление к иГКС, применяются при наличии гиперчувствительности дыхательных путей, вирусозависимой астме и аллергическом рините.
При противопоказаниях к приёму длительно действующих β2-агонистов ( ДДБА) следует к иГКС добавить тиотропий бромид. Также его добавляют к комбинации иГКС и ДДБА при частых или тяжёлых обострениях.
При назначении высоких доз иГКС все пациенты, особенно дети, должны наблюдаться у специалиста по тяжёлой бронхиальной астме.
Для улучшения качества жизни, уменьшения выраженности симптомов и частоты обострений назначают омализумаб, меполизумаб, реслизумаб, бенрализумаб, дупиламаб. Назначение препаратов и подбор дозировки проводит врач.
При бронхиальной астме применяется дыхательная гимнастика по Бутейко, но она не уменьшает воспаление. Гимнастика состоит из серии упражнений, направленных на мышечное расслабление и уменьшение частоты дыхания, которое должно стать плавным и медленным, без глубоких и частых вдохов.
Таким образом, по новым рекомендациям следует:
Коронавирусная инфекция и бронхиальная астма
В связи с новой коронавирусной инфекцией рекомендовано по возможности уменьшить использование спирографии (метод оценки состояния лёгких путем измерения объёма и скорости выдыхаемого воздуха) и сократить лечение небулайзерами, заменив их на спейсеры с маской. По сравнению с небулайзером, спейсером проще пользоваться, он более компактный и эффективный.
Народные способы лечения
Прогноз. Профилактика
В современных условиях нет доказательств, что экологические, климатические факторы, нарушения питания могут ухудшать течение БА, и устранение этих триггеров поможет снизить тяжесть заболевания и уменьшить объем фармакотерапии. Требуется проведение дальнейших клинических наблюдений в этом ключе. [7]
Выделяют первичную профилактику. Она включает:
Вторичная профилактика включает:
За дополнение статьи благодарим Елену Лобову — врача-пульмонолога, научного редактора портала «ПроБолезни».