Как понять что забиты сосуды сердца
Атеросклероз сосудов сердца — симптомы, диагностика и лечение
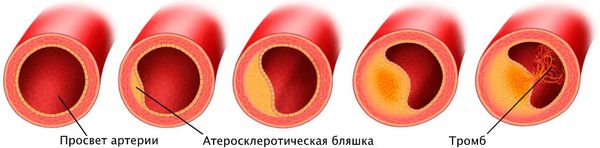
Атеросклероз сосудов сердца — это заболевание, при котором на внутренней стенке кровеносных артерий откладываются жиры, холестерин в форме бляшек, налетов. В следствие этого стенки утрачивают эластичность, становятся уплотненными. В итоге сосуды становятся твердыми из-за того, что на их стенках оседают жиры. Сосуд может полностью закрыться. Этому процессу сопутствуют нарушения свертываемости крови. У людей, страдающих от атеросклероза, появляется склонность к тромбозу.
Атеросклероз сосудов сердца симптомы
Симптоматика зависит от того, какой орган страдает больше всего от недостатка кровообращения. На начальной стадии особенных симптомов нет. Значительные проблемы с кровоснабжением, работой органов возникают, если просвет сердечной артерии закрывает проход на половину. К числу общих симптомов заболевания можно отнести:
Это системное заболевание. Соответственно, атеросклероз затрагивает крупные магистрали, по которым транспортируется кровь. Именно по этой причине проявления заболевания могут быть различными. Как правило, от атеросклероза страдает сердце, головной мозг, а также конечности.
Атеросклероз сосудов сердца причины
Диагностика
Профилактика атеросклероза
Профилактика атеросклероза включает следующие действия:
Атеросклероз сосудов сердца лечение
В большинстве случаев медикаментозного лечения достаточно для устранения атеросклероза. Лечение специальными препаратами комбинируют с назначением диеты, выполнением специальных физических упражнений. Среди назначаемых лекарственных средств выделяют следующие популярные группы: статины, ЖК-секвестранты, а также фибраты и препараты никотина. Для назначения эффективной терапии специалисты направляют пациентов на прохождение МРТ сердца в Москве.
Записаться на приём
Запишитесь на приём и получите профессиональное обследование в нашем центре
Атеросклероз: симптомы, диагностика, лечение
Атеросклероз – системное заболевание, при котором в первую очередь поражаются артерии. В стенке сосудов происходит отложение холестерина, вследствие чего образуются бляшки, препятствующие нормальному току крови.
Внутренние органы испытывают недостаток кислорода и питательных веществ, при медленном прогрессировании патологии их работа нарушается постепенно. В случае острого тромбоза с полным перекрытием кровотока возможно развитие тяжелых осложнений – инфаркта миокарда, инсульта, гангрены нижних конечностей и других опасных патологий.
Причины появления
Появление атеросклероза связано с нарушением обмена веществ в организме, дисбалансом липидов и избытком холестерина в крови. Важную роль играет и механическое повреждение стенки сосуда, способствующее атеросклеротическим отложениям и формированию бляшки в месте травмы.
Риск развития атеросклероза выше у мужчин в возрасте старше 45 лет, женщин после 55 лет или с ранним климаксом, а также среди лиц с семейной гиперхолестеринемией и отягощенной наследственностью, чьи родственники уже страдают данным заболеванием.
Классификация заболевания
Симптомы атеросклероза
Годами и даже десятилетиями заболевание может протекать без клинических проявлений. В дальнейшем наблюдаются признаки плохого кровоснабжения различных органов.
При атеросклерозе сердца пациента беспокоит «сжимающая» боль за грудиной при физической нагрузке – стенокардия напряжения, аритмия, ощущение сердцебиения, сопровождаемое одышкой, возможно развитие инфаркта миокарда.
В случае поражения брюшных сосудов могут присутствовать приступы боли в верхней и средней частях живота, которые сопровождаются повышенным газообразованием и запорами.
Атеросклероз артерий головного мозга проявляется в головокружении и кратковременных эпизодах потери сознания, шуме в ушах. При прогрессировании заболевания возможно развитие инсульта с его неврологической симптоматикой – головокружением, головной болью, нарушением координации и дезориентацией, онемением или слабостью мышц лица, руки или ноги одной стороны тела, внезапными нарушениями речи, зрительными расстройствами, продолжительным бессознательным состоянием.
Тромбоз сосудов нижних конечностей может приводить к онемению и изменению цвета кожи ног, ощущению ползания мурашек, болям в мышцах при ходьбе – «перемежающейся хромоте». В дальнейшем кожа становится тонкой и сухой, шелушится, ногти утолщаются, образуются трудно заживающие трофические язвы, появляются частые судороги.
Главный симптом поражения почечных артерий – неконтролируемое повышение кровяного давления, ведущее к устойчивой в отношении медикаментозных препаратов гипертензии.
Диагностика атеросклероза
Постановка диагноза основана преимущественно на результатах лабораторных анализов и данных инструментальных методов исследования. Беседа с пациентом лишь позволяет выявить факторы риска развития заболеваний и в совокупности с осмотром, а также консультацией других специалистов предположить, какие органы уже пострадали от заболевания.
Для визуализации атеросклеротических бляшек по показаниям применяется ангиография – рентгенологическое исследование с введением контрастного вещества. В случае подготовки к операции на сосудах сердца выполняется коронароангиография.
«Золотым стандартом» диагностики патологических изменений в артериях головного мозга и паренхиматозных органов считается спиральная компьютерная томография с контрастированием.
Часто таким больным рекомендована консультация офтальмолога. При офтальмоскопии глазного дна определяются признаки атеросклеротического поражения мелких ретинальных сосудов.
Лечение
Лечение атеросклероза начинается с коррекции рациона питания и изменения образа жизни. Всем пациентам рекомендованы снижение массы тела, умеренные физические нагрузки, отказ от курения и алкоголя.
Часто причиной атеросклероза служит алиментарный фактор, поэтому соблюдение диеты играет очень важную роль. Для снижения концентрации холестерина в крови важно избегать мясных бульонов, жирной, соленой, копченой пищи, полуфабрикатов, пряных, острых, жареных блюд, ограничить потребление поваренной соли.
Осложнения
Атеросклероз нижних конечностей опасен развитием гангрены, атрофии мышц, тромбоэмболией сосудов жизненно-важных органов в случае отрыва бляшки.
Кардиальные осложнения при поражении коронарных сосудов включают инфаркт миокарда, очаговую дистрофию сердечной мышцы, миокардиосклероз, коронаросклероз.
При обтурации мезентериальных артерий возможны явления ишемического колита и гангрены кишечника, а почечных – вторичной артериальной гипертензии. Церебральные последствия включают геморрагический и ишемический инсульт, транзиторные ишемические атаки, атеросклеротическое слабоумие.
Опасность для жизни пациента представляет аневризма аорты, разрыв которой в большинстве случаев заканчивается летальным исходом.
Профилактика атеросклероза
Пациентам, имеющим отягощенную наследственность и возрастную предрасположенность, рекомендуется скрининговое обследование для определения риска развития сердечно-сосудистой патологии. Оно нацелено на обнаружение лабораторных и генетических маркеров заболевания.
Профилактика атеросклероза включает контроль веса, правильное питание, достаточную физическую активность, отказ от вредных привычек, своевременное лечение хронических болезней.
Чистка сосудов: что это, и можно ли убрать холестериновые бляшки?
Вокруг так называемой «чистки сосудов» сложилось целая индустрия и немало мифов. Однако наши сосуды — не трубы, даже теоретически прочистить их, чтобы избавиться от холестериновых бляшек или отложений кальция совсем не так просто. А существует ли вообще «чистка сосудов», или это заблуждение и маркетинговый ход? Мы поговорили с нашим экспертом — кардиологом, врачом функциональной диагностики, кандидатом медицинских наук Котельниковой Анной Николаевной, чтобы узнать больше о профилактике и лечении атеросклероза. В преддверии Нового года и праздничного застолья будьте внимательны к своему питанию и берегите себя!
Чистка сосудов — что это?
В официальной медицинской терминологии не существует такого понятия, как «чистка сосудов» — это бытовой сленг, который вводит в заблуждение и создает путанницу. Убрать холестериновые бляшки, которые уже сформировались, и прочистить закупоренный сосуд как водопроводную трубу с помощью волшебного чистящего средства или «нанонитей», к сожалению, невозможно. Вокруг чистки сосудов уже сформировалась целая индустрия, однако препараты и процедуры, которые предлагают для решения проблемы не обладают доказанной клинической эффективностью, то же самое касается и народных методов. Восстановление функционального состояния эндотелия сосудов гораздо серьезнее чем детокс, уместный только для первичной профилактики закупорки сосудов. При атеросклерозе, когда сосуды сужены менее чем на 50%, существует риск тромбообразования, инфаркта или инсульта, врач назначает медикаментозную терапию (статины, антагонисты кальция и другие препараты). Однако и они не убирают бляшки, а уплотняют их, увеличивая таким образом просвет сосуда. Поэтому крайне важно придерживаться простых рекомендаций по профилактике атеросклероза.
В разговорном языке «чисткой» также называют кардиологические операции по расширению опасно суженного сосуда — ангиопластику, шунтирование, стентирование. Их методы различаются, но суть примерно одна и та же: в сосуд вводится катетер, а поврежденный, патологически суженный участок расправляется и укрепляется изнутри с помощью имплантов — специальных колец, пружинок или трубок. Необходимость в таких операциях возникает, если атеросклеротическая бляшка более чем на 50% закрывает просвет сосуда (артерии). Когда кровоснабжение настолько нарушено, к клеткам и органам не поступают кислород и питательные элементы, а жизнь человека может висеть на волоске. Бывает, что сосуд или артерия закупорены тромбом — человек неожиданно чувствует сильную усталость вплоть до потери сознания, учащенное сердцебиение, подозрительные боли (головные, в области сердца), задыхается, а кожа бледнеет. Такие состояния считаются острыми, и в качестве «чистки» применяется процедура тромболизиса специальными препаратами в амбулаторных условиях. После стентирования, шунтирования или ангиопластики кровоснабжение восстанавливается, однако необходимо принимать специальные препараты и наблюдаться у кардиолога.
Почему закупориваются сосуды?
Сосуды закупориваются по разным причинам, но чаще всего это происходит из-за холестериновых бляшек и отложения солей кальция (кальциноз). Механизм формирования таких закупорок сложнее, чем кажется, и он стоит за нашими бытовыми привычками — даже самыми безобидными на первый взгляд. Например, когда мы едим сильно соленую пищу, происходит сгущение крови и задержка жидкости — артериальное давление увеличивается. Когда мы испытываем стресс, вырабатываются гормоны адреналин и норадреналин — происходит сужение ключевых сосудов, а давление увеличивается, поскольку количество крови, которое необходимо протолкнуть сердцу, остается неизменным. В В обычном здоровом состоянии сосуды справляются с такими нагрузками, но со временем могут начаться серьезные проблемы, и это не только гипертоническая болезнь.
Причины атеросклероза
Дело в том, что из-за систематических дополнительных нагрузок на стенках артерий могут образоваться микроповреждения. Поврежденные ткани опухают. Клетки, отвечающие на воспаление (например, лейкоциты), скапливаются вокруг повреждения, а жир и холестерин, которые плавают в крови, тоже к ним цепляются — формируется холестериновая бляшка. Избавиться от нее совсем неинвазивными способами уже невозможно. Стенки сосудов при этом грубеют и истончаются — это патологическое состояние называют атеросклерозом, который в свою очередь может привести к ишемической болезни и вызывает необходимость в «чистке сосудов».
Таким образом, важно не просто правильно питаться, но и поддерживать функциональное состояние сердечно-сосудистой системы.
Хороший и плохой холестерин
Существует несколько видов липопротеидов (холестеринов). Плохими считаются липопротеиды низкой плотности (ЛПНП), но есть еще и хороший — липопротеиды высокой плотности (ЛПВП). Последний работает почти как антагонист плохого холестерина, позволяет контролировать липидный обмен — помогает в транспортировке веществ и детоксикации организма от плохого холестерина. Ниже мы расскажем, как поддерживать правильный баланс ЛПНП — ЛПВП и на что еще необходимо обратить внимание.
Профилактика атеросклероза сосудов
Избегайте продуктов с высоким уровнем холестерина
Ограничьте в рационе продукты животного происхождения с высоким содержанием холестерина: сало, жирное мясо, субпродукты, жирные молочные продукты и цельное молоко, яичный желток. Это не значит, что нужно совсем отказаться от белков и жиров животного происхождения. В меню должны преобладать овощи и фрукты, сложные углеводы и злаковые волокна, особенно клетчатка. Важно контролировать уровень сахара и не злоупотреблять сладким и мучным — шоколадные батончики и снеки лучше заменить на сладости из сухофруктов и орехи, и организм скажет вам спасибо.
Способ приготовления блюд тоже играет важную роль — прежде чем положить мясо или яичницу в масло на раскаленную шипящую сковородку, подумайте, возможно его лучше приготовить на пару? Нельзя? Хорошо, но для жарки лучше используйте растительные масла, например, оливковое.
Мы получаем холестерин из 2 основных источников. Большую часть холестерина (около 1 г в день) производит наша печень — и этого достаточно. Другую часть мы получаем непосредственно из пищи.
Занимайтесь спортом — тренируйте сердце и сосуды
ВОЗ рекомендует уделять физической активности не менее 150 минут в неделю. Во время тренировок происходит детоксикация организма, а сосуды укрепляются — это тоже своеобразная «чистка сосудов».
Даже после перенесенного стентирования / шунтирования можно заниматься спортом и даже бегать марафон. Однако таким пациентам сначала довольно продолжительное время нужно принимать препараты и наблюдаться у врача. Пациентам с сердечно-сосудистыми заболеваниями необходимо рассчитать допустимый уровень физической нагрузки и подобрать ее оптимальный вариант. Для этого существует велоэргометрия, которая позволяет снять нагрузочные пробы на аппарате, похожем на велосипед со специальными датчиками.
Проверьте свой уровень холестерина
Раз в год рекомендовано сдавать специальный анализ крови — липидограмму, чтобы посмотреть, есть ли повышение уровня общего холестерина или его фракций. Таким образом возможно своевременно понять, все ли хорошо с липидным обменом или необходима его медикаментозная коррекция.
Первичная профилактика атеросклероза закупорки сосудов также предполагает посещение кабинета терапевта или кардиолога 1 раз в год, даже если нет жалоб.
Вылечите пародонтоз, контролируйте уровень сахара и массу тела
В нашем организме все взаимосвязано. Доказано, что пациенты с пародонтозом, как пациенты с сахарным диабетом и избыточным весом, более предрасположены к атеросклерозу.
В 2019 году было опубликовано исследование «Metabolic syndrome and periodontal disease: An overview for physicians» (Srivastava M.C, Verma P.K.) с важными и очень интересными выводами. У пациентов с плохими зубами и предрасположенностью к атеросклерозу интенсивная пародонтальная терапия уже через 2 месяца показала значительное снижение уровня c-реактивного белка, интерлейкина-6 и холестерина липопротеинов низкой плотности.
Измеряйте артериальное давление
Абсолютной нормой артериального давления взрослого человека считается показатель 120/80 мм ртутного столба, но в зависимости от индивидуальных особенностей организма возможны отклонения.
Контролируйте уровень кальция и баланс питательных веществ в организме
Ежедневно рекомендовано дополнительно принимать Омега-3 — в организме эти полезные жирные кислоты самостоятельно не синтезируется — и нужно есть очень много морепродуктов и салаты заправлять только льняным маслом, чтобы этот дефицит восполнить. Полиненасыщенные жирные кислоты Омега 3 — основа не только для крепких и чистых сосудов, но даже строительный материал для мозга. Среднестатистическому взрослому человеку в сутки рекомендовано 250 мг Омега 3 в течение всей жизни.
Витамин К3 препятствует тому, чтобы кальций вымывался из костей и осаждался на стенке сосудов. Больше всего К₂ содержится в продуктах ферментации: сыре и кисломолочных продуктах.
Также для сосудов крайне важны Витамин D и С, коэнзим Q10.
Соблюдайте питьевой режим, откажитесь от вредных привычек и высыпайтесь
Пейте чистую отфильтрованную воду в течение дня — около 1,5 л.
Допустимая норма алкоголя в день, которая еще не вредит вашему сердцу и сосудам — 1 бокал красного вина хорошего качества, от курения лучше совсем отказаться.
Извлечь максимальную пользу от сна можно в том случае, если вы спите все 7-8 часов в комфортной обстановке, без света и гаджетов, а просыпаетесь только по будильнику или без него.
Женщинам и мужчинам старше 40 лет
Пациентам старшей возрастной группы следует быть особенно внимательными к состоянию сердечно-сосудистой системы и первичной профилактике атеросклероза. По статистике, мужчины более подвержены этому заболеванию, и важную роль в этом играют гормоны.
В репродуктивный период в яичниках женщины вырабатываются половые эстрогены, которые регулируют содержание жиров в крови и препятствуют отложению холестерина на стенках сосудов, то есть защищают организм женщины от атеросклероза.
Во время менопаузы происходит угасание функции яичников, они перестают продуцировать эстроген, его содержание в крови резко падает. Это приводит к тому, что сердечно-сосудистые заболевания у женщин после менопаузы появляются в 5 раз чаще, чем до неё.
Поэтому в этом возрасте рекомендовано обратиться к гинекологу-эндокринологу, который может назначить менопаузальную гормональную терапию, если это необходимо. МГТ может не просто улучшить качество жизни и продлить ее, но и сохранить красоту изнутри.
Врачи центра кардиологии клиники Пирогова оказывают квалифицированную помощь пациентам, в вопросах лечения атеросклероза, профилактической диагностики, а также восстановления после стентирования, шунтирования, перенесенного инфаркта.
Записаться на прием к кардиологу или непосредственно к доктору Котельниковой Анне Николаевне можно через наш сайт.
Что такое стеноз коронарных артерий? Причины возникновения, диагностику и методы лечения разберем в статье доктора Тарасовой Анастасии Николаевны, кардиолога со стажем в 15 лет.
Определение болезни. Причины заболевания
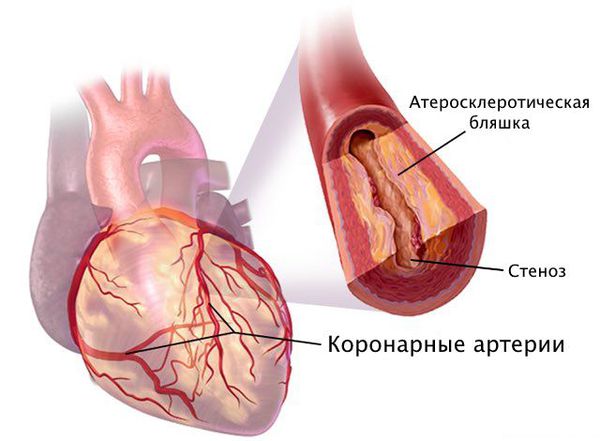
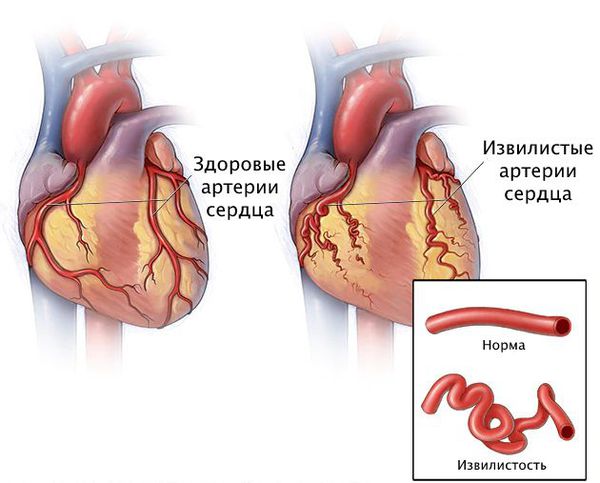
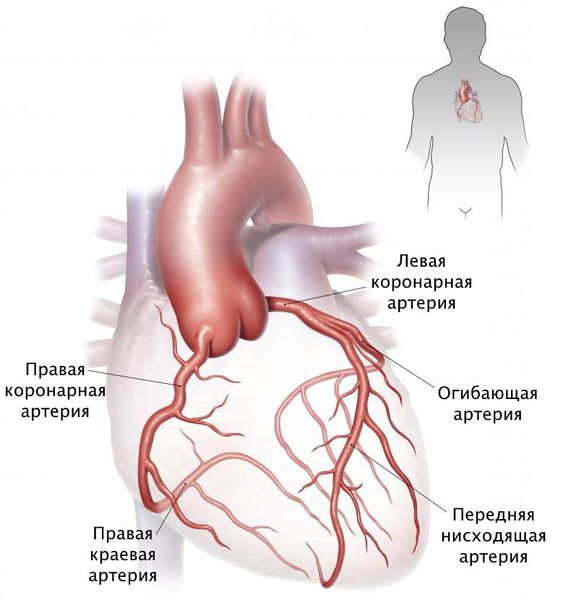
Стеноз коронарных артерий — это стойкое сужение просвета сосудов, по которым к сердцу поступает кислород и питательные вещества, необходимые для его нормальной работы. При сужении этих артерий сердце продолжает работать в обычном режиме, но постепенно перестаёт справляться со своими функциями в полной мере, из-за чего начинает страдать весь организм: нарушается объём циркулирующей крови, состояние сосудов и внутренних органов.
К основным причинам сужения сердечных артерий относятся:
Р едкие причины сужения сердечных артерий:
К факторам риска относятся:
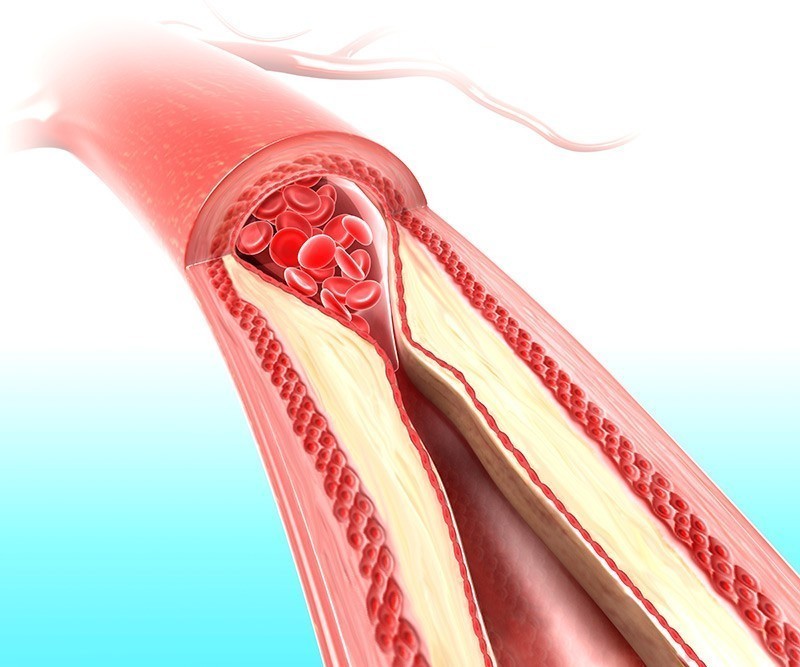
Наиболее частая причина стеноза — атеросклероз. С возрастом холестериновые бляшки прикрепляются к внутренней стенке сосуда, увеличиваются и значительно сужают его просвет, тем самым затрудняя движение крови.
Симптомы стеноза коронарных артерий
Болезнь часто проявляет себя не сразу, так как развивается стеноз довольно медленно и долго — десятки лет.
На ранних этапах симптоматика размытая. Нередко признаки болезни проявляются только во время физических нагрузок. В таком случае присутствует:
При развитии хронической сердечной недостаточности к этим симптомам присоединяется отёк ног.
При прогрессировании стеноза происходит полное закупоривание артерии, вызывая некроз сердечной мышцы, т. е. гибель отдельных участков сердца. Это приводит к инфаркту миокарда и острой сердечной недостаточности. В таком случае загрудинная боль становится ещё сильнее, артериальное давление падает ниже 90 мм рт. ст. или на 30 мм рт. ст. ниже нормы, пациента «бросает в пот», ему не хватает воздуха, возникает слабость, тревога, нарушается сердечный ритм. Возможна потеря сознания вплоть до смертельных исходов. Эти симптомы могут наступить молниеносно или развиваться в течение нескольких часов или дней.
Почему признаки стеноза чаще проявляется только при физической нагрузке?
Дело в том, что при хронической ишемии сердца, которая развивается на фоне стеноза, организм начинает активно использовать компенсаторные механизмы: в кровотоке возникают обходные пути, которые без определённой физической нагрузки полностью или частично сглаживают проявления стеноза.
Патогенез стеноза коронарных артерий
Патогенез стеноза при атеросклерозе связан с атеросклеротической бляшкой. Её увеличение уменьшает просвет артерии и снижает кровоснабжение сердца.
Поражение сердечных сосудов при атеросклерозе начинается с повреждения сосудистой стенки и увеличения концентрации в крови «плохого» холестерина — липопротеинов низкой плотности. Эти причины приводят к скоплению липопротеинов в области трещины стенки сосуда. Сливаясь между собой, они срастаются слоем соединительной ткани.
Выделяют три стадии развития атеросклероза:
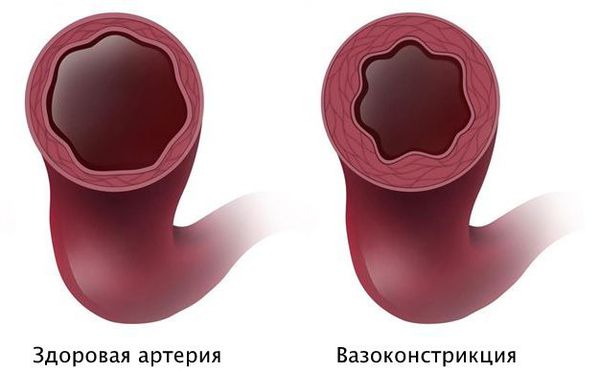
Вероятно, атеросклероз нарушает функциональное состояние артерий или вызывает склеивание тромбоцитов с выделением тромбоксана, который способствует вазоспазму — непроизвольному сокращению мышечного слоя артерии.
В то же время, при атеросклерозе без признаков стеноза вазоспазм может привести к значимому снижению кровотока. Кроме того, вазоспазм бывает причиной тяжёлых аритмий у людей с неизменёнными коронарными артериями.
Патогенез стеноза при спазме коронарных артерий связан с повышенной склонностью к вазоконстрикции — сужению просвета из-за временного гипертонуса сосудистой стенки. Возникающий вазоспазм способствует локальному склеиванию тромбоцитов и развитию инфаркта миокарда.
Короткий интенсивный спазм артерии может быть сле дствием дисфункции эндотелия, когда внутренняя оболочка сосуда не может нормально выполнять свои функции.
К другим факторами развития спазма относят:
Классификация и стадии развития стеноза коронарных артерий
Стенозы коронарных артерий различают по локализации и степени сужения.
По локализации выделяют:
По степени сужения артерий различают:
Осложнения стеноза коронарных артерий
Сужение сердечных артерий может проявиться в виде стабильной/нестабильной стенокардии или безболевой ишемии миокарда — гипоксии сердца. Без адекватного лечения стеноз может вызвать инфаркт миокарда и острую сердечную недостаточность с летальным исходом.
Стенокардия — это приступы боли или сдавления за грудиной с иррадиацией в область челюсти, шеи, левой руки, предплечья и живота. Этот приступ провоцируют:
Безболевая ишемия миокарда проявляется в виде сильной утомляемости и одышки. Иногда провоцирует развитие сердечной недостаточности. В патогенезе такой ишемии не исключена роль генетической недостаточности рецепторов восприятия боли — ноцицепторов.
Нестабильная стенокардия включает в себя:
Вазоспастическая спонтанная стенокардия возникает из-за спазма коронарных артерий, чаще в состоянии покоя. Как правило, вазоспазм развивается в поражённых, суженных атеросклерозом артериях в связи с их повышенной чувствительности к сосудосуживающим воздействиям. При этом на ЭКГ не появляются признаки инфаркта миокарда, хотя клинические проявления этой болезни схожи с симптомами такой стенокардии.
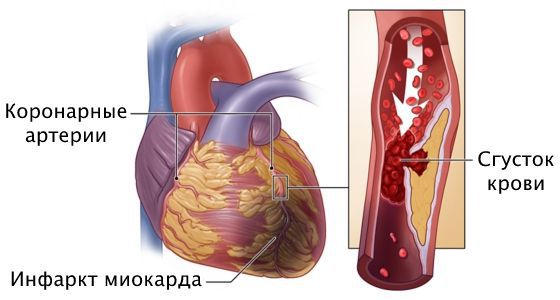
Инфаркт миокарда — это омертвение участка сердечной мышцы из-за острого нарушения кровоснабжения. При развитии этого осложнения самочувствие человека резко ухудшается, загрудинная боль усиливается, длится 20 минут и больше, возникает одышка, падает артериальное давление, проступает холодный пот, нарушается сердечный ритм, кожа бледнеет, человек может потерять сознание. Требуется экстренная госпитализация в отделение реанимации или кардиологии. Промедление чревато летальным исходом.
Причина инфаркта — стремительная закупорка сердечной артерии. Этому событию предшествует атеросклероз с вазоспазмом, тромбоз, эмболии или воспаление стенок артерий.
Диагностика стеноза коронарных артерий
Во время опроса пациента врач должен обратить внимание на характер и локализацию боли, её провоцирующие факторы, связь с физической нагрузкой, эффективность приёма нитратов для купирования боли и т. д.
Однако зачастую стеноз коронарных артерий протекает бессимптомно и проявляет себя только при остром тромбозе. Поэтому в диагностике болезни важны клинические данные и инструментальные методы исследования:
Перед коронарографией обязательно проводятся нагрузочные тесты и стресс-ЭхоКГ. Они помогаю определить, нужна пациенту эта процедура или нет.
Нагрузочные тесты включают велоэргометрию и тредмил-тест. Они представляют собой запись ЭКГ во время бега на беговой дорожке или езды на велотренажёре. Это позволяет оценить изменения ЭКГ на фоне физической нагрузки.
Стресс-ЭхоКГ — ультразвуковое исследование сердца во время нагрузки: медикаментозной или физической. Медикаментозная нагрузка показана пациентам, которые не могут перенести другой вид нагрузки. Она включает приём специальных препаратов, например добутамина.
Выявить стеноз коронарных артерий также помогают:
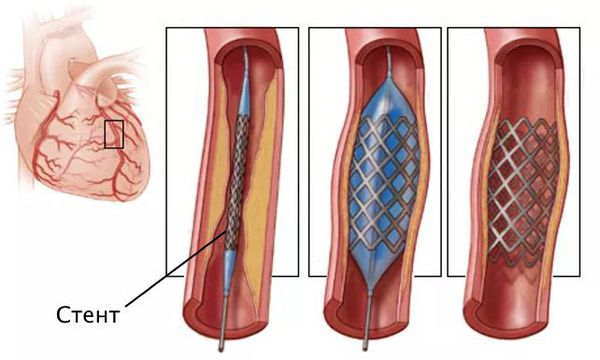
При подтверждении ишемии выполняют коронарную ангиографию с возможным стентированием — установкой специального каркаса (стента) в просвет поражённого сосуда.
Лечение стеноза коронарных артерий
Выделяют две группы методов лечения:
Длительность приёма у каждого препарата разная. Коррекция доз и замена лекарств производится строго под контролем врача.
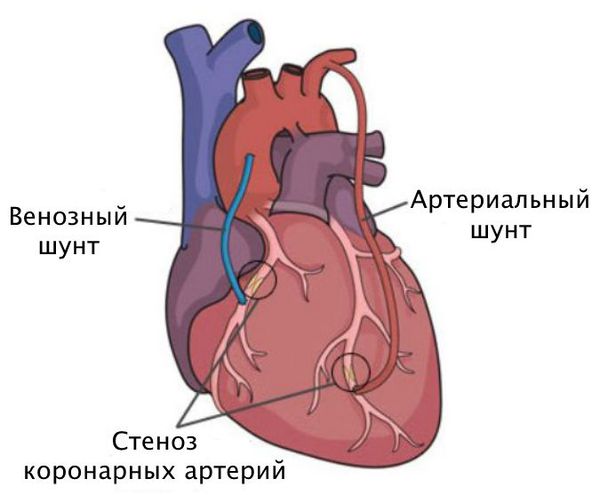
Хирургическое лечение включает два основных вида воздействия на стеноз коронарных артерий:
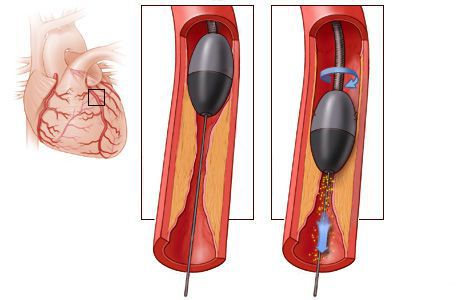
Стентирование предполагает установку стента в суженный сосуд. С тент представляет собой металлический каркас. При помощи проводника через бедренную или лучевую артерию этот каркас продвигают до поражённой коронарной артерии, фиксируют там и расправляют. Он не даёт артерии сужаться и нормализует кровоток.
Стентирование производится как планово для профилактики инфаркта миокарда, так и экстренно. Операция малоинвазивная: не требует обширных разрезов и общего наркоза.
Шунтирование направлено на создание нового пути кровотока в обход закупоренного сосуда. Материалом для шунта служат собственные вены и артерии пациента. Хирург подшивает их выше и ниже сужения коронарной артерии.
Прогноз. Профилактика
В основе профилактики лежит комплекс мероприятий по предотвращению сужения коронарных артерий. Это:
Обследование включает общеклинические анализы, исследование липидного профиля, ЭКГ, УЗИ сердца, суточное мониторирование ЭКГ и нагрузочные пробы. При необходимости проводится стресс-ЭхоКГ, МРТ сердца и мультиспиральная КТ коронарных артерий, по показаниям — коронароангиография.