Макроангиопатия что это такое
Диабетическая нейропатия и ангиопатия
Используйте навигацию по текущей странице
Диабетическая ангиопатия
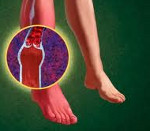
Диабетическая ангиопатия делится на два основных типа: микроангиопатия (поражение мелких сосудов) и макроангиопатия (поражение крупных магистральных артерий), нередко бывает их сочетание.
Макроангиопатия развивается в сосудах сердца и нижних конечностей, являясь по сути злокачественным атеросклерозом их.
Диабетическая нейропатия
Диабетическая нейропатия является одним из видов повреждения нервов, которое может произойти, если поражаются сосуды нервных стволов. Диабетическая нейропатия чаще всего развивается в нервах ног и ступней.
В зависимости от пораженных нервов, симптомы диабетической нейропатии могут варьироваться от боли и онемения в конечностях до полной потери чувствительности стоп и кистей, с развитием повреждений и гнойных осложнений.
Диабетическая невропатия является очень распространенным осложнением сахарного диабета. Однако часто можно предотвратить диабетическую невропатию или замедлить ее прогрессирование с помощью строго контроля сахара в крови и здорового образа жизни.
Причины диабетической ангиопатии и нейропатии
Известно, что сахарный диабет вызывает гормональные и метаболитных нарушения, которые являются причиной отложения холестериновых бляшек и воспалительных измений в стенках сосудов, что приводит к развитию и клиническим проявлениям диабетической ангиопатии. Однако не все диабетики жалуются на проявления ангиопатии. Это осложнение диабета зависит не только от гормонального фона конкретного пациента, но и от его генетических особенностей.
У диабетиков с высоким артериальным давлением, курильщиков, злоупотребляющих алкоголем отмечаются более выраженные и злокачественные проявления диабетической ангиопатии.
Длительное воздействие высокого уровня сахара в крови может повредить тонкие нервные волокна, вызывая диабетическую нейропатию. Основной причиной поражения нервов при диабете считается микроангипатия сосудов, кровоснабжающих нервы. Их блокада при диабетической ангиопатии приводит дефициту кислорода и питальных веществ в нервной ткани и к гибели нервных волокон.
Виды диабетической ангиопатии
Диабетическая нефропатия развивается при поражении мелких артерий почек и приводит к нарушению их функции, вплоть до развития тяжелой почечной недостаточности. Диабетическая нефропатия проявляетя появлением белка в моче, тяжелой артериальной гипертензией, повышением уровня креатинина и мочевины в крови.
Диабетическая ретинопатия развивается при поражении артерий сетчатки глаз.Характеризуется изменением сосудов глазного дна, кровоизлияниями в сетчатку. Может привести к отслойке сетчатки и полной слепоте.
Ангиопатия нижних конечностей при сахарном диабете развивается через четыре стадии:
Виды диабетической нейропатии
Существует четыре основных вида диабетической нейропатии. Большинство развивается постепенно, поэтому можно не заметить это осложнение до появления серьезных проблем.
Периферическая полинейропатия
Периферическая нейропатия является наиболее распространенной формой диабетической нейропатии. Сначала развиваются проблемы с чувствительностью в ногах, затем признаки нейропатии могут проявиться и на руках. Симптомы периферической невропатии нередко усиливаются по ночам, и могут включать:
Вегетативная нейропатия
Вегетативная нервная система контролирует сердце, мочевой пузырь, легкие, желудок, кишечник, половые органы и глаза. Сахарный диабет может повлиять на нервы в любом из этих органов, что может вызвать:
Диабетическая амиотрофия
Диабетическая амиотрофия поражает крупные нервы конечностей, такие как бедренный и седалищный нерв. Другое название этого состояния проксимальная нейропатия, которая чаще развивается у пожилых людей с сахарным диабетом II типа.
Симптомы отмечаются, как правило, на одной стороне тела и включают в себя:
Мононейропатия
Мононейропатия подразумевает повреждение определенного нерва. Нерв может быть на лице, туловище или ноге. Мононейропатию, также называют очаговой нейропатией. Чаще всего встречаются у пожилых людей.
Хотя мононейропатия может вызвать сильную боль, но обычно не вызывает никаких долгосрочных проблем. Симптомы постепенно уменьшаются и исчезают самостоятельно через несколько недель или месяцев. Признаки и симптомы зависят от конкретного пораженного нерва и могут включать:
Диагностика нейропатии и ангиопатии
Диагноз диабетической нейропатии основывается на симптомах, анамнезе и клинических исследованиях. Во время осмотра врач может проверить вашу мышечную силу и тонус, сухожильные рефлексы и чувствительность к прикосновению, температуре и вибрации.
Дополнительные диагностические тесты:
Лечение диабетической ангиопатии
При выявлении объективных признаков поражения артерий (сужения, кальциноз) желательно постоянно принимать ангиопротекторы (Vessel Due F), антитромботические препараты (аспирин, плавикс), витамины.
Признаки выраженной ангиопатии, с нарушениями кровообращения в органах и конечностей должны стать поводом к активному хирургическому лечению. При поражении артерий голени, сердца и почек желательно восстановить кровообращение методами эндоваскулярной хирургии (ангиопластикой и стентированием). Это позволит предотвратить развитие тяжелых осложнений в виде гангрены, инфаркта миокарда, почечной недостаточности.
Диабетическая ангиопатия является очень опасной болезнью, которая может привести к летальному исходу. При появлении первых симптомов ангиопатии пациент с сахарным диабетом должен сразу же посетить опытного врача, специализирующегося на этой проблеме.
Диабетическая макроангиопатия
Диабетическая макроангиопатия – генерализованные атеросклеротические изменения, развивающиеся в артериях среднего и крупного калибра на фоне длительного течения сахарного диабета. Диабетическая макроангиопатия приводит к возникновению ИБС, артериальной гипертензии, нарушений мозгового кровообращения, окклюзионных поражений периферических артерий. Диагностика диабетической макроангиопатии включает исследование липидного обмена, проведение УЗДГ артерий конечностей, сосудов головного мозга, почек, ЭКГ, ЭхоКГ и др. Основными принципами лечения диабетической макроангиопатии являются коррекция гипергликемии, дислипидемии, контроль АД, улучшение реологических свойств крови.
Общие сведения
Диабетическая макроангиопатия – осложнение сахарного диабета, приводящее к преимущественному поражению церебральных, коронарных, почечных и периферических артерий. Клинически диабетическая макроангиопатия выражается в развитии стенокардии, инфаркта миокарда, ишемических инсультов, реноваскулярной гипертензии, диабетической гангрены. Диффузное поражение сосудов имеет определяющее значение в прогнозе сахарного диабета, увеличивая риск развития инсульта и ИБС в 2-3 раза; гангрены конечностей – в 20 раз.
Атеросклероз сосудов, развивающийся при сахарном диабете, имеет ряд специфических особенностей. У диабетиков он возникает на 10-15 лет раньше, чем у лиц, не страдающих нарушением углеводного обмена, и прогрессирует быстрее. Для диабетической макроангиопатии типично генерализованное поражение большинства артерий (венечных, мозговых, висцеральных, периферических). В связи с этим профилактика и коррекция диабетической макроангиопатии приобретает в эндокринологии первостепенное значение.
Причины
При диабетической макроангиопатии происходит утолщение базальной мембраны артерий среднего и крупного калибра с образованием на ней атеросклеротических бляшек. Их последующая кальцификация, изъязвление и некроз способствуют локальному образованию тромбов и окклюзии просвета сосудов, что приводит к нарушению кровообращения в определенных областях.
Традиционными факторами риска атеросклероза являются курение, профессиональные интоксикации, гиподинамия, возраст (у мужчин старше 45 лет, у женщин – старше 55 лет), наследственность. К специфическим факторам риска развития диабетической макроангиопатии при сахарном диабете относят:
Классификация
Диабетическая макроангиопатия может проявляться рядом синдромов: атеросклерозом коронарных артерий и аорты, атеросклерозом церебральных артерий и атеросклерозом периферических артерий. Диабетическая микроангиопатия может включать ретинопатию, нефропатию, микроангиопатию нижних конечностей. Также поражение сосудов может протекать в форме универсальной ангиопатии, сочетающей в себе макро- и микроангаопатию. В свою очередь, эндоневральная микроангиопатия способствует нарушению функции периферических нервов, т. е. развитию диабетической нейропатии.
Симптомы диабетической макроангиопатии
Атеросклероз коронарных артерий и аорты при диабетической макроангиопатии проявляется развитием ишемической болезни сердца с ее острыми (инфаркт миокарда) и хроническими (кардиосклероз, стенокардия) формами. ИБС при сахарном диабете может протекать атипично (по аритмическому или безболевому варианту), повышая тем самым риск внезапной коронарной смерти. Диабетическая макроангиопатия часто сопровождается различными постинфарктными осложнениями: аневризмами, аритмией, тромбоэмболиями, кардиогенным шоком, сердечной недостаточностью. При диабетической макроангиопатии крайне высока вероятность развития повторных инфарктов миокарда. Риск смертности от инфаркта у больных с сахарным диабетом в 2 раза выше, чем у лиц, не страдающих диабетом.
Атеросклероз церебральных артерий, обусловленный диабетической макроангиопатией, встречается у 8 % пациентов. Он может проявляться хронической ишемией головного мозга или ишемическим инсультом. Вероятность сосудисто-мозговых осложнений сахарного диабета повышается в 2−3 раза при наличии артериальной гипертензии.
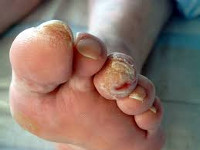
Облитерирующим атеросклеротическим поражением периферических сосудов (облитерирующий атеросклероз) страдает 10% пациентов с сахарным диабетом. Клинические проявления диабетической макроангиопатии в данном случае включают онемение и зябкость стоп, перемежающуюся хромоту, гипостатический отек конечностей, сильную боль в мышцах голени, бедер, иногда ягодиц, которая усиливается при любой физической нагрузке.
При резком нарушении кровотока в дистальных отделах конечности развивается критическая ишемия, вследствие чего может наступить некроз тканей голени и стопы (гангрена). Некроз кожи и подкожной клетчатки может возникнуть без дополнительных механических повреждающих воздействий, однако чаще происходит на фоне предшествующего нарушения целостности кожи (при педикюре, трещинах стопы, грибковом поражении кожи и ногтей и др.). При менее выраженных нарушениях кровотока при диабетической макроангиопатии развиваются хронические трофические язвы.
Диагностика
Диагностика диабетической макроангиопатии призвана выяснить степень поражения коронарных, церебральных и периферических сосудов. Для определения алгоритма обследования организуются консультации эндокринолога, диабетолога, кардиолога, сосудистого хирурга, кардиохирурга, невролога. Исследование биохимического профиля крови включает определение уровня гликемии (глюкозы крови), показателей липидного спектра (холестерина, триглицеридов, липопротеидов), тромбоцитов, коагулограммы.
Обследование сердечно-сосудистой системы при диабетической макроангиопатии предусматривает регистрацию ЭКГ, суточное мониторирование ЭКГ и АД, нагрузочные тесты (тредмил-тест, велоэргометрию), ЭхоКГ, УЗДГ аорты, перфузионную сцинтиграфию миокарда (для выявления скрытой ишемии), коронарографию, КТ-ангиографию.
Уточнение неврологического статуса проводится с помощью УЗДГ и дуплексного сканирования церебральных сосудов, ангиографии головного мозга. Для оценки состояния периферического сосудистого русла при диабетической макроангиопатии проводится УЗДГ и дуплексное сканирование сосудов конечностей, периферическая артериография, реовазография, капилляроскопия, артериальная осциллография.
Лечение диабетической макроангиопатии
Лечение направлено на замедление прогрессирования опасных сосудистых осложнений, грозящих больному инвалидизацией или гибелью. Основными принципами терапии диабетической макроангиопатии являются коррекция синдромов гипергликемии, дислипидемии, гиперкоагуляции, артериальной гипертонии.
С целью достижения компенсации углеводного обмена пациентам с диабетической макроангиопатией показана инсулинотерапия под контролем уровня глюкозы крови. Коррекция нарушений углеводного обмена достигается за счет назначения гиполипидемических препаратов (статинов, антиоксидантов, фибратов), а также диеты, ограничивающей поступление животных жиров.
Лечение трофических язв конечностей осуществляется под наблюдением хирурга. При острых сосудистых катастрофах проводится соответствующая интенсивная терапия. По показаниям выполняется хирургическое лечение (АКШ, оперативное лечение цереброваскулярной недостаточности, эндартерэктомия, ампутация конечности и др.).
Прогноз и профилактика
Залогом профилактики диабетической макроангиопатии является поддержание оптимального уровня глюкозы крови и АД, соблюдение диеты, контроль за весом, отказ от вредных привычек, выполнение всех врачебных рекомендаций.
Диабетическая макроангиопатия: лечение и диагностика
Причины патологии
К факторам, которые становятся причинами макроангиопатии, относят:
Симптомы диабетической макроангиопатии
Для выявления симптомов диабетической макроангиопатии потребуются обследования. Среди таких симптомов:
Клиническая картина при данной патологии может включать следующие симптомы:
Диагностика
Для постановки диагноза и составления плана лечения, пациенту потребуется посетить сразу несколько специалистов: эндокринолога, кардиолога, сосудистого хирурга, невролога.
Диагностика диабетической макроангиопатии в первую очередь направлена на оценку поражения сосудов. Для этого необходимо пройти полное обследование системы.
Для эффективной диагностики обязательно биохимическое исследование крови.
Неврологические показатели заболевания исследуются при помощи ультразвука и дуплексного сканирования головных, шейных и церебральных сосудов. Дополнительно может понадобиться ультразвуковое исследование сосудов конечностей.
Лечение диабетической макроангиопатии
В ходе лечения важно замедлить развитие заболевания и не допустить осложнения. В первую очередь терапия направлена на восстановление нормальной работы систем организма при гипергликемии, гиперкоагуляции и других синдромах.
Пациенты проходят инсулинотерапию с постоянным контролем глюкозы. Кроме того, для коррекции углеводного обмена назначается диета и прием гиполипидемических препаратов.
Заболевания брахиоцефальных артерий
В комплексе они формируют Виллизиев круг, обеспечивающий равномерную и точную подачу обогащенной кислородом крови во все отделы головного мозга.
Патологии брахиоцефальных артерий опасны, и они провоцируют различные расстройства деятельности органа в острых и хронических формах. Практически во всех случаях эта категория патологий вызывается прогрессирующим атеросклерозом у пациента.
Классификация и причины заболеваний
В ряде случаев патологии брахиоцефальных артерий провоцируются аномалиями анатомического строения – излишней извитостью сосудов или фиброзно-мышечной дисплазией. Несколько чаще это происходит на фоне экстравазальной компрессии. Однако в сумме перечисленные причины составляют не более 10% от всех случаев. Остальные 90% катализаторов приходятся на атеросклеротические поражения.
К причинам нарушений деятельности брахиоцефальных артерий относят:
Атеросклероз, являющийся наиболее распространенным провокатором заболеваний, часто вызывается сторонними эндогенными и экзогенными факторами. К ним относят длительное курение, зрелый и пожилой возраст, гиперхолестеринемию, сахарный диабет, некорректный образ жизни и неудовлетворительное состояние здоровья в целом.
При атеросклерозе брахиоцефальных артерий возникает стойкое нарушение кровообращения в головном мозгу. Оно обладает разной интенсивностью и выраженностью, но почти всегда ведет к трагичным исходам. В 80% случаев подобные патологии приводят к обширному инсульту. Важность своевременного обращения к кардиологу и сосудистому хирургу при обнаружении симптомов невозможно переоценить – порой раннее адекватное лечение спасает пациента от инвалидности и смерти.
Формирование атеросклеротической бляшки в брахиоцефальных артериях – процесс длительный; традиционно он начинается в молодом возрасте. В стенке определенного сосуда постепенно нарастает новообразование, приводящее к сужению просвета артерии, или ее полной закупорке.
Иногда специалисты диагностируют нестенозирующий атеросклероз. Это значит, что просвет сосуда перекрыт атеросклеротической бляшкой менее чем на 50%, т.е. болезнь не влечет за собой потенциальных критических рисков. Без наблюдения и лечения нестенозирующий атеросклероз трансформируется в стенозирующий, провоцирующий окклюзию сосуда и серьезное нарушение кровоснабжения головного мозга.
Типичные признаки и симптомы
Симптоматика заболеваний брахиоцефальных артерий специфична. Если вы чувствуете тревожные симптомы, но ваш врач, выслушав жалобы, ограничился беспредметными диагнозами (СХУ, ВСД и др.), непременно настаивайте на расширенной диагностике.
К симптомам заболеваний брахиоцефальных артерий относят:
Коварство атеросклероза брахиоцефальных артерий заключается в его «размытом» раннем течении. Перечисленные признаки порой вовсе не дают о себе знать, либо выражены настолько слабо, что больной не придает им должного значения. Игнорирование диагностики и лечения приводит к летальному исходу или вегетативному состоянию.
Диагностика
В зависимости от предварительного диагноза, специалист назначает должную схему диагностики.
Процесс диагностирования патологий проходит в несколько этапов:
Последнее исследование считается наиболее информативным. Оно позволяет определить:
В условиях обнаружения патологии, специалист назначает пациенту комплексное лечение.
Терапевтическая тактика
При обнаружении поражений брахиоцефальных сосудов, специалисты традиционно избирают консервативную тактику лечения. Она предполагает прием определенных медикаментозных препаратов (антикоагулянтов или антиагрегантов), витаминотерапию, диетотерапию. Пациенту даются подробные рекомендации относительно коррекции образа жизни и питания. Он обязан контролировать уровень холестерина в крови, а также следить за состоянием и стабильностью артериального давления.
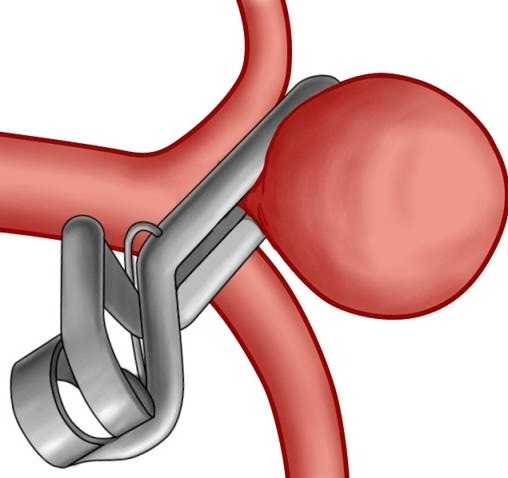
Хирургическое вмешательство как лечебная тактика избирается в условиях прямой угрозы инсульта. При отсутствии насущного риска, больного ставят на учет и наблюдают.
Оперативное вмешательство бывает:
В категорию открытых вмешательств включают эндартерэктомию (эверсионную каротидную).
Стентирование является более современным, атравматичным и эффективным методом, однако он приемлем и показан не в каждом случае. Чем позднее вы обратитесь за профессиональной медицинской помощью, тем меньше ваши шансы излечиться подобными способами.
Заболевания брахиоцефальных артерий – это серьезное нарушение, ведущее к непредсказуемым последствиям. Призываем вас своевременно обращаться к сосудистым хирургам с тревожными симптомами, чтобы избежать необходимости агрессивного лечения и сохранить свою жизнь.
Материалы по теме:
Аневризма – опасное заболевание, которому подвержены практически все. При этом у мужчин такое отклонение от нормального состояния сосудов встречается вдвое чаще, чем у женщины. Знать, что это такое, нужно обязательно всем.
Кровь – это жидкая соединительная ткань, которая исполняет роль связующего элемента во всем нашем организме. Она обеспечивает здоровую жизнедеятельность каждого органа и каждой клетки.
Публикации в СМИ
Макроангиопатия диабетическая
Диабетическая макроангиопатия — частое осложнение СД с преимущественным поражением коронарных, церебральных и периферических сосудов, во многом определяющее прогноз заболевания.
Атеросклероз. Частота атеросклероза значительно повышена у больных СД; это означает, что СД, как и артериальная гипертензия, курение, гиперлипидемия, ожирение и наследственная отягощённость, — фактор риска развития атеросклероза. Неизвестно, результат ли это собственно гипергликемии, обусловлено генетическими факторами или связано с сопутствующим возрастанием распространённости таких факторов риска атеросклероза, как артериальная гипертензия и гиперлипидемия. Предполагают, что в развитии атеросклероза играет роль увеличенное содержание инсулина, обусловленное лечением СД 1 типа или резистентностью к инсулину при СД 2 типа.
Патология коронарных артерий встречается в 2 раза чаще среди больных СД. Поражение коронарных сосудов приводит к ишемии миокарда и развитию ИБС. Клинические особенности ИБС у больных СД • Одинаковая частота развития у мужчин и женщин • Высокая частота безболевых форм и ИМ, влекущих за собой риск внезапной смерти • Высокая частота постинфарктных осложнений: кардиогенный шок, хроническая сердечная недостаточность, нарушения сердечного ритма • Смертность вследствие перенесённого ИМ в течение первого месяца в 2 раза выше таковой у больных, не страдающих СД.
Поражение церебральных сосудов вносит существенный вклад в развитие диабетической энцефалопатии.
Поражения периферических сосудов. Типичны ишемические поражения стоп при сохранении нормальной пульсации. Частые осложнения: инфицирование стоп, плохо заживающие язвы, гангрена.
МКБ-10 • E10.5 Инсулинзависимый сахарный диабет с нарушениями периферического кровообращения • I79.2* Периферическая ангиопатия при болезнях, классифицированных в других рубриках • Z13.1 Специальное скрининговое обследование с целью выявления сахарного диабета
Код вставки на сайт
Макроангиопатия диабетическая
Диабетическая макроангиопатия — частое осложнение СД с преимущественным поражением коронарных, церебральных и периферических сосудов, во многом определяющее прогноз заболевания.
Атеросклероз. Частота атеросклероза значительно повышена у больных СД; это означает, что СД, как и артериальная гипертензия, курение, гиперлипидемия, ожирение и наследственная отягощённость, — фактор риска развития атеросклероза. Неизвестно, результат ли это собственно гипергликемии, обусловлено генетическими факторами или связано с сопутствующим возрастанием распространённости таких факторов риска атеросклероза, как артериальная гипертензия и гиперлипидемия. Предполагают, что в развитии атеросклероза играет роль увеличенное содержание инсулина, обусловленное лечением СД 1 типа или резистентностью к инсулину при СД 2 типа.
Патология коронарных артерий встречается в 2 раза чаще среди больных СД. Поражение коронарных сосудов приводит к ишемии миокарда и развитию ИБС. Клинические особенности ИБС у больных СД • Одинаковая частота развития у мужчин и женщин • Высокая частота безболевых форм и ИМ, влекущих за собой риск внезапной смерти • Высокая частота постинфарктных осложнений: кардиогенный шок, хроническая сердечная недостаточность, нарушения сердечного ритма • Смертность вследствие перенесённого ИМ в течение первого месяца в 2 раза выше таковой у больных, не страдающих СД.
Поражение церебральных сосудов вносит существенный вклад в развитие диабетической энцефалопатии.
Поражения периферических сосудов. Типичны ишемические поражения стоп при сохранении нормальной пульсации. Частые осложнения: инфицирование стоп, плохо заживающие язвы, гангрена.
МКБ-10 • E10.5 Инсулинзависимый сахарный диабет с нарушениями периферического кровообращения • I79.2* Периферическая ангиопатия при болезнях, классифицированных в других рубриках • Z13.1 Специальное скрининговое обследование с целью выявления сахарного диабета