Маммография 1 проекция или 2 проекции что это
Маммография: подробная инструкция в 12 ответах
Есть несколько видов рака, которые можно выявить на ранней стадии и эффективно пролечить. К ним относится рак молочной железы. Самым доступным и информативным способом его обнаружения является маммография. О ней мы и расскажем в инструкции, которую составили вместе с резидентом Высшей школы онкологии Анной Ким.
Что такое и для чего используется маммография?
Маммография — это рентгеновский снимок, который позволяет врачам обнаружить изменения в молочной железе женщины начиная с ранних стадий. От стадии заболевания и размера опухоли зависит объем лечения — чем раньше выявлено заболевание, тем проще и легче его лечить.
Маммография используется для скрининга (о чем мы и продолжим говорить) или для диагностики, когда уже известно, что у женщины есть какие-то образования или даже поставлен диагноз рак. Бояться ее не нужно. По статистике, только на 1-2 из 1000 скрининговых маммографических снимков приходится злокачественная опухоль молочной железы.
Из чего состоит процедура?
Чтобы получить качественное изображение, грудь помещают на нижнюю пластину машины, а верхняя опускается и сжимает молочную железу на несколько секунд. Потом эта операция повторяется в другой плоскости. Так получается качественное и информативное изображение в двух проекциях.
В чем плюсы и минусы маммографии?
данные Всемирной организации здравоохранения
При маммографии может быть ложноположительный и ложноотрицательный результат. Это значит, что неточный положительный результат может вызвать ненужный стресс. А упущенный диагноз уменьшает значимость этой процедуры. Поэтому иногда после маммографии требуется дополнительное обследование. Для этого в диагностике рака молочной железы используется триада: маммография, УЗИ молочных желез и пункция (или биопсия) новообразования.
Все остальные диагностические процедуры, кроме маммографии, являются уточняющими. К ним относятся УЗИ, МРТ молочных желез, маммолимфосцентиграфия, томографичекое исследование молочной железы, маммо-тест (биопсия опухоли под контролем маммографии).
А рентгеновское излучение мне не повредит?
Доза излучения при маммографии небольшая, даже меньше, чем при флюорографии. Преимущества маммографии перевешивают любой возможный вред от маленькой дозы излучения, которая составляет у современных аппаратов около 0,4 миллизиверта на одну процедуру сос канированием обеих желез в двух проекциях. Для сравнения: за час полета на самолете человек получает дозу излучения в размере 0,1 миллизиверта.
А как быть с маммографией, если у меня есть грудные имплантаты?
Делать маммографию в таких случаях можно и нужно. Иногда врачу может понадобиться несколько снимков, если у вас была маммопластика. Поэтому обязательно предупреждайте своего лечащего врача и рентгенлаборанта о том, что у вас есть имплантаты.
С какого возраста женщине нужно начать проходить маммографию и как часто?
На этот вопрос у врачей из разных стран нет единого ответа. В Америке маммографию советуют делать раз в 2 года, а проводить скрининг начинают с 50 лет и до 75. Причем в периоде с 40 до 50 лет он тоже может проводиться, но только по желанию женщины. В Великобритании женщины проверяются с 50 до 70 лет раз в три года. Почему рекомендации разнятся от страны к стране? Дело в разнице идей о том, как сбалансировать потенциальные выгоды и вред от скрининга.
Важно: если в вашей семье были онкологические заболевания до 60 лет, проконсультируйтесь о схеме скрининга со специалистом.
Какие результаты я могу получить?
Все результаты снимка врач анализирует по шкале BI-RADS. Эта система помогает стандартизованно разделить все находки на снимке по категориям от 0 до 6.
Маммография — это больно?
Некоторые женщины испытывают дискомфорт от сжатия груди между пластинами аппарата. Сжатие молочных желез не требует много времени — всего несколько секунд. Обязательно скажите рентгенолаборанту, если вам больно.
Где я могу сделать это исследование бесплатно?
Маммография входит в диспансеризацию, которую может пройти бесплатно каждый гражданин России по ОМС. Согласно приказу Министерства здравоохранения, с 39 лет проходите маммографию раз в три года, а с 50 до 70 — раз в два. В отдельных случаях врач может порекомендовать маммографию в более раннем возрасте.
Что делать со снимком после маммографии?
Сохраните аналоговый снимок, если исследование было аналоговым.
Попросите переписать цифровой снимок на диск или флешку.
Обязательно сохраняйте маммографические снимки. Это позволит потом получить второе мнение у другого врача, а также самостоятельно сохранить историю исследований молочной железы.
В каких случаях маммография противопоказана?
Таких случаев нет. Однако чувствительность метода сильно зависит от плотности ткани железы.
Почему маммографию практически не делают в молодом возрасте?
Молочную железу в молодом возрасте почти полностью занимает плотная железистая ткань. Из-за нее на маммографическом снимке очень сложно разглядеть уплотнения.
Около 40-45 лет у женщин начинается инволюция — железистая ткань заменяется на жировую, которая выглядит прозрачной на снимке. Поэтому маммография становится эффективной — на контрасте с прозрачной жировой тканью врач легко может увидеть образования.
А как же УЗИ молочных желез? Почему не обойтись только им?
Ультразвуковое исследование (УЗИ) используют как дополнительный метод диагностики. Оно подходит скорее для доброкачественных образований, чтобы определить их состав. Или используется у молодых женщин, которых что-то беспокоит, а маммография в их случае менее чувствительна, чем УЗИ. На нем хорошо видна структура железистой ткани и нужны ли еще дополнительные обследования.
Важно: приходите на УЗИ и маммографию молочных желез лучше сразу после менструации (в начале менструального цикла).
Результат УЗИ очень сильно зависит от аппарата и профессионализма специалиста, который его делает. Поэтому лучше делать такие исследования в проверенном месте в одно и тоже время менструального цикла.
За помощь в научном редактировании статьи благодарим врача-онколога, резидента Высшей школы онкологии Александра Петрачкова
Маммография
То, с чего стоит начать, чтобы вовремя обнаружить рак груди
Рак молочной железы остается одной из главных проблем для здравоохранения во всех странах, лидируя в структуре онкологической заболеваемости среди женщин. Ежегодно в мире регистрируется 1 670 000 новых случаев рака молочной железы и 521 000 смертельных исходов.
Важно, что на первой стадии заболевания выживаемость составляет 98%. В связи с этим, критически важно выявить рак молочной железы как можно раньше.
В каком возрасте нужно обязательно провериться на рак молочной железы?
Во-первых, вам нужно обязательно обследоваться, если а) в вашем семейном анамнезе есть случаи заболевания раком молочной железы или яичников у женщин первой линии родства (мать, сестра, дочь) либо раком молочной, предстательной или поджелудочной железы у мужчин первой линии родства (отец, брат, сын);
б) вы чувствуете дискомфорт в области молочной железы, нащупываете у себя уплотнения, замечаете асимметрию молочных желез. Кроме того, риск развития рака молочной железы возрастает у женщин, которым исполнилось 40 лет. В этом возрасте возникают определенные физиологические изменения молочной железы, так называемая фиброзно-жировая инволюция, – замещение железистой ткани на жировую. При этом, когда доля жировой ткани в железе увеличивается, гораздо менее эффективным становится ультразвуковое исследование.
Поэтому, если вам уже исполнилось 40, мы советуем в качестве первичного метода исследования маммографию.
Незамедлительно обратитесь к врачу и пройдите исследование, если вы заметили у себя хотя бы один из следующих симптомов:
Выделения из соска молочной железы;
изменение кожных покровов (втяжение, покраснение, отек).
Как часто нужно проходить исследование?
Оптимальная частота – один раз в год. Такую частоту установили Европейское общество по диагностике заболевания молочной железы (EUSOBI) вместе с консорциумом 30 национальных европейских организаций, специализирующихся на диагностике заболеваний молочной железы. По мнению международных экспертов, ежегодная маммография способна значительно снизить показатели смертности от рака молочной железы.
Доказательства в пользу эффективности проведения скрининговой маммографии были получены Международным Агентством по Исследованию Рака (IARC). Согласно результатам проведенных исследований, подтверждено влияние скрининговой маммографии на снижение показателей смертности от рака молочной железы.
Что такое маммография и как проводится это исследование?
Маммография − это рентгенологическое исследование молочной железы. Исследование выполняется в двух проекциях, в конце процедуры пациентка получает 4 снимка, на которых отображены правая и левая молочные железы в прямой и косой проекциях. (рис. 1).
Маммография выполняется на специализированном рентгенологическом оборудовании − маммографе. Пациентка находится в положении стоя перед рентгенологическим аппаратом. Для выполнения каждого снимка молочная железа укладывается на детектор изображения и аккуратно фиксируется прижимной пластиной. В момент фиксации молочной железы пластиной может ощущаться легкий дискомфорт. Сразу после получения изображения молочная железа освобождается от компрессии. Исследование длится около 5-10 минут.
Как правильно проходить маммографию?
Во время исследования очень важно не двигаться: это может повлиять на качество изображения.
Чтобы испытывать минимум дискомфорта, постарайтесь успокоиться, расслабьте грудную мышцу.
Четко следуйте всем инструкциям рентгенолаборанта в ходе исследования.
Маммография – это вредно?
Лучевая нагрузка при маммографии крайне мала. Учеными доказано, что риск развития рака молочной железы на фоне проведения ежегодной маммографии в 100 раз меньше, чем риск развития рака молочной железы у среднестатистической женщины. Напротив, констатируется сокращение показателей смертности от рака молочной железы на 40% благодаря раннему обнаружению при помощи цифровой маммографии.
Есть ли противопоказания для проведения маммографии?
Абсолютных противопоказаний нет. Если вы беременны или кормите грудью, предпочтительно выполнение ультразвукового исследования. Маммография в этих случаях выполняется лишь по строгим показаниям.
Как подготовиться к исследованию?
Исследование наиболее информативно и менее болезненно с 5 по 12 день от начала менструации, в первой фазе цикла.
На маммографию нужно принести с собой и отдать врачу до начала процедуры предыдущие заключения и изображения маммографии, а также других методов диагностики, если они проводились (УЗИ и МРТ). Это может иметь критическое значение для постановки правильного диагноза: некоторые формы рака молочной железы можно выявить только при сравнении изменений, произошедших с момента последнего исследования.
Предоставьте врачу информацию о предшествующих хирургических вмешательствах, травмах, наличии изменения кожных покровов.
Сообщите, если ранее у кого-то из ваших родственников диагностировали рак молочной железы, яичников, предстательной железы по линии матери или отца, рак желудка или другие онкологические заболевания.
Если у вас грудные импланты, заранее предупредите об этом врача.
Может ли потребоваться дополнительное исследование, кроме маммографии?
При обнаружении каких-либо изменений в процессе проведения маммографии или в случае плотного рентгенологического фона молочной железы, вам может быть рекомендовано дообследование: дополнительные рентгенологические снимки, томосинтез, контрастная маммография, ультразвуковое исследование, МРТ молочной железы или биопсия.
Как получить направление на маммографию в Москве?
Направление на маммографическое исследование возможно получить в Вашей поликлинике по месту прикрепления в Отделении медицинской профилактики или у любого врача-клинициста.
Как обследовать молочную железу до 40 лет?
К сожалению, в последние годы заболеваемость раком молочной железы у молодых женщин резко увеличилась, поэтому внимательно следить за своим здоровьем необходимо с молодого возраста.
До 40 лет в структуре молочной железы преобладает железистый компонент, и наиболее точная оценка его изменений возможна при ультразвуковом исследовании. Направление на УЗИ молочных желез вы можете получить у врача-гинеколога, хирурга, маммолога, а также у врача общей практики. Проводить обследование наиболее предпочтительно до 12 дня менструального цикла, однако, при наличии жалоб, таких как уплотнение, изменение цвета кожных покровов, деформация молочной железы, наличие выделений из соска, необходимо обратиться к врачу вне зависимости от дня менструального цикла. Для уточнения выявленных при УЗИ изменений может быть назначена маммография или МРТ.
Маммография
Маммография – это скрининговый рентгенологический метод инструментальной диагностики заболеваний молочной железы, в том числе и опухолевого характера.
Маммография рекомендована для всех женщин старше 40 лет в качестве ежегодного профилактического метода обследования. Введение процедуры в практику позволило на 35% снизить смертность от рака груди среди женщин до 50 лет.
Сегодня существует и множество других вариантов исследования молочной железы, также называемых маммографией, но более совершенных и точных.
При отсутствии жалоб первую маммограмму необходимо выполнить в возрасте 40 лет и сохранить ее результаты на руках для сравнения в перспективе. В дальнейшем рекомендовано проводить маммогаммы в пределах 12-24 месяцев (до 50 лет – раз в 2 года, после пятидесяти – раз в год). Снимок проводят исходя из дня менструального цикла – от пятого до 12 дня. Если женщина в период менопаузы – маммографию проводят в любой день.
Доза облучения при стандартном рентгенологическом обследовании ничтожно мала для нанесения вреда организму, и не вызывает риска развития заболеваний.
Противопоказаний к проведению маммографии очень мало, но среди них существуют абсолютные и относительные.
К абсолютным относят:
К относительным относят:
Особой подготовки маммография не требует. Перед процедурой необходимо раздеться по пояс, обнажив молочные железы. Процедуру проводят на особых аппаратах – рентгеновских, цифровых или других видах маммографов. Эти аппараты дают возможность получить изображения каждой из молочных желез в двух взаимно перпендикулярных проекциях. При подозрении на новообразование врач может дополнительно провести снимки с необходимого ракурса.
Женщину ставят перед прибором, железу располагают между особыми держателями, которые сплющиваются в определенных направлениях – вдоль и поперек. Это необходимо для уменьшения толщины тканей и устранения дефектов снимка. Данные снимки дают возможность получения объективной информации и уменьшения дозы лучевой нагрузки на женский организм.
Для каждой железы делаются отдельные снимки, даже если подозрение есть на конкретную железу. Это необходимо для контроля и сравнения. При проведении исследования в некоторых приборах есть дополнительная возможность немедленного забора гистологии.
Сегодня существует множество способов проведения маммографии.
Качество исследования зависит от прибора и его точности, от метода исследования и от подготовки специалиста, проводящего расшифровку снимков, а также от особенностей проявочной машины и т.д.
Многие пациентки боятся проходить маммографию из-за рентгеновского облучения, предпочитая ей УЗИ, но эти методы только взаимно дополняют, но не заменяют друг друга. УЗИ показано женщинам до 35 лет, а после сорока маммография выступает на первое место.
Второй причиной отказа от маммографии является методика проведения процедуры с болезненным сжатием груди – это необходимая мера для получения качественных снимков, но обычно исследование дискомфортно только при маленькой груди, ее болезненности или при мастопатии.
Стоит помнить – только по данным маммографии диагноз рака молочной железы также не выставляется, это предварительный, скриннинговый метод. Для точного диагноза необходимо проведение других анализов и исследований.
Маммография: информация для пациенток
ЧТО ТАКОЕ МАММОГРАФИЯ?
Маммография – рентгеновский метод исследования молочных желез, основанный на способности различных типов живых тканей пропускать рентгеновские лучи в разной степени. При этом нормальные и патологически измененные ткани молочной железы дают разное изображение на рентгенограмме (в нашем случае она называется маммограммой), что позволяет врачу обнаружить различные заболевания.
Маммографическое исследование производится при помощи специального аппарата – маммографа. Пациентка помещает молочную железу на специальный столик под рентгеновскую трубку. После этого лаборант дает ток, трубка генерирует рентгеновские лучи, которые проходят через ткани и засвечивают рентгеновскую пленку, либо воздействуют на цифровые детекторы в более современных аппаратах. Затем изображение либо оцифровывается и выводится на экран компьютера, либо распечатывается в «аналоговом» виде на пленке. В дальнейшем эти изображения анализирует врач-рентгенолог и выдает по ним заключение.
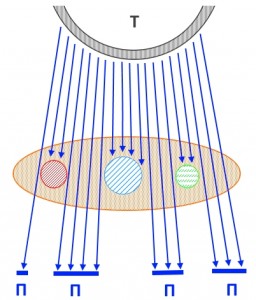
На рисунке – схема прохождения рентгеновских лучей через молочную железу (отмечена светло-коричневым цветом). Буквой Т отмечена рентгеновская трубка, П – участки пленки, подвергшиеся воздействию излучения. Таким образом, объемные образования (условно отмеченные кругами красного, синего и зеленого цветов) не пропускают (или пропускают в гораздо меньшей степени, чем жир) излучение, создавая эффект тени на рентгеновском снимке.
ЧТО ПОКАЗЫВАЕТ МАММОГРАФИЯ?
Молочная железа неоднородна по структуре, плотной соединительной ткани, жидкости и жировой ткани, а также включений кальция и металлов. Жировая ткань задерживает рентгеновские лучи в гораздо меньшей степени по сравнению с соединительной тканью, а жидкость (вода) непроницаема для рентгеновского излучения в еще большей степени. Кальцинаты непроницаемы для рентгеновского излучения практически на 100%. Таким образом, на маммограммах можно увидеть кисты, опухоли, кальцинаты в структуре молочной железы – говоря научным языком, оценить ее архитектонику.
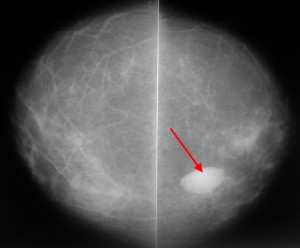
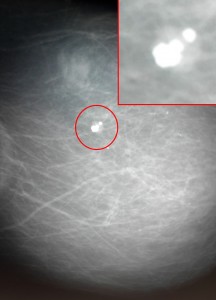
Пример маммограммы. Красной стрелкой отмечена тень неправильной формы (в виде «яйца», с ровными краями, четкими контурами, имеющая однородную структуру, плотная. Можно предположить, что данная тень обусловлена каким-либо жидкостным образованием – кистой. Однако нельзя полностью исключать также иное (мягкотканное, солидное) образование.
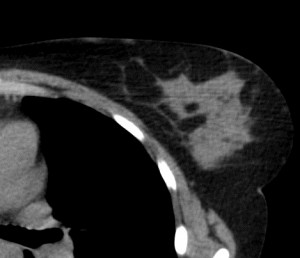
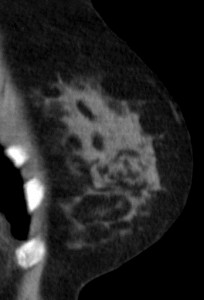
Для сравнения. На изображениях – КТ молочных желез. Посмотрите, насколько изображения отличаются от таковых на классических маммограммах.
КОГДА НУЖНО ДЕЛАТЬ МАММОГРАФИЮ?
Маммография может быть диагностической и выполняться с целью подтверждения уже установленного диагноза для оценки, например, размеров опухолевого узла, темпов его роста в сравнении с ранее выполненными снимками, а также профилактической – скрининговой. Профилактические исследования проводятся всем женщинам старше 40 лет, благодаря им возможно раннее выявление рака.
Диагностическую маммографию может порекомендовать врач УЗИ, гинеколог, хирург, онколог, маммолог – с целью уточнения природы изменений, выявленных им при мануальном исследовании, либо с помощью ультразвукового исследования. Маммограммы с диагностической целью делаются женщинам и мужчинам (!) независимо от возраста, главное – наличие объективных показаний, например, пальпируемого образования в молочной железе.
Профилактическую маммографию необходимо проходить всем женщинам, начиная с 40 лет, т. к. в этот период начинается изменение гормонального баланса, связанное с инволютивными процессами в яичниках. Кроме того, после 40 лет информативность рентгеновских снимков молочных желез гораздо выше, т. к. фиброзно-железистая ткань у женщин старшего возраста развита в меньшей степени, объемные образования не маскируются соединительной тканью, вследствие чего их лучше видно на рентгеновских изображениях.
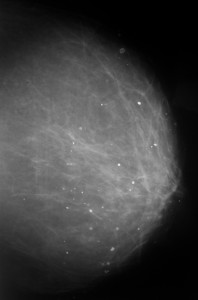
Слева — маммография после 60 лет, справа — у молодой женщины. Сравните изображения молочных желез на рентгеновских снимках. Если слева преобладает жировая ткань, и железа «прозрачна» для рентгеновских лучей, хорошо видны множественные плотные включения – кальцинаты, то слева из-за преобладания фиброзно-железистой ткани не видно практически ничего – высок риск пропустить опухоль.
КАК ЧАСТО НУЖНО ДЕЛАТЬ МАММОГРАФИЮ?
Маммография с профилактической целью выполняется 1 раз в год. Если при этом выявлено какое-либо объемное образование в молочной железе, возникает необходимость оценки изменений размеров и структуры данного образования в динамике за определенный период времени – как правило, через 3, 4 или 6 месяцев. При этом врач-рентгенолог может порекомендовать повторный снимок через обозначенный выше срок – с целью убедиться, что образование не меняет свой размер, структуру и форму. При наличии изменений можно заподозрить злокачественную опухоль.
Для маммографии, выполняемой с диагностической целью, периодичности исследований не существует. Можно делать столько снимков, сколько необходимо для того, чтобы прийти к какому-либо однозначному мнению – консенсусу между рентгенологом и маммологом-клиницистом. На практике это означает, что выполняется 4 снимка в стандартных проекциях, а также при необходимости – снимки в дополнительных проекциях (прицельные).
НА КАКОЙ ДЕНЬ ДЕЛАЕТСЯ МАММОГРАФИЯ
Важным является вопрос, на какой день после месячных делать маммографию. По рекомендациям Международного общества маммологов это исследование лучше выполнять в начале менструального цикла до овуляции – на 5-15 день цикла. В это время создаются лучшие условия для визуализации изменений (железы не такие плотные, и все объемные образования визуализируются лучше).
КАК ДЕЛАЕТСЯ МАММОГРАФИЯ?
Маммографическое исследование выполняется в двух проекциях для каждой железы. Вначале выполняются снимки в прямой краниокаудальной проекции. При этом молочная железа помещается на столик аппарата и прижимается сверху специальным устройством. Степень давления может быть высокой – это причина множественных жалоб пациенток на болезненное исследование. Обычно при этом требуется находиться в положении стоя, но для ослабленных женщин предусмотрены специальные сиденья – они нужны для того, чтобы пациентка не получила травму при внезапной потере сознания во время исследования.
Затем лаборант выполняет рентгеновский снимок одной либо обеих желез и приступает к исследованию во второй стандартной – медиолатеральной косой проекции. При этом руку пациентке необходимо согнуть в локте и поднять кверху, обхватив шею. Это необходимо для того, чтобы мягкие ткани конечности не создавали дополнительных теней на изображении.
Иногда врач-рентгенолог назначает снимки в дополнительных проекциях, если видит на полученных изображениях сомнительные изменения. В некоторых случаях необходимо пальпаторное исследование железы и подмышечной области – с целью локализации выявленного на снимке образования, оценки степени увеличения и структуры лимфатических узлов в подмышечной области.
КАК ПОДГОТОВИТЬСЯ К МАММОГРАФИИ?
Для маммографии не требуется специальная подготовка. Необходимо подойти к назначенному времени к рентгеновскому кабинету, при себе иметь сменную обувь, направление, полотенце либо простыню. После приглашения в кабинет необходимо назвать свои паспортные данные лаборанту – для внесения в базу данных. Затем нужно снять верхнюю одежду, обнажив молочные железы, подойти к маммографу и выполнять все указания лаборанта. Разумеется, нужно соблюдать правила гигиены и приходить на исследование, предварительно помывшись – уважайте персонал рентгеновского кабинета.
ВРЕДНА ЛИ МАММОГРАФИЯ?
Маммография – исследование, связанное с облучением молочных желез. Так как объем тканей, подвергающихся облучению, невелик, общее воздействие на организм минимально. В среднем, доза, полученная при одном маммографическом исследовании, составляет 0,03-0,1 мЗв, что схоже с лучевой нагрузкой при флюорографии. Доза зависит от следующих моментов: тип аппарата (у пленочных аппаратов доза выше, у современных цифровых — ниже), объем облученных тканей (чем больше объем – тем выше доза). В целом, маммография относится к исследованиям, сопровождающимся низкой лучевой нагрузкой – в отличие от КТ и некоторых других рентгеновских методов диагностики. Поэтому ответ на вопрос, сколько раз можно делать маммографию, может быть только один — столько, сколько понадобится для точной постановки диагноза. При этом врач, назначающий исследование, должен по возможности стремиться избегать дополнительной лучевой нагрузки и, в случае аналогичной информативности, предпочесть другие, неионизирующие, методы диагностики (УЗИ, МРТ молочных желез).
ОПИСАНИЕ МАММОГРАФИИ И ШКАЛА Bi-RADS
Сегодня при оценке молочных желез применяется классификация – шкала Bi-RADS. Что означает Bi-RADS? Согласно этой шкале, врач-рентгенолог при описании рентгенограмм выставляет определенную категорию изменений.
Если никаких патологических изменений не выявлено, рентгенолог пишет в заключении: Bi-RADS 1. Это означает норму.
Также могут быть выявлены изменения, не относящиеся к абсолютной норме, но допустимые, например, большие единичные кальцинаты, обызвествления стенок сосудов, распространенный фиброз, локальные участки фиброза, возрастная инволюция желез и преобладание в структуре железы жировой ткани. В таком случае рентгенолог может написать Bi-RADS 2. Это означает, что здесь также не о чем беспокоиться.
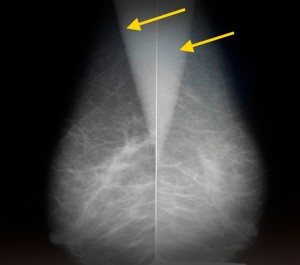
Так выглядят молочные железы пожилой женщины в норме. На изображении представлена медиолатеральная косая проекция – одна из стандартных. Желтыми стрелками отмечены тени грудных мышц. Обратите внимание, что преобладающая ткань – жировая, видны также множественные включения соединительной ткани в виде «тяжей». Железистой ткани практически не видно. Это является вариантом нормы для женщин старше 45 лет, находящихся в менопаузе и не принимающих гормональные средства.
Фиброаденома на маммографии, требующая динамического наблюдения. Видно объемное образование в молочной железе, имеющее неоднородную структуру за счет включения кальция (молочно-белого цвета). Обычно так выглядят организованные фиброаденомы, и у врача-рентгенолога велик соблазн сделать уверенное заключение о доброкачественных изменениях. Однако, это неправильно. При выявлении подобных образований необходимо выставлять категорию Bi-RADS 3 и назначать дополнительно УЗИ либо контроль через 6 месяцев. Это поможет отличить фиброаденому от рака.
Если рентгенолог склоняется к мнению, что выявленные им изменения, скорее всего, обусловлены раком, он выставляет категорию Bi-RADS 4. Это означает, что, скорее всего, речь идет о злокачественной опухоли – чтобы точно удостовериться в ее природе, врач должен назначить биопсию и гистологическое исследование.
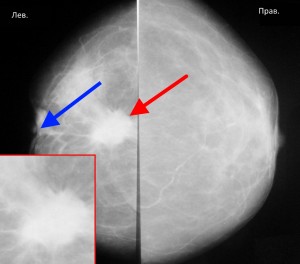
На маммограммах выявлено злокачественное новообразование в левой молочной железе. Оно имеет большие размеры – не менее 2 см в поперечнике, неправильную форму, «лучистые» края за счет опухолевого лимфангиита. Кроме образования, отмеченного красной стрелкой, имеет место еще один важный признак злокачественности – втяжение соска (синяя стрелка). В данном случае пациентке нужна биопсия для верификации опухоли, КТ грудной клетки с целью выявления метастазов в легкие и прорастания опухоли в грудную стенку, при их отсутствии – оперативное лечение (мастэктомия) с последующей химиотерапией, лучевой терапией.
Категория Bi-RADS 6 означает, что заболевание уже идентифицировано ранее, а пациентка обратилась с целью контроля.
Стандарт Bi-RADS на сегодняшний день является основным в мире. В России также все большее число маммологов переходит на классификацию Bi-RADS.
Если Вам выдали заключение по маммографии без указания категории по Bi-RADS, вы всегда можете получить Второе мнение по снимкам и получить квалифицированное описание по современным стандартам.
КОГДА ЖДАТЬ ЗАКЛЮЧЕНИЕ?
Результат может быть получен через несколько минут после исследования, а может – через несколько суток. Все зависит от загруженности врача. В то же время прослеживается следующая тенденция: в частных клиниках результат готовится быстрее.
При этом нужно понимать, что чем больше времени у врача на подготовку результата, тем более тщательный анализ маммограмм он может провести. Соответственно, и риск сделать ошибку становится меньше.
ВТОРОЕ МНЕНИЕ ПО МАММОГРАФИИ
Сегодня все чаще применяются консультации по системе Второго мнения (second opinion) — пересмотр результатов маммографии в специализированных центрах. Такая расшифровка маммографии является экспертной, ведь проводящий ее рентгенолог имеет большой опыт в диагностике рака молочной железы. Это бывает полезно при сомнительных или противоречивых результатах исследования. Встречаются случаи, когда сам пациент сомневается в выводах врача и хочет перепроверить заключение.
В России существует Национальная телерадиологическая сеть (НТРС) — служба консультаций рентгенологов, куда стекаются все спорные случаи из клиник разных городов России. Любой человек, прошедший маммографию, может перепроверить ее результаты, отправив снимки с диска для описания через сайт НТРС. Консультация осуществляется обычно в течение суток. По истечении этого времени пациент получает на почту официальное заключение с подписью врача.
Василий Вишняков, врач-радиолог