Метастаз в грудине что это
Опухоли средостения: что это такое, классификация.
Опухоли средостения – общее название новообразований, которые расположены в медиастинальном пространстве груди. В 40% случаев диагностирования опухоли являются злокачественными, и тогда ставится диагноз рак средостения. Все опухоли делятся на две большие группы – первичные и вторичные. В первом случае речь идет о тех новообразованиях, которые формируются непосредственно в области средостения, во втором – опухоли образуются сначала в тканях, расположенных вне обозначенной области, а рак средостения развивается уже из метастаз. Иногда опухоли средостения называют рак тимуса, но это не совсем корректное обозначение диагноза. Дело в том, что он обозначает наличие злокачественных клеток в вилочковой железе, тогда как опухоли средостения могут начать свой рост и из других структур.
В зависимости от локализации опухоли различают следующие виды злокачественных новообразований:
Злокачественные новообразования средостения диагностируются чаще всего в возрасте 18-45 лет, какой-то гендерной предрасположенности не отмечается.
Отдельно в медицине рассматриваются мезенхимальные опухоли – представляют собой рак мягких тканей, к таковым относятся липомы и гемангиомы, лейомиосаркомы и фибромы. Поражают разные части средостения, относятся к группе вторичных, потому что «вырастают» из метастаз.
К редким опухолям средостения относятся липо- и фибросаркомы. Их опасность заключается в том, что они долгое время протекают бессимптомно и пациент обращается за помощью к врачу при выраженных нарушениях, когда рак находится уже на 3 и 4 стадии развития. Также к этой группе относится рак тимуса (тимома) – развивается в клетках вилочковой железы.
Какие симптомы укажут на рак средостения?
Рак может протекать в двух стадиях – бессимптомной и с выраженными признаками. Продолжительность прогрессирования опухоли средостения без симптомов зависит от нескольких факторов – место локализации новообразования, уровень общего иммунитета, возраст человека. Часто бессимптомно протекающий рак диагностируется случайно, во время проведения стандартной процедуры флюорографии в рамках диспансеризации.
К основным признакам рака средостения относятся:
Злокачественные опухоли растут достаточно быстро, поэтому переход из бессимптомной стадии в форму с выраженной клинической картиной недолгий. Могут проявляться и дополнительные симптомы типа отечности верхней части туловища и лица, синюшного цвета лица, расширения подкожных вен шеи.
Самым ранним проявлением рака средостения считается болевой синдром, особенно часто он проявляется при раке тимуса. В таком случае боли идентичны приступам стенокардии. Существует и ряд специфичных признаков опухолей средостения:
Общие симптомы, слабовыраженная клиническая картина, многообразие признаков, которые присущи и другим патологиям, делают диагностику только по жалобам пациента и стандартным обследованиям практически невозможной. Кроме этого, опухоли средостения могут быть и доброкачественными – например, рак тимуса по своей клинической картине полностью идентичен признакам доброкачественных новообразований в вилочковой железе.
Диагностика опухоли средостения.
Опухоль средостения может быть диагностирован инструментальными методами, которые являются самыми информативными:
Если перечисленных обследований недостаточно, то назначается хирургическая биопсия. Морфологическое исследование биологического материала позволяет полностью охарактеризовать рак средостения. Эта манипуляция важна для классификации опухоли – будет ли диагностирован именно рак тимуса или опухоль представляет собой доброкачественное образование.
Если есть подозрение на тимому (рак тимуса), то целесообразно проводить ультразвуковое исследование. Оно не выявит опухоль средостения, но даст возможность оценить состояние лимфатических узлов и жировой ткани в подключичной области.
К общим методам диагностики относятся анализы крови (общий, биохимический, коагулограмма), анализ мочи (общий), ЭКГ.
Лечение опухолей средостения.
Самым эффективным методом лечения опухолей средостения считается его хирургическое удаление, которое всегда сопровождается и специфической терапией. Если диагноз был поставлен на ранней стадии, врач может четко определить размер и форму опухоли, то применяется радиохирургический метод ее удаления по системе КиберНож. В случае больших размеров опухоли средостения удаляются классическим хирургическим методом с последующей химиотерапией. Диагностирование рака на поздней стадии делает нецелесообразным оперативное удаление новообразования, поэтому пациенту назначают только поддерживающее лечение (химиотерапия или лучевая) – рак средостения прекращает стремительно разрастаться, снижается вероятность распространения метастаз, облегчается симптоматика.
Если диагностирован рак тимуса (тимома), то врач опирается на данные исследований – каков размер опухоли средостения, есть ли ее разрастание. В некоторых случаях сначала проводится несколько курсов химиотерапии и только после этого назначается хирургическое лечение. Дополнительно, после проведения операции по удалению опухоли средостения, пациенту назначают гормональные препараты, иммуноподдерживающие средства.
Принимать решение о проведении терапевтического лечения или хирургического удаления опухоли средостения может только лечащий врач. Операция выполняется только в том случае, если специалист будет уверен в том, что он сможет удалить сразу все новообразование. Так как диагноз рак средостения часто ставится на поздних стадиях заболевания, то даже хирургические методы могут быть бесполезными по причине распространения метастаз, поражения внутренних органов и мягких тканей вокруг средостения.
Прогноз рака средостения.
Теоретически прогнозы на выздоровление при диагностировании опухоли средостения (рака тимуса) положительные. Но проблема заключается в сложностях диагностики – клиническая картина не типичная для злокачественных образований, часто люди либо предпринимают попытки лечения сами, либо обращаются со стандартными жалобами к врачу и им ставят неверный диагноз. Пока проводится лечение неверного заболевания, время проходит и наступает рак, средостения достигает тяжелой стадии. При своевременном выявлении рака тимуса вероятность благоприятного исхода составляет 68%.
Опухоли средостения (рак тимуса) возможно вылечить, но при условии своевременного выявления. Хирургический метод и последующая химиотерапия дают возможность полностью выздороветь. По причине неспецифической клинической картины диагностирование на ранней стадии затруднено, поэтому важно проходит диспансеризацию – это реальный шанс полностью избавиться от злокачественных образований.
Филиалы и отделения, в которых лечат опухоль средостения (рак тимуса)
МНИОИ им. П.А. Герцена – филиал ФГБУ «НМИЦ радиологии» Минздрава России.
В Отделе торакоабдоминальной онкохирургии
Заведующий отделом – д.м.н. А.Б. РЯБОВ
В Отделении торакальной хирургии
Контакты: (495) 150 11 22
МРНЦ им. А.Ф. Цыба – филиал ФГБУ «НМИЦ радиологии» Минздрава России.
Заведующий Отделом торакоабдоминальной онкологии – д.м.н. В.Ю. СКОРОПАД
Метастазы при раке молочной железы
Злокачественные клетки способны распространяться по организму. При раке груди они способны «мигрировать» по организму двумя основными способами – с током крови и по лимфатическим путям.
Высококвалифицированные врачи Юсуповской больницы проведут полное обследование организма с применением инновационных и классических методик. Клиника оборудована новейшим медицинским оборудованием, позволяющим установить точный диагноз и провести эффективное лечение.
Не откладывайте поход в больницу, тем самым Вы обезопасите себя от развития осложнений. Чем раньше диагностируется заболевание, тем выше вероятность полного выздоровления.
Метастазирование рака молочной железы: основные пути
Метастазы при раке груди, распространяющиеся в организме лимфогенным путем, обнаруживаются в региональных лимфатических узлах (окологрудинных, под- и надключичных, подмышечных).
Когда рак молоной железы дает метастазы гематогенным путем, они обнаруживаются в головном и спинном мозге, трубчатых костях, печени, почках и легких.
Симптомы метастазов при раке молочной железы
Метастазы способны развиваться даже на ранней стадии заболевания. В данном случае, рак груди без метастазов возможен до тех пор, пока иммунная система достаточно сильная и способна предотвращать развитие злокачественных клеток за пределами молочных желез. Выделяют агрессивную форму онкологии, при которой очень быстро развиваются метастазы.
Рак молочной железы может быть особо опасен тем, что его клетки способны на протяжении десяти лет после удаления опухоли сохраняться в организме больного в «дремлющем» состоянии. В силу воздействия различных внешних и внутренних факторов наличие таких клеток способно приводить к рецидивам заболевания.
При появлении метастазов в трубчатых костях у пациентов появляется болевой синдром. На ранних стадиях боли мучают больного в ночное время, затем становятся регулярными и более сильными.
Когда метастазы поражают позвоночник, на фоне болевых ощущений наблюдается также потеря чувствительности в конечностях. На запущенных стадиях заболевания характерны нарушения в работе пищеварительного тракта и органах мочеполовой системы. В частности, у пациента возникают непроизвольные акты дефекации и мочеиспускания.
При поражении метастазами головного мозга самым ярким симптомом являются головные боли. Также может возникать слабость, как общая, так и мышечная. Нередко возможны нарушения зрения и психологические расстройства.
При появлении метастазов в печени появляется чувство тяжести в животе, вздутие и боли. По мере разрастания злокачественных клеток больной теряет массу тела и у него развивается желтуха.
При метастазах в легких у больного появляется непроходящий кашель. Со временем наблюдается одышка.
Следует понимать, что любое чувство дискомфорта может возникать на фоне развивающегося заболевания. Поэтому крайне важно вовремя обращаться за помощью к врачу.
Метастазы рака молочной железы: диагностика
Виды диагностики метастазов рака груди подразумевают несколько способов. При появлении метастаза в одном месте вполне вероятно его развитие и в другом. Если размеры новообразования небольшие, симптоматика может отсутствовать.
Исследования для выявление метастазов рака груди проводят при подтверждении диагноза, либо после проведенного лечения с целью исключения развития рецидива.
Первичным методом диагностики метастазов при раке груди служит исследование на определение специфических для данного заболевания онкомаркеров.
При исследовании костей на наличие в них метастазов рака груди проводят сцинтиграфию. Дополнительно может быть назначена рентгенография для более подробного изучения выявленных подозрительных участков.
С целью диагностики применяют также классические методы, а именно компьютерную томографию, МРТ головного мозга, УЗИ органов брюшной полости и пр.
Рак молочной железы, метастазы: лечение
Лечение метастазирующего рака молочной железы проводят при помощи следующих методов:
Локальная терапия направлена на уничтожение клеток опухоли и ее метастазов. С этой целью используют лучевую терапию, оперативное вмешательство, а также курс приема стероидных препаратов.
Системная терапия подразумевает химио- и гормонотерапию, а также различные дополнительные инновационные методики лечения. Эффективность такого лечения проявляется не сразу. Когда метастазы поражают головной и спинной мозг, печень, кости, с целью остановки развития злокачественных клеток в сочетании с системной терапией применяют лучевую. В ходе проведения системной терапии пациенту назначают прием обезболивающих препаратов. При поражениях костной ткани назначают лекарственные препараты для ее восстановления.
Лечение является наиболее эффективным и малоинвазивным в следующих случаях:
Рак молочной железы, метастазы: прогноз
При своевременной диагностике заболевания патология может быть полностью вылечена. На запущенных стадиях заболевания с большим количеством метастазов современные методы медицины позволяют продлить жизнь пациентки до нескольких десятков лет. При этом качество жизни сохраняется на высоком уровне.
Главное, не откладывать визит в клинику при появлении какого-либо чувства дискомфорта. В Юсуповской больнице применяются самые новые методики лечения, ежедневно ученые разрабатывают эффективные способы борьбы с онкологическими заболеваниями. Диагнозы, которые раньше звучали, как приговор, на сегодняшний день с высокой эффективностью поддаются лечению.
Правильно подобранная программа лечения онкологами позволяет вылечить огромное число пациентов.
Что нужно знать о метастатическом раке груди в кости
Костные метастазы рака груди — это вторичные злокачественные очаги. Они возникают в костной ткани после попадания в нее опухолевых клеток молочной железы. Такому онкологическому заболеванию всегда присваивается четвертая стадия по степени тяжести.
Причины метастазов рака груди
Раковые опухоли груди — вторая по частоте встречаемости онкопатология у женщин. Изредка это заболевание поражает и мужчин. В молочной железе оно способно давать метастазы — отдельные опухолевые клетки, которые отрываются от первичного очага и с током крови или лимфы переносятся в другие, иногда достаточно отдаленные, органы и ткани. Там они оседают и дают рост вторичным опухолевым очагам.
Рак молочных желез наиболее часто метастазирует в:
При этом костная ткань — наиболее частая мишень для распространения метастазов из опухолей груди. Примерно 80% всех костных метастазов происходят из молочных желез, а также из раковых опухолей предстательной железы и легких. Конкретная локализация вторичных очагов в костях может быть различной. Однако они образуются преимущественно в:
Высокая частота распространения метастазов в кости обусловлена тем, что костная система постоянно подвергается ремоделированию. Старые ткани постепенно отмирают и заменяются новыми на протяжении всей жизни человека. Опухолевые клетки, попадая в эту динамическую биологическую среду с хорошим кровоснабжением, быстро начинают активный рост. В зависимости от конкретной зоны кости, где развился вторичный опухолевый очаг, он может приводить к разрушению костных структур или к патологическому перепроизводству ткани.
Симптомы костных метастазов
Обычно первыми проявлениями этой патологии становятся внезапные переломы, возникающие при очень слабых физических воздействиях. Если опухоль сдавливает нервные пути, проходящие рядом с костями, это может вызывать локальную болезненность или нарушения чувствительности. Тип и тяжесть симптоматики может меняться в зависимости от того, где именно возникла метастатическая опухоль и какие размеры она имеет.
Иногда метастазы в костях обнаруживают еще до того, как будет поставлен диагноз. Однако вторичные костные очаги могут выявлять и через несколько лет после успешного лечения рака молочных желез.
Диагностика костных метастазов
Для обнаружения метастазов используют различные методы визуализации:
Из лабораторных исследований значение имеет анализ крови. В нем может наблюдаться увеличение концентрации кальция и щелочной фосфатазы. Наконец, используется пункционная биопсия. Взятый материал отправляют на гистологическое исследование, которое и устанавливает окончательный диагноз.
Лечение костных метастазов
К сожалению, вторичные опухолевые очаги в костях очень плохо поддаются лечению. Обычно основные усилия врачей направлены на замедление роста опухоли, а также улучшение состояния пациента при помощи паллиативной терапии. Используемые препараты позволяют:
Кроме того, в некоторых случаях показаны лучевое лечение метастазов, гормональная терапия и проведение хирургических вмешательств.
Прогноз при метастатическом раке костей
Вторичные опухолевые очаги в костях обычно имеют неблагоприятный прогноз. Однако некоторые люди после постановки такого диагноза продолжают жить полноценной жизнью. Ее качество для пациента будет зависеть от ряда факторов, основные из которых — это:
Некоторые исследования показывают, что средняя годовая выживаемость людей с метастатическим раком костей составляет 40–60%. Так, исследование, проведенное в 2017 году в Дании, продемонстрировало, что годовая выживаемость среди людей с метастатическим раком костей немного выше, если источником заболевания является рак груди, а не простаты или легких. Среднюю выживаемость таких пациентов ученые определили в промежутке между 12 и 33 месяцами после обнаружения метастазов в костной ткани.
Лечение костных метастазов рака груди в Турции
Врачи турецкой клиники «Анадолу» проводят диагностику и лечение злокачественных опухолей молочной железы и их метастазов в соответствии со строгими мировыми стандартами. Здесь используется наиболее современное оборудование и лечебные методики, врачи широко применяют:
Для лечения костных метастазов онкологи «Анадолу» используют высокоточные методы диагностики, гормонотерапию, химиотерапию в соответствии с протоколами, утвержденными ВОЗ, лечение при помощи установки КиберНож и других современных методов лучевой терапии.
Психологическая поддержка
Онкологическое заболевание — это всегда серьезная стрессовая ситуация, связанная с сильным негативным эмоциональным потрясением. Человека, который столкнулся с этим заболеванием, должны окружать его родные и близкие, оказывать ему всестороннюю поддержку. Кроме того, важна и профессиональная психологическая помощь, получить которую можно в специальных группах и у специалистов в форме консультирования. Главное, чтобы человек не оставался со своим заболеванием один на один. Врачи «Анадолу» прекрасно знают о важности психологической поддержки, поэтому пациент всегда может рассчитывать на заботливое и внимательное отношение.
Материал подготовлен по согласованию с врачом «Анадолу» терапевтом и медицинским онкологом Ешим Йилдырим.
Метастаз в грудине что это
Вторичные новообразования локализуются в органах и тканях, отличных от места расположения первичного очага. Вторичные новообразования, или метастазы, могут поражать любой орган грудной клетки, в том числе легкие, плевру, средостение и его органы, грудную стенку и диафрагму. Чаще метастазы выявляют в легких, поскольку они функционируют как «фильтр» для крови, поступающей из разных типов тканей и анатомических областей.
Метастазированием обозначают перенос болезни из одного органа в другой, непосредственно с ним не связанный. Вторичные новообразования считают наиболее распространенными опухолями легких, плевры, грудной стенки и других органов. Выделают гематогенный, лимфогенный и трансбронхиальный (аэрогенный) пути распространения метастазов в грудную клетку. Кроме того, могут наблюдаться диссеминация вторичных опухолей в полостях тела (плевральной, перикардиальной) и непосредственная инвазия прилежащих органов.
Выявление метастатического поражения имеет большое значение при оценке пациентов со злокачественными опухолями. Наличие метастазов свидетельствует о распространенности опухоли, влияет на ее стадию, выбор лечения и показатель долгосрочной выживаемости. По этой причине врачам лучевой диагностики следует тщательно изучать получаемые изображения на предмет наличия возможного метастатического поражения у пациентов со злокачественными опухолями.
В редких случаях у пациентов обнаруживают метастазы внегрудной локализации из неустановленного первичного очага. Для его поиска, с учетом высокой распространенности рака легких, часто выполняют исследование органов грудной клетки методами лучевой диагностики. В то же время при внутригрудной локализации метастазов для определения типа опухолевых клеток, вероятного первичного очага и наиболее подходящего метода лечения важно проводить гистологический анализ.
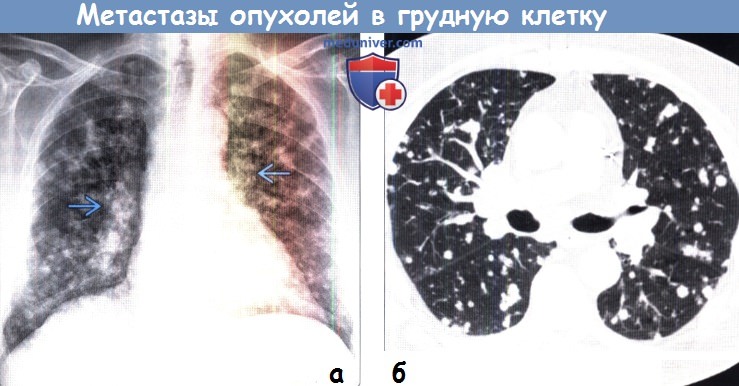
(б) У этого же пациента при нативной КТ в каждой доле легких визуализируются метастазы. Метастатическое поражение легких обычно проявляется наличием в них множественных узелков и объемных образований.
а) Локализация вторичных новообразований грудной клетки:
1. Легкие. Метастазы представляют собой наиболее частые опухоли легких. Существует множество путей метастазирования в легкие, но основным является гематогенный. Опухолевые клетки инвазируют сосуды, попадают в кровоток, оседают в легочных капиллярах, прикрепляются к эндотелию, выходят за пределы сосудов и вследствие ангионеогенеза превращаются в микрометастаз, а затем в макрометастаз. Поскольку не каждая клетка злокачественной опухоли может пройти все вышеперечисленные этапы, считают, что формирование метастаза является селективным процессом. По этой причине метастазы в легких, как правило, представляют собой гомогенную популяцию клеток.
Кроме того, существуют определенные особенности метастазирования и на системном уровне. Так, источником системных метастазов чаще является не первичная злокачественная опухоль, а метастаз, который сформировался в фильтрующем органе. Гематогенным путем в легкие обычно метастазируют злокачественные новообразования органов, венозная кровь от которых оттекает непосредственно через легкие. Печень и кости также являются фильтрующими органами для анатомических областей, дренируемых соответственно воротной веной или сплетением Батсона (эпидуральное венозное сплетение). И если в данных фильтрующих органах возникают вторичные опухоли, они в свою очередь могут метастазировать в легкие.
Лучевая картина при гематогенных легочных метастазах крайне разнообразна, однако наиболее часто в легких обнаруживают множественные узелки или объемные образования, расположенные преимущественно в периферических и базальных отделах легких (вследствие более выраженного кровотока). Размер вторичных опухолей варьируется от крошечных милиарных узелков до крупных образований, напоминающих пушечное ядро. Метастазы в легких при КТ часто характеризуются ангиоцентрическим распределением, соответствующим гематогенному пути их распространения.
Во многих случаях вторичные опухоли имеют шаровидную форму (вследствие гомогенности клеточной популяции), но также могут характеризоваться неровным дольчатым и спикулообразным контуром. Геморрагические метастазы, а также метастазы после лечения при КТ могут проявляться симптомом ореола, имитируя оппортунистические инфекции и васкулиты.
Несмотря на то что в легких обнаруживают, как правило, множественные метастазы, в редких случаях возможно выявление и единичной вторичной опухоли. Метастазы в легких могут характеризоваться наличием полостей, кальцификатов, канцероматозного лимфангита, эндобронхиального компонента и внутрисосудистых опухолевых эмболов. Полости часто наблюдаются в метастазах плоскоклеточных первичных злокачественных опухолей (карцинома области головы и шеи у мужчин, рак шейки матки у женщин), однако также могут выявляться в саркомах и аденокарциномах. Как правило, стенки полостей толстые, но в саркомах могут быть и тонкими. Кальцификаты обнаруживают в метастазах костеобразующих новообразований (остеосаркома, хондросаркома), папиллярных и муцинозных аденокарцином.
Кроме того, кальцификация вторичных опухолей может возникать вследствие лечения. Поскольку метастазы лишь в редких случаях проявляются единичным легочным узелком или объемным образованием, важно помнить, что даже при условии наличия злокачественной опухоли вновь выявленный единичный узелок с большей вероятностью будет соответствовать первичному раку легкого, а не метастазу. Единичные метастазы обнаруживают при меланоме, саркомах, раке толстой кишки, молочных желез, мочевого пузыря, почек, яичек и женских половых органов. Канцероматозный лимфангит наиболее часто встречается при аденокарциномах легких, молочных желез и желудочно-кишечного тракта вследствие гематогенной или лимфогенной диссеминации опухолевых клеток. Он проявляется равномерным или узловым утолщением междольковых перегородок, а также может сочетаться с узелками в легких, лимфаденопатией и плевральным выпотом. При КТ обычно обнаруживают равномерное или узловое утолщение перибронховаскулярного интерстиция, междольковых перегородок и междолевых щелей. Эндобронхиальная локализация вторичных опухолей обусловлена прямым распространением из прилежащего новообразования или гематогенным распространением.
Единичные метастазы могут вызывать развитие постобструктивного ателектаза или консолидации легочной ткани, имитируя первичный рак легких центральной локализации. Внутрисосудистые опухолевые эмболы проявляются узловым расширением периферических легочных сосудов или реже центрилобулярными микроузелками и затемнениями по типу «дерева в почках».
На стадирование первичного рака легких по классификации TNM влияет наличие сателлитных узелков. Если они располагаются в контралатеральном легком, то опухоли выставляется категория М1а, стадия IV. Кроме того, многоочаговость и аэрогенный путь диссеминации характерны для инвазивных муцинозных аденокарцином легких.
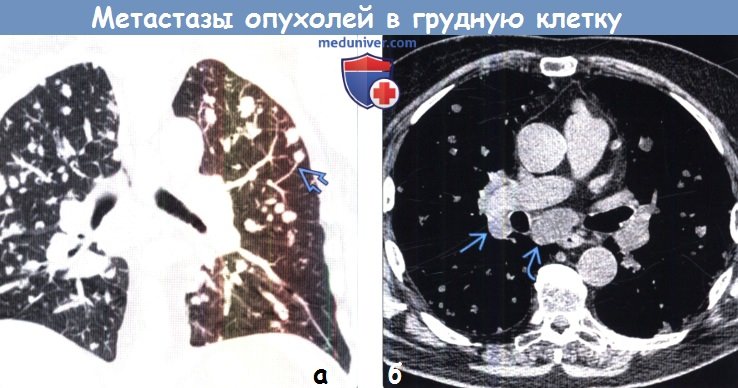
(б) У этого же пациента при нативной КТ визуализируется лимфаденопатия корней легких и средостения, обусловленная метастатическим поражением. Метастазы злокачественных опухолей внелегочной локализации часто сочетаются с метастатической лимфаденопатией.
Во внутригрудные лимфатические узлы также могут метастазировать первичные злокачественные опухоли внелегочной локализации: почечноклеточный рак и другие новообразования мочеполовой системы, рак молочных желез, карциномы области головы и шеи, рак щитовидной железы и меланома. Метастазы злокачественных опухолей внелегочной локализации могут выявляться только в лимфатических узлах, а могут сочетаться с метастазами в легочной ткани, что наблюдается чаще. Поражение внутригрудных лимфатических узлов может иметь симметричный характер, напоминая такие доброкачественные заболевания, как саркоидоз и грибковую инфекцию.
Метастазы злокачественных новообразований внелегочной локализации часто характеризуются поражением определенных групп лимфатических узлов. При раке молочных желез в опухолевый процесс вовлекаются подмышечные, подгрудные и внутренние грудные лимфатические узлы. При злокачественной мезотелиоме плевры метастазы обнаруживают в лимфатических узлах средостения и корня легкого на стороне поражения, а также в перидиафрагмальных, межреберных и подмышечных лимфатических узлах. Метастазы злокачественных опухолей, расположенных в брюшной полости, часто поражают перидиафрагмальные, внутренние грудные, медиастинальные надключичные лимфатические узлы и лимфатические узлы корней легких. Знание особенностей лимфогенного распространения злокачественных новообразований позволяет врачу лучевой диагностики целенаправленно оценивать группы лимфатических узлов, характеризующихся наибольшей вероятностью вовлечения в опухолевый процесс, что облегчает постановку диагноза на более ранней стадии заболевания.
3. Органы средостения. Экстралимфатические метастазы могут локализоваться в любом органе средостения, в том числе в сердце и перикарде. Перикардиальные вторичные опухоли часто проявляются перикардиальным выпотом или утолщением перикарда, наличием в последнем узелков или объемных образований. Метастазы в сердце могут проявляться узелками или объемными образованиями, расположенными в любой его камере. Врачу лучевой диагностики следует с большой настороженностью относиться к патологическим изменениям перикарда или сердца, выявляемым у пациентов со злокачественными опухолями, поскольку данные изменения могут соответствовать метастатическому поражению.
4. Плевра. Метастазы в плевре проявляются плевральным выпотом или утолщением плевры, наличием в последней узелков или объемных образований. В редких случаях метастазы в плевре могут обусловливать развитие спонтанного пневмоторакса, что характерно для метастазов остеосаркомы. Злокачественный плевральный выпот обычно имеет экссудативный, а в некоторых случаях геморрагический характер и выявляется с одной или с обеих сторон. В большом количестве случаев массивный плевральный выпот является злокачественным, в то же время злокачественный плевральный выпот редко бывает массивным. При необъяснимом большом плевральном выпоте у взрослых без признаков инфекционного поражения следует заподозрить наличие злокачественной опухоли. В большинстве случаев злокачественный плевральный выпот обусловлен наличием метастазов аденокарциномы либо наличием таких первичных опухолей, как рак легких или молочных желез.
Важным признаком метастатического поражения плевры является обнаружение в ней солидных метастазов, которое может сопровождаться плевральным выпотом. Обычно выявляются мягкотканные узелки или объемные образования, которые при циркулярном поражении плевры могут имитировать злокачественную мезотелиому. В таких случаях в дифференциальный ряд заболеваний следует включить метастазы рака легких, злокачественных опухолей внелегочной локализации, «падающие» метастазы инвазивной тимомы и лимфомы. Сочетание мягкотканных узелков или объемных образований в плевре и плеврального выпота является надежным показателем злокачественного опухолевого процесса.
5. Грудная стенка. Вторичные опухоли грудной стенки могут локализоваться в ее костных структурах и мягких тканях. Метастатические очаги в костях могут быть литическими и склеротическими. При наличии в позвонке обширного литического очага существует риск развития патологического перелома. Об этом следует предупреждать лечащего врача, с тем чтобы он мог принять профилактические меры. Метастазы в мягких тканях могут проявляться узелками в подкожной жировой клетчатке, кожных покровах или внутри мышц. В последнем случае вторичные опухоли при КТ могут не визуализироваться. Чаще всего в органы опорно-двигательной системы метастазируют рак легких, молочных желез и предстательной железы.
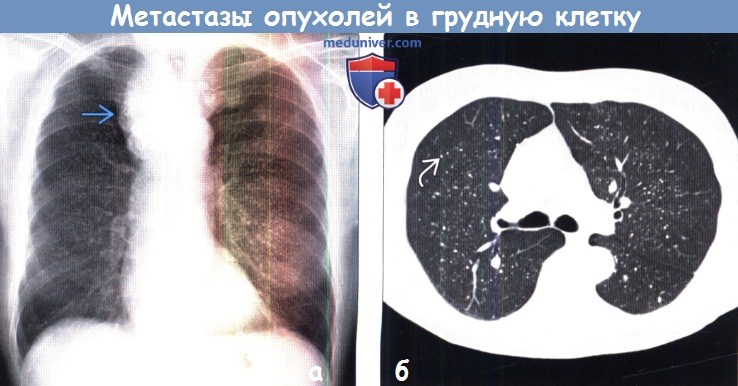
(б) У этого же пациента при нативной КТ визуализируются множественные кальцифицированные милиарные метастазы. Редко после проведенного лечения может наблюдаться кальцификация метастазов. В данном случаев проводилась терапия радиоактивным йодом (I-131).
б) Особенности лучевой диагностики метастазов опухоли в грудную клетку:
1. Рентгенография. При наличии злокачественных опухолей, которые могут метастазировать в легкие, на первом этапе диагностики обычно выполняют рентгенографию органов грудной клетки. Знание нормальной анатомии органов средостения и сравнение полученных данных с результатами предыдущих исследований облегчает раннее выявление увеличения лимфатических узлов, которое может быть обусловлено метастатическим процессом. Наличию метастазов могут соответствовать даже незначительно выраженные патологические изменения в костных структурах, плевральный выпот и утолщение плевры.
2. КТ и МРТ. Благодаря превосходному пространственному разрешению КТ является методом выбора для обнаружения и оценки узелков в легочной ткани. Однако во многих случаях небольшие узелки, выявленные при КТ у пациентов со злокачественными опухолями, характеризуются доброкачественной этиологией. КТ часто используется для обнаружения во внутригрудных лимфатических узлах и легочной ткани патологических изменений, которые могут быть вызваны метастатическим процессом. Возможность применения КТ для оценки злокачественных новообразований внелегочной локализации зависит от типа клеток опухоли и ее стадии. Часто КТ выполняют для выявления прогрессирования опухоли и оценки эффективности лечения, а также для планирования ее резекции или биопсии. КТ и МРТ являются методами выбора для оценки патологических образований в костных структурах и мягких тканях грудной стенки. В некоторых случаях детям и подросткам проводят МРТ, чтобы избежать излишнего облучения, однако применение данного метода ограничено вследствие более высокой стоимости, меньшего пространственного разрешения, высокой вероятности появления двигательных артефактов и невозможности достоверно подтвердить наличие кальцификатов.
3. ПЭТ/КТ. ФДГ-ПЭТ/КТ является методом выбора для стадирования множества злокачественных опухолей. Однако оценка с помощью данного метода небольших и медленно растущих метастазов в легких может быть затруднена из-за отсутствия в них достаточного уровня метаболической активности. Достоинством ПЭТ/КТ является возможность определить вероятность опухолевой этиологии увеличения лимфатических узлов, плеврального выпота, утолщения плевры и очагов в костных структурах. Во многих случаях данный метод позволяет обнаружить ранее не выявленные метастатические очаги и осуществить планирование биопсии.
4. Ультразвуковое исследование. УЗИ часто используется для оценки размеров и определения локализации плеврального выпота и позволяет выполнить пункцию плевральной полости с диагностической или терапевтической целью. Кроме того, под контролем данного метода часто выполняют биопсию поверхностных лимфатических узлов и патологических образований грудной стенки.
5. Видео урок признаки метастазов легких на рентгенограмме, КТ находится здесь.
в) Список литературы:
1. Aquino SL: Imaging of metastatic disease to the thorax. Radiol Clin N Am. 43:481-495, 2005
Редактор: Искандер Милевски. Дата публикации: 18.2.2019