Мезенхимальная опухоль что это такое простыми словами
Мезенхимальная опухоль что это такое простыми словами
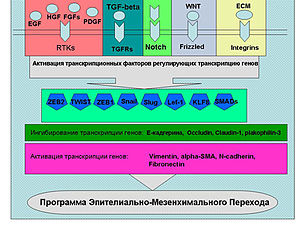
Эпителиально-мезенхимальный переход (Epithelial-mesenchymal transition, EMT) — сложный процесс изменения эпителиальными клетками эпителиального фенотипа на мезенхимальный, происходящий в эмбриональном развиитии, заживлении ран, а также при патологических процессах — например, при фиброзе, а также при опухолевой прогрессии.
Существует также и обратный процесс — мезенхимально-эпителиальный переход (Mesenchymal-epithelial transition).
Среди механизмов EMT можно выделить несколько ключевых моментов:
Растворимые факторы роста (на схеме), цитокины, молекулы внеклеточного матрикса активируют сигнальные пути ведущие к реализации программы ЭМП. Эти пути активируют ряд транскрипционных факторов (Snail, Twist, Slug, ZEB1, ZEB2, Lef-1 и др.), которые связываются с промоторами генов ответственных за ЭМП.
Одним из основных процессов, происходящих во время регенерации тканей является превращение эпителиальных клеток в мезенхимальные и наоборот, из мезенхимальных клеток в эпителиальные.
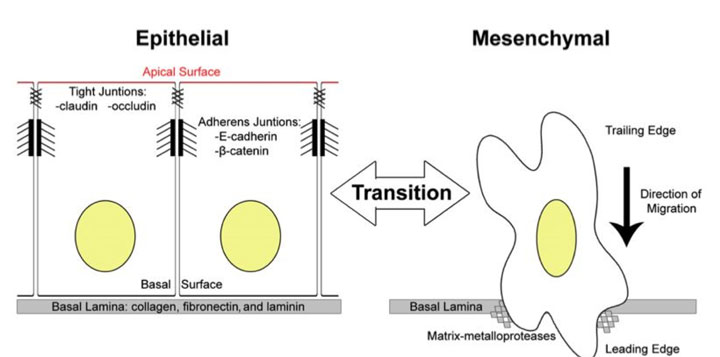
На рисунке выше показана разница между этими двумя основными фенотипами клеток. Важно, что нет никаких других многоклеточных тканей. Эпителиальные клетки плотно связаны друг с другом и с внеклеточным матриксом. Внеклеточный матрикс является базальной пластинкой, которая служит своего рода «колыбелью» для эпителиальных клеток. Мезенхимальные клетки расположены в 3D внеклеточной матрицы. Они биполярны, а это значит, что у них есть другое расположение цитоскелета и распределение органелл внутри них.
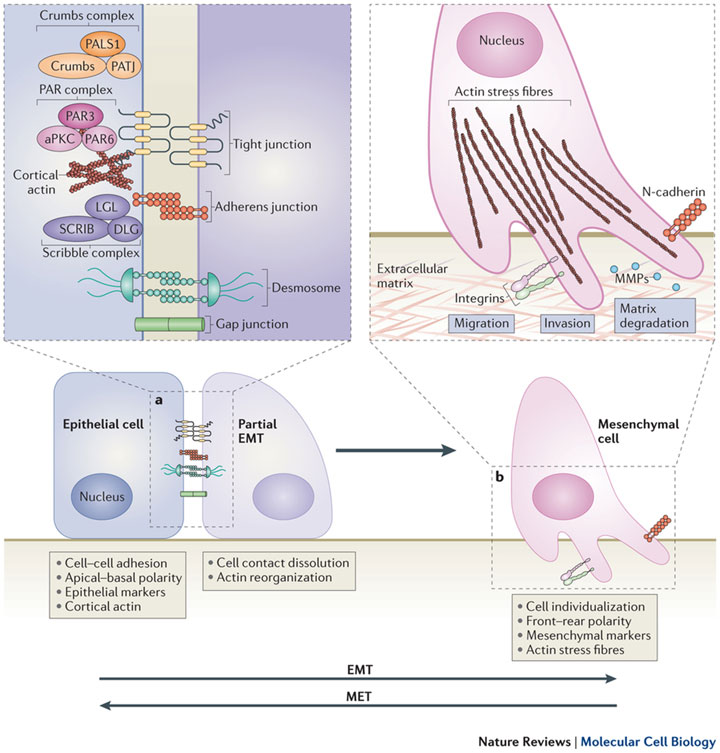
Утрата характерных черт эпителия (структуры ткани, клеточных взаимодействий, контроля специфическими факторами роста, приобретение подвижности и морфологии фибробластов) – это так называемое EMT, эпителиально-мезенхимальное превращение. ЕМТ свойственно нормальному эпителию в процессе развития, особенно раннего, например при гаструляции, когда эпителий приобретает подвижность и активно внедряется в подлежащие слои. ЕМТ имеет место при временных повреждениях ткани, при этом эпителиальные клетки теряют полярность, прекращают синтез кадхеринов, образуют виментин и фибронектин и одновременно с этим приобретают подвижность. Они прекращают синтез клеточных ядерных трансфакторов и образование антигенов, характерных для эпителиальных тканей. Эпителиальные клетки становятся типичными фибробластами. ЕМТ, по-видимому, лежит в основе инвазии и метастазирования: клетки эпителиальной опухоли становятся подвижными и приобретают способность расселяться по разным территориям организма. При этом очень существенно, что клетки претерпевают физиологическое, а не генетическое превращение, так как ЕМТ обратимо.
Метастазы, возникшие на основе ЕМТ, могут приобретать морфологию исходной опухоли, а эпителий в краевых районах раны может приобретать фибробластные свойства. Индукция ЕМТ имеет место при взаимодействии опухолей, экспрессирующих онкоген Ras и TGFр. Но так или иначе ЕМТ выглядит как заключительный этап прогрессии эпителиальной опухоли, когда опухоль теряет эпителиальные признаки (полярность клеток, специфические клеточные контакты, характерную морфологию и тканеспецифическую антигенную структуру) и одновременно приобретает черты фибробластов (экспрессию виментина, подвижность, независимость от территории роста).
Можно думать, что понимание этого процесса и факторов, в нем участвующих, создадут основу для рациональной терапии инвазии и метастазирования – главных свойств злокачественности. При этом непонятно, что будет дальше. Ведь прогрессия должна быть бесконечна, а EMT как бы завершает ее.
Источник: Nature Reviews Molecular Cell Biology 15,178–196, (2014)
Опухоли мягких тканей у взрослых
Существует много разновидностей опухолей мягких тканей и не все они относятся к злокачественным.
ОПУХОЛИ ИЗ ЖИРОВОЙ ТКАНИ
Липомы являются наиболее частыми доброкачественными опухолями из жировой ткани. Большинство из них располагаются под кожей. Липобластомы и гиберномы также относятся к доброкачественным опухолям жировой ткани.
ОПУХОЛИ ИЗ МЫШЕЧНОЙ ТКАНИ
Различают два типа мышц: гладкие и поперечно-полосатые. Гладкие мышцы находятся во внутренних органах (желудке, кишках, кровеносных сосудах, матке) и сокращаются непроизвольно, вне зависимости от нашего желания и мы не может контролировать их деятельность. Поперечно-полосатые (скелетные) мышцы позволяют осуществлять движения руками, ногами и другими частями тела. Эти движения зависят от нашего желания.
Лейомиомы являются доброкачественными опухолями гладких мышц и наиболее часто выявляются у женщин в матке.
Рабдомиомы относятся к доброкачественным опухолям поперечно-полосатых мышц.
ОПУХОЛИ ИЗ ПЕРИФЕРИЧЕСКИХ НЕРВОВ
Нейрофибромы, шванномы и невромы являются доброкачественными опухолями нервов.
Злокачественные шванномы, нейрофибросаркомы (нейрогенные саркомы) относятся к злокачественным формам заболевания.
Опухоли группы Юинга включают костную саркому Юинга, внекостную саркому Юинга и примитивную нейроэктодермальную опухоль (ПНЕТ). Все эти опухоли имеют некоторые общие черты нервной ткани. Они часто встречаются у детей и редко у взрослых.
ОПУХОЛИ ИЗ ТКАНЕЙ СУСТАВОВ
Суставы окружены синовиальной тканью, которая вырабатывает специальную жидкость, снижающую трение при движении суставных поверхностей. Синовиальная оболочка может быть источником опухолей.
Узловой тендосиновит (тендовагинит) является доброкачественной опухолью суставной ткани. Наиболее часто возникает на кистях, причем обычно у женщин.
ОПУХОЛИ ИЗ КРОВЕНОСНЫХ И ЛИМФАТИЧЕСКИХ СОСУДОВ
Гемангиомы относятся к доброкачественным опухолям кровеносных сосудов. Они встречаются довольно часто и нередко обнаруживаются при рождении ребенка. Могут располагаться как на коже, так и во внутренних органах. Иногда проходят самостоятельно без лечения.
Ангиосаркомы могут развиваться как из кровеносных (гемангиосаркомы), так и лимфатических (лимфангиосаркомы) сосудов. Иногда эти опухоли возникают в частях тела, подвергнутых ранее лучевой терапии. Саркома Капоши развивается из клеток, напоминающих эпителий (выстилающие клетки) кровеносных и лимфатических сосудов. Наиболее часто эта опухоль возникает при выраженном угнетении иммунитета, например, у больных СПИДом или у людей, перенесших трансплантацию органа.
ОПУХОЛИ ИЗ ТКАНЕЙ, ОКРУЖАЮЩИХ СОСУДЫ
Гломусные опухоли обычно возникают под кожей пальцев и протекают доброкачественно.
ОПУХОЛИ ИЗ ФИБРОЗНОЙ ТКАНИ
Сухожилия и связки относятся к фиброзной ткани и могут стать источниками возникновения различных опухолей.
Фибромы, эластофибромы, поверхностный фиброматоз и фиброзные гистиоцитомы являются доброкачественными опухолями фиброзной ткани.
Десмоидная опухоль (агрессивный фиброматоз) имеет черты доброкачественной и злокачественной опухоли. Она не распространяется в отдаленные органы, но может распространяться местно, приводя к смерти.
ДРУГИЕ ОПУХОЛИ ИЗ МЯГКИХ ТКАНЕЙ НЕУТОЧНЕННОГО ПРОИСХОЖДЕНИЯ
Миксома является доброкачественной опухолью, обычно возникает в мышцах, но развивается не из мышечных клеток. Клетки миксомы вырабатывают вещество, напоминающее слизь.
Альвеолярная мягкотканая саркома встречается редко у молодых взрослых и располагается обычно на нижних конечностях.
Эпителиоидная саркома чаще всего развивается под кожей верхних и нижних конечностей у подростков и молодых взрослых.
Десмопластическая мелкоклеточная опухоль является редким вариантом саркомы у подростков и молодых взрослых и, как правило, обнаруживается в животе.
ОПУХОЛЕПОДОБНЫЕ ЗАБОЛЕВАНИЯ МЯГКИХ ТКАНЕЙ
Воспаление и травма могут приводить к образованию под кожей и в мышцах узлов, напоминающих истинную опухоль. К таким состояниям относятся узловой фасциит и оссифицирующий миозит.
Частота возникновения сарком мягких тканей
В 2002 году в России было выявлено 3055 случаев сарком мягких тканей у взрослых лиц. При этом показатель заболеваемости на оба пола составил 2,1. У детей саркомы мягких тканей составляют 4-8% всех злокачественных опухолей. Ежегодно регистрируется 5-9 случаев таких случаев на 1 млн детского населения.
Факторы риска возникновения сарком мягких тканей
В настоящее время выявлены некоторые факторы, повышающие риск развития сарком мягких тканей.
Ионизирующая радиация ответственна за возникновение 5% сарком мягких тканей, в результате ранее проведенного облучения по поводу других опухолей(например, рака молочной железы или лимфомы). Средний период между воздействием радиации и выявлением саркомы мягких тканей составляет 10 лет.
Заболевания в семье. Выяснено, что некоторые наследственные заболевания повышают риск развития сарком мягких тканей. К ним относятся:
Единственным способом предотвращения развития сарком мягких тканей является (по возможности) исключение известных факторов риска.
Диагностика сарком мягких тканей
ПРИЗНАКИ И СИМПТОМЫ ЗАБОЛЕВАНИЯ
Опухоль может быть легко обнаружена, если она возникла на верхних или нижних конечностях и при этом увеличилась в размерах в течение нескольких недель или месяцев. Как правило, опухоль мягких тканей не вызывает боль.
В случае развития саркомы мягких тканей в животе появляются симптомы, характерные не только для опухолевого заболевания. В 30-35% случаев больные отмечают боль в животе. Иногда опухоль сдавливает желудок и кишки или вызывает кровотечение. Если опухоль достигла больших размеров, то ее можно прощупать в животе.
Только в 50% случаев удается выявить заболевание на ранних стадиях, так как симптомы у больных саркомами мягких тканей появляются лишь при достижении опухолью значительных размеров.
Методы исследования
Рентгенологическое исследование грудной клетки выполняется для выявления распространения сарком мягких тканей в легкие.
Ультразвуковое исследование (УЗИ) позволяет обследовать внутренние органы и опухолевые образования. Компьютерная томография (КТ) дает возможность определить объем местного распространения опухоли, а также выявить поражение печени и других органов. Кроме того, КТ используется при пункции опухоли.
Магнитно-резонансная томография (МРТ) может дать более детальную информацию об опухоли и состоянии внутренних органов по сравнению с КТ. Этот метод особенно оправдан при обследовании головного и спинного мозга.
Позитронная эмиссионная томография (ПЭТ) помогает уточнить распространенность опухолевого процесса в организме. Для исследования используется радиоактивная глюкоза, которая активно поглощается опухолевыми клетками. Биопсия (взятие кусочка подозрительной на опухоль ткани для исследования). на данные разнообразных исследований, единственным достоверным методом установления диагноза саркомы мягких тканей является изучение опухоли под микроскопом. При этом уточняется вид саркомы и степень злокачественности (низкая, промежуточная или высокая).
Лечение сарком мягких тканей
Хирургическое лечение
Операция у больных саркомами мягких тканей заключается в удалении опухоли в пределах здоровых тканей. Если опухоль расположена на конечностях или туловище, то она удаляется с захватом 2-3 см здоровой ткани. При нахождении саркомы в животе такое удаление опухоли может быть невозможно из-за близкого расположения жизненно важных структур.
Ранее у 50% больных саркомами мягких тканей верхних и нижних конечностей выполнялась ампутация (удаление части или всей конечности). В настоящее время такие операции проводятся лишь у 5% больных. В остальных случаях выполняются операции с сохранением конечности в сочетании с облучением. При этом выживаемость больных не ухудшилась.
Ампутация конечности рекомендуется только в случае вовлечения в опухолевый процесс основных нервов или артерий.
Ампутация не рекомендуется больным в случаях поражения отдаленных органов, например, легких, когда удаление основной опухоли и метастазов невозможно.
В этом случае целесообразно назначение химиотерапии и облучения для сокращения размеров опухоли, а затем уже попытаться выполнить операцию. Такую же тактику следует соблюдать у больных саркомами высокой степени злокачественности, когда вероятность появления метастазов повышена.
Если у больного имеются отдаленные метастазы, то, как правило, излечить его с помощью только операции невозможно. Однако при изолированном поражении легкого существует возможность удаления метастазов хирургическим путем. У таких больных 5-летняя выживаемость составляет 20-30%.
ЛУЧЕВАЯ ТЕРАПИЯ
У больных саркомами мягких тканей применяется наружное облучение и брахитерапия (введение радиоактивного материала непосредственно в опухоль). Брахитерапию можно использовать отдельно или в сочетании с наружным облучением.
У некоторых больных, которые не могут перенести операцию по состоянию здоровья, лучевой метод применяется в качестве первичного лечения.
После оперативного вмешательства облучение используется для уничтожения оставшейся части опухоли, которую нельзя было удалить хирургическим путем.
Лучевая терапия может быть применена для уменьшения симптомов заболевания.
Во время проведения облучения могут возникнуть изменения кожи и повышенная утомляемость. Эти явления проходят после прекращения лечения.
Облучение может усилить побочные эффекты, связанные с проведенной химиотерапией. При лучевой терапии области живота возможно появление тошноты, рвоты и жидкого стула (диареи). Облучение легких может привести к их повреждению и одышке. Лучевая терапия больших объемов на конечностях может сопровождаться отеком, болью и слабостью.
В редких случаях после облучения конечностей может произойти перелом кости. Побочные эффекты со стороны головного мозга при его облучении по поводу метастазов могут появиться через 1-2 года в виде головной боли и ухудшения мышления.
ХИМИОТЕРАПИЯ
Химиотерапия (лекарственное лечение) у больных саркомами мягких тканей может быть применена в качестве основного или вспомогательного лечения (в сочетании с операцией) в зависимости от степени распространения опухоли. Как правило, химиотерапия заключается в назначении комбинации противоопухолевых препаратов.
Наиболее часто применяется комбинация ифосфамида и доксорубицина, однако могут использоваться и другие препараты: дакарбазин, метотрексат, винкристин, цисплатин и др. Для профилактики осложнений со стороны мочевого пузыря при применении ифосфамида используется препарат месна.
В процессе химиотерапии уничтожаются опухолевые клетки, но при этом повреждаются и нормальные клетки организма, что приводит к временным побочным эффектам в виде тошноты, рвоты, потери аппетита, облысения, образования язв во рту.
Подавление кроветворения может сопровождаться повышенной восприимчивостью к инфекции и кровотечению.
Из наиболее серьезных осложнений химиотерапии следует указать на повреждение сердечной мышцы, в связи с применением доксорубицина и бесплодия из-за нарушения функций яичников и яичек.
РЕЦИДИВ (ВОЗВРАТ) САРКОМ МЯГКИХ ТКАНЕЙ
В случае рецидива саркомы в области первичного очага можно использовать оперативное вмешательство.
Другим методом лечения может быть лучевая терапия, особенно в тех случаях, когда ранее облучение не применялось. Если же больной уже получал наружное облучение, то можно рекомендовать брахитерапию.
Лучевая терапия может быть назначена для облегчения боли при рецидиве саркомы.
У больных с отдаленными метастазами назначают химиотерапию, а при единичных метастазах может быть рекомендована операция.
Что происходит после завершения лечения?
После окончания всей программы лечения больной должен находиться под регулярным врачебным наблюдением. Кроме того, по мере необходимости проводится обследование.
Для ускорения выздоровления и уменьшения симптомов побочных явлений противоопухолевого лечения необходимо по возможности изменить образ жизни.
Так, если Вы курили, то нужно оставить эту вредную привычку. Этот шаг улучшит Ваше общее состояние. Если Вы злоупотребляли алкоголем, что необходимо значительно сократить потребление спиртного.
Качественное и сбалансированное питание с включением достаточного количества овощей и фруктов поможет Вашему восстановлению. Особая диета может потребоваться больным, перенесшим облучение живота, нужные советы можно получить у диетолога.
При появлении у Вас новых или необъяснимых симптомов необходимо срочно обратиться к врачу.
Мероприятия 2022 года
Архив мероприятий
Противораковое общество РОССИИ создано по инициативе ученых-онкологов и главных врачей онкологических диспансеров, представляющих более 50 регионов России, с целью претворения в жизнь программы профилактики рака в России
Мезенхимальная опухоль что это такое простыми словами
ФГБУ «Московский научно-исследовательский онкологический институт им. П.А. Герцена» Минздрава РФ
Московский научно-исследовательский онкологический институт им. П.А. Герцена, филиал ФГБУ НМИЦ радиологии Минздрава России, Москва, Россия
ФГБУ «Московский научно-исследовательский онкологический институт им. П.А. Герцена» Минздрава России
ФГБУ «Московский научно-исследовательский онкологический институт им. П.А. Герцена» Минздрава России
ФГБУ «Московский научно-исследовательский онкологический институт им. П.А. Герцена» Минздрава России
Гастроинтестинальные стромальные опухоли: классификация, диагностика и лечение
Журнал: Онкология. Журнал им. П.А. Герцена. 2013;2(2): 66-70
Вашакмадзе Л. А., Колобаев И. В., Беспалов П. Д., Степанов С. О., Кекеева Т. В. Гастроинтестинальные стромальные опухоли: классификация, диагностика и лечение. Онкология. Журнал им. П.А. Герцена. 2013;2(2):66-70.
Vashakmadze L A, Kolobaev I V, Bespalov P D, Stepanov S O, Kekeeva T V. Gastrointestinal stromal tumors: classification, diagnosis, and treatment. P.A. Herzen Journal of Oncology. 2013;2(2):66-70.
ФГБУ «Московский научно-исследовательский онкологический институт им. П.А. Герцена» Минздрава РФ
Гастроинтестинальные стромальные опухоли (GIST) являются наиболее распространенными мезенхимальными опухолями желудочно-кишечного тракта. Широкое внедрение молекулярной диагностики, а также появление препаратов таргетной терапии значительно изменили подходы к лечению и прогноз заболевания у больных с GIST. В обзоре представлены данные по истории вопроса, определению основных понятий, о различных методах инструментальной и лабораторной диагностики, вариантах лечения.
ФГБУ «Московский научно-исследовательский онкологический институт им. П.А. Герцена» Минздрава РФ
Московский научно-исследовательский онкологический институт им. П.А. Герцена, филиал ФГБУ НМИЦ радиологии Минздрава России, Москва, Россия
ФГБУ «Московский научно-исследовательский онкологический институт им. П.А. Герцена» Минздрава России
ФГБУ «Московский научно-исследовательский онкологический институт им. П.А. Герцена» Минздрава России
ФГБУ «Московский научно-исследовательский онкологический институт им. П.А. Герцена» Минздрава России
Выделенные в самостоятельную нозологическую единицу гастроинтестинальные стромальные опухоли (англ. Gastrointestinal stromal tumors — GIST) уже не являются большой редкостью для онкологов. GIST — это стромальные опухоли желудочно-кишечного тракта (ЖКТ), которые имеют общее происхождение из одной клетки-предшественницы с интерстициальными клетками Кахаля. Последние расположены между циркулярными и продольными мышечными волокнами стенки органов ЖКТ и являются пейсмейкерами, регулирующими автономную перистальтическую активность. GIST являются наиболее распространенными новообразованиями в группе мезенхимальных опухолей ЖКТ.
GIST могут поражать любой отдел ЖКТ, но чаще всего локализуются в желудке (40—60%) и тонкой кишке (30—35%). Реже поражаются ободочная и прямая кишка (5—16%), крайне редко пищевод. Встречаются первичные GIST, локализующиеся вне полых органов, например, в сальнике или забрюшинном пространстве. Чаще GIST диагностируют у лиц среднего и пожилого возраста. Пик заболеваемости приходит на 5-й и 7-й десяток. Распределение по полу одинаковое, с незначительным преобладанием мужчин.
Алгоритм обследования больных с подозрением на GIST включает в себя эндоскопические и лучевые методы диагностики. Основным подтверждением диагноза является иммуногистохимическое исследование с определением специфических маркеров.
До недавнего времени единственным способом лечения GIST было оперативное вмешательство. Однако даже выполнение операции в объеме полной циторедукции не позволяло добиться 5-летней выживаемости выше 50—65%. В качестве адъювантного лечения пытались использовать системную химиотерапию, особенно у больных с диссеминированным процессом или у которых во время операции произошло нарушение целостности образования. Но реального улучшения выживаемости больных отмечено не было. Лучевая терапия применялась еще реже из-за малой эффективности, возможности лучевого повреждения кишечника и ограниченного применения только у больных с GIST желудка и прямой кишки. Медиана выживаемости больных с диссеминированным процессом составляла 10 мес.
Ситуация резко изменилась с 2001 г., когда группа финских онкологов под руководством Heikki Joensuu [1] сообщила о первом опыте применения ингибитора тирозинкиназного рецептора у больной с GIST. Они использовали препарат STI 571, который в настоящее время известен как гливек (иматиниб). Неэффективность традиционных схем химиотерапии и значительная противоопухолевая активность иматиниба послужили поводом для самой быстрой в современной истории регистрации препарата.
С этого момента началась новая эра в лечении больных с GIST. Тем не менее, несмотря на явное улучшение статистических показателей, нерешенных вопросов меньше не становится.
Таким образом, диагностика и лечение больных с GIST является актуальной проблемой современной онкологии.
Диагностика GIST
Эзофагогастродуоденоскопия в большинстве случаев позволяет предположить у больного наличие стромальной опухоли и, что немаловажно, выполнить биопсию образования. Эндоскопическая картина довольно разнообразна, размеры неэпителиальных образований варьируют от 1—2 см до 20—30 см. При небольшом размере опухоли и выполнении эндоскопического ультразвукового исследования (УЗИ) можно определить, что опухоль исходит из мышечного слоя [2]. Вместе с тем иногда при эндоскопической диагностике GIST возникают затруднения, которые связаны с особенностями роста опухоли. При небольшом размере опухолевого узла эндоскопическая картина может соответствовать, в зависимости от характера роста, неизменному органу (при экстраорганной форме), сдавлению извне (при смешанной форме) или подслизистому образованию — при эндоорганной форме. При первых двух формах редко удается точно оценить истинный размер опухолевого узла, даже с использованием эндосонографии. Слизистая оболочка на начальных этапах заболевания обычно не изменена, что сильно затрудняет щипцовую биопсию. Даже применение углубленной ступенчатой биопсии не всегда позволяет получить материал, пригодный для гистологического исследования [3, 4].
В такой ситуации простым и весьма эффективным методом является трансабдоминальное УЗИ с прицельной биопсией опухоли. Эхографическая картина GIST в типичном случае представляет собой единичные или множественные узловые образования, связанные со стенкой желудка или кишки. В наших наблюдениях в основном отмечалась внеорганная форма роста GIST. Контур образований на начальной стадии заболевания при размере узлов до 4 см ровный и четкий. На более поздних стадиях, в местах прорастания опухоли в прилежащие органы и брюшину, контур становится неровным и нечетким, что и является эхографическим признаком инвазивного роста. Структура опухолевых узлов солидная, средней эхогенности, с выраженной сосудистой сетью. Характерным для GIST является наличие в структуре опухоли жидкостных включений с ровной стенкой, с однородным анэхогенным содержимым. Полости могут быть различными, от единичных мелких до многосантиметровых, занимающих до 90% объема опухоли.
Для выполнения пункционной биопсии оптимальным является использование биопсийного пистолета, который оснащен одноразовыми съемными иглами. Наиболее подходящими по размеру являются иглы длиной 20 см и калибром 16—18G. При срабатывании биопсийного устройства происходит последовательный выброс с коротким (менее 0,1 с) интервалом внутренней, а затем внешней части иглы. При этом в пазе иглы задерживается фрагмент ткани в виде «столбика», длиной около 2 см и толщиной 1—1,5 мм. Данного количества материала, как правило, достаточно для проведения гистологического и иммуногистохимического исследования. Методика пункционной биопсии проводится следующим образом. После антисептической обработки кожи по предполагаемой трассе пункции раствором анестетика выполняется послойная инфильтрационная анестезия. Остроконечным скальпелем производится насечка на коже. Затем под постоянным экранным контролем биопсийная игла подводится к границе опухолевого образования и приводится в действие механизм биопсийного пистолета (см. рисунок). 
Таким образом, трансабдоминальное УЗИ с учетом ультразвуковой семиотики позволяет предположить GIST у обследуемого пациента, а также с высокой точностью оценить местную распространенность процесса. Прицельная пункция узлового образования в стенке полого органа с соблюдением описанных условий безопасна и позволяет получить материал для гистологического подтверждения диагноза на дооперационном этапе лечения.
Особое внимание в диагностическом алгоритме GIST уделяют компьютерной томографии (КТ), которая используется в качестве уточняющей диагностики, так как дает более четкое представление о размере, характере роста опухоли, инвазии соседних органов и структур, а также наличии метастазов. Не меньшее значение имеет использование КТ при проведении контрольного обследования больных после и в процессе лечения. На компьютерной томограмме GIST выглядят в виде одиночных или множественных объемных образований с неоднородной внутренней структурой и четкими контурами. Участки пониженной плотности в центральных отделах новообразований могут быть обусловлены внутриопухолевым некрозом, кровоизлиянием или кистозной дегенерацией. При внутривенном контрастировании отмечается выраженное неравномерное «усиление» опухолевых масс в ранние фазы исследования. В отличие от аденокарцином при гастроинтестинальных сторомальных опухолях не наблюдается концентрического сужения просвета пораженной кишки. Инвазии магистральных сосудов и венозного тромбоза, как правило, не отмечается. Несмотря на то что первичная опухоль гиперваскулярна, большинство внутрипеченочных метастазов выглядят как очаги пониженной плотности с признаками слабо выраженного контрастирования их периферических отделов в артериальную фазу. Однако у одного и того же пациента могут встречаться как гипо-, так и гиперваскулярные очаги. В наиболее крупных метастазах могут встречаться участки некроза, иногда зоны кровоизлияния и кальцинаты (последние, как правило, после химиотерапевтического лечения) [5].
С 1983 г., когда M. Mazur и H. Clark [6] впервые выделили особую подгруппу гастроинтестинальных неэпителиальных опухолей, отличающихся по своим иммуногистохимическим и ультраструктурным характеристикам от опухолей с истинной нейрогенной и гладкомышечной дифференцировкой и назвали их GIST, механизм возникновения этих опухолей долгое время оставался не ясен. Открытие S. Hirota и соавт. в 1998 г. [8] молекулярных механизмов, ответственных за появление GIST, позволило сделать значительный прорыв в понимании патогенеза данного заболевания. Было обнаружено, что для данного типа сарком характерны аномальная активация и гиперэкспрессия гена KIT (4q12), белковый продукт которого с-Kit (CD117, KIT) принадлежит к III типу семейства плазматических трансмембранных рецепторов тирозиновой киназы. Мутации в гене KIT встречаются в гастроинтестинальных опухолях у 56—92% больных [9]. Как правило, они локализованы в 9, 11, 13, 14 и 17-м экзонах гена.
В 3—8% наблюдений обнаруживают мутацию в гене PDGFRA (экзоны 12, 14 и 18), кодирующего α-рецептор тромбоцитарного фактора. Крайне редко мутации локализованы в гене BRAF (менее 1%). Приблизительно в 12—15% GIST выявить мутацию вышеуказанных генов не удается. В этом случае говорят о диком типе мутации [3, 5, 8, 10].
Маркер CD117 экспрессируется до 95% всех GIST. Другими маркерами, которые помогают иммунофенотипировать и дифференцировать GIST от других опухолей ЖКТ мезенхимального происхождения, являются: DOG1 (от англ. «discovered on GIST 1»), который определяется в 87% случаев, CD34 (рецептор кроветворных стволовых клеток и эндотелиоцитов) обнаруживают в 60—70% опухолей, гладкомышечный актин — в 30—40%. Некоторые опухоли экспрессируют S100 (5%), десмин (1—2%), общий кератин (1—2%) [3, 7, 10]. Необходимо отметить значение маркера пролиферативной активности Ki-67, уровень экспрессии которого достоверно повышается с ростом «риска агрессивности» GIST, что используют для оценки степени злокачественности и прогноза [11].
Согласно рекомендациям ведущих онкологических сообществ (ESMO, NCCN, Canadian Advisory Committee on GISTs и др.), диагноз GIST устанавливают на основании морфологического исследования биоптатов с обязательным проведением иммуногистохимического исследования на вышеуказанные маркеры. Вместе с тем NCCN и ESMO рекомендуют обязательное удаление стромальных опухолей размером 2 см и более, тогда как канадские эксперты считают, что все подозрительные на GIST образования должны быть удалены, даже если их размер не превышает 1 см, поскольку такие опухоли склонны к метастазированию [12—15].
В настоящее время накоплены факты, свидетельствующие, что опухоли с мутациями, локализованными в 11-м экзоне гена KIT, более чувствительны к таргетной терапии гливеком, чем опухоли, которые данных мутаций не имеют [9]. Опухоли с некоторыми мутациями в гене PDGFRА к гливеку резистентны. Таким образом, молекулярная диагностика GIST является важным прогностическим исследованием, которое позволяет судить о клиническом течении, предполагаемом ответе опухоли на препарат и стартовой химиотерапевтической дозе. Мутационный анализ не является обязательным, однако для уточнения прогноза заболевания и при назначении таргетной терапии эти данные крайне важны.
GIST не подлежат классификации TNM, для определения прогноза используются определения «риск развития рецидива заболевания» или «риск агрессивности опухоли». На протяжении последних 10 лет накоплен большой материал по данной нозологии. За это время проведено огромное количество исследований, в которых оценивалось влияние различных факторов на прогноз заболевания. В настоящее время основными предикторами являются размер и локализация опухоли, количество митозов на 50 полей зрения, характер мутации, а также наличие разрыва капсулы опухоли до или во время хирургического вмешательства.
Лечение. Резектабельные GIST
Хирургическое вмешательство в настоящее время остается основным методом лечения больных с локализованными и местно-распространенными формами GIST. При лечении стромальных опухолей ЖКТ необходимо строго придерживаться признаков онкологического радикализма [12—15]. Резекцию органов выполняют, отступив на 2 см от макроскопически определяемых краев новообразования. В отличие от раковых опухолей, выполнение лимфаденэктомии при GIST не показано, за исключением случаев, когда имеются явные признаки поражения лимфатических узлов. Это обусловлено тем, что частота лимфогенного метастазирования при стромальных опухолях не превышает 3%. Очень важно не допускать разрыва капсулы опухоли на этапах мобилизации и удаления, поскольку в этом случае прогноз заболевания становится сопоставимым с метастатическим формами GIST. Следует с осторожностью относиться к лапароскопическим вмешательствам при GIST большого размера в связи с высоким риском повреждения капсулы. Некоторые авторы рекомендуют принципиальное удаление большого сальника при всех стромальных опухолях ЖКТ.
Соблюдение принципов радикализма при хирургическом лечении локализованных и местно-распространенных GIST позволяет добиться общей 5-летней выживаемости у 54—65% больных (при условии полной циторедукции). При наличии остаточной опухоли (операции в объеме R1-R2) медиана выживаемости до внедрения таргетной терапии не превышала 12 мес [16—18].
Рецидивы и метастатические GIST
До недавнего времени лечение больных с рецидивными и метастатическими формами GIST представляло серьезную проблему в связи с крайне низкой чувствительностью стромальных опухолей ЖКТ к существующим цитостатикам и лучевой терапии. 5-летняя выживаемость при хирургическом лечении в объеме полной циторедукции опухоли составляла 35% [19]. Ситуация изменилась с внедрением в клиническую практику гливека, а позднее сутента (сунитиниб). В настоящее время ингибиторы тирозинкиназ являются золотым стандартом лечения рецидивных, нерезектабельных и метастатических форм GIST.
Дозы препарата и эффективность лечения напрямую зависят от типа мутации в гене KIT. Опухоли с мутациями в 11-м экзоне и некоторыми мутациями в 13-м экзоне отличаются высокой чувствительностью к таргетной терапии, поэтому лечение гливеком начинают с дозировки 400 мг/сут. При мутации в экзоне 9 начальную дозу увеличивают до 800 мг/сут, что обусловлено меньшей частотой объективного ответа и худшим прогнозом. При невозможности генетического типирования GIST лечение начинают с 400 мг, поскольку известно, что большинство стромальных опухолей имеют мутацию в 11-м экзоне (до 70%) [20, 21]. В случае прогрессирования заболевания на дозе 400 мг/сут рекомендован переход на 800 мг/сут [13—15, 22—27].
Опухоли с мутациями в 12-м и 18-м экзонах гена PDGFRА имеют повышенную чувствительность к иматинибу, за исключением мутации p.D842V, которая, напротив, свидетельствует о резистентности. На резистентность к гливеку также указывают вторичные мутации в 13-м и 17-м экзонах гена KIT, которые возникают вследствие приема препарата через некоторое время. Таким образом, при выборе схемы лечения необходимо учитывать тип мутаций в генах KIT и PDGFRA и генотипирование первичных опухолей, в частности с высоким риском метастазирования, для установления мутантных типов с первичной резистентностью к иматинибу. Анализ вторичных мутаций в GIST на фоне приема гливека может быть выполнен для мониторинга лекарственной резистентности.
В работах J. Gold и соавт. (2007) [4] и С. Blanke и соавт. (2008) [23] представлены результаты лечения больных с рецидивными и метастатическими формами GIST. В первом исследовании больные получали только хирургическое лечение. При этом общая 2-годичная выживаемость составила 41%, а медиана выживаемости — 19 мес. Во втором исследовании при сочетании хирургического лечения с адъювантной терапией гливеком аналогичные показатели составили 72—76% и 51—55 мес соответственно.
При дальнейшем прогрессировании заболевания на высоких дозах гливека либо при развитии неконтролируемых побочных эффектов показана вторая линия терапии. Препаратом выбора в данном случае является сутент — пероральный мультитаргетный тирозинкиназный ингибитор, обладающий противоопухолевой и антиангиогенной активностью [28—30]. Препарат доказал свою эффективность при приеме 50 мг/сут в течение 4 нед с последующим двухнедельным перерывом. По данным G. Demetri и соавт. [28], сутент увеличивал время до прогрессирования с 6,4 до 27,3 нед (р