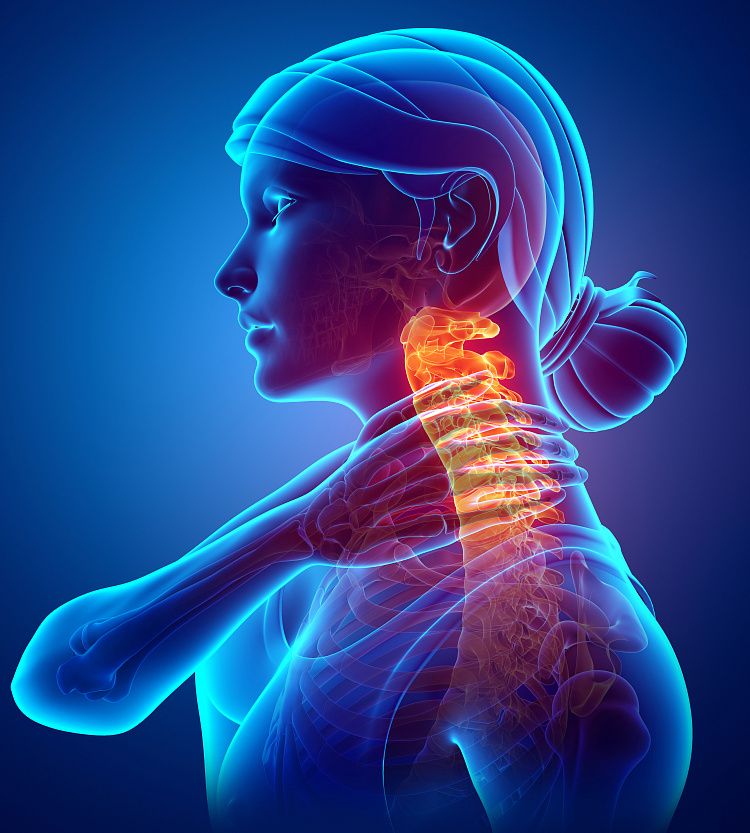
Миелинопатия что это такое
Миелопатия причины, симптомы, методы лечения и профилактики
Миелопатия — это общая неврологическая патология, которая выражается в системном поражении различных участков спинного мозга. Чаще всего проявляется в хронической форме. Может возникнуть в шейном, грудном, поясничном и крестцовом отделах позвоночника. Развивается вследствие расстройств спинномозгового кровообращения, дегенеративных процессов в сосудистой системе, нарушений обмена веществ в разных сегментах позвоночного столба и спинного мозга. Из-за обширности причин болезни в диагнозе уточняется клинический вид миелопатии. Чтобы вылечить заболевание, необходимо обратиться к неврологу за направлением на диагностику или консультацию вертебролога, генетика, фтизиатра, онколога.
Симптомы миелопатии
Признаки болезни представляют собой целый комплекс клинических проявлений, которые одновременно характерны для других неврологических заболеваний. Наиболее точно поставить диагноз возможно только после инструментальных и лабораторных обследований. Симптомы могут быть следующими:
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 16 Декабря 2021 года
Содержание статьи
Причины
Очаг поражения может локализоваться как в области спинного мозга, так и за его пределами — это становится условием для группировки причин на две категории. Причины, затрагивающие спинномозговые участки тела:
Причины, которые локализуются за пределами спинного мозга:
Стадии развития миелопатии
Ввиду общей симптоматики сразу распознать заболевание практически невозможно, поэтому его чаще всего диагностируют при появлении осложнений или нестабильности позвоночника и суставов. Обычно болезнь развивается и прогрессирует в несколько этапов:
Разновидности
Классификация миелопатии составлена, исходя из причин, формы протекания и локации болезни. Всего в медицине существует более 20 разновидностей, отличающихся по клиническим проявлениям, осложнениям и способам лечения.
Миелопатия поясничного отдела позвоночника
Локализуется в области поясницы и крестцового отдела опорно-двигательного аппарата. Симптомы:
Миелопатия шейного отдела позвоночника
Шейный тип (спондилолитический или цервикальный) возникает из-за возрастных дегенераций в позвонках и межпозвоночных дисках, чаще поражает пожилых людей. Признаки:
Формы миелопатии
Хроническая миелопатия
Выделена в отдельный вид из-за широкого распространения. Возникает вследствие заболеваний межпозвоночных дисков и позвонков, острых инфекций, рассеянного склероза, дегенерации спинномозговых корешков и дефицита витамина B12. Для определения болезни проводят соматические и неврологические исследования.
Типы миелопатии по причине развития
Диагностика
Постановка точного диагноза — залог успеха курса лечения и надёжный способ избавиться от боли. Врачи диагностируют болезнь следующими методами:
В сети клиник ЦМРТ возможно пройти обследование по таким методикам:
Миелопатия
Миелопатия — обобщенное понятие, используемое в неврологии для обозначения различных по своей этиологии поражений спинного мозга, обычно имеющих хроническое течение. Клинически они могут проявляться нарушениями силы и тонуса мышц, различными сенсорными расстройствами, дисфункцией тазовых органов. Задачей диагностического поиска при миелопатии является выявление причинного заболевания. С этой целью проводится рентгенография позвоночника, МРТ, ЭМГ, ЭНГ, ангиография, анализ ликвора, биохимические исследования крови, ПЦР-диагностика и др. Лечебная тактика основана на терапии основного заболевания, симптоматическом лечении и реабилитации при помощи ЛФК, механотерапии, массажа, иглоукалывания и физиотерапии.
Общие сведения
Миелопатия является комплексным понятием, включающим в себя любые дистрофические изменения спинного мозга, не зависимо от их этиологии. Как правило, это хронические или подострые дегенеративные процессы, происходящие в результате нарушения кровоснабжения и метаболизма отдельных спинномозговых сегментов. Зачастую миелопатия выступает в роли осложнения дегенеративно-дистрофических заболеваний позвоночника, сосудистой патологии, токсического воздействия, травмы позвоночника, дисметаболических изменений или инфекционных процессов. Поэтому в уточненном диагнозе перед термином «миелопатия» непременно должно стоять указание на природу поражения спинного мозга. Например, «ишемическая миелопатия», «компрессионная миелопатия» и т. д.
Этиология и патогенез миелопатии
В преобладающем большинстве случаев патологические процессы, приводящие к развитию миелопатии, локализуются вне спинного мозга. В первую очередь это дегенеративные изменения позвоночника (остеохондроз, спондилоартроз, спондилез, инволютивный спондилолистез) и травмы (перелом позвонка, подвывих или вывих позвонков, компрессионный перелом позвоночника). За ними следуют сосудистые заболевания (атеросклероз, тромбоз спинальных сосудов), аномалии развития позвоночника, опухолевые процессы в области позвоночника, метаболические нарушения (при диспротеинемии, сахарном диабете, фенилкетонурии, лизосомальных болезнях накопления), туберкулез и остеомиелит позвоночника. К патологическим изменениям спинного мозга может привести радиоактивное и токсическое воздействие на организм.
Реже встречаются миелопатии, обусловленные непосредственным поражением вещества спинного мозга. Первопричиной их возникновения могут являться: позвоночно-спинномозговая травма, инфекционные поражения и опухоли спинного мозга, гематомиелия, демиелинизация. Последняя может носить наследственный (при синдроме Русси-Леви, болезни Рефсума и пр.) или приобретенный (при рассеянном склерозе) характер. В исключительных случаях миелопатия развивается в качестве осложнения люмбальной пункции.
Среди патогенетических механизмов возникновения миелопатии преобладает компрессионный. Возможна компрессия межпозвоночной грыжей, остеофитами, отломками при переломе, опухолью, посттравматической гематомой, смещенным позвонком. При этом происходит как непосредственное сдавление спинного мозга, так и пережатие спинномозговых сосудов, следствием чего является гипоксия и нарушение питания, а затем дегенерация и гибель нервных клеток пораженного спинномозгового сегмента. Возникновение и развитие патологических изменений реализуется постепенно с увеличением компрессии. Результат — выпадение функции нейронов данного сегмента и блокировка проведения через него импульсов, идущих по проводящим путям спинного мозга.
Классификация миелопатии
В современной неврологии миелопатия традиционно классифицируется по этиологическому принципу.
Симптомы миелопатии
Клинически миелопатия проявляется целым рядом неврологических симптомов, которые практически не имеют специфики, отражающей ее этиологию, и всецело зависят от уровня и степени поражения спинного мозга. В целом миелопатический симптомокомплекс включает периферический парез/паралич с мышечной гипотонией и гипорефлексией, развивающийся на уровне пораженных сегментов; центральный парез/паралич с мышечным гипертонусом и гиперрефлексией, распространяющийся ниже уровня локализации патологических изменений; гипестезиею и парестезию как на уровне поражения, так и ниже его; тазовые нарушения (задержка или недержание мочи и кала).
Ишемическая миелопатия
Спинномозговые сосуды гораздо реже подвергаются образованию атеросклеротических бляшек и тромбозу, чем церебральные (сосуды головного мозга). Как правило, это происходит у лиц старше 60 лет. Наиболее чувствительными к ишемии являются мотонейроны, находящиеся в передних рогах спинного мозга. По этой причине в клинической картине сосудистой миелопатии ведущее место занимают двигательные нарушения, что напоминает проявления БАС. Расстройства чувствительной сферы минимальны и выявляются лишь при тщательном неврологическом осмотре.
Посттравматическая миелопатия
Представляет собой развивающийся в зависимости от тяжести травмы и течения ближайшего посттравматического периода спинальный синдром. По клиническим проявлениям часто имеет много общего с сирингомиелией, в частности диссоциированный тип чувствительных расстройств: выпадение поверхностной (температурной, болевой и тактильной) чувствительности при сохранности глубокой (мышечно-суставной и вибрационной). Обычно посттравматическая миелопатия носит необратимый характер и составляет основу резидуальных (остаточных) явлений травмы. В отдельных случаях отмечается ее прогредиентное течение с прогрессированием сенсорных нарушений. Зачастую посттравматическая миелопатия осложняется интеркуррентными инфекциями мочевыводящих путей (циститом, уретритом, пиелонефритом); возможен сепсис.
Радиационная миелопатия
Наиболее часто наблюдается в шейных спинномозговых сегментах у пациентов, прошедших лучевую терапию рака глотки или рака гортани; в грудном отделе — у больных, получавших облучение по поводу опухолей средостения. Развивается в период от 6 мес до 3-х лет после лучевых нагрузок; в среднем спустя 1 год. В таких случаях миелопатия нуждается в дифференциальной диагностике со спинномозговыми метастазами имеющейся опухоли. Типично медленное прогрессирование клиники, обусловленное постепенным некрозом тканей спинного мозга. При неврологическом осмотре может выявляться синдром Броун-Секара. В цереброспинальной жидкости изменения не наблюдаются.
Карциноматозная миелопатия
Обусловлена токсическим влиянием опухоли и воздействием синтезируемых ею биологически активных веществ, что в конечном итоге приводит к некротическим изменениям спинномозговых структур. Клинический симптомокомплекс во многом повторяет неврологические нарушения при боковом амиотрофическом склерозе. Поэтому некоторые авторы относят этот вид миелопатии к особой форме БАС. В ликворе может выявляться плеоцитоз и умеренный гиперальбуминоз.
Диагностика миелопатии
Диагностический алгоритм при выявлении признаков миелопатии направлен на исключение другой, сходной по клиническим симптомам, патологии ЦНС и установление этиологического фактора, лежащего в основе дистрофических изменений спинного мозга. Он включает общий и биохимический анализ крови, рентгенографию позвоночника, МРТ позвоночника, электромиографию (ЭМГ), электронейрографию (ЭНГ), исследование вызванных потенциалов, МР- или КТ-ангиографию спинного мозга, люмбальную пункцию.
По показаниям при отсутствии возможности проведения МРТ в отдельных случаях могут быть выполнены миелография и дискография. При подозрении на инфекционную природу миелопатии проводится исследование крови на стерильность, RРR-тест, ПЦР-исследования, посев спинномозговой жидкости.
В ходе диагностического поиска невролог может привлекать к совместному консультированию других специалистов: вертебролога, фтизиатра, онколога, венеролога; при предположении о демиелинизирующей наследственной миелопатии — генетика.
Лечение миелопатии
Тактика лечения миелопатии зависит от ее этиологии и клинической формы. Она включает терапию причинного заболевания и симптоматическое лечение.
При компрессионной миелопатии первоочередным является устранение компрессии. С этой целью может быть показано удаление клина Урбана, дренирование кисты, удаление гематомы и опухоли. При сужении позвоночного канала пациент направляется к нейрохирургу для решения вопроса о возможном проведении декомпрессивной операции: ламинэктомии, фасетэктомии или пункционной декомпрессии диска. Если компрессионная миелопатия обусловлена грыжей межпозвоночного диска, то в зависимости от степени протрузии и состояния диска выполняется микродискэктомия или дискэктомия.
Лечение ишемической миелопатии заключается в устранении факторов компрессии сосудов и проведении сосудистой терапии. Поскольку сосудистый компонент присутствует в патогенезе практически любой миелопатии, подобное лечение входит в комплексную терапию большинства больных. Оно включает спазмолитические и сосудорасширяющие средства (дротаверин, ксантинола никотинат, папаверин, винпоцетин), препараты улучшающие микроциркуляцию и реологические свойства крови (пентоксифиллин).
При токсической миелопатии основу лечения составляет дезинтоксикация, при инфекционной — адекватная этиологии антибактериальная терапия. Большие трудности представляет лечение наследственной демиелинизирующей миелопатии и канцероматозной миелопатии при гемобластозах. Зачастую оно сводится к проведению симптоматической терапии.
Обязательными в лечении миелопатии являются препараты, улучшающие метаболизм нервной ткани и снижающие ее подверженность гипоксии. К ним относятся нейропротекторы, метаболиты и витамины (гидролизат мозга свиньи, пирацетам, гемодериват крови телят, вит В1, вит В6). Многим пациентам показана консультация физиотерапевта для оптимального подбора методов физиотерапевтического воздействия: диатермии, гальванизации, УВЧ, парафинотерапии и пр.
С целью увеличения объема двигательной активности, выработки навыков самообслуживания, предупреждения развития осложнений (мышечных атрофий, контрактур суставов, пролежней, застойной пневмонии) с ранних сроков заболевания больным миелопатией показано проведение ЛФК, массажа и реабилитационной физиотерапии (электростимуляция, электрофорез с неостигмином, рефлексотерапия, СМТ паретичных мышц, водолечение). При глубоких парезах ЛФК состоит в выполнении пассивных упражнений и механотерапии.
Прогноз и профилактика миелопатии
В случае своевременного устранения сдавления компрессионная миелопатия имеет благоприятное течение: при соответствующем лечении ее симптомы могут в значительной степени редуцироваться. Ишемическая миелопатия зачастую имеет прогрессирующее течение; повторные курсы сосудистой терапии могут на время стабилизировать состояние. Посттравматическая миелопатия, как правило, стабильна: ее симптомы не редуцируются и не прогрессируют. Неблагоприятный прогноз и неуклонно прогрессирующее течение имеют радиационная, демиелинизирующая и карциноматозная миелопатия.
Профилактика миелопатии заключается в предупреждении заболеваний, способных привести к ее развитию. Это своевременное выявление и лечение патологии позвоночника и сосудистых заболеваний; стабильная компенсация эндокринных и метаболических расстройств; предупреждение травматизма, инфекционных заболеваний, интоксикаций свинцом, цианидами, гексахлорофеном и др.
Демиелинизирующие заболевания
В отличие от других приматов, люди демонстрируют уникальную картину постпубертатной миелинизации, которая может способствовать развитию психических расстройств и нейродегенеративных заболеваний, возникающих в раннем взрослом возрасте и за его пределами. Продолжительный период кортикального миелинирования у людей предоставляет большую возможность для нарушения процесса миелинизации, в результате чего повышается риск возникновения демиелинизирующего заболевания. Кроме того, было отмечено, что люди имеют значительно больший префронтальный объем белого вещества, чем другие виды приматов, что подразумевает и большую плотность миелина. Таким образом, повышенная плотность миелина у людей в результате длительного процесса миелинирования может повысить риск дегенерации и дисфункции миелина.
Демиелинизацию можно разделить на 2 типа:
Подразделение демиелинизирующих заболеваний на эти две группы условно, так как первые клинические проявления миелинопатий могут быть связаны с воздействием различных внешних факторов, а миелинокластии вероятнее всего развиваются у предрасположенных к ним лиц. Демиелинизирующие заболевания можно также разделить на те, которые затрагивают центральную нервную систему, и те, которые повреждают периферическую нервную систему.
Диагностика демиелинизирующего заболевания периферической нервной системы основывается на результатах электронейромиографии.
Шейная миелопатия
Некоторые заболевания позвоночника, сосудистые нарушения и даже эндокринные патологии способны провоцировать возникновение такого неприятного и весьма снижающего качество жизни состояния, как шейная миелопатия. Она сопровождается нарушениями чувствительности и подвижности, а также может приводить к тяжелым осложнениям. Поэтому важно ее диагностировать на ранних сроках развития, установить причину возникновения и эффективно воздействовать на нее, чтобы избежать усугубления состояния.
Что такое шейная миелопатия и причины ее возникновения
Шейной миелопатией называют хорошо изученный клинический синдром, возникновение которого обусловлено поражением спинного мозга в результате воздействия различных факторов, в том числе травм, дегенеративных изменений в шейном отделе позвоночника, образования опухолей, развития инфекционных, неврологических и сосудистых заболеваний. Другими словами, шейная миелопатия и сопровождающий ее комплекс симптомов не является самостоятельным заболеванием, а выступает лишь следствием сужения позвоночного канала, нарушения питания спинного мозга, воспалительного процесса в нем, обусловленных теми или иными причинами.
В позвоночном канале проходит окруженный собственными оболочками спинной мозг с его нервными корешками и кровеносными сосудами. Поэтому его сужение, особенно прогрессирующее, рано или поздно отразится на состоянии этой ответственной за правильную работу практически всех органов и тканей человеческого тела нервной структуре, что приведет к соответствующим неврологическим нарушениям, а при поражении кровеносных сосудов – ишемии (острому нарушению питания) и другим нежелательным последствиям. Поэтому развитие симптомов шейной миелопатии требует скорейшего обращения к неврологу, комплексной диагностики и назначения лечения, которое может заключаться в проведении декомпрессионной операции.
Основными причинами развития шейной миелопатии являются:
Наиболее частой причиной развития шейной миелопатии являются осложнения остеохондроза шейного отдела позвоночника.
Нарушение может возникать в любом возрасте, хотя наиболее характерно для пожилых людей с тяжелыми дегенеративными изменениями в позвоночнике. Но если рассматривать каждую возрастную группу отдельно, то у детей наиболее часто патология становится следствием перенесения энтеровирусной инфекции, у людей молодого возраста – травмы спины и позвоночника в частности. В средней возрастной категории шейная миелопатия обусловлена новообразованиями, травмами.
В целом можно выделить 2 типа шейной миелопатии:
Миелопатия может поражать любой отдел позвоночника, включая грудной и поясничный, хотя шейный отдел в силу анатомических особенностей страдает чаще всего. В каждом случае к ее развитию приводит стеноз спинного мозга или его сосудов. Но проявления патологии напрямую зависят от локализации пораженного участка и могут кардинально различаться.
Врожденная узость позвоночного канала существенно увеличивает риск развития шейной миелопатии. Таким образом, при его диаметре менее 12 мм вероятность возникновения данного нарушения крайне высока.
Предпосылками для развития патологии могут выступать:
В отдельных случаях шейная миелопатия развивается после проведения хирургических вмешательств на шейном отделе позвоночника. В таких ситуациях иногда наблюдается перерождение тканей с формированием участков, лишенных функциональной активности. В результате они препятствуют свободному поступлению к спинному мозгу кислорода и питательных веществ. Но в подавляющем большинстве случаев шейная миелопатия становится следствием естественного старения организма.
В зависимости от причин развития различают довольно много видов шейной миелопатии. Определение конкретного из них позволяет разработать наиболее эффективную тактику лечения и добиться лучшего исхода.
Вертеброгенная
Именно эта форма шейной миелопатии, которую еще называют спондилогенной, диагностируется в подавляющем большинстве случаев. Она развивается в результате возникновения нарушений в состоянии позвоночника на фоне врожденных особенностей, например, врожденной узости спинномозгового канала, или приобретенных в течение жизни заболеваний.
В качестве основной причины развития вертеброгенной шейной миелопатии выступает остеохондроз. При этом заболевании в межпозвоночных дисках постепенно происходят дегенеративно-дистрофические изменения, что со временем приводит к образованию протрузии, а затем и межпозвоночной грыжи. В таких случаях пораженный диск выпячивается и, как правило, это происходит в сторону спинномозгового канала. При отсутствии лечения грыжа склонна постепенно увеличиваться в размерах и тем самым приводить к компрессии проходящих вблизи нее анатомических структур: спинномозговых корешков, позвоночных артерий, спинного мозга. Это и становится следствием развития так называемой дискогенной миелопатии.
Также следствием остеохондроза может становиться разрастание костной ткани тел позвонков с образованием на их поверхности костных выступов, которые называют остеофитами. Они также могут сдавливать нервные корешки, сосуды и влиять на качество работы спинного мозга.
Другим следствием дегенеративных изменений в позвоночнике становится утолщение желтых связок, гипертрофия фасеток, т. е. осложнения остеоартрита, которые также способны провоцировать развитие шейной миелопатии.
Наиболее часто вертеброгенная шейная миелопатия диагностируется у людей старше 50 лет.
Также шейная миелопатия может стать результатом искривления позвоночного столба, в частности кифоза или сколиоза, или же болезни Бехтерева, постепенно поражающей все суставы тела.
Для патологии характерно хроническое течение с постепенным нарастанием выраженности симптомов и моментами обострения. Чаще всего пациенты жалуются на снижение силы мышц шеи, плеч и рук, болезненность в шее, нарушения чувствительности, дрожь в руках.
Сосудистая
Сосудистая или дисциркуляторная миелопатия обусловлена возникновением нарушений кровообращения и поражения кровеносных сосудов, что может быть обусловлено атеросклерозом, тромбозом, венозным застоем и другими изменениями. Повреждение артерий, ответственных за питание шейного отдела спинного мозга, провоцирует атрофию нервных волокон. При этом степень выраженности проявлений нарушения во многом зависит от того, что послужило причиной их развития и возраста больного.
Именно в шейном отделе наиболее высок риск развития сосудистой миелопатии. Основным ее проявлением считается возникновение так называемого феномена Лермитта, сопровождающегося дрожью в шее, способной распространяться до запястья и стоп, во время наклонов головы или отведения ее назад. После окончания приступа дрожи наблюдается слабость. Иногда сосудистая шейная миелопатия становится причиной энцефалопатии.
Посттравматическая
Этот вид шейной миелопатии является следствием получения травм, приведших к поражению спинного мозга. Это могут быть переломы, в том числе компрессионные, вывихи, удары, которые спровоцировали смещение, компрессию, травмирование нервов, кровеносных сосудов или спинного мозга. Подобное может сопровождаться параличом, снижением чувствительности в соответствующих уровню поражения участках тела, нарушением функционирования внутренних органов.
Карциноматозная
Как следует из названия, данный вид шейной миелопатии становится результатом формирования доброкачественных или злокачественных новообразований, метастаз в позвоночнике, спинном мозге или окружающих тканях. При достижении определенных размеров они могут механически сдавливать спинной мозг, приводить к нарушению его питания и тем самым провоцировать развитие характерного для шейной миелопатии симптомокомплекса.
Наиболее часто причиной возникновения карциноматозной миелопатии являются лимфома, лейкемия, гемангиомы позвоночника и некоторые другие опухоли.
Инфекционная
Как уже говорилось, инфекционные заболевания так же могут выступать причиной развития шейной миелопатии. Она способна возникать в связи с перенесением энтеровирусных инфекций, туберкулеза, герпетической инфекции, остеомиелита позвоночника, болезни Лайма и некоторых других болезней.
Как правило, изначально больных беспокоят характерные для инфекционного заболевания симптомы, включая лихорадку, слабость и т. д. Впоследствии они сменяются признаками миелопатии, среди которых особенно часто наблюдается одышка.
При тяжелых вирусных и грибковых поражениях спинного мозга последствия могут быть необратимыми.
Токсическая
Данный вид нарушения возникает при воздействии на организм органических и неорганических нейротоксинов, способных пагубно влиять на нервные клетки. Для токсической шейной миелопатии характерно стремительное развитие, а также возникновение признаков нарушения чувствительности и подвижности. Но поражение спинного мозга в области шейного отдела встречается не так часто, как грудного.
Радиационная
Причиной развития радиационной шейной миелопатии является действие ионизирующего излучения, например, при проведении лучевой терапии при раке гортани или подавлении новообразований, локализованных в области средостения.
Симптомы миелопатии могут возникать только по прошествии 6—36 месяцев после окончания лучевой терапии. Изначально они слабые и склонны периодически исчезать, но их интенсивность постоянно возрастает. Нередко радиационная миелопатия сопровождается дополнительным образованием язв, снижением плотности костной ткани и т. д.
Метаболическая
Нарушения обмена веществ также может приводить к развитию шейной миелопатии. В частности, она может быть осложнением сахарного диабета и других эндокринных патологий.
Демиелинизирующая
Шейная миелопатия – нередкое следствие демиелинизирующих заболеваний, в том числе рассеянного склероза, болезни Бало, болезни Канавана. В таких ситуациях происходит разрушение оболочки, окружающей нервные волокна, что делает их уязвимыми и чувствительными. Это сопровождается нарушением работы соответствующих пораженному нерву органов, например, нарушением зрения, глотания и пр.
Наследственная
Некоторые наследственные заболевания могут становиться причиной развития шейной миелопатии. Одним из них является спастическая параплегия Штрюмеля. В таких случаях наблюдается усиливающаяся со временем слабость в руках, нарушения зрения, координации движений, развитие эпилепсии, задержка психического развития или деменция.
Симптомы шейной миелопатии
Характер проявлений шейной миелопатии во многом зависит от причин ее развития и степени поражения структур спинного мозга. Таким образом, у больного может присутствовать один или целый ряд симптомов следующего характера:
Но подобные нарушения характерны для запущенных, тяжелых случаев. Изначально заболевание проявляется лишь незначительным дискомфортом, который обычно люди принимают за типичную усталость после долгого рабочего дня.
Диагностика
При возникновении признаков шейной миелопатии следует обратиться к неврологу. В ряде случаев при наличии нескольких симптомов уже в ходе опроса пациента врач может заподозрить развитие этого нарушения, особенно если пациент упоминает о получении в недалеком прошлом ударов в область шеи, перенесении конкретных инфекционных заболеваний, наличии определенных хронических заболеваний. В остальных ситуациях бывает крайне сложно дифференцировать шейную миелопатию от других патологий, поскольку характерные для нее нарушения чувствительности, двигательные расстройства, боли сопровождают и ряд других распространенных заболеваний позвоночника.
Тем не менее в обоих случаях пациентам назначается комплексное обследование для оценки состояния позвоночника, спинного мозга, его корешков и сосудов. Эти данные позволят не только диагностировать шейную миелопатию, но и установить причины ее развития, а значит, и найти наиболее эффективный способ для их устранения.
На приеме врач не только проведет тщательный опрос пациента для сбора анамнеза, но и выполнит физикальное обследование, т. е. осмотр. В ходе него оценивается сила рефлексов, мышечный тонус, выраженность двигательных и чувствительных нарушений и т. д.
Далее обязательно назначается ряд инструментальных исследований:
Для получения более полных данных о состоянии здоровья пациента и причинах развития шейной миелопатии может назначаться общий анализ крови и мочи, биохимический анализ крови, анализ спинномозговой жидкости и некоторые другие лабораторные исследования. При обнаружении опухолей для точного установления природы их происхождения проводится биопсия.
После установления причины развития шейной миелопатии невролог может рекомендовать пациенту дополнительно обратиться к эндокринологу, кардиологу, ортопеду, инфекционисту, фтизиатру.
Лечение шейной миелопатии
Поскольку шейная миелопатия является только следствием развития того или иного заболевания, в первую очередь направляют усилия на устранение именно причины ее возникновения. Поэтому характер лечения напрямую зависит от того, что привело к компрессии спинномозговых структур. Оно может заключаться в применении консервативной терапии или проведении хирургического вмешательства. Также пациентам обычно назначается симптоматическая терапия, направленная на уменьшение выраженности проявлений шейной миелопатии и повышение качества жизни, пока основное лечение не даст результатов.
Таким образом, консервативная терапия обычно показана при инфекционной, сосудистой, токсической и метаболической шейной миелопатии. Она может включать:
При вертеброгенной, посттравматической миелопатии, а также отсутствии эффекта от консервативной терапии пациентам может рекомендоваться хирургическое лечение. Вескими основаниями для его проведения являются:
Задачей хирургического лечения является декомпрессия спинного мозга, т. е. устранение сдавливающего его фактора. Поэтому в зависимости от ситуации могут проводиться операции по исправлению деформации позвоночника, обусловленной переломами позвонков, а также дискэктомия и ламинэктомия. При необходимости проводится дренирование образовавшейся и оказывающей влияние на спинной мозг посттравматической кисты, замена удаленного межпозвоночного диска на эндопротез и т. д.
Дискэктомия подразумевает полное или частичное удаление межпозвоночного диска, что показано при образовании в результате прогрессирования остеохондроза или действия травмирующего фактора крупной грыжи, провоцирующей возникновение неврологических нарушений. Операция может проводиться методами с разной степенью инвазивности, но выбор конкретного осуществляется нейрохирургом на основании индивидуальных особенностей пациента. Это:
Если требуется удалить межпозвоночный диск полностью, во время операции его заменяют искусственным имплантом, которых сегодня существует достаточно много видов. Реже используют костный трансплантат, взятый из собственной кости пациента. Прооперированный и соседние сегменты позвоночника могут также фиксироваться специальными металлическими конструкциями, исключающими риск смещения позвонков и повторного развития шейной миелопатии, возможно, с более серьезными последствиями. В таких ситуациях в точки соединения отростков соседних позвонков монтируются винты, в головках которых есть отверстия. В них пропускают специальные штанги, надежно фиксирующие позвоночник. Эта методика называется транспедикулярной фиксацией.
При оскольчатых переломах и ряде других ситуаций, когда требуется получить открытый доступ к спинномозговым структурам, для устранения компрессии применяется ламинэктомия. Суть операции состоит в удалении остистого отростка, возможно, дуги, а в отдельных случаях и всего позвонка. Это позволяет создать достаточно обширное пространство для спинного мозга, устранить компрессию кровеносных сосудов и спинномозговых корешков, получить возможность удалить опухоль и т. д. В результате симптомы шейной миелопатии исчезают, а качество жизни пациента повышается. При необходимости позвонки также фиксируются посредством транспедикулярной фиксации или использования других методов.
При необходимости проведения хирургического вмешательства на шейном отделе позвоночника величина разреза имеет большое значение, поскольку не всегда доступ к участку поражения осуществляется через заднюю часть шеи. Нередко хирургу требуется «зайти» спереди, использовав передне-боковой доступ.
Таким образом, с шейной миелопатией может столкнуться каждый и эффективных профилактических мер, позволяющих снизить риск ее развития, не разработано. Поэтому во избежание ее возникновения можно порекомендовать вести здоровый образ жизни, а если нарушение уже сформировалось, следует как можно раньше обращаться за медицинской помощью. В 60% случаев при своевременно проведенном лечении, в том числе оперативном, удается добиться полного или существенного регресса неврологических нарушений. У 20% больных в таком случае состояние не изменяется, но и не ухудшается, а прогрессирование миелопатии наблюдается у 10% больных, прошедших лечение. Но при отсутствии такового заболевание обязательно будет прогрессировать и может стать причиной паралича, инвалидизации и более тяжелых осложнений.