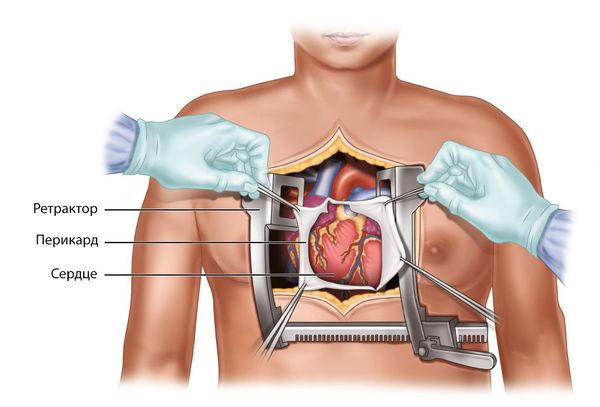
Миксома правого предсердия что это такое
Миксома сердца: чем грозит опухоль и как предотвратить ее развитие?
Миксома сердца: чем грозит опухоль и как предотвратить ее развитие?
Миксома – распространенный вид опухоли сердечной мышцы, преимущественно доброкачественного характера, составляет 50% из всех выявленных новообразований в области миокарда. Несмотря на проводимые исследования, точная причина появления миксомы до сих пор не установлена. Доподлинно известно, что чаще она возникает у людей в возрасте от 30 до 60 лет. Женщины в 3 раза чаще подвержены риску развития миксомы, по сравнению с мужчинами.
Факторы риска развития заболевания и разновидности
Медицина не располагает достаточными сведениями, чтобы установить конкретные факторы, вызывающие развитие миксомы сердца. Однако многими учеными выдвигается гипотеза о том, что в большинстве случаев заболевание возникает на фоне генетической предрасположенности. К такому выводу ученых приводит диагностирование заболевания одновременно у нескольких представителей одной семьи. Несмотря на это, большая часть случаев миксомы носит единичный характер, что не удается связать с наследственностью. Болезнь характеризуется медленным развитием и склонна к рецидивам.
Вторым фактором риска можно считать травмы в области сердца. Многократно увеличивается риск возникновения опухоли, если в дополнение к повреждению сердца в организме протекают онкологические процессы.
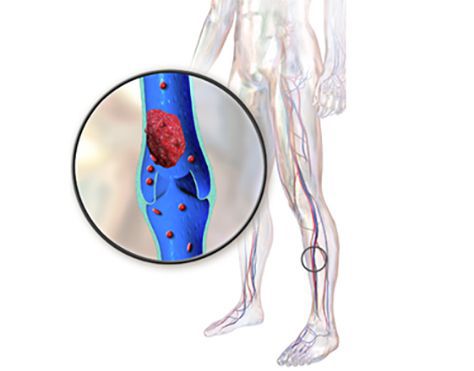
Миксома предсердия с левой стороны диагностируется чаще, что обуславливается большим притоком крови из легких, нежели справа. Во многих случаях опухоль возникает в области митрального клапана, периодически открывая и закрывая его отверстие, что приводит к нарушениям кровоснабжения сердца. Заболевание способно блокировать кровеносные сосуды, что приводит к развитию тромбов.
Опухоль имеет несколько разновидностей.
Симптомы
По мере увеличения опухоли развивается симптоматика заболевания:
После появления первых признаков заболевания, необходимо незамедлительно обращаться к врачу, в противном случае патология может привести к летальному исходу.
Существует вероятность отрыва небольших частиц от образования, с последующим распространением через сосуды в другие органы, что приводит к закупорке кровеносных протоков. В качестве осложнений могут возникнуть:
Диагностика
При посещении кардиолога необходимо описать точное время возникновения первых признаков заболевания, локализацию боли, частоту проявлений и обострений симптомов.
Для диагностирования миксомы сердца, врачи назначают обследование:
Лечение на разных стадиях
Образование поддается лечению только посредством удаления миксомы. Пациенты, которые не затягивали с проведением операции, обходились меньшими осложнениями, чем те, кто запустил болезнь. После проявления симптоматики патология прогрессирует быстро, а запустив болезнь до последней стадии, больной рискует заполучить серьезные нарушения в работе органа, которые способны привести к смерти.
При миксоме сердца операция проводится открытым методом. Последовательность вмешательства:
Этот метод лечения подразумевает госпитализацию больного на срок от 3 до 10 дней. При тяжелых формах патологии стационарное лечение может затянуться на несколько месяцев.
При операции по удалению миксомы сердца врачи выполняют ряд стандартных процедур. Все предметы, используемые в операционной, подлежат стерилизации.
Риск возможных осложнений
Любое хирургическое вмешательство может вызвать осложнения и негативно сказаться на состоянии организма больного. Нередко возникает необходимость проведения повторной операции.
Возможные осложнения во время операции по устранению миксомы:
Иногда возникают неожиданные осложнения уже после успешно проведенной операции:
Прогноз
У пациентов с миксомой риск летального исхода составляет 40%. Если не проводить лечение, после развития симптоматики заболевания, продолжительность жизни редко превышает 2 года.
После проведенной операции, полного или частичного удаления опухоли, болезнь либо полностью отступает, либо состояние пациентов значительно улучшается. Изолированный синдром миксомы способен спровоцировать рецидив болезни в 1-2% случаев, в то время как риск значительно увеличивается, если заболевание носит наследственный характер – от 12 до 22%. Рецидивы чаще связаны с неполным удалением новообразования.
Профилактика заболевания
Миксома развивается в качестве как самостоятельного заболевания, так и следствия онкологических болезней. Поэтому профилактика ее должна быть комплексной и всесторонней: поддержка иммунитета, своевременное лечение и предупреждение хронических болезней кожи, патологий внутренних органов, особенно сердца. Для этого необходимо:
Любое внешнее или механическое воздействие на сердце способно вызвать развитие опухоли – миксомы. Несмотря на то, что образование доброкачественное, по мере роста оно захватывает все большие территории, что приводить к развитию эмболии.
После завершения оперативного лечения пациенты должны регулярно проходить диагностические обследования каждые 3-6 месяцев.
Многие люди должны внести изменения в повседневный образ жизни – увеличить физические нагрузки и установить правильный режим питания. Нужно соблюдать рекомендованную врачом диету и подобрать индивидуальные упражнения, которые помогут поддержать тонус сердца.
При обнаружении любого из симптомов миксомы важно незамедлительно обратиться за медицинской помощью, своевременное начало лечения поможет избежать госпитализации и понизит риск развития рецидивов.
Миксома
Миксома – первичная, гистологически доброкачественная, внутриполостная опухоль сердца. Миксома сердца может вызывать повышение температуры тела, одышку, ортопноэ, кашель, кровохарканье, сердцебиение, слабость, анемию, похудение, головокружение, преходящую потерю сознания, отек легких, тромбоэмболии. Миксома диагностируется с помощью ЭКГ, трансторакальной и чреспищеводной ЭхоКГ, фонокардиографии, рентгеноконтрастного исследования сердца. Лечение заключается в хирургическом удалении миксомы.
Общие сведения
Миксома – соединительнотканная опухоль, содержащая большое количество слизи. Кроме сердца, миксомы могут выявляться в межмышечной клетчатке, на конечностях, в области апоневрозов и фасций; реже поражают мочевой пузырь и нервные стволы.
Причины миксомы
Вопрос об этиологии до конца неясен. Примерно в 7-10% наблюдений носят семейный характер с аутосомно-доминантным типом наследования. В этом случае чаще всего миксома входит в состав наследственного синдрома Карни, также характеризующегося диффузными пигментными изменениями кожи (множественными невусами, веснушками, гиперпигментацией губ), гемангиомами, подкожными нейрофибромами, гиперплазией коры надпочечников, миксоидной фиброаденомой молочной железы, опухолями гипофиза с акромегалией или гигантизмом, опухолями яичка.
Спорадические миксомы обычно солитарные, после удаления практически никогда не рецидивируют; наследственные формы – мультилокулярные, часто возникают вновь после хирургического иссечения. Предполагают, что миксома развивается из мукоидной эмбриональной ткани. Преимущественная локализация миксомы в области межпредсердной перегородки объясняется склонностью этой зоны к тканевой пролиферации, которая сохраняется после рождения.
В кардиологии не исключается вероятность возникновения миксомы вследствие травм сердца, предшествующей пластики септальных дефектов, чрескожной баллонной дилатации митрального клапана, транссептальной пункции и т. д.
Макроскопически миксома имеет вид полипоидной опухоли на ножке с рыхлой желеобразной консистенцией, сосочковой или гроздьевидной структурой. Миксомы могут достигать размеров от 1 до 15 см в диаметре и массы 250 г. Гистологически миксома представлена матриксом, состоящим из мукополисахаридов, в котором рассеяны полигональные клетки опухоли. Миксома содержит много капилляров и более крупных сосудов, встречаются очаги некрозов, кровоизлияний, обызвествлений.
Патогенез
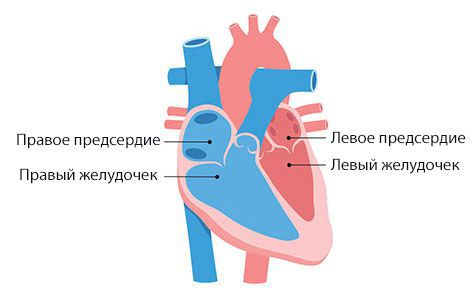
Локализация и размер миксомы определяет ее стенозирующий эффект: так, миксома левого предсердия вызывает обструкцию левого атриовентрикулярного отверстия и затрудняет отток крови из легочных вен; правопредсердная опухоль – обтурирует правое атриовентрикулярное отверстие и нарушает венозный отток, приводя к развитию синдрома верхней полой вены. Миксома левого желудочка стенозирует выносящий тракт левого желудочка; опухоль правого желудочка суживает устье легочного ствола.
Миксома сердца характеризуется быстрым ростом, симптомы обструкции левого предсердия появляются, когда опухоль достигает диаметра примерно 7 см, правого – при диаметре более 10—12 см. Миксомы предсердий имитируют клинику митрального или трикуспидального стеноза; миксомы желудочков напоминают клинику подклапанного стеноза аорты или стеноза легочной артерии.
Симптомы миксомы сердца
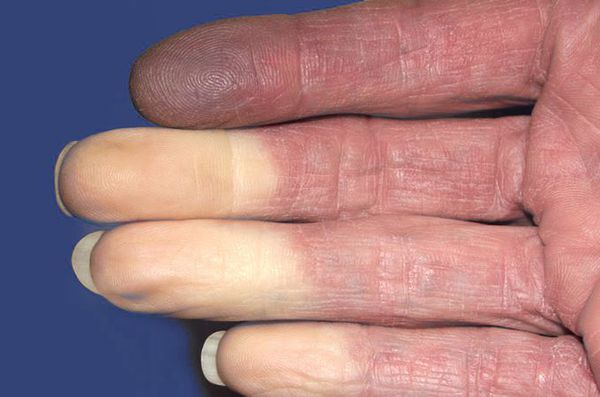
В клинической картине миксомы превалируют три основных синдрома: синдром системных проявлений, тромбоэмболический синдром, синдром внутрисердечной обструкции. Общая симптоматика развивается более чем у 90% пациентов с миксомой сердца и характеризуется повышением температуры тела, общей слабостью, похудением. В крови выявляется анемия, ускорение СОЭ, тромбоцитопения, повышение уровня иммуноглобулинов, диспротеинемия, повышенное содержание СРБ. На фоне миксомы могут развиваться полиартралгии, сетчатое ливедо, синдром Рейно.
Тромбоэмболический синдром, обусловленный закупоркой сосудистого русла фрагментами опухоли или тромботическими массами, при миксоме сердца встречается в 40-50 % случаев. При миксоме левых отделов сердца поражаются артерии большого круга кровообращения, чаще всего церебральные (ишемический инсульт) и коронарные (инфаркт миокарда). При тромбоэмболии артерий сетчатки возникает преходящая или стойкая потеря зрения. Эмболия сосудов брыжейки приводит к окклюзии мезентериальных сосудов. Миксома, исходящая из правых отделов сердца, служит источником ТЭЛА и формирования хронической легочной гипертензии. Тромбоэмболия при миксоме сердца может привести к внезапной смерти.
Синдром обструкции внутрисердечного кровотока сопровождается легочной венозной или артериальной гипертензией, одышкой, кровохарканьем, ортопноэ, тахикардией, головокружением, кратковременными эпизодами потери сознания, развитием периферических отеков. При миксоме сердца возникновение и выраженность данных симптомов может изменяться при смене положения тела и перемещении опухоли.
Диагностика
Решающее значение отводится трансторакальной или чреспищеводной эхокардиографии. С помощью УЗИ сердца обнаруживается объемное образование, определяются его локализация и размеры, место прикрепления ножки и подвижность. Полученные данные уточняются путем проведения атриографии, вентрикулографии, КТ и МРТ сердца. Коронарография проводится всем претендентам на оперативное лечение в возрасте старше 40 лет.
Дифференциальная диагностика проводится с комбинированным митральным и трикуспидальным пороками сердца, инфекционным эндокардитом, аномалией Эбштейна, констриктивным перикардитом, коллагенозами, злокачественными новообразованиями сердца и других локализаций. При необходимости гистологической верификации миксомы на дооперационном этапе выполняется катетеризация сердца и эндомиокардиальная биопсия.
Лечение миксомы сердца
Радикальное лечение миксомы подразумевает хирургическое удаление внутриполостной опухоли сердца. Ввиду высокого риска тромбоэмболических осложнений и внезапной смерти показана незамедлительная операция сразу после установления диагноза.
Удаление миксомы производится из срединного продольного стернотомического доступа в условиях умеренной гипотермии и ИК. В процессе операции иссекается не только сама опухоль, но и место ее прикрепления, в связи с чем нередко требуется проведение пластики дефекта межпредсердной перегородки перикардиальной заплатой. В процессе операции крайне важно предотвратить интраоперационную эмболию фрагментами опухоли. С этой целью исключается проведение пальцевой ревизии полостей сердца; удаление опухоли осуществляется единым блоком при пережатой аорте и кардиоплегии; выполняется тщательное промывание полости сердца после удаления миксомы.
При повреждении миксомой митрального или трикуспидального клапанов выполняется их пластика или протезирование.
Прогноз
Риск внезапной смерти у больных с миксомой составляет 30%. При естественном течении заболевания продолжительность жизни не превышает 2-х лет с момента появления симптомов. Гибель пациентов, как правило, связана с опухолевой эмболией или окклюзией клапанных отверстий сердца.
Что такое миксома сердца? Причины возникновения, диагностику и методы лечения разберем в статье доктора Заподовников С. К., терапевта со стажем в 16 лет.
Определение болезни. Причины заболевания
Миксома сердца (Cardiac myxoma) — это наиболее распространённая первичная доброкачественная опухоль сердца. Заболевание может проявляться головокружением, спонтанной ночной одышкой и кровохарканием.
Опухоль может перекрыть кровоток, приведя к гибели пациента, поэтому при появлении симптомов нужно немедленно обратиться к врачу.
Помимо миксомы сердца, существует одонтогенная миксома — редкая доброкачественная опухоль челюстей. В данной статье рассматривается только миксома сердца.
Причины появления миксомы
Точные причины заболевания неизвестны. Менее 5 % миксом развиваются на фоне синдрома Карни (миксомный комплекс, Карни-комплекс). Это редкий аутосомно-доминантный синдром, т. е. он может проявиться у ребёнка, если у одного из родителя есть мутантный ген. В большинстве случаев возникает из-за мутаций в гене PRKAR1A — супрессоре протеинкиназы типа А, которая участвует во множестве реакций внутри клетки.
Помимо сердечной миксомы, на фоне синдрома Карни могут развиться:
Эпидемиология
Симптомы миксомы сердца
Правильно поставить диагноз «сердечная миксома» непросто. Однако вовремя проведённое УЗИ сердца, в том числе при диспансеризации, поможет выявить опухоль до появления жалоб. Симптомы миксомы зависят от многих факторов:
Некоторые особенности течения миксомы:
В зависимости от причин недомогания симптомы можно разбить на три группы:
1. Внутрисердечная обструкция (закрытие атриовентрикулярных отверстий). Может сопровождаться головокружением, одышкой в лежачем положении, спонтанной ночной одышкой, кашлем, кровохарканьем, отёком лёгких, сердечной недостаточностью и внезапной смертью. Когда пациент сидит или лежит, миксома попадает в отверстие митрального клапана и блокирует ток крови. В результате из сердца перекачивается меньше крови и артериальное давление временно падает. В положении лёжа миксома отодвигается от клапана и давление приходит в норму.
2. Эмболия при левостороннем расположении миксомы. Эмболия — закупорка сосудов различными частицами (эмболами), из-за которой нарушается кровоснабжение ткани или органа.
При миксоме чаще всего перекрываются сосуды центральной нервной системы и артерии сетчатки. Если пациент кратковременно теряет сознание, то это может указывать на эмболию мозговых артерий. Из-за неё может развиться внутричерепная аневризма — редкое, но серьёзное осложнение.
Эмболия периферических артерий может быть одним из первых признаков миксомы. Она проявляется болью в поражённой конечности, нарушением активных движений в её суставах и изменением цвета кожи.
Патогенез миксомы сердца
Патогенез сердечной миксомы изучен недостаточно. Предположительно, она развивается из эмбрионального эндотелия пристеночного эндокарда. Выраженность и характер нарушений зависят от размера и расположения опухоли.
Миксома левого предсердия сужает митральное отверстие и вызывает непроходимость лёгочных вен, из-за чего развивается лёгочная венозная и артериальная гипертензия, а также вторичная правожелудочковая сердечная недостаточность.
Миксома может выпячиваться в левый желудочек, тогда при его сокращении (в раннюю систолу) опухоль движется от желудочка к предсердию. В результате в предсердии сильно повышается давление.
При расслаблении левого желудочка (ранняя диастола) опухоль выпячивается в полость желудочка, из-за чего резко снижается давление внутри предсердия. Если опухоль не выпячивается, то она препятствует току крови через атриовентрикулярное отверстие. Движение крови замедляется, что схоже с трикуспидальным или митральным стенозами.
Миксома правого предсердия уменьшает правое атриовентрикулярное отверстие и затрудняет отток крови из полых вен, из-за чего развивается системная венозная гипертензия.
Миксома левого желудочка приводит к сужению (стенозу) выносящего тракта левого желудочка. Течение болезни напоминает обструктивную кардиомиопатию: сильно увеличен левый желудочек и нарушен отток крови из него.
Согласно концепции американских исследователей, некоторые проявления миксомы не связаны с её действием напрямую. К таким проявлениям учёные отнесли лихорадку, васкулит, гематологические изменения и конституциональные симптомы. Предположительно, они возникают из-за выработки опухолью цитокинов: интерлейкинов, факторов роста эндотелия сосудов, основного фактора роста фибробластов и моноцитарного хемотаксического белка-1. Цитокины участвуют в росте опухоли, рецидивах и появлении отдалённых метастазов.
Классификация и стадии развития миксомы сердца
Можно выделить три вида миксом:
Осложнения миксомы сердца
К другим осложнениям миксомы можно отнести:
Острый инфаркт миокарда
Инфаркт миокарда, вызванный миксомой, отличается от атеросклеротического инфаркта тремя признаками:
Инсульт
Симптомы инсульта при миксоме не отличаются от классических и могут включать: расстройство речи, потерю мышечной силы, паралич конечностей с одной стороны тела, двоение в глазах, головокружение и потерю сознания.
Инфицированная миксома
Дисфагия
Диагностика миксомы сердца
При подозрении на сердечную миксому проводятся:
2. Лабораторная диагностика. Общий анализ крови может показать лейкоцитоз, анемию, тромбоцитопению, повышенные уровни СОЭ и С-реактивного белка.
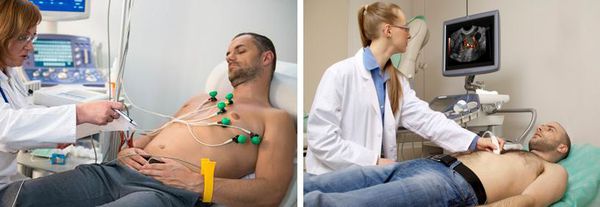
3. Электрокардиография. У 20–40 % больных изменения неспецифичны и могут включать фибрилляцию или трепетание предсердий, блокаду левой ножки пучка Гиса и гипертрофию предсердий, реже желудочков. Чем сильнее стеноз, вызванный опухолью, тем более выражены эти изменения.
4. Эхокардиография (трансторакальная и чреспищеводная) — очень информативный метод, который помогает подтвердить диагноз, оценить состояние опухоли и подобрать оптимальную тактику лечения. Плотная гладкая капсула миксомы позволяет получить чёткие контуры отражённого эхо-сигнала, тогда как у опухолевых масс без оболочки контур смазанный. При двухмерной эхокардиографии миксома выглядит как светлое образование на тёмном фоне, при этом видно её движение.
5. Рентгенография органов грудной клетки позволяет выявить увеличенные размеры сердца и признаки лёгочной гипертензии.
6. Ангиокардиография вытеснена более точными методиками, при подозрении на миксому сейчас практически не используется. Кроме того, процедура повышает риск эмболизации.
7. Магнитно-резонансная и мультиспиральная компьютерная томография (МРТ и МСКТ) сердца позволяют определить края опухоли и исключить опухолевую инфильтрацию. Проводится, если не получилось поставить чёткий диагноз с помощью эхокардиографии.
8. Радионуклидная вентрикулография (РНВГ) также проводится в тех случаях, когда трудно поставить точный диагноз методом эхокардиографии. Позволяет с высокой точностью оценить систолическую и диастолическую функции обоих желудочков. В последние годы, благодаря совершенствованию ультразвуковой диагностики, РНВГ стала менее актуальной.
Дифференциальная диагностика
Миксому следует отличать от следующих заболеваний:
Злокачественные опухоли сердца, как правило, не имеют ножки и чаще прорастают в миокард. Но на эхокардиографии они могут напоминать миксому, бывает сложно поставить правильный диагноз. Поэтому часто требуется провести биопсию, при которой кусочек опухоли отщипывают и отправляют в лабораторию на исследование.
Лечение миксомы сердца
Удаление опухоли — это единственный метод лечения сердечной миксомы. Операцию следует провести как можно скорее, в большинстве случаев состояние пациентов после неё значительно улучшается.
Миксомы удаляют методом срединной стернотомии, т. е. с рассечением грудины. Проводится при пониженной температуре тела и остановке сердца с подключённым аппаратом искусственного кровообращения.
Очень важно, чтобы во время операции фрагменты опухоли не смещались. Врачу необходимо убедиться, что опухолевых очагов и их фрагментов нет в другом предсердии и желудочках.
Полная резекция включает удаление корня ножки, с помощью которой опухоль прикрепляется к стенке сердца. Иногда приходится удалять опухоль вместе с межпредсердной перегородкой. Это создаёт дефект, который можно закрыть специальным пластырем, например дарконовым.
Если опухоль связана с клапаном, то после удаления миксомы его восстанавливают методом аннулопластики — с помощью жёсткого либо эластичного опорного кольца. Если это невозможно, то клапан заменяют протезом.
Трансплантация сердца применяется в очень редких случаях: когда нельзя удалить опухоль и сохранить при этом функции сердца. Из-за риска отторжения в течение года регулярно проводится биопсия, затем достаточно проходить её раз в год.
Прогноз. Профилактика
Если миксому не удалить, то средняя продолжительность жизни пациентов редко превышает два года с момента появления симптомов.
Для ранней диагностики повторных случаев проводится эхокардиография. В первые полгода её нужно проходить раз в три месяца. При выявлении синдрома Карни важно обследовать близких родственников, чтобы своевременно выявить семейные миксомы.
Миксома правого предсердия что это такое
ФГБУ МУНКЦ им. П.В. Мандрыка МО РФ, Москва
ФГБУ «Медицинский учебно-научный клинический центр им. П.В. Мандрыка» МО РФ
Хирургическая коррекция миксомы правого предсердия
Журнал: Кардиология и сердечно-сосудистая хирургия. 2013;6(6): 108-111
Борисов И. А., Рудаков А. С. Хирургическая коррекция миксомы правого предсердия. Кардиология и сердечно-сосудистая хирургия. 2013;6(6):108-111.
Borisov I A, Rudakov A S. Surgical correction of right atrium myxoma. Kardiologiya i Serdechno-Sosudistaya Khirurgiya. 2013;6(6):108-111.
ФГБУ МУНКЦ им. П.В. Мандрыка МО РФ, Москва
ФГБУ МУНКЦ им. П.В. Мандрыка МО РФ, Москва
ФГБУ «Медицинский учебно-научный клинический центр им. П.В. Мандрыка» МО РФ
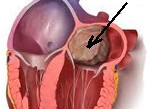
Миксомы сердца — первичные внутриполостные опухоли сердца, обычно доброкачественные, чаще рыхлые и студенистые с областями кровоизлияний, на узкой ножке, реже на широком основании [2, 3, 7, 12]. Обычно опухоли диаметром 5—6 см (от 1 до 15 см) располагаются в предсердиях сердца (97,5%), из них 75—90% локализуются в левом предсердии (ЛП), остальные 10—20% — в правом предсердии (ПП). Реже эти опухоли обнаруживаются в желудочках сердца (2,5%) и крайне редко на клапанах: трикуспидальном, митральном или клапане легочной артерии (единичные наблюдения) [2, 3, 8, 9, 12, 16].
Ежегодная заболеваемость миксомами составляет 0,5 на 1 млн населения или чуть больше, но не выше 0,7% [1, 3, 12]. Эти новообразования в 2—3 раза чаще образуются у женщин, чем у мужчин.
Несемейные (спорадические) миксомы чаще отмечают у женщин средних лет. При этой форме опухоли обычно единственные (94%) и находятся в ЛП (около 75%); редко рецидивируют (1—3%). В то же время семейные формы миксом (у 5% пациентов) чаще поражают более молодых людей и чуть реже находятся в ЛП (в 62%). При этом они чаще занимают несколько камер сердца (33%) и рецидивируют (более чем в 20% случаев) и приблизительно у 20% пациентов сочетаются с другими заболеваниями (опухоли яичек, синдром Кушинга, фиброаденома молочной железы и др.) [4, 7, 9].
Происхождение миксом неизвестно, но вероятнее всего, из мезенхимальных клеток, способных к дифференцировке в различные типы клеток (эмбриональная недифференцированная мезенхима со склонностью к тканевой пролиферации даже у взрослых находится в области овальной ямки). Поэтому рост от межпредсердной перегородки обычно исходит из области овальной ямки (в 90%) [7, 9]. Есть сведения и об ассоциации левопредсердных миксом с вирусом Эпштейна—Барр [5]. Гистологически миксома состоит из клеток полигональной формы с капиллярными каналами. Основание хорошо васкуляризировано (большие артерии и вены сообщаются с субэндокардиальным слоем) [7, 14]. Строма опухоли содержит непостоянное количество ретикулоцитов и волокон эластина, гладких мышечных клеток и включений коллагена, а матрица состоит из многоугольных клеток со скудной эозинофильной цитоплазмой. Поверхность опухоли покрыта однорядным слоем эндотелия (см. рис. 1 на цв. вклейке). 
Миксомы сердца способны к метастатическому распространению (рост может быть обнаружен в мозжечковой ткани, сосудах, грудине, позвоночнике, тазу, лопатке и мягких тканях спины) [7, 10].
В литературе левопредсердные миксомы описываются чаще, а сообщения о правопредсердных единичны [6, 11]. Редкость патологии и недостаточное обсуждение хирургического лечения дают основания представить собственное наблюдение.
Пациентка К., 60 лет, поступила в ФГБУ Медицинский учебно-научный клинический центр им. П.В. Мандрыка МО РФ (МУНКЦ) 14 августа 2012 г. с диагнозом: новообразование правого предсердия; гипертоническая болезнь II стадии, риск 3. При поступлении предъявляла скудные жалобы на незначительную одышку и эпизодический ночной непродуктивный кашель.
Из анамнеза известно, что с 2004 г. периодически на фоне психоэмоционального стресса пациентку стали беспокоить давящие боли под левой лопаткой, сопровождающиеся слабостью, потливостью и купирующиеся валидолом. Позднее при амбулаторной эхокардиографии (ЭхоКГ) обнаружено объемное образование в ПП. Пациентка госпитализирована в МУНКЦ для дополнительного обследования и хирургического лечения.
При поступлении состояние больной было удовлетворительным и в дальнейшем оставалось стабильным. Женщина нормостенического телосложения, повышенного питания. Кожные покровы чистые, обычной окраски и влажности. Одышки нет. Пульс ритмичный 68 в 1 мин, удовлетворительного наполнения и напряжения. Артериальное давление 125/75 мм рт.ст. Тоны сердца ясные, патологические шумы не выслушиваются. Печень у края реберной дуги. Периферических отеков нет.
На электрокардиограмме синусовый ритм, умеренные признаки перегрузки правых отделов сердца и гипертрофии левого желудочка; нарушения ритма не зафиксированы (рис. 2). 
По данным рентгенологического исследования значимых особенностей не выявлено.
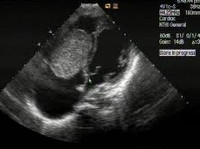
При трансторакальной ЭхоКГ в полости ПП определяется объемное образование неоднородной плотности максимальным размером 4,5×2,5 см на ножке с вероятным прикреплением к межпредсердной перегородке в области овальной ямки. Образование заполняло почти 2/3 полости ПП. Несмотря на это, новообразование не пролабировало в правый желудочек, и полости сердца не были расширенными. Выраженной недостаточности атриовентрикулярных клапанов также не было. Для уточнения диагноза выполнена чреспищеводная ЭхоКГ, которая принципиальных различий с трансторакальным исследованием не дала (рис. 3). 
Магнитно-резонансная томография выполнена для подтверждения диагноза. При этом также зафиксировано объемное образование размером 5,4×3,4×2,4 см в полости ПП на широкой ножке, исходящей из области овальной ямки (рис. 4). 
На коронарограммах коронарные артерии без стенозов.
Полученные данные подтвердили диагноз новообразования сердца. Вследствие бесперспективности консервативного лечения, а также опасности развития угрожающих жизни осложнений, больной выполнена операция: удаление опухоли ПП с последующей пластикой межпредсердной перегородки (МПП) аутоперикардом в условиях искусственного кровообращения (ИК), тепловой кровяной кардиоплегии и нормотермии.
Операция произведена из продольной срединной стернотомии. Аппарат ИК подключен по схеме аорта — полые вены. Левые отделы сердца дренированы через верхнюю правую легочную вену.
Продольным разрезом параллельно атриовентрикулярной борозде вскрыта полость ПП. При ревизии обнаружено студенистое объемное образование на ножке, занимающее всю полость ПП и исходящее из средней части МПП, а именно из области овальной ямки. Коррекция заключалась в резекции опухоли с участком области овальной ямки вместе с ножкой новообразования. Объем удаленного рыхлого образования составил около 60 мл. Затем выполнили диатермокоагуляцию зоны дефекта МПП с последующей пластикой МПП заплатой из аутоперикарда размером 2,0×1,5 см (см. рис. 5 на цв. вклейке). 
После снятия зажима с аорты сердечная деятельность восстановилась самостоятельно (ритм синусовый). При удовлетворительных показателях гемодинамики был отключен аппарат ИК, деканюлированы магистрали. К окончанию операции кардиотоники не инфузировали. Таким образом, длительность операции составила 3 ч, продолжительность ИК — 47 мин, а пережатия аорты — 35 мин.
По данным контрольной интраоперационной чреспищеводной ЭхоКГ клапанной недостаточности не выявлено, сократимость сердца нормальная.
При гистологическом исследовании удаленная ткань мелкобугристого вида с сосочковыми образованиями по поверхности и участками кровоизлияний и плотных белесовато-серых тканей; полученные данные соответствовали миксоме сердца.
Ранний послеоперационный период протекал без особенностей: в инфузии кардиотоников пациентка не нуждалась, гемодинамика оставалась стабильной, неврологической симптоматики не отмечалось. Больная была экстубирована через 5 ч после операции. В последующем в связи с развитием послеоперационной анемии трансфузировали 1 дозу эритроцитной массы (снижение уровня гемоглобина до 80 г/л связано с выраженным гемолизом на 1-е сутки). Кроме того, имелся эпизод нижнепредсердного узлового ритма с выраженной брадикардией, что обусловило необходимость навязывания ритма временным электрокардиостимулятором через эпикардиальные электроды в течение нескольких минут. На 2-е послеоперационные сутки пациентка переведена в общую палату. Днем того же дня на фоне гипокалиемии однократно отмечен пароксизм тахисистолической формы фибрилляции предсердий, что потребовало медикаментозного восстановления синусового ритма. В остальном — стандартный послеоперационный период без значимых особенностей. На 9-е сутки были сняты швы, рана зажила первичным натяжением.
Обсуждение
Современные эхокардиографические аппараты вполне достаточны для инструментальной диагностики данного заболевания. Визуализация при трансторакальной и чреспищеводной ЭхоКГ позволяет считать эти исследования методами выбора, при которых можно определить точное местоположение и зону роста миксомы, провести ее измерения, оценить пролабирование опухоли через атриовентрикулярные клапаны и т.д. [1, 6, 7, 12—14]. Электрокардиограмма непатогномонична и обычно выявляет нарушения ритма и проводимости, фибрилляцию предсердий, блокады, неправильные волны P. Рентгенологическое исследование грудной клетки неспецифично и в ряде наблюдений отражает расширение камер сердца или признаки легочной гипертензии. Зондирование полостей сердца не только не является методом выбора, но и опасно вследствие фрагментации опухоли и последующей эмболии.
Техника операции при миксоме ПП логичная и понятна, однако имеет свои особенности: стернотомия, канюляция полых вен, подключение аппарата ИК, пережатие аорты, правая атриотомия. Затем резекция опухоли с ее ножкой и смежной частью МПП, чем достигается радикальность. Следует иметь в виду, что опухоль чрезвычайно легко фрагментируется, и это обусловливает необходимость прецизионной техники и аккуратности всей хирургической бригады. Через созданный дефект перегородки необходим внимательный осмотр полости левого предсердия — известны случаи биатриального роста опухоли [15]. Последующая герметизация дефекта МПП и полости ПП.
О хороших отдаленных результатах сообщают многие авторы (вероятно, в основном у пациентов с несемейными формами миксом). Летальность составляет 1—5% (в основном у пожилых больных или у пациентов с выраженной сердечной недостаточностью), а отдаленная 20-летняя выживаемость — 91%. При этом летальные исходы чаще наблюдаются после сочетанного протезирования клапанов сердца и связаны с «протезозависимыми осложнениями» — тромбозом, фистулами протезов, послеоперационным инфекционным эндокардитом [1—4, 7].
Рецидив миксомы протекает злокачественнее и может привести быстрее к фатальным осложнениям. Рецидивы описаны через 0,5—11 лет (в среднем спустя 2,5 года) и наблюдаются у 1—3% оперированных больных при спорадической форме и у 21—70% — при семейной. Причинами этого считается внедрение опухоли при обсеменении во время операции, неполное удаление опухоли или рост из нового центра (мультицентральное происхождение) [2, 3, 7].
Предсердные аритмии являются типичными, но не обязательными для этой патологии и могут быть связаны с резекцией зоны МПП вблизи «опасных» участков треугольника Коха. Обычно в отдаленном периоде после операции у 90% пациентов отмечается I—II функциональный класс по классификации NYHA. Более высокий функциональный класс наблюдается у пациентов, которые имеют остаточные явления заболевания, особенно после эпизодов дооперационных эмболий [7, 13].
Показанием к безотлагательной операции служит установление диагноза миксомы сердца. Следует отметить, что срочная операция в случаях после эмболий не приводит к уменьшению смертности [7, 15].
Наш успешный опыт удаления миксомы ПП в условиях ИК и тепловой кровяной кардиоплегии, а также схожие данные современной литературы [13] позволяют считать хирургическую коррекцию безопасной и эффективной при условии радикальности и прецизионности коррекции. Оперированных пациентов следует наблюдать в отдаленном послеоперационном периоде.