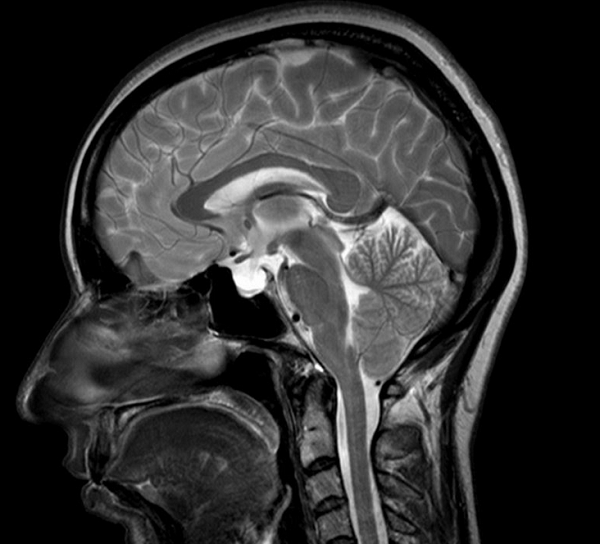
Миндалины мозжечка расположены выше большого затылочного отверстия что это значит
Синдром Арнольда — Киар
Педиатр Анна Колинько о патологии развития головного мозга, которая может встречаться у 30 % населения
Синдром хронической усталости, головокружения и боль в шее могут быть следствием мальформации (аномалии) Арнольда — Киари. После начала широкого использования МРТ стало понятно, что болезнь встречается у 14–30 % популяции
Все первые описания мальформации были посмертными. В 1883 году шотландский анатом Джон Клеланд (J. Cleland, 1835–1925 гг.) впервые описал удлинение ствола и опущение миндалин мозжечка в большое затылочное отверстие у 9 умерших новорожденных. В 1891 году австрийский патолог Ганс фон Киари (H. Chiari, 1851–1916 гг.) подробно охарактеризовал 3 типа мальформации у детей и взрослых. А в 1894 году немецкий патолог Юлиус Арнольд (J. Аrnold, 1835–1915 гг.) подробно описал синдром Киари 2 типа, в сочетании со спинномозговой грыжей (spina bifida). В 1896 году Киари дополнил свою классификацию четвертым типом. В 1907 году ученики Арнольда использовали термин «мальформация Арнольда — Киари» по отношению к аномалии 2 типа. Теперь это название распространилось на все типы. Некоторые врачи справедливо отмечают, что вклад Арнольда несколько преувеличен и верным будет термин «мальформация Киари».
Версии о причинах
Этиология и патогенез синдрома Арнольда — Киари остаются неуточненными. Киари предположил, что смещение мозжечка и продолговатого мозга происходит из‑за внутриэмбриональной гидроцефалии, которая возникает как следствие стеноза сильвиева водопровода — узкого канала длиной 2 см, который соединяет III и IV желудочки мозга.
Типы мальформаций
1 тип — опущение миндалин мозжечка в позвоночный канал ниже уровня большого затылочного отверстия с отсутствием спинномозговой грыжи. У 15–20 % пациентов этот тип сочетается с гидроцефалией, а у 50 % больных — с сирингомиелией — заболеванием, при котором в спинном и продолговатом мозге образуются полости. В 1991 году было предложено подразделить аномалии Арнольда — Киари 1 типа на тип А — с сирингомиелией и тип В — без сирингомиелии.
Сирингомиелии при Арнольде — Киари 1 степени.
Энцефаломенингоцеле — врожденная грыжа головного мозга и его оболочек, содержащая цереброспинальную жидкость.
Спинальная дизрафия — порок развития, заключающийся в отсутствии слияния по средней линии парных закладок кожи, мускулатуры, позвонков, спинного мозга
2 тип — опущение нижних отделов червя мозжечка, продолговатого мозга и IV желудочка. Отличительным признаком данного типа является сочетание со спинномозговой грыжей (spina bifida) в поясничном отделе, отмечается прогрессирующая гидроцефалия, часто — стеноз водопровода мозга. Среди детей с менингомиелоцеле до 90 % случаев сопровождается аномалией Арнольда — Киари 2 степени.
0, 1 и 2 степени синдрома Арнольда — Киари наиболее распространены в популяции. III и IV типы обычно несовместимы с жизнью.
Симптоматика
Терапия
Лечение аномалий Арнольда — Киари зависит от выраженности неврологической симптоматики. Консервативная терапия включает в себя нестероидные противовоспалительные препараты и миорелаксанты. Если в течение 2–3 месяцев консервативная терапия безрезультатна или у пациента имеется выраженный неврологический дефицит, показано оперативное вмешательство. В процессе операции устраняется сдавление нервных структур и нормализуется ликвороток путем увеличения объема (декомпрессии) задней черепной ямки и установки шунта. Оперативное лечение эффективно, по разным источникам, в 50–85 % случаев, в оставшихся случаях симптоматика регрессирует не полностью. Операцию рекомендуется выполнять до развития тяжелого неврологического дефицита, поскольку восстановление происходит лучше при минимальных изменениях неврологического статуса. Подобное оперативное лечение выполняется почти в каждом федеральном нейрохирургическом центре России и проводится в рамках высокотехнологичной медицинской помощи по системе ОМС.
Миндалины мозжечка расположены выше большого затылочного отверстия что это значит
Информация о работе и расписание
Госпитальная высококвалифицированная медицинская помощь
Услуги центра по восстановительной медицине
Восстановление после спортивных травм
Современная диагностика – шанс предупредить болезнь
Он-лайн консультации для врачей по сложным практическим случаям
Трудоустройство в ФГАУ ЛРЦ
Стандарты и порядки оказания медицинской помощи
Проведение этической экспертизы клинических исследований, медицинских испытаний
Статьи и презентации
Мальформация Киари III типа заключается в смещении мозжечка и части ствола мозга с мозговыми оболочками в менингоцеле, расположенное в шейно-затылочной области.
Мальформации Арнольда–Киари II и III типов могут сопутствовать признаки дисплазии нервной системы: полимикрогирия, гетеротопия коры, гипоплазия подкорковых узлов, дисгенезия мозолистого тела, патология прозрачной перегородки, утолщение интерталамического соединения, beaking tectum (клювовидный tectum), часто отмечают наличие перегиба сильвиевого водопровода (55%), кисты отверстия Мажанди, гипоплазия серпа и намета мозжечка, hemivertebrae, низкое расположение каудального отдела спинного мозга на уровне LIV–V позвонков и ниже.
Этиология заболевания в настоящее время не ясна. Имеются данные, свидетельствующие о роли генетического фактора в этиологии этого синдрома. Эктопия миндалин мозжечка в затылочное отверстие была обнаружена у трех монозиготных близнецов. После первого описания мальформации Cleland в 1883 г. появилось несколько теорий. Теория, подтверждаемая исследованиями Misao Nishikawa и соавторов, заключается в том, что из-за парааксиальной дисплазии мезодермального листка или первичного повреждения структур соответствующего сомита формируется ненормально маленькая задняя черепная ямка, структуры заднего мозга, заполнив объем задней черепной ямки и продолжая расти, опускаются в затылочный канал. Сочетание Аномалии Киари II типа с менингомиелоцеле связано с тем, что степень парааксиальной дисплазии мезодермального листка при АК – II типа более выражена, чем при АК – I типа и отмечается не только на уровне формирования затылочной кости, но и по оси тела на уровне формирования ряда позвонков, что проявляется в spina bifida, а также в аномалиях ряда других костных структур и костной системы в целом.
Клинические проявления АК – I типа проявляются чаще всего в юношеском либо в зрелом возрасте. Эти проявления укладываются в такие неврологические синдромы, как церебеллобульбарный, ликворогипертензионный, сирингомиелический, синдромы повреждения черепных нервов. Ликворогипертензионный синдром проявляется головной болью, обычно субокципитальной, и болью в шее, усиливающейся при кашле, чихании и напряжении, застойными дисками зрительных нервов. Стволовые нарушения и расстройства функций черепных нервов проявляются в виде неустойчивых осциллопсий, тригеминальной дизестезии, снижения слуха, шума в ушах, головокружения, дисфагии, остановки дыхания во время сна, периодических обмороков (часто связанных с кашлем), нарушения контроля над ЧСС, АД при переходе из горизонтального положения в вертикальное, могут наблюдаться атрофия половины языка, паралич голосовых связок, стридор, спастический или комбинированный (больше в верхних конечностях) тетрапарез.
Мозжечковые расстройства — нистагм, дизартрия, атаксия. Симптомы, связанные с сирингомиелическими кистами — онемение, расстройство чувствительности, обычно по диссоциированному типу, а также нейроартропатия, нарушение функций тазовых органов, отсутствие брюшных рефлексов, мышечная гипотрофия. При этом ряд авторов отмечают несоответствие между локализацией, протяженностью кисты, кистозным индексом (отношение переднезаднего размера кисты к таковому размеру поперечника спинного мозга на уровне кисты), с одной стороны, и зоной гипестезии, распространенностью сегментарных расстройств поверхностной чувствительности, выраженностью мышечной гипотрофии и степенью пареза — с другой. АК II типа манифестирует у новорожденных и в раннем детском возрасте такими симптомами, как апноэ, стридор, билатеральный парез голосовых связок, нейрогенная дисфагия с назальной регургитацией, цианоз во время кормления, нистагм, гипотония, слабость, спастика в верхних конечностях, что может прогрессировать вплоть до тетраплегии. Мальформация Киари III типа встречается редко, клинические проявления ее такие же, как при АК II.
Стандартное рентгенологическое исследование может выявить лишь косвенные признаки мальформации АК, компьютерная томография также не дает четкой визуализации мягкотканных структур. Широкое внедрение МРТ в клиническую практику позволило решить большинство проблем, связанных с диагностикой аномалии Киари. Этому способствовали хорошая визуализация структур задней черепной ямки, краниовертебрального перехода, спинного мозга, отсутствие артефактов от костных структур.
Ориентиры задней черепной ямки, используемые в диагностике АК. d + e = длина ската; S = сфеноокципитальный синхондроз; d = длина основания сфеноидальной площадки от спинки турецкого седла и сфеноокципитального синхондроза до ската; e = длина между синхондрозом и basion; b = длина ствола мозга между плоскостью соединения среднего мозга и моста и медулло-цервикальным соединением; a = угол намета мозжечка по отношению к линии Твайнинга (Twining’s line); c = длина полушария мозжечка; DS = верхушка спинки турецкого седла; IOP = внутреннее возвышение затылочной кости; OP = opisthion; B = basion; TW = линия Твайнинга; McR (B to OP) = линия МакРи (McRae’s line). (заимствовано из Dimensions of the posterior fossa in patients symptomatic for Chiari I malformation but without cerebellar tonsillar descent, Raymond F Sekula и соавт.).
МРТ мозжечка что показывает
Изучение церебральных структур, скрытых черепной коробкой, представляет определенные сложности. Применение аппаратных методов исследования облегчает диагностику заболеваний центральной нервной системы (ЦНС).
С целью выявления органических поражений в затылочной области часто назначают МРТ мозжечка, что показывает результативность данного метода исследования.
Сканирование делают при помощи магнитного поля частотой от 2000 Гц. Клетки организма содержат определенное количество жидкости. Атомы водорода в молекулах воды начинают резонировать под действием силового поля, что позволяет получить стабильный сигнал от исследуемых тканей.
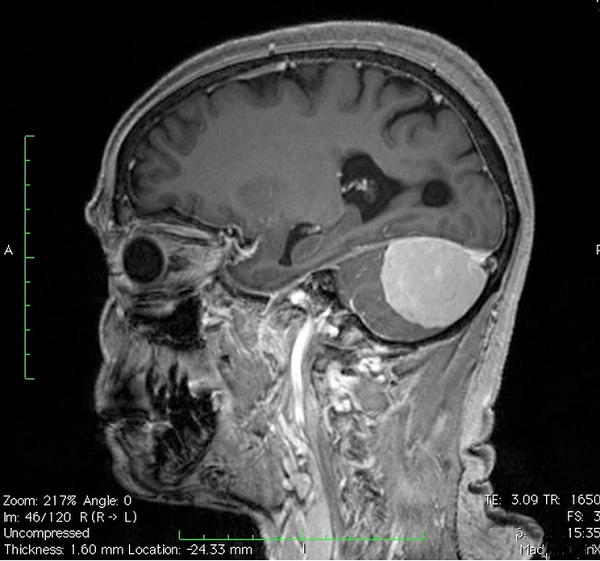
МРТ головы и мозжечка, сагиттальная проекция
Интенсивность ответной реакции зависит от насыщенности сканируемых структур влагой. Большей информативностью обладает МРТ рыхлых анатомических образований, в том числе белого и серого церебрального вещества, мозговых оболочек, ликвора, нервных корешков.
Для визуализации онкологических процессов и сосудистых патологий используют контрастное усиление. Раствор хелатов гадолиния при попадании в кровеносное русло «окрашивает» сеть вен и артерий, выделяет новообразования в изучаемой области.
Показания для проведения МРТ мозжечка
Магнитно-резонансную томографию используют с целью первичного выявления патологий ЦНС и для уточнения диагноза при недостаточной эффективности других методов исследования. Сканирование позволяет оценить состояние мозжечка и оболочек головного мозга задней черепной ямки, показывает особенности кровоснабжения рассматриваемой области. С помощью МРТ определяют характер и патогенез заболевания, степень поражения тканей, уточняют локализацию процесса.
Аномалия Арнольда-Киари (II) на снимке МРТ
Мозжечок – отдел центральной нервной системы, расположенный в области задней черепной ямки и отвечающий за координацию движений, мышечный тонус, способность держать равновесие. Орган имеет три пары ножек, с помощью которых получает информацию от ствола и коры больших полушарий, базальных ганглиев, экстрапирамидной системы, спинного мозга.
Патологические изменения структур и проводящих путей мозжечка сопровождаются характерной клинической картиной:
при локализации процесса в одном из полушарий мозжечка, во время ходьбы возможно отклонение в сторону поражения;
снижение мышечного тонуса, утрата двигательной функции;
нарушения мелкой моторики;
шаткая «мозжечковая» походка, схожая с движениями пьяного;
снижение артериального давления;
нарушения памяти, речи.
Наличие перечисленных симптомов служит основанием для назначения МРТ мозжечка. При травмах затылочной части головы процедуру проводят для выявления внутренних повреждений: гематомы, отеки и пр.
Показаниями к магнитно-резонансному сканированию служат подозрения на следующие патологические состояния:
добро- и злокачественные новообразования в области задней черепной ямки;
врожденные аномалии развития (мальформации Арнольда-Киари, Жубера, синдром Денди-Уокера);
ишемический и геморрагический инсульт мозжечка;
абсцесс, гранулематозное воспаление тканей мозжечка;
демиелинизирующие патологии с вовлечением мозжечка.
МРТ показана перед операцией на головном мозге. Сканирование позволяет уточнить расположение и размеры патологического очага. Через 1-3 месяца после вмешательства проводят контрольное обследование для оценки процессов восстановления.
Как проходит диагностика?
МРТ головного мозга проводят с помощью томографов двух типов:
аппаратов с тоннелем (трубой).
Первые оборудованы кушеткой и магнитной рамой. Пациент ложится на спину, голова находится в зоне действия силового поля. Открытые томографы позволяют сделать МРТ людям, страдающим клаустрофобией, и больным с избыточным весом. Минусом исследования является недостаточно высокое разрешение изображений.
Закрытые томографы включают передвижной стол, тоннель, градиентную катушку, программное оборудование и монитор, на который поступает картинка. Пациент ложится лицом вверх, тело и конечности фиксируют валиками и креплениями. Защиту от шума обеспечивают специальные наушники. В руку больному вкладывают тревожную кнопку, с помощью которой можно остановить сеанс.
МРТ головы на закрытом томографе
Присутствие в зоне действия силового поля томографа посторонних электронных устройств может привести к поломке дорогостоящего оборудования, поэтому врач и рентген-лаборант во время процедуры находятся у аппаратуры за прозрачной перегородкой. Связь с обследуемым поддерживают через микрофон.
Над головой больного устанавливают градиентную катушку, которая дает переменный электромагнитный импульс. При перемещении стола с пациентом в тоннель томографа включают генератор постоянного силового поля. Действие градиента обеспечивает выбор среза, повышает скорость сканирования и разрешение фотографий.
Закрытые томографы индуцируют магнитное поле напряженностью от 1,5 Тл. Данной мощности достаточно для детального изучения внутренних органов и структур.
Сканирование проводят в аксиальной, сагиттальной и фронтальной проекциях. Толщину среза при исследовании настраивают индивидуально (от 1 мм). Датчики фиксируют сигнал, компьютерная программа трансформирует информацию в серию черно-белых фотографий на мониторе. При необходимости возможна трехмерная реконструкция модели головного мозга с детальным отображением взаимного расположения церебральных структур, нервов, кровеносных сосудов.
При использовании контраста сканирование приостанавливают после серии нативных снимков. Пациенту через внутривенный катетер вводят раствор гадолиния. Процедуру продолжают после заполнения препаратом сосудистого русла и межклеточного пространства в зоне интереса.
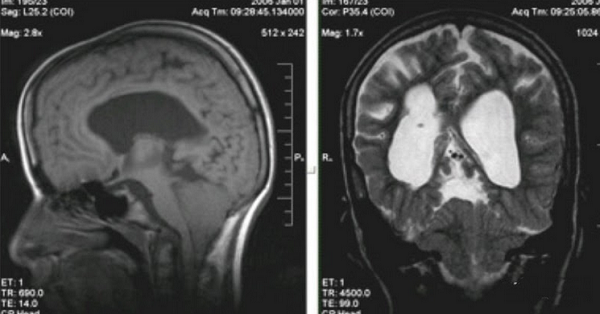
Синдром Арнольда-Киари (смещение миндалины мозжечка ниже границ большого затылочного отверстия)
МР-диагностика занимает до получаса, контрастное усиление увеличивает время сканирования на 10-15 минут.
Расшифровка МРТ мозжечка – норма
Протокол исследования головного мозга содержит информацию о режиме магнитно-резонансной томографии и состоянии церебральных структур. При проведении МРТ с контрастом указывают название препарата.
Описание снимков содержит следующие данные:
форма, размеры, контуры анатомического образования и морфологических элементов;
локализация с обязательным уточнением расположения миндалин мозжечка по отношению к большому затылочному отверстию;
особенности строения, структура органа;
наличие аномалий, патологических очагов, новообразований;
расположение измененных участков, характер взаимодействия пораженных и здоровых тканей;
форма и размеры патологических очагов;
характер кровоснабжения головного мозга и мостомозжечкового угла.
В случае травмы затылочной области врач описывает видимые последствия с указанием локализации (отеки, гематомы, деформации, разрывы кровеносных сосудов).
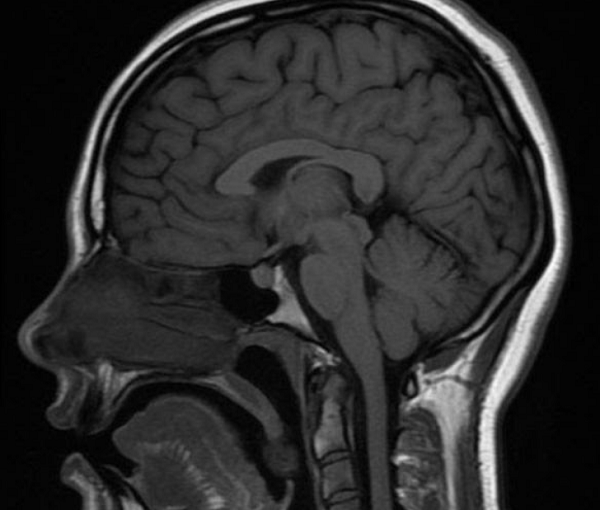
В норме мозжечок на МРТ головного мозга выглядит как неоднородное анатомическое образование, отделенное поперечной щелью. Контуры органа неровные: видны неглубокие борозды, которые делят на дольки боковые части (полушария) и центральную (червь). Размеры мозжечка в поперечном сечении достигают 9-10 см, в передне-заднем срезе – 4 см.
Структурный анализ томограмм позволяет выделить серое вещество (образующее кору) и белое (мозговое тело). Последнее залегает в центральной части и переходит в 3 пары ножек.
МРТ показывает миндалины мозжечка, расположенные на границе большого затылочного отверстия. У детей в возрасте 5-15 лет возможно каудальное смещение анатомического образования в позвоночный канал (в норме не более 5 мм).
Ядра мозжечка, представляющие скопление серого вещества в толще мозгового тела, на МРТ не определяются.
Результаты исследования записывают на электронный носитель и выдают пациенту с расшифровкой и заключением врача-рентгенолога.
Менингиома намета мозжечка на томограмме
Клиника «Магнит» специализируется на МР-диагностике различных заболеваний. Сканирование головного мозга с осмотром мостомозжечкового угла позволяет выявить врожденные аномалии, различные патологические процессы в данной области. МРТ проводят с помощью закрытого томографа немецкой фирмы Siemens мощностью 1,5 Тл. Записаться на процедуру можно по телефону или на сайте клиники.
Лечение аномалии Арнольда-Киари
Госпитализация и лечение по квоте ОМС. Подробнее после просмотра снимков.
Содержание:
Аномалия Арнольда-Киари у взрослых сопровождается опущением и выходом через затылочное отверстие структур головного мозга, которые находятся в задней черепной ямке. При этом находящиеся поблизости мозговые структуры сдавливаются. Это приводит к нарушению оттока цереброспинальной жидкости и развитию гидроцефалии. Чаще всего признаки аномалии Арнольда-Киари сочетаются с сирингомиелией. Это хроническое заболевание центральной нервной системы, которое сопровождается образованием полостей в продолговатом и спинном мозге.
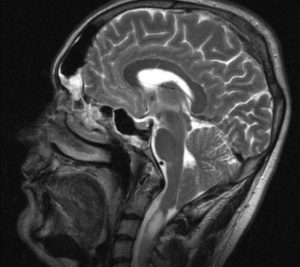
Симптомы заболевания
Симптомы заболевания зависят от типа аномалии Арнольда-Киари. Квалифицировать патологию может невролог или нейрохирург. В клинической практике нейрохирургов часто встречается аномалия Арнольда-Киари 1 степени. Болезнь развивается после окончания периода полового созревания или уже у взрослых пациентов.
Основные признаки патологии у взрослых:
Возможно появление и других симптомов, в том числе кратковременной потери сознания. Пациенты с такой болезнью жалуются на головокружение, возникающее всякий раз при повороте головы. В некоторых случаях может даже возникать обморок. Распространенным признаком являются атрофические изменения в области языка и гортани. Они сопровождаются нарушением дыхания и хронической осиплостью голоса. Подобные последствия возникают при длительном отсутствии эффективной медицинской помощи.
Аномалия Арнольда-Киари 2 типа вызывает шумное дыхание, сочетающееся с парезом гортани и забросом пищи в нос. Поставить точный диагноз можно на основании осмотра и данных диагностики. Неврологический осмотр в сочетании с магнитно-резонансной томографией головного мозга и позвоночника позволяет выявить характерные аномалии. При подтверждении диагноза необходимо как можно скорее начинать соответствующее лечение.
Магнитно-резонансная томография является наиболее широко применяемым методом диагностики при данном заболевании. Во время исследования можно обнаружить дислокацию миндалин и получить информацию о составе тканей головного мозга. Для исследования потока цереброспинальной жидкости необходимо проводить фазово-контрастную МРТ.
Аномалия Арнольда-Киари 1 степени
Миндалины мозжечка находятся ниже большого затылочного отверстия. Аномалия Арнольда-Киари 1 степени чаще встречается у взрослых. На фоне развития болезни в центральном канале спинного мозга начинает скапливаться цереброспинальная жидкость. При сочетании болезни с сирингомиелией нарушается чувствительность, появляются признаки онемения и атрофических процессов в мышцах. Возможно исчезновение рефлексов брюшины.
Аномалия Арнольда-Киари 2 степени
При данной болезни через большое затылочное отверстие начинают выходить не только миндалины, но и сам мозжечок, IV желудочек, а также продолговатый мозг. Заболевание связывают с врожденной спинномозговой грыжей. Патология сопровождается миеломенингоцеле, расщеплением позвоночника.
Аномалия Арнольда-Киари 3 и 4 степеней
Аномалия Арнольда-Киари 3-4 степеней сопровождается переходом опустившихся образований мозга в менингоцеле затылка и шеи. При 4 степени болезни гипопластические процессы в мозжечке нередко сочетаются с признаками гидроцефалии.
Возможно развитие сочетанной патологии. Заболевание может возникать на фоне диспластических процессов нервной системы, включая нарушения в функциональности мозолистого тела и недоразвитие подкорковых структур.
Лечение у взрослых
Главным методом лечения является операция. Консервативная терапия может рассматриваться только в качестве дополнительного метода. Но в большинстве случаев заболевание сопровождается значительными неврологическими нарушениями, вплоть до развития парезов и других опасных для жизни осложнений. В таком случае нельзя откладывать хирургическое лечение.
Чаще всего специалисты используют краниовертебральную декомпрессию. Операция предполагает удаление фрагмента кости с расширением затылочного отверстия. Также специалисты ликвидируют признаки сдавления неврологических структур, проводят удаление миндалин мозжечка и частей двух первых шейных позвонков. Для восстановления нормального тока цереброспинальной жидкости используют искусственные материалы и трансплантанты, которые подшивают в область твердой мозговой оболочки в качестве заплаток.
Проведение шунтирующих операций
В нейрохирургии активно используют шунтирующие системы для устранения гидроцефалии. Целью такого хирургического вмешательства является восстановление оттока цереброспинальной жидкости. Шунты имеют односторонние клапаны. В будущем возможно проводить замену этих систем или их ревизию в ходе повторных нейрохирургических вмешательств.
Оттока цереброспинальной жидкости достигают путем дренирования желудочков мозга. Систему шунтирования могут соединять с правым предсердием или брюшной полостью. Возможно применение современных эндоскопических методов оперативного лечения. Они отличаются малоинвазивностью, коротким реабилитационным периодом.
При высокой квалификации нейрохирурга операции проходят без каких-либо осложнений. Риск инфицирования повышается при несоблюдении основных правил инфекционной безопасности, разъединении шунта, резком снижении внутричерепного давления. При использовании специальных шунтирующих систем можно избежать подобных неблагоприятных последствий.
Последствия и прогноз для жизни
При подтверждении диагноза необходимо как можно скорее начинать лечение. Определенные проблемы с диагностикой могут возникать из-за бессимптомного течения болезни. Аномалия Киари 3 степени нередко приводит к летальному исходу. Но своевременно проведенное хирургическое лечение позволяет избежать неблагоприятных последствий. Операция является золотым стандартом современной нейрохирургии.
Даже незначительные неврологические проявления являются показанием для обращения к специалистам. В идеале необходимо начинать лечение сразу после выявления патологии. Болезнь в запущенной форме заканчивается инвалидностью и гибелью пациента.
Своевременно проведенное лечение с использованием операции позволяет избежать необратимых атрофических процессов в центральной нервной системе. В НИИ Бурденко подобные хирургические вмешательства проводят на высоком профессиональном уровне. С пациентами работают опытные нейрохирурги, уделяя повышенное внимание каждому этапу лечения, включая подготовку к операции и проведение тщательного комплексного обследования.
После оперативного вмешательства пациенты находятся под присмотром нейрохирургов, реабилитологов, реаниматологов. Специалисты следят за жизненно важными показателями работы организма. При необходимости профессионалы оказывают первую помощь, тормозят развитие осложнений и других неблагоприятных последствий для здоровья. Современные методики, применяемые в нейрохирургии, позволяет сократить степень повреждения тканей во время работы с головным мозгом, избежать лишних травм и кровопотери.
Консультация нейрохируга
Нейрохирург, доктор медицинских наук
— Нейрохирург 9 отделения НИИ нейрохирургии им. Н.Н.Бурденко (2002 — 2019)
— Ведущий нейрохирург сети клиник «Медси» (2019 — н.в.)