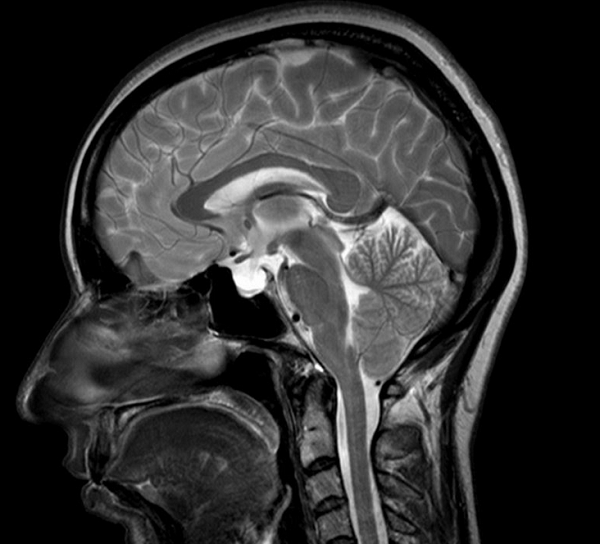
Миндалины мозжечка расположены выше уровня большого затылочного отверстия что это значит
Аномалия Арнольда-Киари I
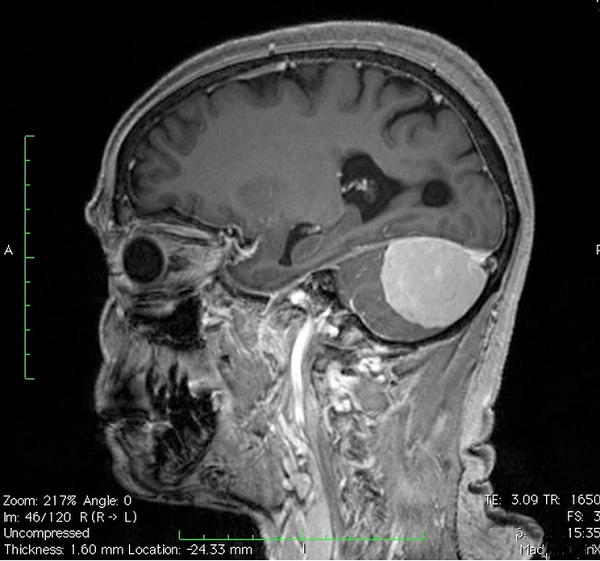
Аномалия Арнольда-Киари I — опущение миндалин мозжечка в большое затылочное отверстие со сдавливанием продолговатого мозга. Может сочетаться с сирингомиелией, базилярной импрессией или инвагинацией, ассимиляцией атланта. Симптомы коррелируют от степени снижения.
Эпидемиология
Аномалия Арнольда-Киари I встречается чаще у женщин [2].
Клиническая картина
В отличие от пороков развития Киари II, III и IV, аномалия Арнольда Киари I часто остается бессимптомной.
Вероятность клинических проявлений пропорциональна степени опускания миндалин. Все пациенты с пролабированием миндалин больше 12 мм имеют какую-либо симптоматику тогда, как примерно в 30% пролабирование в диапазоне между 5 и 10 мм протекают бессимптомно [1].
Компрессия ствола мозга (продолговатого мозга) может вызывать сирингомиелию с соответствующими симптомами и клинической картиной (затылочные боли, нарушение глотания, атаксия) разной выраженности, симптомами поражения спинного мозга и др.
Сопутствующие заболевания
Сирингомиелия шейного отдела позвоночника встречается в
35% (варьирует от 20 до 56%), гидроцефалиия в 30% [1,3] случаев, в обоих случаях считается данные изменения развиваются в результате нарушения ликовродинамики, центральном канале и вокруг спинного мозга.
В
35% (23-45%) выявляются скелетные аномалии [1, 3]:
Патология
Аномалия Арнольда Киари I характеризуется пролабированием миндалин мозжечка через большое затылочное отверстие, в основном в результате несоответствия между размерами мозжечка и задней черепной ямке. Аномалию Арнольда Киари I следует отличать от эктопии миндалин, которая протекает бессимптомно и является случайной находкой, при которой, миндалины выступают через затылочное отверстие не более чем на 3-5 мм 2.
Патология подтверждается при измерения максимального расстояния, на которое миндалины выступают ниже плоскости большого затылочного отверстия (условной линии между ophisthion и basion (1) Базион — передний край большого затылочного отверстия. 2) Опистион — задний край большого затылочного отверстия)).
Значения используемые для постановки диагноза отличаются у разных авторов [2]:
Некоторые авторы используют более простую градацию [1]:
Положение миндалин мозжечка меняется с возрастом. У новорожденных миндалины расположены чуть ниже большого затылочного отверстия и спускаются ниже с ростом ребенка, достигая своей низшей точки в возрасте 5 — 15 лет. В дальнейшем они поднимаются на уровень большого затылочного отверстия [3]. Таким образом, снижение миндалин на 5 мм у ребенка будет скорее всего нормой, а во взрослом возрасте при данных изменениях следует подозревать патологию [3].
КТ
Современное объемное сканирование с высоким качеством сагиттальной реформации относительно хорошо визуализирует затылочное отверстие и миндалины, хотя отсутствие контрастности (по сравнению с МРТ) с трудом позволяет провести точную оценку. Чаще патология может быть заподозрена на аксиальных изображениях, когда мозговое вещество охватывает миндалины а спинномозговая жидкость представлена в малом количестве или отсутствует. Данное состояние называется, в переполнением затылочного отверстия.
МРТ
МРТ исследование является методом выбора так, как помимо лучшей визуализации атомический изменений есть возможность оценить ликвородинамику. Сагиттальные срезы наиболее оптимальны для оценки аномалии Арнольда Киари I. Аксиальные изображения так же дают картину «переполненого» затылочного отверстия.
Лечение и прогноз
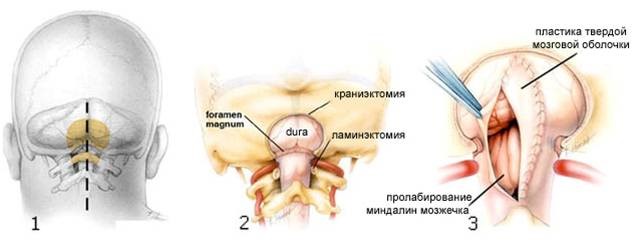
Оперативное лечение применяется только при наличии у пациента неврологического дефицита с отсутствием эффекта от консервативной терапии в течение 2-3 месяцев. Оно состоит в ламинэктомии (удаление дужек верхних шейных позвонков) с декомпрессивной краниоэктомией задней черепной ямки и пластикой твёрдой мозговой оболочки.
МРТ мозжечка что показывает
Изучение церебральных структур, скрытых черепной коробкой, представляет определенные сложности. Применение аппаратных методов исследования облегчает диагностику заболеваний центральной нервной системы (ЦНС).
С целью выявления органических поражений в затылочной области часто назначают МРТ мозжечка, что показывает результативность данного метода исследования.
Сканирование делают при помощи магнитного поля частотой от 2000 Гц. Клетки организма содержат определенное количество жидкости. Атомы водорода в молекулах воды начинают резонировать под действием силового поля, что позволяет получить стабильный сигнал от исследуемых тканей.
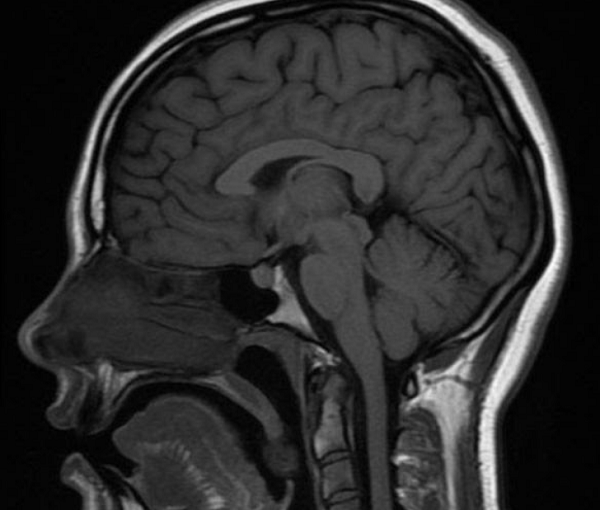
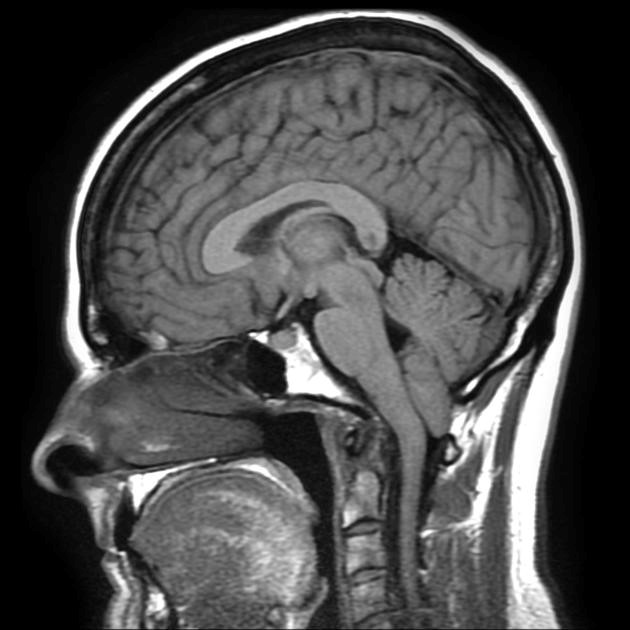
МРТ головы и мозжечка, сагиттальная проекция
Интенсивность ответной реакции зависит от насыщенности сканируемых структур влагой. Большей информативностью обладает МРТ рыхлых анатомических образований, в том числе белого и серого церебрального вещества, мозговых оболочек, ликвора, нервных корешков.
Для визуализации онкологических процессов и сосудистых патологий используют контрастное усиление. Раствор хелатов гадолиния при попадании в кровеносное русло «окрашивает» сеть вен и артерий, выделяет новообразования в изучаемой области.
Показания для проведения МРТ мозжечка
Магнитно-резонансную томографию используют с целью первичного выявления патологий ЦНС и для уточнения диагноза при недостаточной эффективности других методов исследования. Сканирование позволяет оценить состояние мозжечка и оболочек головного мозга задней черепной ямки, показывает особенности кровоснабжения рассматриваемой области. С помощью МРТ определяют характер и патогенез заболевания, степень поражения тканей, уточняют локализацию процесса.
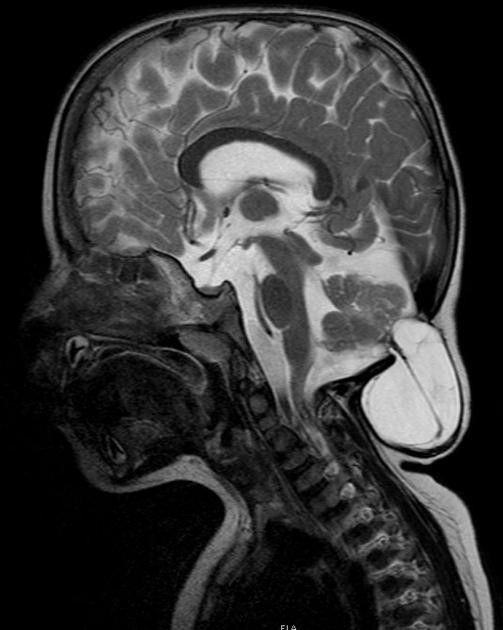
Аномалия Арнольда-Киари (II) на снимке МРТ
Мозжечок – отдел центральной нервной системы, расположенный в области задней черепной ямки и отвечающий за координацию движений, мышечный тонус, способность держать равновесие. Орган имеет три пары ножек, с помощью которых получает информацию от ствола и коры больших полушарий, базальных ганглиев, экстрапирамидной системы, спинного мозга.
Патологические изменения структур и проводящих путей мозжечка сопровождаются характерной клинической картиной:
при локализации процесса в одном из полушарий мозжечка, во время ходьбы возможно отклонение в сторону поражения;
снижение мышечного тонуса, утрата двигательной функции;
нарушения мелкой моторики;
шаткая «мозжечковая» походка, схожая с движениями пьяного;
снижение артериального давления;
нарушения памяти, речи.
Наличие перечисленных симптомов служит основанием для назначения МРТ мозжечка. При травмах затылочной части головы процедуру проводят для выявления внутренних повреждений: гематомы, отеки и пр.
Показаниями к магнитно-резонансному сканированию служат подозрения на следующие патологические состояния:
добро- и злокачественные новообразования в области задней черепной ямки;
врожденные аномалии развития (мальформации Арнольда-Киари, Жубера, синдром Денди-Уокера);
ишемический и геморрагический инсульт мозжечка;
абсцесс, гранулематозное воспаление тканей мозжечка;
демиелинизирующие патологии с вовлечением мозжечка.
МРТ показана перед операцией на головном мозге. Сканирование позволяет уточнить расположение и размеры патологического очага. Через 1-3 месяца после вмешательства проводят контрольное обследование для оценки процессов восстановления.
Как проходит диагностика?
МРТ головного мозга проводят с помощью томографов двух типов:
аппаратов с тоннелем (трубой).
Первые оборудованы кушеткой и магнитной рамой. Пациент ложится на спину, голова находится в зоне действия силового поля. Открытые томографы позволяют сделать МРТ людям, страдающим клаустрофобией, и больным с избыточным весом. Минусом исследования является недостаточно высокое разрешение изображений.
Закрытые томографы включают передвижной стол, тоннель, градиентную катушку, программное оборудование и монитор, на который поступает картинка. Пациент ложится лицом вверх, тело и конечности фиксируют валиками и креплениями. Защиту от шума обеспечивают специальные наушники. В руку больному вкладывают тревожную кнопку, с помощью которой можно остановить сеанс.
МРТ головы на закрытом томографе
Присутствие в зоне действия силового поля томографа посторонних электронных устройств может привести к поломке дорогостоящего оборудования, поэтому врач и рентген-лаборант во время процедуры находятся у аппаратуры за прозрачной перегородкой. Связь с обследуемым поддерживают через микрофон.
Над головой больного устанавливают градиентную катушку, которая дает переменный электромагнитный импульс. При перемещении стола с пациентом в тоннель томографа включают генератор постоянного силового поля. Действие градиента обеспечивает выбор среза, повышает скорость сканирования и разрешение фотографий.
Закрытые томографы индуцируют магнитное поле напряженностью от 1,5 Тл. Данной мощности достаточно для детального изучения внутренних органов и структур.
Сканирование проводят в аксиальной, сагиттальной и фронтальной проекциях. Толщину среза при исследовании настраивают индивидуально (от 1 мм). Датчики фиксируют сигнал, компьютерная программа трансформирует информацию в серию черно-белых фотографий на мониторе. При необходимости возможна трехмерная реконструкция модели головного мозга с детальным отображением взаимного расположения церебральных структур, нервов, кровеносных сосудов.
При использовании контраста сканирование приостанавливают после серии нативных снимков. Пациенту через внутривенный катетер вводят раствор гадолиния. Процедуру продолжают после заполнения препаратом сосудистого русла и межклеточного пространства в зоне интереса.
Синдром Арнольда-Киари (смещение миндалины мозжечка ниже границ большого затылочного отверстия)
МР-диагностика занимает до получаса, контрастное усиление увеличивает время сканирования на 10-15 минут.
Расшифровка МРТ мозжечка – норма
Протокол исследования головного мозга содержит информацию о режиме магнитно-резонансной томографии и состоянии церебральных структур. При проведении МРТ с контрастом указывают название препарата.
Описание снимков содержит следующие данные:
форма, размеры, контуры анатомического образования и морфологических элементов;
локализация с обязательным уточнением расположения миндалин мозжечка по отношению к большому затылочному отверстию;
особенности строения, структура органа;
наличие аномалий, патологических очагов, новообразований;
расположение измененных участков, характер взаимодействия пораженных и здоровых тканей;
форма и размеры патологических очагов;
характер кровоснабжения головного мозга и мостомозжечкового угла.
В случае травмы затылочной области врач описывает видимые последствия с указанием локализации (отеки, гематомы, деформации, разрывы кровеносных сосудов).
В норме мозжечок на МРТ головного мозга выглядит как неоднородное анатомическое образование, отделенное поперечной щелью. Контуры органа неровные: видны неглубокие борозды, которые делят на дольки боковые части (полушария) и центральную (червь). Размеры мозжечка в поперечном сечении достигают 9-10 см, в передне-заднем срезе – 4 см.
Структурный анализ томограмм позволяет выделить серое вещество (образующее кору) и белое (мозговое тело). Последнее залегает в центральной части и переходит в 3 пары ножек.
МРТ показывает миндалины мозжечка, расположенные на границе большого затылочного отверстия. У детей в возрасте 5-15 лет возможно каудальное смещение анатомического образования в позвоночный канал (в норме не более 5 мм).
Ядра мозжечка, представляющие скопление серого вещества в толще мозгового тела, на МРТ не определяются.
Результаты исследования записывают на электронный носитель и выдают пациенту с расшифровкой и заключением врача-рентгенолога.
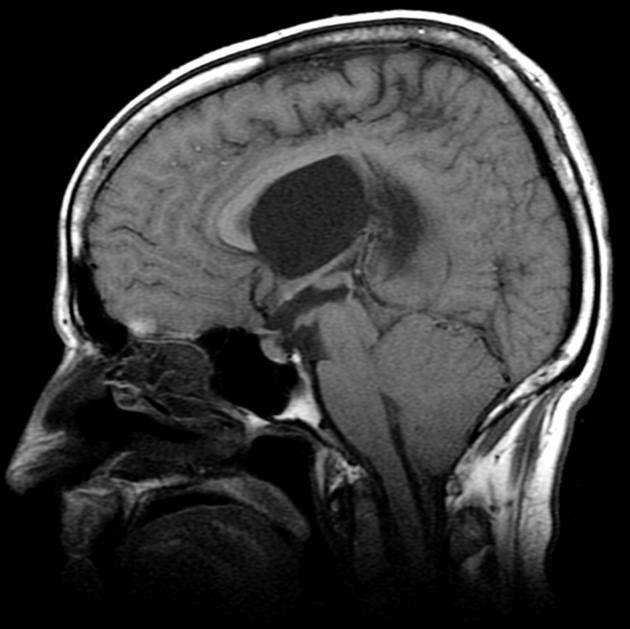
Менингиома намета мозжечка на томограмме
Клиника «Магнит» специализируется на МР-диагностике различных заболеваний. Сканирование головного мозга с осмотром мостомозжечкового угла позволяет выявить врожденные аномалии, различные патологические процессы в данной области. МРТ проводят с помощью закрытого томографа немецкой фирмы Siemens мощностью 1,5 Тл. Записаться на процедуру можно по телефону или на сайте клиники.
Аномалия Киари
Аномалия Киари (мальформация Арнольда-Киари) – заболевание из группы врожденных пороков развития, при котором происходит опущение продолговатого мозга и части мозжечка, в норме расположенных в черепной коробке, в спинномозговой канал. Часто болезнь сочетается с дефектами костной системы – остеодистрофией, плоскостопием, шейным гиперлордозом, асимметрией лица, сращением первого шейного позвонка с затылочной костью. Некоторые формы сочетаются с недоразвитием структур мозга, гидроцефалией.
Спинной мозг переходит в головной на уровне большого затылочного отверстия. Все составляющие головного мозга (продолговатый, средний, промежуточный и конечный) в норме размещаются в черепной коробке, а спинной мозг – в канале позвоночника. При данной болезни нижняя часть головного мозга смещается вниз и выходит в спинномозговой канал. Происходит сдавление анатомических структур и нарушение циркуляции ликвора, что приводит к формированию гидроцефалии (избыточное скопление в желудочках мозга спинномозговой жидкости).
Синдром Арнольда-Киари относится к врожденным порокам развития нервной системы. Частота встречаемости заболевания – до 8 случаев на 100000 населения. Аномалия Киари, обнаруженная при рождении, часто несовместима с жизнью. У взрослых болезнь может быть диагностирована случайно при бессимптомном течении.
Причины развития болезни
Точные причины заболевания не установлены. Существует несколько теорий:
В развитии синдрома Арнольда-Киари играет роль наследственность – предрасположенность к тем или иным аномалиям мозга обусловлена генетически. Ухудшение состояния и прогрессирование симптомов болезни может вызвать травматическое повреждение позвоночника и спинного мозга, когда натяжение концевой нити усугубляется.
Классификация
Существует 4 типа аномалии Киари в зависимости от степени смещения мозговых структур и тяжести симптоматики:
В последнее время выделяют болезнь 0 типа, характеризующуюся незначительным смещением или опущением мозжечка до уровня большого затылочного отверстия. Симптоматика обусловлена нарушением обращения цереброспинальной жидкости.
Симптомы
Клинические проявления болезни берут начало от следующих анатомических повреждений: сдавление ствола головного, спинного мозга, мозжечка и нарушение циркуляции цереброспинальной жидкости на уровне затылочного отверстия.
Клинические признаки болезни 1 типа начинаются в подростковом или зрелом возрасте. Для заболевания характерно:
Сирингомиелические кисты (полости в веществе спинного мозга) обуславливают следующие симптомы: расстройства чувствительности, онемение нижних конечностей, нарушение функции тазовых органов, мышечная слабость и гипотрофия. Размер и локализация кисты не всегда определяет силу проявления симптоматики.
Аномалия Киари 2 типа наблюдается с младенческого возраста и проявляется следующим образом:
Болезнь 3 типа встречается редко, ее проявления аналогичны 2 типу, однако выражены сильнее и приводят к быстрой смерти новорожденного.
Диагностика
Основной метод диагностики аномалии Арнольда-Киари – МРТ. Исследование неинвазивно, безвредно и максимально информативно в изучении мягких тканей. Серия послойных снимков позволяет увидеть в разных ракурсах краниовертебральную зону и черепную ямку с содержащимися в них мозговыми структурами. Исследование позволяет с точностью до миллиметра определить степень нарушения нормального строения мозга и поставить диагноз. У детей до 7 лет магнитно-резонансная томография проводится с участием анестезиолога, так как необходим общий наркоз.
Для данного заболевания характерны следующие МРТ-признаки:
Рентгенодиагностика и компьютерная томография не дают необходимой четкости визуализации, поэтому не используется для диагностики аномалии Киари.
Лечение
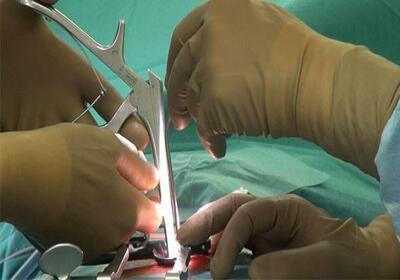
Недостаточность консервативного лечения, нарастание неврологической симптоматики, ведущая к ухудшению состояния и инвалидизации больного, развитие осложнений в виде гидроцефалии и сирингомиелии требуют проведения хирургического вмешательства. Суть операции заключается в обеспечении краниовертебральной декомпрессии и устранении сирингомиелический кист.
Расширение затылочного отверстия осуществляется за счет удаления небольшого участка затылочной кости, частичной резекции шейных позвонков. Сдавление ствола мозга и мозжечка ликвидируется путем резекции миндалин (удаляется до 70% объема). Нормализация циркуляции ликвора достигается путем рассечения твердой мозговой оболочки, сшивания и разведения в стороны твердой и арахноидальной оболочек, устранением спаек сосудов и продолговатого мозга с мозговыми оболочками. Операция завершается укреплением задней черепной ямки и пластикой твердой мозговой оболочки.
Другие подходы к хирургическому лечению болезни предполагают рассечение концевой нити спинного мозга, что устраняет патологическое натяжение и облегчает симптомы заболевания. Иногда выполняются операции по шунтированию – обеспечение оттока ликвора через искусственно созданные пути.
Прогноз развития болезни
Прогноз заболевания зависит от типа и своевременности диагностики и лечения. Болезнь 1 типа может не беспокоить пациента на протяжении всей жизни, но в некоторых случаях наблюдается ухудшение симптоматики. Важно обратиться к неврологу при появлении первых симптомов.
Аномалия Киари 2 требует наблюдения невролога и хирургического вмешательства. 3 тип часто не поддается лечению и приводит к смерти. Прогноз после операции благоприятный – у всех больных наблюдается улучшение состояния и положительная динамика болезни.
Аномалия Арнольда-Киари
Аномалия Арнольда-Киари (ААК) – это врожденное состояние, характеризующееся смещением миндалин мозжечка, а в ряде случаев ствола и IV желудочка головного мозга ниже уровня большого затылочного отверстия
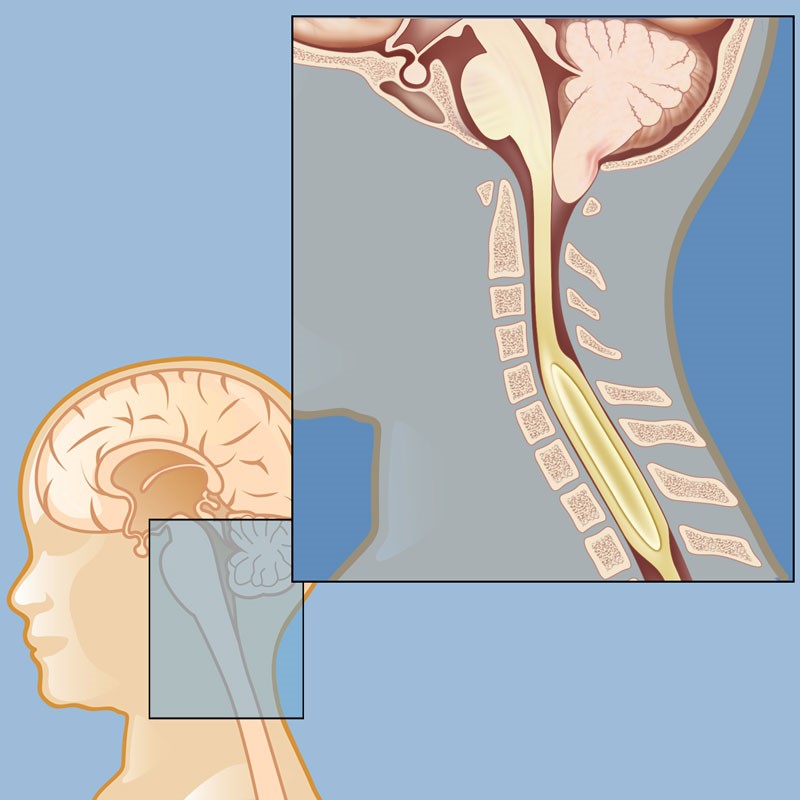
Существуют три типа патологических изменений:
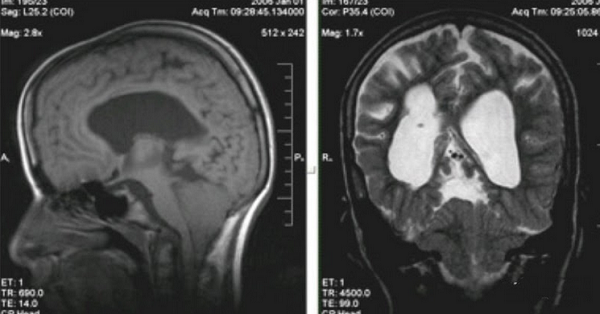
МРТ головного пациента с ААК I типа – смещение миндалин мозжечка в позвоночный канал
ниже уровня большого затылочного отверстия (более 6 мм)
МР-картина ААК II типа – четко визуализируется каудальное смещении нижних отделов червя мозжечка,
продолговатого мозга, а также гидроцефалия
МРТ головного мозга при ААК III типа (энцефаломенингоцеле)
Клинические проявления ААК многообразы
Обычно первым симптомом является головная боль, усиливающаяся при кашле, чихании и физическом напряжении. Чаще всего она появляется у пациентов в подростковом и юношеском возрасте, когда они начинают активно заниматься физическими упражнениями (посещение атлетических залов, секций и т. д.) с целью увеличения мышечной массы или снижения веса.
Также характерен нистагм (позиционный, «бьющий вниз»), дизартрия, нарушение координации движений. Могут встречаться расстройства чувствительности, нарушение функции тазовых органов.
Диагностика
В настоящий момент методом выбора при дифференциальной диагностике данной патологии является МРТ головного мозга, шейного и грудного отделов спинного мозга (для исключения сирингомиелии).
Лечение
Подход к терапии ААК зависит от степени тяжести заболевания. В случае случайного выявления ААК в ходе нейровизуализационного обследования при отсутствии жалоб и симптомов заболевания пациент нуждается лишь в регулярном наблюдении врачом-неврологом. При необходимости назначается симптоматическая терапия. Если первичными симптомами патологии является головная боль, рекомендован прием нестероидных противовоспалительных препаратов. Для профилактики головокружения рекомендуется избегать экстремальных физических нагрузок. Показаны препараты, обладающие анксиолитическим эффектом. Основным действенным лечением клинически значимой ААК, значительно снижающей качество жизни пациентов, в настоящее время является оперативное вмешательство – декомпрессивная краниоэктомия задней черепной ямки и пластика твёрдой мозговой оболочки.
Схематическое изображение классической субокципитальной краниэктомии при ААК
1 – после обработки кожи раствором антисептика производится разрез кожи и мышц шеи по средней линии: обнажаются кости черепа и первый шейный позвонок.
2 – производится удаление небольшого участка затылочной кости (краниэктомия) и дужки первого шейного позвонка (ламинэктомия).
3 – вскрывается твердая мозговая оболочка, осматривается зона компрессии миндалин мозжечка (при необходимости проводится их субпиальная резекция). Выполняется пластика твердой мозговой оболочки различными трансплантатами.
Миндалины мозжечка расположены выше уровня большого затылочного отверстия что это значит
Информация о работе и расписание
Госпитальная высококвалифицированная медицинская помощь
Услуги центра по восстановительной медицине
Восстановление после спортивных травм
Современная диагностика – шанс предупредить болезнь
Он-лайн консультации для врачей по сложным практическим случаям
Трудоустройство в ФГАУ ЛРЦ
Стандарты и порядки оказания медицинской помощи
Проведение этической экспертизы клинических исследований, медицинских испытаний
Статьи и презентации
Мальформация Киари III типа заключается в смещении мозжечка и части ствола мозга с мозговыми оболочками в менингоцеле, расположенное в шейно-затылочной области.
Мальформации Арнольда–Киари II и III типов могут сопутствовать признаки дисплазии нервной системы: полимикрогирия, гетеротопия коры, гипоплазия подкорковых узлов, дисгенезия мозолистого тела, патология прозрачной перегородки, утолщение интерталамического соединения, beaking tectum (клювовидный tectum), часто отмечают наличие перегиба сильвиевого водопровода (55%), кисты отверстия Мажанди, гипоплазия серпа и намета мозжечка, hemivertebrae, низкое расположение каудального отдела спинного мозга на уровне LIV–V позвонков и ниже.
Этиология заболевания в настоящее время не ясна. Имеются данные, свидетельствующие о роли генетического фактора в этиологии этого синдрома. Эктопия миндалин мозжечка в затылочное отверстие была обнаружена у трех монозиготных близнецов. После первого описания мальформации Cleland в 1883 г. появилось несколько теорий. Теория, подтверждаемая исследованиями Misao Nishikawa и соавторов, заключается в том, что из-за парааксиальной дисплазии мезодермального листка или первичного повреждения структур соответствующего сомита формируется ненормально маленькая задняя черепная ямка, структуры заднего мозга, заполнив объем задней черепной ямки и продолжая расти, опускаются в затылочный канал. Сочетание Аномалии Киари II типа с менингомиелоцеле связано с тем, что степень парааксиальной дисплазии мезодермального листка при АК – II типа более выражена, чем при АК – I типа и отмечается не только на уровне формирования затылочной кости, но и по оси тела на уровне формирования ряда позвонков, что проявляется в spina bifida, а также в аномалиях ряда других костных структур и костной системы в целом.
Клинические проявления АК – I типа проявляются чаще всего в юношеском либо в зрелом возрасте. Эти проявления укладываются в такие неврологические синдромы, как церебеллобульбарный, ликворогипертензионный, сирингомиелический, синдромы повреждения черепных нервов. Ликворогипертензионный синдром проявляется головной болью, обычно субокципитальной, и болью в шее, усиливающейся при кашле, чихании и напряжении, застойными дисками зрительных нервов. Стволовые нарушения и расстройства функций черепных нервов проявляются в виде неустойчивых осциллопсий, тригеминальной дизестезии, снижения слуха, шума в ушах, головокружения, дисфагии, остановки дыхания во время сна, периодических обмороков (часто связанных с кашлем), нарушения контроля над ЧСС, АД при переходе из горизонтального положения в вертикальное, могут наблюдаться атрофия половины языка, паралич голосовых связок, стридор, спастический или комбинированный (больше в верхних конечностях) тетрапарез.
Мозжечковые расстройства — нистагм, дизартрия, атаксия. Симптомы, связанные с сирингомиелическими кистами — онемение, расстройство чувствительности, обычно по диссоциированному типу, а также нейроартропатия, нарушение функций тазовых органов, отсутствие брюшных рефлексов, мышечная гипотрофия. При этом ряд авторов отмечают несоответствие между локализацией, протяженностью кисты, кистозным индексом (отношение переднезаднего размера кисты к таковому размеру поперечника спинного мозга на уровне кисты), с одной стороны, и зоной гипестезии, распространенностью сегментарных расстройств поверхностной чувствительности, выраженностью мышечной гипотрофии и степенью пареза — с другой. АК II типа манифестирует у новорожденных и в раннем детском возрасте такими симптомами, как апноэ, стридор, билатеральный парез голосовых связок, нейрогенная дисфагия с назальной регургитацией, цианоз во время кормления, нистагм, гипотония, слабость, спастика в верхних конечностях, что может прогрессировать вплоть до тетраплегии. Мальформация Киари III типа встречается редко, клинические проявления ее такие же, как при АК II.
Стандартное рентгенологическое исследование может выявить лишь косвенные признаки мальформации АК, компьютерная томография также не дает четкой визуализации мягкотканных структур. Широкое внедрение МРТ в клиническую практику позволило решить большинство проблем, связанных с диагностикой аномалии Киари. Этому способствовали хорошая визуализация структур задней черепной ямки, краниовертебрального перехода, спинного мозга, отсутствие артефактов от костных структур.
Ориентиры задней черепной ямки, используемые в диагностике АК. d + e = длина ската; S = сфеноокципитальный синхондроз; d = длина основания сфеноидальной площадки от спинки турецкого седла и сфеноокципитального синхондроза до ската; e = длина между синхондрозом и basion; b = длина ствола мозга между плоскостью соединения среднего мозга и моста и медулло-цервикальным соединением; a = угол намета мозжечка по отношению к линии Твайнинга (Twining’s line); c = длина полушария мозжечка; DS = верхушка спинки турецкого седла; IOP = внутреннее возвышение затылочной кости; OP = opisthion; B = basion; TW = линия Твайнинга; McR (B to OP) = линия МакРи (McRae’s line). (заимствовано из Dimensions of the posterior fossa in patients symptomatic for Chiari I malformation but without cerebellar tonsillar descent, Raymond F Sekula и соавт.).