Мио это что в медицине
Что такое миофасциальный синдром? Причины возникновения, диагностику и методы лечения разберем в статье доктора Коршуновой Юлии Витальевны, невролога со стажем в 31 год.
Определение болезни. Причины заболевания
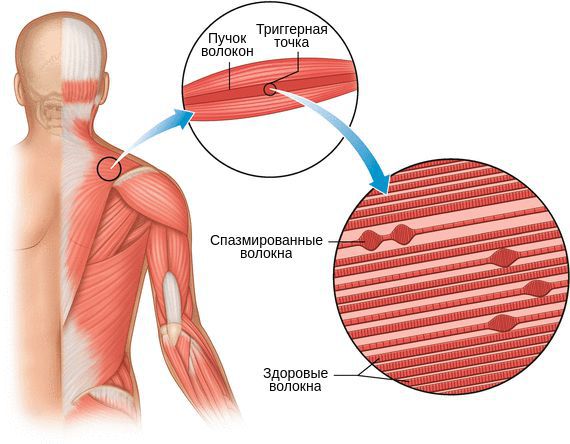
Миофасциальный синдром — это болезненное состояние, для которого характерна боль в любой части тела и болезненные мышечные напряжения с локальными уплотнениями — триггерными точками. Источником такой боли становятся мышцы и фасции — соединительная ткань, покрывающая мышцы.
Миофасциальная боль — одно из проявлений миофасциального синдрома. Она развивается при хронической скелетно-мышечной боли и может возникать в любых скелетных мышцах.
Триггерные точки, как и миофасциальная боль, могут располагаться в любой мышце. Их появление не зависит от расы и пола, однако с возрастом риск образования увеличивается.
Развитию миофасциальной боли способствуют многие факторы:
Боль в поражённых внутренних органах и суставах приводит к защитному напряжению мышц. Это позволяет разгрузить сустав и создать мышечный корсет вокруг внутреннего органа. Например, при некоторых болезнях желудка тонус сгибателей шеи снижается, а тонус разгибателей повышается. Это приводит к боли в области затылка.
Эмоциональный стресс также сопровождается мышечным напряжением, чем может активировать триггерные точки. При этом мышцы могут оставаться в спазмированном состоянии даже после прекращения стресса.
Другими причинами миофасциального синдрома могут стать длительное статическое напряжение мышц и стереотипные движения, особенно в условиях низкой температуры. К таким факторам относят частые повороты и наклоны туловища, однообразный тяжёлый физический труд, длительную сидячую работу в офисе или долгие поездки за рулём.
Спровоцировать появление триггерных точек может сдавление мышц ремнями, лямками рюкзака, узкими бретельками, тугими джинсами или тяжёлой шубой.
Ещё одна причина — длительная неподвижность мышцы, например сон в одной и той же позе или ношение гипса после перелома.
Свой вклад в формирование миофасциального синдрома также вносят:
Симптомы миофасциального синдрома
Классическими признаками миофасциальной боли являются:
Пациенты с миофасциальной болью обычно жалуются на местные ноющие и плохо локализуемые боли в мышцах и суставах, которые часто не дают им уснуть. Боль может быть очень сильной и отдавать в конечность. Такое состояние пациенты часто трактуют, как ущемление нерва.
Миофасциальная боль может вызывать напряжение, мышечную слабость, треск и щелчки в суставах, а также вегетативные явления, например потливость, ощущение «ползания мурашек» и изменения температуры кожи.
Спазмированная мышца, сдавившая проходящий рядом кровеносный/лимфатический сосуд или нерв, может вызвать дополнительные симптомы, такие как онемение и отёк части тела. При спазмировании мышц шеи может возникнуть головокружение, заложенность и шум в ухе.
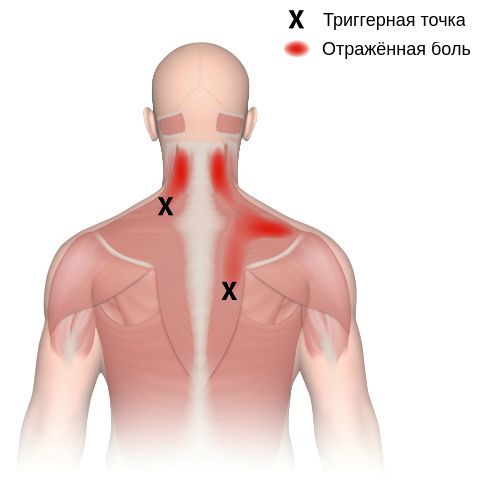
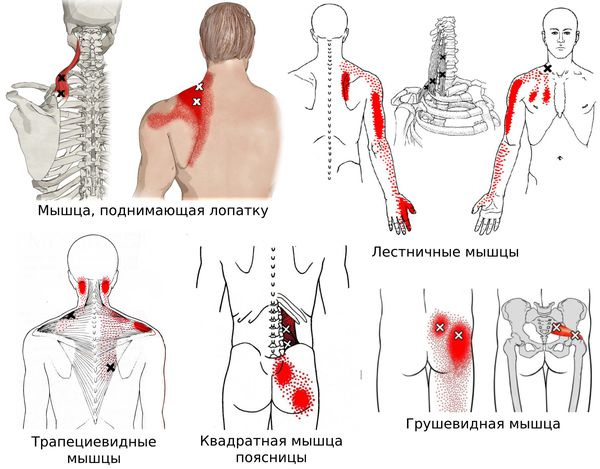
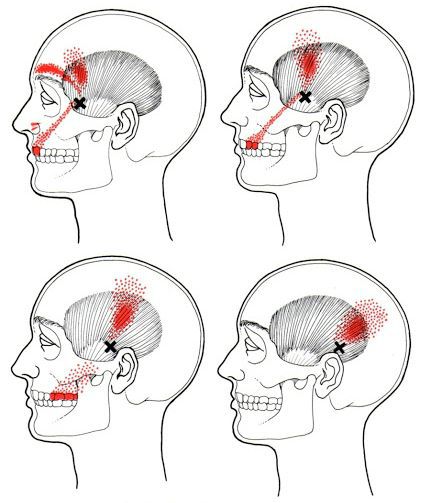
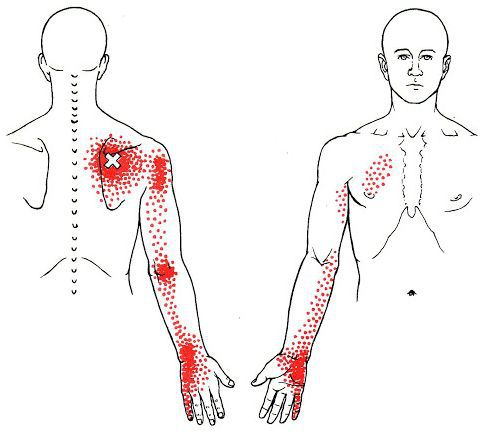
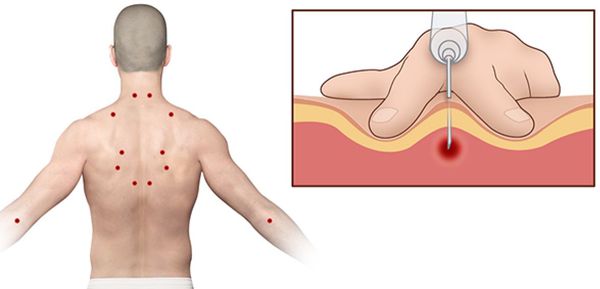
Согласно наблюдениям, чаще спазм возникает в мышце, поднимающей лопатку, грушевидной, трапециевидной, лестничной мышцах и квадратной мышце поясницы.
Каждой точке характерны свои зоны иррадиации. Например:
Активные триггерные точки являются непосредственным источником боли. После их стимуляции боль распространяется в отдалённые, но строго определённые зоны, как на картинках выше.
Уплотнение участка мышцы может предшествовать формированию триггерной точки, поэтому его появление не всегда сопровождается болью.
Патогенез миофасциального синдрома
Патофизиология миофасциальной боли не совсем понятна. Считается, что в основе этой патологии лежит нарушение сократимости мышц и уменьшение их способности к расслаблению.
Длительный спазм приводит к рубцеванию мышцы и формированию триггерных точек. Мышца становиться менее растяжимой, что ведёт к ограничению движений.
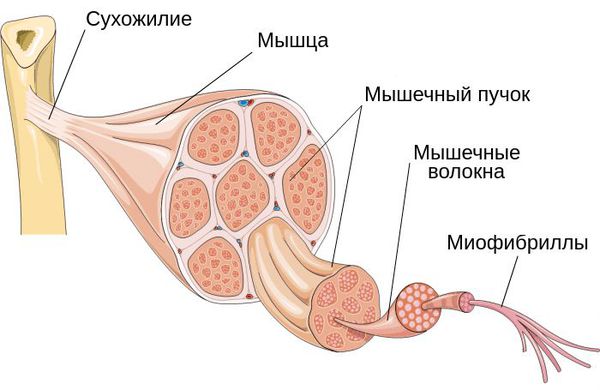
Поражение может локализоваться как в пределах нескольких миофибрилл — микроструктурной части мышцы, так и в мышечных группах.
Один из показателей изменения тонуса мышц — наличие локальных уплотнений. Они могут образоваться в вялой (гипотоничной) мышце в виде малоактивных образований или как триггерный феномен в виде уплотнённого участка мышцы с выраженной местной и отражённой болью и локальным судорожным ответом.
Классификация и стадии развития миофасциального синдрома
В Международной классификации болезней (МКБ-10) нет отдельного кода для миофасциального синдрома. Он относится сразу к нескольким рубрикам:
Первичный синдром связан с первоначальной дисфункцией мышцы, например перерастяжением, повторной микротравмой, переохлаждением мышцы и работой за компьютером в неправильной позе.
Течение миофасциальной боли разделяют на три фазы:
Осложнения миофасциального синдрома
Лечение триггерных точек временно облегчает боль, иррадиирующую из внутренних органов. Б ез лечения миофасциальный синдром может усугубить симптомы остеохондроза, сколиоза или другого основного заболевания, тем самым формируя порочный круг.
В качестве осложнений также можно отметить сдавление сосудов и нервов спазмированной мышцей. Это состояние приводит к радикулиту и вазомоторным нарушениям: приливам, повышенной потливости и побледнению кожи.
Диагностика миофасциального синдрома
Чтобы поставить диагноз «миофасциальный синдром», необходимо выявить у пациента пять больших критериев и один из трёх малых.
Физикальное обследование
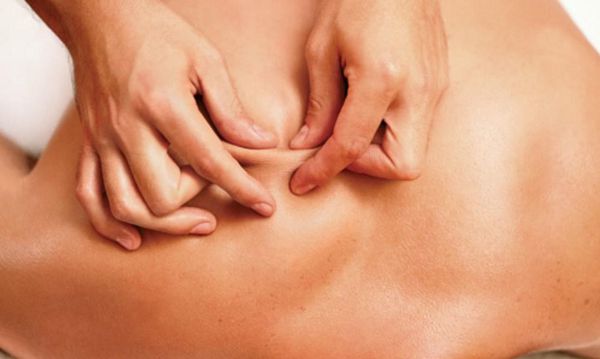
Поиск триггерных точек — наиболее важная часть осмотра при подозрении на миофасциальный синдром. Как правило, они находятся в определённых участках мышц. При давлении на такие точки пациент подпрыгивает или вздрагивает от боли и дискомфорта. Причём боль возникает в характерной для каждой мышцы области.
Пальпируя мышцу перпендикулярно мышечным волокнам, можно обнаружить узел или тугой тяж — веревкообразное утолщение. Это и есть триггерная точка. Пальпация данной зоны очень болезненна.
В области активных и латентных триггерных точек пальпируемой мышцы могут отмечаться подёргивания, местные вегетативные реакции и сенсорные нарушения, такие как парестезии и дизестезии.
Парестезии — это ощущения, которые возникают без каких-либо раздражителей, например ползание мурашек.
Дизестезии — это ощущения, которые не соответствуют силе раздражителя. В таких случаях лёгкое прикосновение к коже может вызывать неприятные ощущения или даже сильную боль.
Часто сенсорные нарушения соответствуют зоне распространения боли.
Лабораторные исследования
Лабораторных тестов, выявляющих миофасциальный синдром, не существует. Однако они полезны в поиске предрасполагающих факторов, таких как гипотиреоз, гипогликемия и дефицит витаминов.
Перечень анализов включает общий анализ крови, скорость оседания эритроцитов (СОЭ), биохимический профиль и определение уровня витаминов C, B1, B6, B12 и фолиевой кислоты. На причину миофасциальной боли могут указать любые отклонения в результатах данных тестов.
Анализ на тиреотропин, или тиреотропный гормон (ТТГ), может быть полезным при наличии клинических признаков заболевания щитовидной железы. Допустимые значения тиреотропина для взрослых составляют 0,3-4,2 мкме/мл.
Дополнительные методы исследования
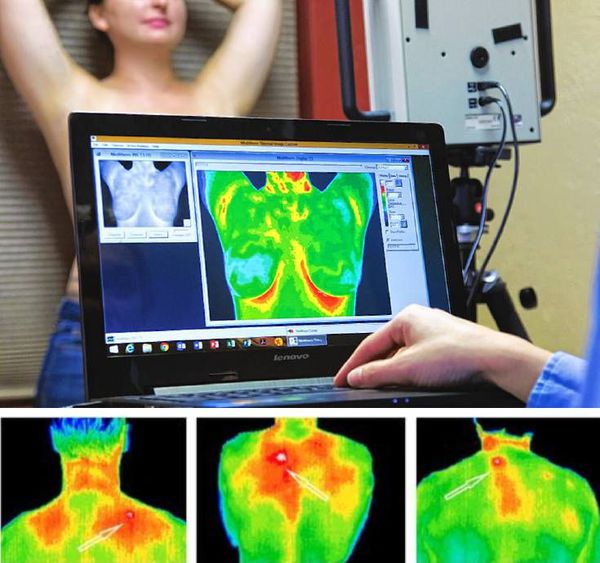
Инфракрасная или жидкокристаллическая термография позволяют визуализировать усиление кровотока, которое иногда отмечается в триггерных точках. Но данные методики применяются редко, так как они не являются стандартизированными.
Дифференциальная диагностика
В ходе обследования важно исключить другие причины боли: фибромиалгию, радикулопатию, дискогенную боль, спондилогенную боль, заболевания суставов (артрозы, артриты ) и болезни внутренних органов.
Лечение миофасциального синдрома
В лечении миофасциальной боли применяют комплексный подход. Он предполагает устранение патологического мышечного напряжения и триггерных точек.
При первичном синдроме проводится местное воздействие на поражённые структуры:
При вторичном синдроме на первый план выходит лечение основного заболевания.
К медикаментозным методам лечения миофасциальной боли относят:
НПВП снимают боль, воспаление и понижают температуру тела. Механизм их действия основан на подавлении активности веществ, которые участвуют в каскаде воспалительных реакций.
При выраженном болевом синдроме назначают низкие дозы трициклических антидепрессантов. Они уменьшают мышечную боль и обладают седативным эффектом.
Ишемическая компрессия триггерных точек направлена на прекращение или значительное снижение мышечного напряжения и уменьшение боли. Триггерная точка сдавливается кончиками пальцев и удерживается 60-90 секунд с постепенным увеличением силы давления.
Одновременно со сдавливанием триггерной точки производится растяжение поражённой мышцы. Это позволяет сократить время процедуры: чем больше мышца растягивается, тем сильнее она расслабляется, снимается гипертонус, быстрее происходит обезболивание.
Пациенты, принимавшие участие в эксперименте, были разделены на три группы по 20 человек: первую группу лечили в течение 4-х дней с помощью лидокаинового пластыря, приклеенного на триггерную точку; второй группе назначался пластырь с плацебо; а третья группа получала инъекции 0,5 % гидрохлорида бупивакаина.
Исследователи обнаружили, что в первой и третьей группах значительно уменьшились субъективные симптомы и увеличился порог болевой чувствительности. Причём эффективность терапии оказалась выше у пациентов третьей группы, которая получала инъекции анестетика, но они испытывали больший дискомфорт от проводимого лечения, чем пациенты из первой группы.
Пластырь используют только один раз в сутки. Его приклеивают на сухую неповреждённую кожу в области боли не больше чем на полдня, после чего делают перерыв не менее 12 часов. Перед приклеиванием пластыря волосы на коже нужно состричь ножницами, не сбривать.
Одновременно можно использовать не больше трёх пластырей. Если потребуется, пластырь можно разрезать на части, но только перед удалением защитной плёнки. Повторно использовать снятый пластырь не следует.
Важно регулярно оценивать эффективность такой местной терапии. Это позволит определить оптимальное количество пластырей, которые можно использовать одновременно, чтобы покрыть область боли или увеличить время между аппликациями.
Через 2-4 недели от начала лечения эффективность аппликаций нужно оценить повторно. Если за это время ответ на терапию был недостаточным или терапевтический эффект определяется только защитными свойствами пластыря, лечение следует прекратить.
В лечебный комплекс должны быть включены упражнения по перестройке неоптимального двигательного стереотипа. Они корректируют позы и движения, выполняемые в быту и во время работы.
В университете штата Мичиган проводилось изучение различных методик массажа и мануальной терапии, в результате которого был разработан специальный метод воздействия на миофасциальные структуры — » миофасциальный релиз «. Данная техника предполагает самостоятельное выполнение упражнений, без помощи врача или массажиста, что даёт возможность регулировать степень нажатия на мышцы и их растяжение, руководствуясь своими ощущениями.
Миофасциальный релиз можно выполнять с помощью различных инструментов: пенопластовых и ручных роликов, латексных шариков или других вспомогательных устройств. Они позволяют снять излишнее напряжение в триггерных точках, расслабить мышцы и связочный аппарат путём воздействия на фасцию. В результате наступает полное расслабление одной или группы мышц.
Механизмы, лежащие в основе миофасциального релиза, изучены недостаточно. Исследования, пытающиеся проиллюстрировать эффективность данной техники, часто плохо спланированы и не дают ответа на вопросы о том, как долго должна проводиться эта процедура, какой должна быть сила давления на поражённую мышцу и какое приспособление лучше подходит для упражнений.
Программа реабилитации предполагает использование ортезов: корсетов, бандажей, специальной обуви, стелек и пр. Ортопедические стельки, специальная ортопедическая обувь и подпяточники, к примеру, могут быть полезны для коррекции длины ног.
Прогноз. Профилактика
Миофасциальный синдром — не опасное для жизни состояние, но оно может значительно снизить качество жизни и стать основной при чиной временной нетрудоспособности.
Всем людям, старше 18 лет, Всемирная организация здравоохранения рекомендует:
Если мышцы будут крепкими, упругими, эластичными, с хорошим кровоснабжением, то в условиях перегрузок они либо не пострадают, либо пострадают минимально и быстро восстановятся.
Помимо ведения активного образа жизни важно избегать провоцирующих факторов и не заниматься самолечением при появлении боли, независимо от её локализации.
Мио- (Myo-)
Смотреть что такое «Мио- (Myo-)» в других словарях:
Ми- (My-), Мио- (Myo-) — приставка, обозначающая мышцу. Источник: Медицинский словарь … Медицинские термины
МИО — (myo ) приставка, обозначающая: 1. Уменьшение или сокращение чего либо. 2. Рудиментарность, зачаточность … Толковый словарь по медицине
МИ (MY-), МИО- — (myo ) приставка, обозначающая мышцу … Толковый словарь по медицине
Фитиновая кислота — Фитиновая кислота, или мио инозитгексафосфорная кислота, – это тривиальные названия D мио инозитол 1,2,3,4,5,6 гексакисдигидрофосфорной кислоты (молекулярная масса 660), которая представляет собой сложный эфир циклического шестиатомного… … Википедия
Болезнь Моямоя — МКБ 10 I67.567.5 МКБ 9 437.5437.5 OMIM 25235 … Википедия
МАТКА — (uterus), орган, являющийся источником менструальной крови (см. Менструация) и местом развития плодного яйца (см. Беременность, Роды), занимает центральное положение в половом аппарате женщины и в тазовой полости; лежит в геометрическом центре… … Большая медицинская энциклопедия
ГРУДНАЯ ЖЕЛЕЗА — ГРУДНАЯ ЖЕЛЕЗА, или молочная железа (glandula mammaria s. mamma), представляет собой парный орган, расположенный у человека, так же как и у всех млекопитающих, на передней (брюшной) поверхности тела и служащий у женщины и у самок животных для… … Большая медицинская энциклопедия
Мио это что в медицине
мио́ма — миома … Русское словесное ударение
Мио — Мио, мой Мио Мио, мой Мио Mio in the Land of Faraway Mio min Mio [[Файл:[1]|200px|Постер фильма]] Жанр фэнтези, драма, приключения, семейный, детектив … Википедия
МиО — мониторинг и оценка МИО масла индустриальные отработанные МИО Межбанковское инвестиционное объединение фин. Словарь: С. Фадеев. Словарь сокращений современного русского языка. С. Пб.: Политехника, 1997. 527 с. МИО … Словарь сокращений и аббревиатур
МИО. — МИО. (от греческого mys, родительный падеж myos мышца), часть сложных слов, означающая: относящийся к мышцам (например, миокардит) … Современная энциклопедия
МИО. — МИО. (от греч. mys род. п. myos мышца), часть сложных слов, означающая относящийся к мышцам (напр., миокардит) … Большой Энциклопедический словарь
Мио. — мио. Начальная часть сложных слов, вносящая значение: имеющий отношение к мышцам, связанный с ними (миоглобин, миокард, миотония и т.п.). Толковый словарь Ефремовой. Т. Ф. Ефремова. 2000 … Современный толковый словарь русского языка Ефремовой
мио. — мио. (от греч. mýs, род. п. myós мышца), часть сложных слов, означающая: относящийся к мышцам (например, миокардит) … Энциклопедический словарь
мио.. — мио. (греч. мышца) первая часть сложных слов, пишется слитно … Слитно. Раздельно. Через дефис.
МИО — мебель, приборы и оборудование [Департамент лингвистических услуг Оргкомитета «Сочи 2014». Глоссарий терминов] EN FF E furniture, fixtures and equipment [Департамент лингвистических услуг Оргкомитета «Сочи 2014». Глоссарий … Справочник технического переводчика
Электромиография
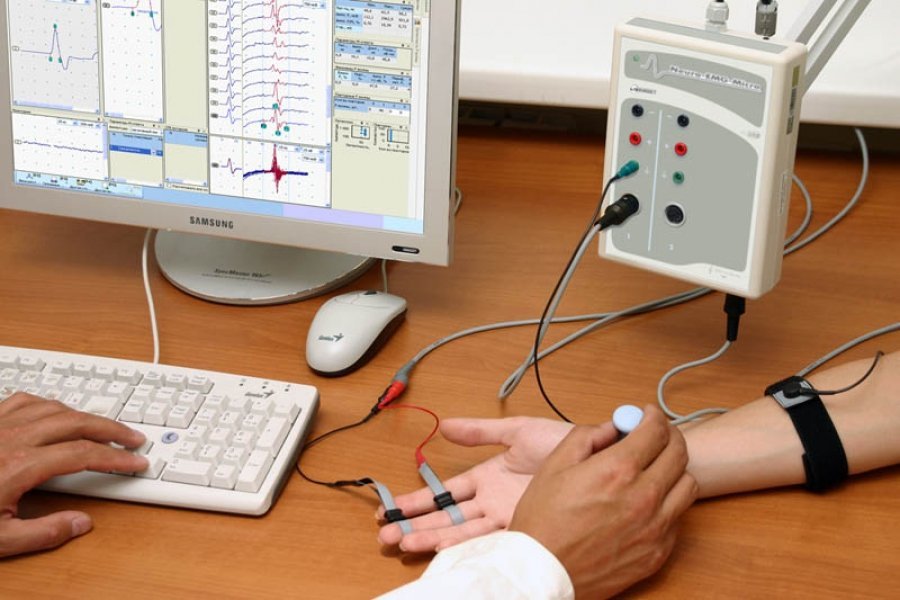
Электромиография (ЭМГ) относится к обязательному исследованию при подозрении на поражение нервно-мышечной системы. Подобные нарушения сопровождают различные заболевания, диагностируемые в любом возрасте. ЭМГ является безболезненной процедурой, не требует предварительной подготовки и ее показатели достаточно информативны для постановки диагноза. Это делает электромиографию мышц незаменимым исследованием в неврологической практике. В Юсуповской больнице ЭМГ проводится с использованием современных электромиографов, а высококвалифицированный персонал в кротчайшие сроки производит расшифровку показателей исследования.
Электромиография – метод диагностики нарушений нервно-мышечной системы, основанный на показателях биоэлектрической активности мышц. В основе исследования лежит способность мышечной ткани создавать электрическую активность при каждом сокращении. Электромиография регистрирует эти значения, в результате чего производится оценка полученных результатов. В зависимости от показателей, учитывая сопутствующую клиническую картину, определяется очаг поражения, его локализация.
Для чего проводится ЭМГ
ЭМГ проводится с помощью электромиографа. Аппарат регистрирует биоэлектрическую активность, передавая ее на экраны монитора или производя запись на бумагу. Любое отклонение от нормальных значений свидетельствует в пользу нарушения мышечной проводимости.
Для снятия электромиографии используется несколько методов исследования. Выбор вида ЭМГ осуществляет лечащий врач на основании индивидуальных особенностей развития заболевания. Данное исследование нервной проводимости мышц используется в различных областях медицины: неврология, травматология и ортопедия, косметология, стоматология, спортивная медицина. Электромиография позволяет установить патологический очаг на ранних стадиях заболевания. Кроме того, ЭМГ используется в целях контроля проводимого лечения.
Проведение электромиографии позволяет установить:
Этапы исследования
Электромиография включает 4 этапа, обусловливающих друг друга:
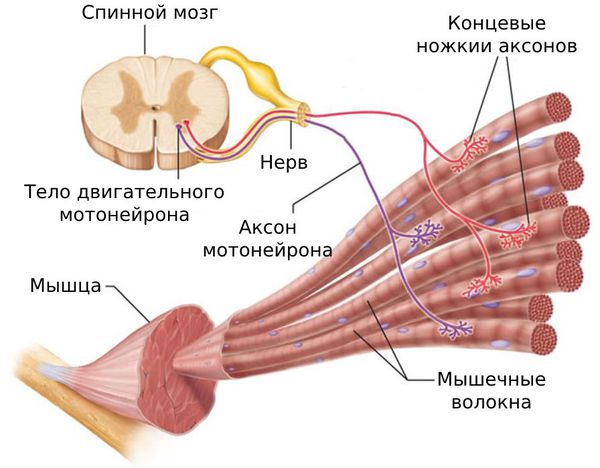
Регистрация ЭМГ – это процесс измерения разности электрических потенциалов сокращающейся и расслабляющейся мышцы и ее элементов. Разностям электрических потенциалов, отводимых непосредственно от мышцы или от ее элементов, а также от стандартных точек поверхности тела, дают начало электромагнитные явления, которые сопровождают работу мышцы или её элементов. Они представляют собой неспецифические эффекты возбуждения работающей мышцы, её элементов и проведения возбуждения по мышце. Электромагнитные явления распространяются по мышце и окружающей мышцу среде (тканям организма) к поверхности тела и за его пределы, вызывают изменение разности электрических потенциалов в любых точках мышцы или окружающей её среды. Разность потенциалов регистрируется как электромиограмма.
Различают фоновую электрическую активность мышцы и электрическую активность мышцы, которая вызвана внешним воздействием. Фоновая электрическая активность регистрируется в виде фоновой электромиограммы. Вызванная миоэлектрическая активность регистрируется как электромиографические вызванные ответы.
В зависимости от целей исследования регистрируется интегральная электрическая активность целой мышцы, отдельной двигательной единицы или единичного мышечного волокна. Аппарат для электромиографии (электромиограф) состоит из следующих элементов:
По электромиограмме проводят оценку возникновения возбуждения в мышце, проведения возбуждения по мышце, качества управления возбуждением мышцы и проведением возбуждения по мышце. Затем сравнивают данные, полученные при регистрации ЭМГ, с нормальной электромиограммой. Если отвергнуты предположения о нормальной работе мышцы в пользу заболевания, нейрофизиологи устанавливают диагноз путём сравнения полученных данных электромиографии с критериями, симптомами, характеристиками, показателями, признаками определённых заболеваний. В Юсуповской больнице это делают неврологи-нейрофизиологи, имеющие специальную подготовку и большой опыт практической работы.
При специальном планировании исследования ЭМГ используют для оценки качества управления в опорно-двигательной системе в целом, взаимодействия опорно-двигательной системы с другими системами, возможностей опорно-двигательной системы в норме и при наличии патологии.
Виды ЭМГ
Существует несколько способов проведения электромиографии. Врач выбирает оптимальный метод ЭМГ в зависимости от имеющийся патологии. Выделяют следующие виды ЭМГ:
Показания
Методика регистрации биоэлектрической активности мышечной ткани получила широкое распространение в различных областях. ЭМГ используют в неврологии, косметологии, травматологи, стоматологии, спортивной медицине. Высокая точность, безболезненность процедуры делают ее обязательной при наличии патологии нервно-мышечного аппарата.
К общим показаниям для проведения ЭМГ относятся:
Наиболее часто изменения проводимости мышечных волокон возникают в неврологической практике. С помощью ЭМГ оценивается состояние нервов, иннервирующих мышцы. К числу заболеваний, требующих проведения электромиографии, относятся:
В стоматологической практике назначение электромиографии происходит с целью исследования жевательной мышцы. Диагностика проводится как с диагностической целью, так и для контроля, проводимого ранее лечения. Показаниями для ЭМГ являются:
Спортивная медицина является еще одной областью, где активно используется электромиография. Оценка степени повреждения мышц играет важную в роль в восстановлении спортсменов после травм. ЭМГ позволяет установить поражение на начальной стадии, предупреждая развитие серьезных осложнений. При многих заболеваниях электромиография проводится для того, чтобы проконтролировать эффективность лечения, понять, улучшается ли состояние.
Травматологи и ортопеды при подборе протеза обязательно назначают электромиографию для оценки утраченных функций конечности. Диагностика проводимости мышц активно используется в косметологии для введения ботокса.
Противопоказания
Электромиография является процедурой, проводимой пациентам в любом возрасте. Для ее проведения отсутствуют специфические противопоказания, но имеются общие для всех диагностических манипуляций. К числу состояний, при которых назначение ЭМГ не осуществляется, относятся:
Игольчатая электромиография противопоказана при нарушении свертываемости крови, а также повышенной болевой чувствительности.
Подготовка к исследованию
Преимуществом электромиографии перед другими методами диагностики является отсутствие специальной подготовки перед исследованием. Однако существует несколько рекомендаций, соблюдение которых обеспечит наиболее точную регистрацию биоэлектрической активности мышц. К ним относятся:
В случае, когда отмена препаратов невозможна, об этом необходимо предупредить заранее лечащего врача.
Как проводится исследование
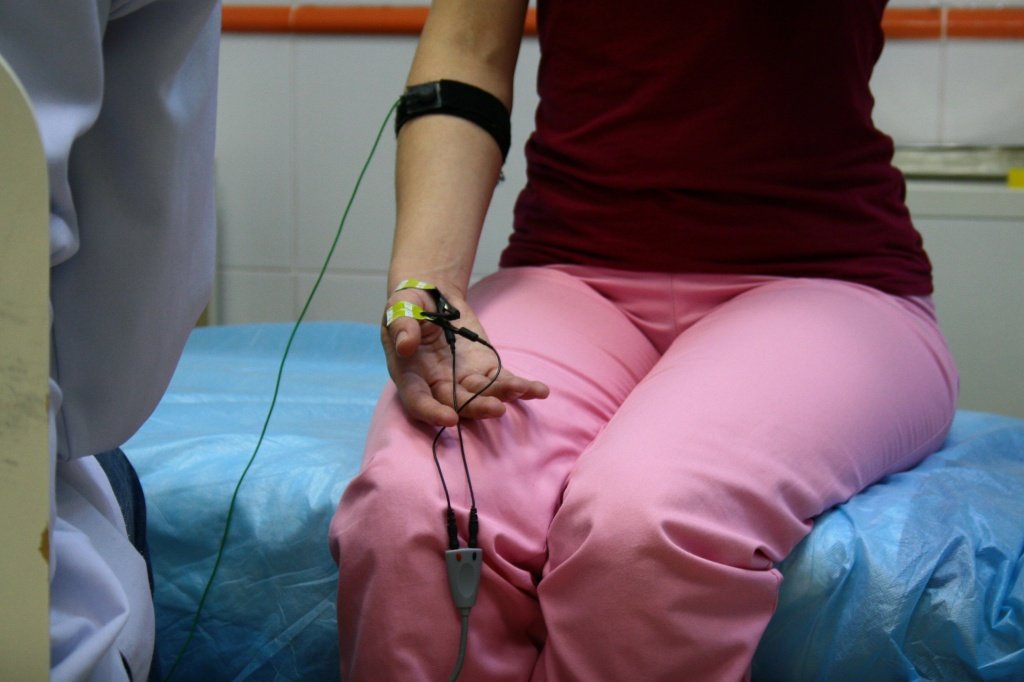
Проведение электромиографии занимает от 30 до 60 минут. Время зависит от количества исследуемых областей, а также от тяжести поражения. Электромиографию проводят с использованием электромиографа. С его помощь происходит регистрация и запись биоэлектрической активности мышечных волокон.
Процедура ЭМГ может проводиться в стационарных или амбулаторных условиях. Для этого пациента просят принять удобное положение (сидя, лежа, полусидя). Исследуемую область обрабатывают антисептическим средством. После этого на нее накладывают электроды электромиографа. В случае, когда показано проведение игольчатой ЭМГ, в исследуемую мышцу вводят игольчатый электрод. Это единственный вид электромиографии, при котором чувствуется незначительный болевой синдром. Все остальные методы являются безболезненными.
В самом начале процедуры оценивают проводимость мышц в покое. После этого ее просят напрячь, после чего вновь регистрируют биоэлектрическую активность. Полученные результаты представляют собой электромиограмму. На ней отражены все изменения, происходящие в нервно-мышечной системе. На основании полученных данных производится постановка диагноза или оценка проводимого лечения.
Расшифровка ЭМГ
Методика проведения электромиографии основана на регистрации активности мышц. Полученные результаты образуют интерференционную кривую, отражающие любые изменения в проводимости. Выделяют несколько типов кривой ЭМГ:
Выделяют следующие основные заболевания, при которых регистрируется изменение амплитуда колебаний на электромиографии:
Интерпретацией результатов ЭМГ занимаются высококвалифицированные врачи. На основании полученных данных специалист способен установить локализацию патологического очага, его степень и стадию.
Стоимость исследования в Москве
Проведение электромиографии является обязательным исследованием при наличии поражения нервно-мышечной системы. Юсуповская больница обладает новейшими аппаратами, позволяющими с высокой точностью провести диагностическую манипуляцию. Многолетний опыт работы специалистов учреждения позволяет в кратчайшие сроки расшифровать полученные результаты исследования и поставить корректный диагноз.
Выявление патологии проводимости мышечных волокон на ранней стадии позволяет начать своевременное лечение и избежать серьезных осложнений. Записаться на электромиографию и подробнее узнать о стоимости процедуры можно по телефону.