Миринготомия барабанной перепонки что
Миринготомия барабанной перепонки что
Миринготомия — это давно существующий метод терапии острого среднего отита (ОСО), он редко используется у детей, первоначально леченных противомикробными средствами. Показания к миринготомии у детей с острым средним отитом (ОСО): сильная стойкая боль; гиперпирексия; осложнения острого среднего отита (ОСО), такие как парез лицевого нерва, мастоидит, лабиринтит или инфекция ЦНС; нарушение иммунитета различного генеза.
Детям с острым средним отитом (ОСО), у кого клиническая реакция на интенсивное лечение второго ряда неудовлетворительная, показаны диагностический тимпаноцентез или миринготомия для идентификации патогенного микроорганизма и его чувствительности. Любая из этих процедур, но более надежна миринготомия, может быть дополнительным методом для облегчения боли.
Тимпаноцентез с выделением культуры аспирата из среднего уха также показана как часть исследования сепсиса у младенцев очень раннего возраста с острым средним отитом (ОСО), общими симптомами болезни (повышение температуры тела, рвота, вялость), чье состояние нельзя объяснить инфекцией среднего уха. Парацентез перепонки упрощается за счет применения специально разработанного аспиратора для тимпаноцентеза (№ 91-19010, Homed Surgical Products, Jacksonville, FL).
Рецидив после явного прекращения воспалительного процесса может быть или из-за неполной ликвидации инфекции в среднем ухе либо верхних дыхательных путях, или из-за реинфекции той же самой бактерией либо бактериальным штаммом. Рецидив в пределах нескольких дней обычно вызван тем же микроорганизмом, поэтому при лечении лучше всего руководствоваться реакцией на лечение предшествующего эпизода: если был ответ на противомикробные средства первого ряда, то они опять будут подходящими; если реакции на средство первого ряда не было, но был ответ на средство второго ряда, то целесообразно использовать последнее с самого начала.
Рецидив через 2 нед. или позже после лечения острого среднего отита (ОСО) обычно вызван другим микроорганизмом; соответственно применение противомикробного средства, независимого от предшествующей реакции на лечение, адекватно.
Трубная оторея. Оторею через установленную тимпаностомическую трубку необходимо рассматривать как свидетельство инфекционного заболевания среднего уха, хотя в некоторых случаях причиной может быть рефлюкс секрета из носоглотки через слуховую трубу. При наличии боли или лихорадки оторею необходимо лечить, как острый средний отит (ОСО), так как патогенные микроорганизмы чаще такие же, как при остром среднем отите (ОСО).
Однако во многих случаях, особенно устойчивых, Pseudomonas aeruginosa является основным возбудителем и лекарственные средства, обычно применяемые для лечения острого среднего отита (ОСО), неэффективны. Если оторея при установленной трубке развивается в отсутствие боли и лихорадки, ототопического лечения может быть достаточно. Раствор для ушей офлоксацин является единственным препаратом, одобренным для лечения среднего уха благодаря отсутствию ототоксичности.
Ушная суспензия полимиксин/В-неомицингидрокортизон тоже относительно эффективна, но теоретически ототоксична для людей. Раннее дополнительное лечение отореи коротким курсом преднизолона внутрь приводит к более быстрому прекращению воспаления. Во всех случаях важно уделять внимание туалету уха — промыванию наружного слухового прохода с целью удалить выделений. Если у детей с ушной отореей нет удовлетворительной положительной динамики при амбулаторном лечении, могут потребоваться удаление трубки или госпитализация для парентерального лечения антибиотиками, или то и другое.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Миринготомия и мирингопластика — отличия
Миринготомия и мирингопластика — оперативные вмешательства, которые проводятся на барабанной перепонке. Обе операции проводятся в случае гнойного острого среднего отита. Однако, для каждого из таких вмешательств имеются свои показания. Цель миринготомии — вскрытие барабанной полости (относится к полости среднего уха) с целью проведения лечебных манипуляций на структурах среднего уха, а также устранения воспалительного процесса и гнойного содержимого. Операция мирингопластики проводится с целью восстановления целостности барабанной перепонки, когда в ней имеется перфорация, возникающая в результате среднего гнойного отита.
При миринготомии после разреза барабанной перепонки специальным инструментом и удаления гнойного или другого содержимого, в барабанной полости может оставляться дренажная трубочка, которая улучшает отделение гноя, а также способствует введению антибиотиков и других препаратов в полость среднего уха.
Показаниями к миринготомии включают в себя острый средний отит, рецидивирующий острый средний отит с выпотом в барабанной полости, а также хронический средний гнойный отит. У пациентов с острым средним отитом, при неэффективности антибиотиков или признаках интоксикации также требуется проведение миринготомии. У детей с частыми рецидивами среднего отита миринготомия также остается эффективным методом лечения. Наиболее часто миринготомия показана детям с хроническим острым гнойным отитом, который длится более 3 месяцев.
Предпочтение отдается миринготомии с установкой дренажной трубочки, так как после разреза барабанная перепонка быстро срастается.
Кроме того, миринготомия предпочтительна у следующей категории детей:
У взрослых миринготомия может проводиться амбулаторно под местной анестезией, у детей предпочтителен краткосрочный общий наркоз. Миринготомия проводится с помощью операционного микроскопа с помощью специальных миниатюрных инструментов. После введения в слуховой канал специальной воронки, врач извлекает серу для того, чтобы полностью открыть доступ к барабанной перепонке. Разрез при миринготомии обычно проводится в передне-нижней или задне-нижней части барабанной перепонки специальным ножом для миринготомии. Длина разреза 3 — 5 мм. После разреза в барабанную полость вводится трубочка диаметром 3 мм, 5 мм или 7 мм, через которую выкачивается насосом густое содержимое барабанной полости. После этого в барабанную полость ставится дренаж для того, чтобы разрезанная барабанная перепонка не закрылась, что облегчает выделение гноя и при необходимости введение антибиотиков.
При мирингопластике проводится восстановление целостности поврежденной барабанной перепонки. Такое вмешательство может выполняться с использованием лоскутного трансплантата, при этом операция может сочетаться с ревизией полости среднего уха. Использование трансплантата позволяет заместить фиброзные волокна барабанной перепонки и способствует восстановлению эпидермиса и слизистой.
Преимуществами операции мирингопластики являются:
Показания к мирингопластике:
Мирингопластика проводится в следующих случаях:
Операция мирингопластики проводится у детей под общей анестезией в сочетании с местной анестезией лидокаином. У взрослых пациентов процедура выполняется под местной анестезией в сочетании с седацией. Операция проводится в положении пациента лежа, с повернутой в противоположную сторону головой. В настоящее время при мирингопластике может применяться три доступа к барабанной перепонке: эндомеатальный или трансканальный, эндоауральный и постауральный.
В качестве лоскутного трансплантата может использоваться фасция либо перихондральная ткань. Еще один эффективный метод — использование кусочка жировой ткани с мочки уха. Суть мирингопластики — закрытие имеющегося дефекта барабанной перепонки.
В современных клиниках, где проводятся такие вмешательства, как миринготомия и мирингопластика, сегодня используются инновационные методы, дающие наилучшие результаты в лечении среднего отита, который сопровождается поражением структуры барабанной перепонки. В клиниках Германии, Австрии, Италии, Швейцарии, США, Израиля, Индии, Турции и Южной Кореи имеется превосходное высококлассное оборудование, используются новейшие препараты, методы анестезии и техники микрохирургических операций на структурах среднего уха и барабанной перепонке, позволяющие достичь быстрого заживления и высоких результатов таких операций. Неоспоримый профессионализм и большой опыт вмешательств на органах слуха, а также высочайший комфорт при пребывании в клинике — все это сегодня привлекает многих российских пациентов в зарубежные медицинские центры.
Парацентез барабанной перепонки
Если у ребенка развивается острый гнойный отит, и он не лечится должным образом, возможны осложнения. Скопление гноя в замкнутой барабанной полости провоцирует давление на ее стенки и мучительные болевые ощущения. На фоне этого создаются условия для распространения гноя на соседние ткани. Для профилактики подобных осложнений врачи могут рекомендовать выполнение парацентеза – прокола барабанной перепонки пораженного уха.
Что такое парацентез
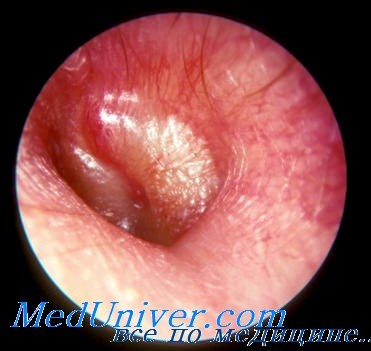
Термином парацентез называют перфорацию барабанной перепонки у детей. Это создание искусственного отверстия за счет прокола или разреза перепонки для ослабления давления внутри полости и оттока гноя. Также манипуляция может носить альтернативные названия – тимпанотомия либо миринготомия: ребенку облегчают состояние при отите за счет небольшой манипуляции. Обычно эту процедуру проводят в возрасте до 3-4 лет, реже – в более старшем возрасте и у взрослых. Это связано с особенностями строения среднего уха и перепонки, а также меньшей толщиной самой перепонки.
Показания для проведения манипуляции
Парацентездетям проводится только в случае острой необходимости под медикаментозной седацией (во сне). Прокол перепонки при отите ребенку необходимна фоне острого или хронического процесса (в стадии обострения) с гнойным, серозным содержимым в полости среднего уха при неэффективности консервативных методов лечения. Ключевые показания к манипуляции:
Особенно опасна тошнота с внезапной головной болью и головокружением, т. к. может указывать на распространение гноя.
Противопоказания
Есть данные о том, что многие родители боятся проводить прокол, считая, что это приведет к стойкой потере слуха у детей. Однако к тугоухости приводят последствия гнойного отита, а не прокол перепонки, который направлен на устранение гноя и скорейшее восстановление функции уха. Противопоказаний к манипуляции практически нет.
Подготовка к проколу барабанной перепонки
Процедура достаточно болезненная, поэтому ее применяют строго по необходимости, вводя ребенка в состояние кратковременного медикаментозного сна. До проведения манипуляции не рекомендуется принимать пищу и пить жидкости. Ребенка вводят в состояние сна, чтобы быстро провести манипуляцию и облегчить состояние.
Как проходит миринготомия
Сам прокол барабанной перепонки ребенку проводится опытным лор-врачом при помощи специального инструмента – копьевидной иглы. Врач вводит иглу в нижнюю часть перепонки, делая тонкий надрез, чтобы не повредить структуры среднего уха. После перфорации перепонки доктор может также удалить жидкость из полости среднего уха. При необходимости в отверстие ставится шунт, чтобы содержимое оттекало активнее. Такая трубка может устанавливаться на определенное время, затем она рассасывается или ее вынимает врач.
Период восстановления
После проведения операции состояние ребенка улучшается достаточно быстро. Уменьшаются болевые ощущения, снижается температура, нормализуется слуховая функция.Сразу после прокола возможны интенсивные гнойные выделения из уха с кровью, но постепенно они уменьшаются. Для защиты слухового прохода ребенку ставят ватные турунды, меняя их по мере пропитывания гноем. После манипуляции рекомендуется сон на больном ухе для улучшения оттока. Период восстановления длится до 2-3 недель. В это время применяют лекарственные препараты для обработки перепонки, чтобы образовался минимальный рубец, не влияющий на слух.
Миринготомия
Отоларингологические заболевания сегодня – к сожалению, распространенная проблема, которая не обходит ни детей, ни взрослых. Большинство патологий на начальной стадии можно вылечить с помощью консервативной терапии. Однако в некоторых случаях решить проблему не удается без оперативного вмешательства. Одним из распространенных хирургических вмешательств в отоларингологии является миринготомия.
Миринготомия — это прокол барабанной перепонки, который делается для восстановления нормального давления в барабанной полости и вывода лишней жидкости из полости. После миринготомии образуется рубец, который, однако, не влияет на слух пациента.
Показания к процедуре
Как правило, миринготомия показана в тех случаях, когда консервативные методы лечения отита не приводят к улучшению состояния. Врач может назначить проведение процедуры в следующих случаях:
Острый и хронический отит может сопровождаться головокружением, тошнотой, головной болью. Это плохой признак – он указывает на распространение гноя. В этом случае откладывать хирургическое лечение нельзя.
В каких случаях миринготомию не проводят?
Противопоказаниями к миринготомии могут быть:
Как правильно подготовиться
Несмотря на то, что миринготомия – простая операция, которая обычно хорошо переносится, к процедуре нужно подготовиться. В первую очередь потребуется пройти небольшое обследование, в которое обычно входят:
Если операция будет проводиться под общим наркозом, потребуется также пройти электрокардиографию и флюорографию, а также получить справку от врача-терапевта об отсутствии противопоказаний к хирургическому вмешательству. Обратите внимание, что перед общим наркозом нельзя есть в течение 7-8 часов до операции, а в течение 2-3 часов до процедуры нельзя пить даже воду.
Обязательно предупредите врача обо всех препаратах, которые вы постоянно принимаете, включая витамины!
Как проходит процедура
Миринготомия обычно проводится под общим наркозом. Сначала требуется промыть ухо раствором антисептика. Затем пациенту вводится в ухо небольшой микроскоп, чтобы выполнить хирургическое вмешательство с максимальной точностью.
После этого врач с помощью специальных инструментов осуществляет минимальный разрез. Следующий шаг — откачивание экссудата из уха. Для дальнейшего вывода жидкости устанавливается дренажная система. По окончании хирургического вмешательства в ухе фиксируется плотный марлевый тампон с лекарством. Накладывать швы не требуется – прокол очень мал и зарастает самостоятельно.
Миринготомия может проводиться как на одном ухе, так и одновременно на обоих ушах. Обычно операция занимает около 20-30 минут.
Благодаря качественной анестезии операция проходит безболезненно. Легкий дискомфорт может наблюдаться лишь после отхождения от наркоза. Однако с помощью анестетиков, назначенных врачом, можно купировать неприятные ощущения.
Реабилитационный период
Как правило, после проведения миринготомии пациента переводят переводит в палату интенсивной терапии.
Чтобы ускорить процесс выздоровления и избежать серьёзных осложнений рекомендуется соблюдать следующие рекомендации:
Как правило, полноценное восстановление происходит через 3-4 недели после проведения хирургического вмешательства. Большинство барабанных перепонок, заживают, как правило, уже после удаления дренажной трубки.
Если после операции наблюдается сильная боль, кровотечение из уха, высокая температура тела или значительное снижение слуха — срочно обратитесь к врачу!
Если у вас остались вопросы – задайте их отоларингологу на очном приеме. Своевременно обращайтесь к врачу и будьте здоровы!
Тактика ведения детей с потерей слуха на фоне экссудативного среднего отита
Опубликовано в журнале:
« Практика педиатра » № 1, 2020, стр. 3-6
А.С. Пискунова, врач сурдолог-оториноларинголог ГБУЗ «Детская городская поликлиника № 125»
Департамента здравоохранения г. Москвы
Резюме. Экссудативный средний отит остается актуальной проблемой детской оториноларингологии и является одной из самых частых причин снижения слуха у детей в возрасте от 2 до 7 лет. В данной статье описаны особенности этиологии и течения экссудативного среднего отита, рассмотрены современные возможности диагностики и тактика лечения данного заболевания.
Ключевые слова: экссудативный средний отит, снижение слуха, лечение, дети
Summary. Exudative otitis media remains one of the most pressing problems of pediatric otorhinolaryngology and is one of the most common causes of hearing loss in children aged 2 to 7 years. This article describes the features of the etiology and course of exudative otitis media, considers modern diagnostic capabilities and treatment tactics for this disease.
Key words: kids, intestinal infection, probiotic, Hilak forte
Проблема ЭСО на сегодня остается одной из самых актуальных в детской оториноларингологии и занимает важное место в структуре причин тугоухости [8].
Причины возникновения ЭСО в детском возрасте целесообразно разделить на общие и местные. Общие причины включают уменьшение общей иммунной реактивности, аллергизацию, специфические заболевания, снижающие иммунитет, системные заболевания, сопровождающиеся нарушением мукоцилиарного клиренса, экологические факторы, инфекционные заболевания. К местным причинам относятся нарушение вентиляционной функции слуховой трубы вследствие гипертрофии аденоидных вегетаций или течения воспалительного процесса в носоглотке, ротоглотке, полости носа и околоносовых пазухах; врожденная узость слуховой трубы, гипертрофия трубных миндалин, вялость тубарных мышц, образования в носоглотке, рубцы после ранее перенесенных оперативных вмешательств, расщелина мягкого нёба, зияние глоточного устья слуховой трубы, рефлюкс слизи из носоглотки и т.д.
В настоящее время в детском возрасте принято выделять острый (до 3 недель), подострый (3-8 недель) и хронический ЭСО (длительность заболевания более 8 недель) [1]. Острый ЭСО у детей чаще встречается на фоне вирусных или бактериальных инфекций верхних дыхательных путей. Нередко после купирования катаральных явлений, вызвавших дисфункцию слуховых труб из-за отека близлежащих к глоточному устью евстахиевой трубы тканей (например, лимфоидной ткани носоглотки), ЭСО разрешается самостоятельно через короткий временной период. Однако течение ЭСО может затянуться и перейти в подострую форму.
Существуют три наиболее распространенные теории этиологии и патогенеза ЭСО: 1) «hydrops ex vacuo», согласно которой в результате развития отрицательного давления в полостях среднего уха образуется транссудат; 2) экссудативная теория, объясняющая образование экссудата в барабанной полости в результате воспалительных изменений слизистой оболочки среднего уха; 3) секреторная, указывающая на возникновение факторов, которые способствуют гиперсекреции слизистой оболочки среднего уха. Фактически указанные теории могут рассматриваться как звенья единого процесса, отражающего различные стадии течения хронического воспаления [1].
Наиболее существенным в классификации ЭСО является выделение стадий болезни, формирующихся в соответствии с патогенезом.
Патогенетически выделяют четыре стадии течения ЭСО:
Родители часто объясняют необычное поведение ребенка индивидуальными чертами характера, невнимательностью, непослушанием, слабым развитием, в то время как в действительности у него нарушен акустический контакт с окружающим миром. У школьников младших классов снижение слуха может проявляться неправильными ответами на уроках. Старшие дети, как правило, сами замечают, что плохо слышат. Они жалуются также на периодическое покалывание в ушах, ощущение давления в них или указывают, что хорошо слышат собственный голос (аутофония). Ухудшение слуха у них может быть связано с положением головы [10].
Комплексное обследование детей с ЭСО включает стандартный осмотр ЛОР-органов, эндоскопическое исследование полости носа и носоглотки, отоскопию, акустическую импедансометрию, отоакустическую эмиссию (ОАЭ), тональную пороговую аудиометрию (если позволяет возраст ребенка), компьютерную томографию височных костей по показаниям.
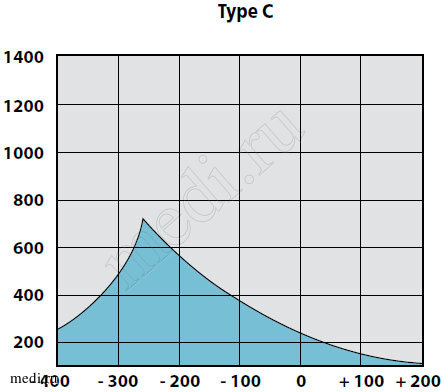
Рис. 1. Вариант тимпанограммы тип С
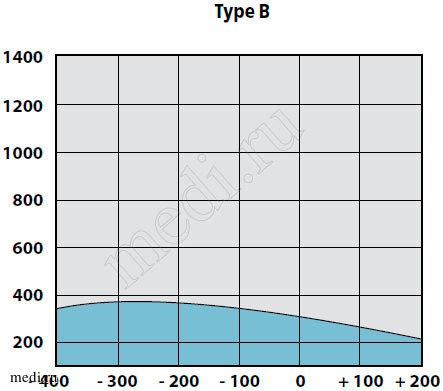
У детей с секреторной стадией ЭСО при отоскопии определяются утолщение барабанной перепонки, ее втяжение в верхних отделах, иногда с цианотичным оттенком, выбухание в нижних квадрантах. На аудио-грамме выявляется повышение порогов воздушного звукопроведения до 20-40 дБ. При акустической импедансометрии всегда определяли тип «В» и отсутствие акустических рефлексов (рис. 2).
Рис. 2. Вариант тимпанограммы тип В
При эндоскопии носоглотки у детей с ЭСО наблюдается гипертрофия аденоидных вегетаций II—III ст., нередко блокирующих устья слуховых труб, пролабирующих в хоаны.
В лечении ЭСО применяют консервативные и хирургические методы. Хирургическое лечение в большинстве случаев рекомендуется при неэффективности консервативной терапии и при сроках заболевания 24 недели и более [11, 12].
К консервативным методам лечения относятся: активное наблюдение, оральное или топическое применение стероидных препаратов, антибиотиков, деконгестантов, продувание слуховых труб; к хирургическим: парацентез, шунтирование (установка вентиляционной трубки) с одновременной аденотомией или без нее, миринготомия, хирургия среднего уха.
Продувание слуховых труб представляет собой метод, при котором евстахиеву трубу (соединяющую среднее ухо и носоглотку) открывают за счет повышения давления в полости носа. Техника данного метода заключается в проведении воздуха под давлением в среднее ухо посредством евстахиевой трубы для выравнивания давления и эвакуации секрета из барабанной полости [13]. Это может быть достигнуто путем форсированного выдоха с закрытым ртом и носом, продувания слуховых труб по Политцеру, катетеризации слуховых труб. Последний метод применяют у детей редко в связи с техническими сложностями у данной возрастной категории.
Антибиотики, антигистаминные препараты, деконгестанты назначают в каждом случае индивидуально. Стероидные препараты (системные или топические) используются для скорейшей эвакуации секрета и восстановления нормального функционирования составляющей цепи воздушной проводимости [14].
Кроме того, при ЭСО у детей оправданы применение препаратов, обладающих мукорегулирующим действием и улучшающих мукоцилиарный клиренс; эндоуральный электрофорез с йодистым калием; пневмомассаж барабанных перепонок; кинезитерапия для восстановления функции слуховой трубы.
Во многих странах у детей при выявлении ЭСО в протокол обследования входит эндоскопия носоглотки для определения степени гипертрофии лимфоидной ткани (аденоидов). При наличии закупорки лимфоидной тканью устья слуховых труб показана аденотомия. В ряде случаев этой операции бывает достаточно для полного восстановления слуха и нормального функционирования структур барабанной полости. Дополнительно пациентам с гипертрофией трубных миндалин показано проведение их эндоскопической коррекции с помощью электрохирургического аппарата. В некоторых случаях, чаще у взрослых, проводят более радикальные оперативные вмешательства на среднем ухе в целях санации барабанной полости [15].