Мвр что такое в кардиологии
Миграция водителя ритма: постановка диагноза и прогноз пациента
Нормальную частоту и ритм сердца обеспечивает синусовый узел, расположенный в толще миокарда в месте впадения нижней полой вены. Если его работа нарушается, функция пейсмейкера переходит на предсердные участки или размещенные ниже уровни проводящей системы. Данное явление называется миграцией водителя ритма, что впоследствии приводит к аритмиям и недостаточности кровообращения. Неадекватная частота сокращений, отсутствие последовательности фаз между желудочками и предсердиями вызывают нарушения кардиальной и системной гемодинамики, что проявляется характерными симптомами.
Причины и механизм возникновения
Миграция водителя ритма не всегда является болезнью, иногда у здоровой части населения данный синдром считается вариантом нормы, как физиологическая особенность организма. Однако такие случаи наблюдаются нечасто, поскольку патология чаще обнаруживается при органических или функциональных поражениях сердца или других органов.
Основные причины миграции суправентрикулярного водителя ритма представлены в таблице.
При наличии каких жалоб можно заподозрить патологию
Жалоб, которые достоверно принадлежали бы этому состоянию, нет. Чаще всего миграция пейсмейкера диагностируется случайным образом при электрокардиографическом обследовании. Необходимо отметить, что в практике выделяют наджелудочковую (суправентрикулярную) и желудочковую форму (очень редко встречается) патологии.
Больные могут ощущать:
Довольно редко возникают симптомы кардиалгии, одышки с утрудненным вдохом, головокружения, эпизоды синкопальных состояний (кратковременной потери сознания).
Особенности у детей
Самой распространенной причиной возникновения миграции источника ритма у детей является вегетососудистая дистония. Патология характеризуется изменением тонуса сосудистой стенки. Чувствительность структур и тканей эндотелия артерий способствует функциональным расстройствам участков проводящей системы сердца, вызывая миграцию пейсмейкера в атриовентрикулярный узел. Подробнее о том, что представляет собой ВСД и как с ней бороться, смотрите в видео по ссылке ниже. Коротко, доступно и о главном от экспертов нашего портала.
Кроме того, изменения источника ритма может наблюдаться при эндокардите или при наличии патологического спортивного сердца. В подростковом периоде картина заболевания становится более выраженной. Появляются постоянные жалобы на головные и загрудинные боли, замедление развития, нарушение сна.
Как подтверждается диагноз
Для постановки диагноза используется комплексный подход с целью определения причины, дополнительных признаков формирующейся сердечной недостаточности.
Алгоритм оценки состояния больного:
Наиболее достоверным методом постановки диагноза считается электрокардиографический с записью электрической активности различных участков.
Патология на кардиограмме характеризуется:
Дополнительно используются другие методы инструментальной диагностики:
Миграция водителя ритма на ЭКГ у ребенка отличается выраженной брадикардией, которая вызывает характерные клинические признаки.
Лечение

Кроме того, необходимо соблюдать общие рекомендации:
В сложных и угрожающих жизни ситуациях нужно провести имплантацию кардиостимулятора (искусственный водитель ритма сердца), чтобы возобновить стабильную работу. Основное показание к установке ЭКС — нарушение гемодинамики, которое характеризуется снижением артериального давления и прогрессированием симптомов.
Выводы
Прогноз будет благоприятным, если это состояние возникло у здорового человека и является его физиологической особенностью, — со временем оно может пройти. Если же эти изменения были вызваны стойкими нарушениями в самой сердечно-сосудистой системе, тогда прогноз условно благоприятный. Полного выздоровления можно ожидать при своевременном начале лечения с коррекцией образа жизни и сопутствующих патологий.
Для подготовки материала использовались следующие источники информации.
Миграция водителя ритма на ЭКГ у ребенка
Выявление миграции водителя ритма на ЭКГ у ребенка часто обнаруживается случайным образом, во время проведения планового обследования. Чем опасно нарушение работы сердца и как избавиться от проблемы, необходимо знать каждому родителю.
Понятие проводящей системы сердца и миграции водителя ритма
Чтобы лучше понять, что такое развитие миграции водителя ритма сердца, необходимо обладать знаниями о принципах функционирования органа.
Сердце состоит из рабочей мускулатуры в виде поперечнополосатой мышцы, а также из атипической (специальной) ткани, представляющей своеобразные узлы и слагающейся из малодифференцированных мышечных волокон. Синусно-предсердный и антриовентрикулярный узлы, а также пучок Гиса составляют проводящую систему, обеспечивающую ритмичную работу органа.
В норме частота сердечного ритма у взрослого человека может колебаться от 60 до 90 ударов в минуту, а электрическое возбуждение, охватывающее мышцу сердца должно характеризоваться последовательностью и равномерностью проведения волн по миокарду.
Самогенерация электричества, приводящая к регулярному сокращению сердца в течение всей жизни человека, осуществляется в синусовом узле (водителе ритма, пейсмекере 1-го порядка) – анатомическом образовании, по размеру, не превышающему 1,5 см.
Антриовентрикулярный узел и пучок Гиса выступают лишь в роли передатчиков импульсов от водителя ритма к миокарду.
Периодическая смена источника импульсов (миграция водителя ритма) приводит к нарушению частоты и последовательности сокращений сердца. Точка возникновения импульсов в данном случае перемещается по предсердиям или в антриовентрикулярный узел.
При нарушении работы основного водителя ритма, его функции начинает выполнять антриовентрикулярный узел, с уменьшением количества импульсов до 40–50 в 1 мин., что поддерживает сердечно-сосудистую систему в нормальном состоянии.
При блокировке и этого узла функционировать начинает пучок Гиса, частота импульсов при этом составляет 30–40 в 1 мин. В случае сбоев в работе и этого регенерирующего участка функция водителя ритма переходит к волокнам Пуркинье, задающим ритмические сокращения примерно 20 раз в 1 мин.
Причины
Не исключено возникновение миграции водителя ритма без определенных причин. Данный сбой, как правило, не мешает деятельности сердца, не лечится и относится к индивидуальной особенности организма.
Беспричинная миграция чаще наблюдается в подростковый период, а также у молодых людей и по истечении некоторого времени проходит самостоятельно.
Миграция водителя ритма сердца может возникать вследствие:
У новорожденных детей дисфункция проводящей системы возникает в результате перинатальной патологии при недоношенности, внутриутробной гипотрофии и инфицированности.
Ребенок рождается с конусообразной, овальной или шарообразной формой сердца с недостаточно развитыми сердечной мышцей, желудочками и большими предсердиями. Несовершенство проводящей системы заключается в ее массивности и нечеткости контурирования волокон. По мере роста малыша сердечно-сосудистая система непрерывно развивается и совершенствуется. Особенно ярко это проявляется в возрасте 2–6 лет и в пубертатный период. В 14 лет орган становится такой же формы, как и у взрослых людей.
Активный рост сердца и процесс усовершенствования проводящей системы приводит к нарушению ритма в детском возрасте. Негативные симптомы, как правило, проходят без применения лечебной терапии, как только перестройка органа закончится.
Изменение локализации генератора сердечных импульсов часто возникает у деток, которые легко возбуждаются, но при этом совершенно здоровы. Так, электрокардиография, вызывающая страх и отрицательные эмоции, фиксирует миграцию источника ритма. Как только ребенок осознает безопасность и безболезненность процедуры, происходит восстановление нормального стойкого синусового ритма.
Сердце у детей отличается:
Симптоматика
Здоровый человек не испытывает никаких нежелательных проявлений при миграции водителя ритма сердца.
Если сбои в работе проводящей системы вызваны патологическими изменениями в организме, симптомы будут зависеть от сопутствующего заболевания.
Общая симптоматика характеризуется:
Симптоматика может не проявляться в течение длительного времени или возникать периодически.
При сбоях в работе проводящей системы у детей:
В тяжелых случаях ребенок начинает систематически терять сознание. Возникновение осложнений повышает вероятность внезапной смерти.
В пубертатном возрасте заболевание приобретает ярко выраженную симптоматику, характеризующуюся кардиалгией, гипервозбудимостью, бессонницей, метеочувствительностью.
Выявление заболевания
Зачастую сбои в работе проводящей системы выявляются случайным образом при профилактическом прохождении электрокардиографии. Это связано с отсутствием яркой симптоматики патологии или халатным отношением к своему здоровью.
Очень важно следить за состоянием своего ребенка и при первых клинических проявлениях обращаться к врачу для проведения дальнейших диагностических мероприятий и, в случае необходимости, – своевременного лечения.
Выявление патологии происходит с помощью:
К основному методу диагностики миграции ритма сердца относится электрокардиография, на которой проявляется специфика патологии:
Также целесообразно назначение Холтеровского мониторинга ЭКГ – непрерывной записи электрокардиограммы в течение суток или более длительного времени с использованием кардиорегистратора. По окончании обследования специалистом анализируются записи, выявляются нарушения в проводящей системе сердца и причины, ее спровоцировавшие.
Методы лечения
Схема лечения назначается индивидуально и напрямую зависит от заболевания, спровоцировавшего сбои в проводящей системе.
Однако в каждом случае требуется:
В некоторых случаях целесообразно назначение медикаментозных препаратов, оказывающих положительное воздействие на сердечную деятельность: Гипоксена, Рибоксина, Милдроната и других.
При синдроме слабости синусового узла требуется установка кардиостимулятора.
Профилактические мероприятия
Как таковых профилактических мер для предупреждения миграции водителя ритма сердца не существует. Необходимо вести здоровый образ жизни и приучать к нему своих детей:
Как взрослые, так и дети должны проходить систематические плановые обследования. При своевременной диагностике с помощью современных методов терапии можно избавиться от многих заболеваний и не допустить тяжелых осложнений.
Мвр что такое в кардиологии
Миграция водителя ритма и суправентрикулярные эктопические ритмы у подростков – электрокардиографические варианты, распространенность и их клиническое значение
Козьмин-Соколов Н. Б.
к.м.н., преподаватель, отделение дополнительного образования 1
1 СПб ГБПОУ «Медицинский колледж №2» 198205, г. Санкт-Петербург, ул. Чекистов, д.18.
Автор для корреспонденции: Козьмин-Соколов Николай Борисович; e-mail: super.kit62@yandex.ru. Финансирование. Исследование не имело спонсорской поддержки. Конфликт интересов. Автор заявляет об отсутствии конфликта интересов.
Представлены результаты изучения распространенности миграции водителя ритма (МВР) и эктопических суправентрикулярных ритмов у подростков на основании популяционного клинико-электрокардиографического обследования 1242 подростков 14-18 лет. Обоснована целесообразность выделения и приведены ЭКГ критерии двух групп эктопических предсердных аритмий – аритмий, связанных с проявлением активности нижнепредсердных центров автоматизма (НПЦА) и аритмий, связанных с проявлением активности среднепредсердных центров автоматизма (СПЦА). Аритмии, связанные с проявлением активности СПЦА (МВР до средних отделов предсердий, среднепредсердный ритм), обнаружены у 26,4% подростков и не были связаны с какими-либо заболеваниями. Аритмии, связанные с проявлением активности НПЦА (МВР до нижних отделов предсердий, нижнепредсердный ритм и комплексы), обнаружены лишь у 12 подростков (0,97%) – 5 из них признаны здоровыми, у одного подростка диагностирован миокардит легкого течения, у остальных 6 органических заболеваний сердечно-сосудистой системы выявлено не было, но обнаружены хронический тонзиллит или другие сопутствующие заболевания. Выскальзывающие комплексы из атриовентрикулярного соединения выявлены у 1 подростка, активно занимающегося спортом. Рекомендуется при анализе ЭКГ подростков расценивать аритмии, связанные с проявлением активности СПЦА, как вариант нормы; аритмии, связанные с проявлением НПЦА как «пограничные» состояния, требующие дополнительного обследования.
миграция водителя ритма, предсердные эктопические ритмы, подростковая электрокардиограмма
Миграция водителя ритма (МВР) по предсердиям является хорошо известным феноменом, заключающимся в варьировании формы зубца Р, преимущественно в отведениях от конечностей, которая, в свою очередь, обусловлена изменениями в локализации водителя ритма сердца. По механизму возникновения с МВР близко связаны выскальзывающие (эктопические, или гетеротопные) комплексы и ритмы из нижних отделов правого предсердия, атриовентрикулярного (АВ) соединения, а также редко наблюдаемые эктопические ритмы из левого предсердия. Наряду с этими центрами автоматизма в предсердиях, очевидно, существуют среднепредсердные центры автоматизма (СПЦА), локализованные в средних отделах правого предсердия [3,9,19], которые, вероятно, не играют существенной резервной роли, так как при развитии заболевания сердца они наряду с синусовым узлом будут вовлечены в патологический процесс, а при развитии полной АВ блокады проявление их активности будет лишено смысла. Однако, термин «среднепредсердный ритм» (СПР) является не очень распространенным в кардиологии, что, вероятно, связано с отсутствием четких электрокардиографических критериев, позволяющих отличить его от синусового ритма. С другой стороны, строение проводящей системы, локализованной в предсердиях, в настоящее время является не до конца решенным вопросом. Согласно наиболее распространенному мнению [6,18], распространение импульса от синусового к АВ узлу осуществляется по специализированным межузловым трактам. В то же время в некоторых гистологических исследованиях [1,21] указывается, что в предсердиях, кроме синусового и АВ узлов, локализованных соответственно в верхней части и так называемом «полу» правого предсердия, вообще отсутствуют клетки, которые можно отнести к проводящей системе – распространение импульса от синусового узла к АВ соединению происходит по сократительному миокарду, а нижнепредсердный ритм (НПР) или ритм коронарного синуса на самом деле происходит из АВ соединения. Однако, некоторые исследователи считают, что клетки многих областей сердца в норме способны спонтанно генерировать импульсы. Эти области включают синусовый узел, специализированные волокна предсердий, коронарный синус, АВ соединение и клапаны, а также специализированную проводящую систему желудочков; при заболеваниях сердца возникновение импульса может наблюдаться практически везде, даже в рабочем миокарде предсердий и желудочков [2]. Так или иначе, понятия «МВР» и «выскальзывающие суправентрикулярные ритмы» прочно вошли в клиническую кардиологию. Такие аритмии принято считать относительно доброкачественными состояниями, не требующими специального антиаритмического лечения, однако их распространенность и клиническая значимость, в том числе у подростков, не изучены.
Цель настоящей работы – оценить распространенность и клиническое значение МВР и выскальзывающих суправентрикулярных ритмов у подростков.
Материалы и методы
Нами проведено эпидемиологическое клинико-электрокардиографическое обследование 1242 подростков в возрасте 13,5-18,5 лет г. Санкт-Петербурга (597 юношей и 645 девушек). Все подростки являлись учащимися школ, средних и высших учебных заведений различных районов города, причем медицинский отбор в учебные заведения, где проводилось обследование, был минимальным, что, по нашему мнению, делает обследованную выборку репрезентативной. Обследование включало регистрацию ЭКГ в 12 общепринятых отведениях (регистрировалось около 100 сердечных комплексов), измерение роста и веса, клинический осмотр, при необходимости выполнялись лабораторные исследования, эхокардиография, проба с физической нагрузкой. В связи с тем, что существует распространенное мнение, что МВР и выскальзывающие комплексы могут быть связаны с вегетососудистой (нейроциркуляторной) дистонией (ВСД) и для стандартизации диагноза, всем подросткам проводился опрос по специально разработанной анкете на наличие характерных для ВСД жалоб (раздражительности, плохого сна, кардиалгий, головных болей и т.п.). Диагноз ВСД устанавливался при наличии соответствующих субъективных ощущений, но при отсутствии объективных симптомов, указывающих на органическое поражение внутренних органов.
Результаты и их обсуждение
Выскальзывающие комплексы из АВ соединения, сочетающиеся с явлениями АВ диссоциации (рис. 1), были обнаружены у 1 юноши, активно занимающимся спортом – спортивной акробатикой (кандидат в мастера спорта). Данный вид аритмии диагностировался по отсутствию предшествующего и связанного с комплексом QRS зубца Р. Подросток тренировался 4-5 раз в неделю, длительность тренировок составляла около 3 часов. Каких-либо жалоб на состояние здоровья данный юноша не предъявлял, патологических отклонений при объективном исследовании выявлено не было. Согласно рекомендациям по оценке ЭКГ спортсменов, предложенным американскими и европейскими кардиологами [15], такое нарушение ритма следует рассматривать как вариант нормы у спортсменов. В то же время в отечественной спортивной кардиологии сложилось мнение, что данный вид аритмии следует расценивать как проявление миокардиодистрофии вследствие физического перенапряжения [4,12]. Это в основном связано с тем, что этот вид аритмии редко наблюдается среди спортсменов. Мы также придерживаемся данной точки зрения. Кроме того, у данного подростка интервалы выскальзывания узловых комплексов составили 1,04-1,08 с, что соответствует частоте узлового ритма 56-58 уд/мин., и, следовательно, такие комплексы необходимо рассматривать как ускоренные [9]. В связи с этим наличие такой аритмии у данного юноши было расценено как проявление миокардиодистрофии 1 степени. Юноше было рекомендовано изменить характер тренировок – временно ограничить интенсивность физических нагрузок, увеличить период разминки и заключительный этап тренировок. Подросток выполнил данные рекомендации. Через 2 недели на ЭКГ зарегистрирована синусовая аритмия, выскальзывающие узловые комплексы не регистрировались.
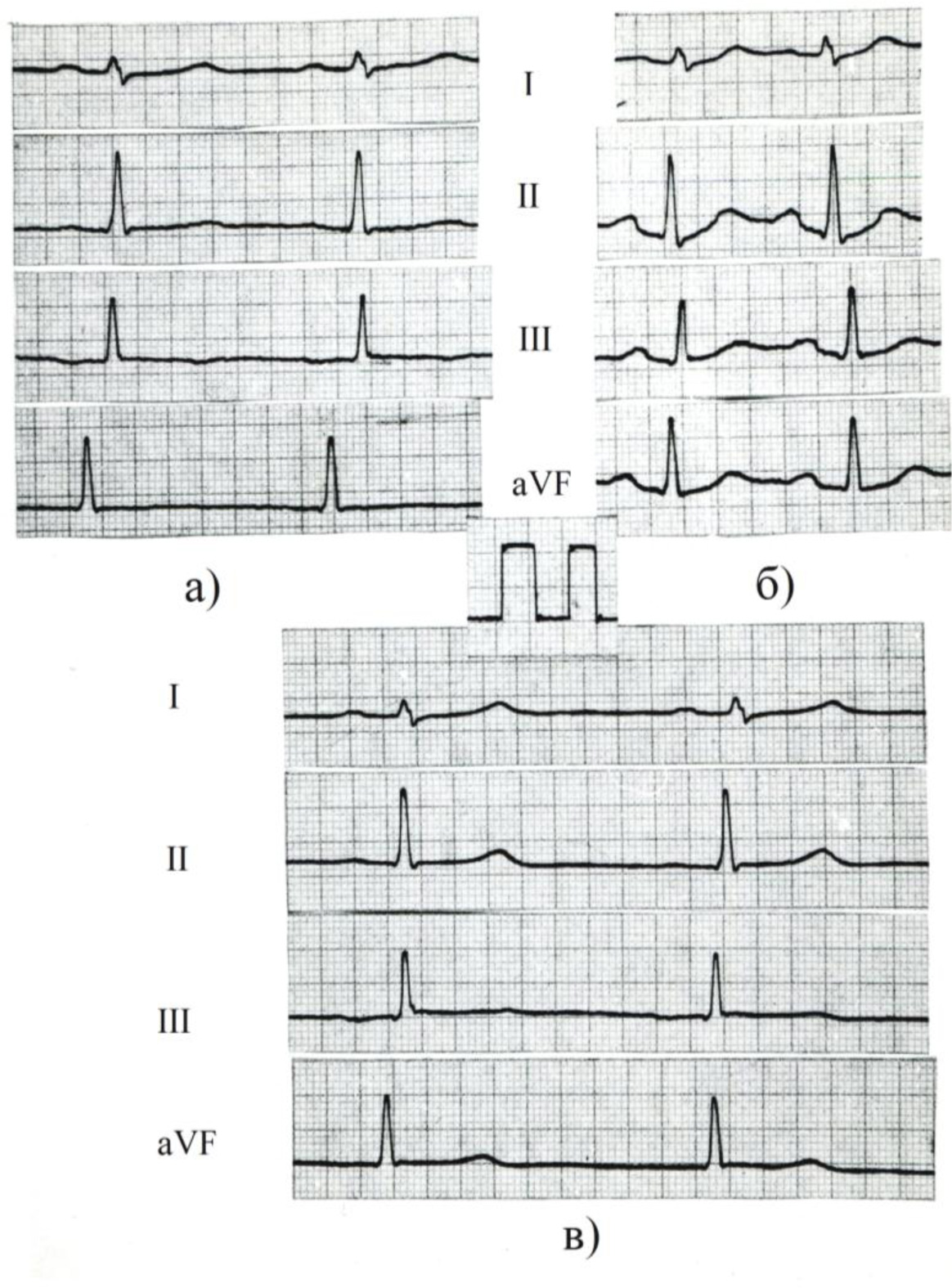
Определенные сложности вызвала электрокардиографическая оценка изменений сердечного ритма, связанных с проявлением активности предсердных центров автоматизма. В большинстве руководств по ЭКГ за критерии МВР обычно принимают постепенное изменение полярности зубца Р в отведении II (и соответственно III, aVF) от положительного до отрицательного. Действительно, при смещении водителя ритма от синусового узла к нижнепредсердным центрам автоматизма (НПЦА), импульсы, генерируемые НПЦА, будут вызывать возбуждение предсердий ретроградно, что закономерно приведет к появлению отрицательных зубцов Р. Нижнепредсердные ритмы и комплексы также будут характеризоваться отрицательными зубцами Р в отведениях II, III, aVF. В то же время при анализе ЭКГ, зарегистрированных в ходе популяционного исследования, у определенной части подростков наблюдалось изменение зубца Р в отведении II от положительного до изоэлектрического и соответственно менялась конфигурация зубца Р в отведениях III, aVF от положительного до слабоотрицательного (рис. 2).
Рис. 1. ЭКГ юноши М., 14 лет; непрерывная запись (на этом и остальных рисунках непрерывная запись отмечена горизонтальной стрелкой); II отведение, скорость записи 25 мм/с. Выскальзывающие комплексы из АВ соединения (2, 5, 6, 8, 11, 12 комплексы) с интервалом выскальзывания 1,04-1,08 с (соответствуют ЧСС 56-58 уд/мин.). В 1, 3, 4, 7, 9, 10, 13 и 14 комплексах отмечается нормальное АВ проведение, ЧСС в этих случаях составляет 60-88 уд/мин.
Рис. 2. ЭКГ юноши Д., 15 лет, скорость записи 50 мм/с. МВР между синусовым узлом и СПЦА: изменение формы зубца Р – от положительного до сглаженного в отведении II, от положительного до изоэлектрического в отведении aVF, от положительного до слабоотрицательного в отведении III; выраженная нерегулярность сердечных сокращений – колебания длительности интервала RR от 0,66 с до 1,04 с.
Такое изменение зубца Р иногда рассматривается как МВР [10], иногда как вариант синусовой аритмии [16,20]. В последнем случае изменение морфологии зубца Р обычно не объясняется или связывается с позиционными изменениями или вариабельностью проведения импульса по предсердиям при дыхании. Действительно, изменение амплитуды и формы зубцов при обычной записи ЭКГ хорошо известно и нередко наблюдается у здоровых подростков [7], оно возникает вследствие изменения положения сердца в грудной клетке при дыхании и касается в первую очередь зубцов комплекса QRS. Однако столь отчетливое изменение зубца Р при ритме, исходящим из синусового узла, сложно объяснимо только вышеуказанными причинами без привлечения понятия о СПЦА. Очевидно, что при синусовой аритмии возможно незначительное изменение формы зубца Р, обусловленное изменением положения сердца в грудной клетке при дыхании или вариабельностью проведения импульса от синусового узла к АВ соединению. Однако, изменения зубца Р в виде его уплощения нередко появляется и при задержке дыхания (рис. 3).
Рис. 3. ЭКГ в отведении II девушки А., 15 лет, скорость записи 25 мм/с. Комплексы 1-4 зарегистрированы при спокойном дыхании – синусовая аритмия с колебаниями длительности интервала RR от 0,8 с до 0,98 с (зубец Р не менятся). Комплексы 5-8 зарегистрированы в момент вдоха (отмечен вертикальной стрелкой). Комплексы 9-19 зарегистрированы при задержке дыхания на высоте вдоха, из них комплексы 9-16 синусового происхождения (зубец Р не меняется и остается идентичным в сравнении с зубцом Р при спокойном дыхании и в момент вдоха); комплексы 17-19 – среднепредсердные – зубец Р уплощен.
Рис. 4. ЭКГ юноши Л., 16 лет – до (а), непосредственно после (б) и через 6 мин. после физической нагрузки (в). Скорость записи 50 мм/с. Объяснение в тексте.
На рис. 4 приведены ЭКГ здорового подростка до и после физической нагрузки (мощность нагрузки 75 Вт, длительность 3 мин). Для исключения влияния положения тела ЭКГ регистрировались в положении лежа. На исходной ЭКГ (а) – СПР∠ α зубца Р 10°: сглаженные Р в отведениях II, aVF; слабоотрицательные Р в отведении III; частота сердечных сокращений (ЧСС) – 81 уд/мин. На ЭКГ (б), снятой непосредственно после физической нагрузки – синусовый ритм – ∠ α зубца Р 70°: положительные Р в отведениях II, III, aVF; ЧСС – 120 уд/мин. На ЭКГ (в), зарегистрированной через 6 мин. после нагрузки – СПР, аналогичный зарегистрированному до нагрузки, ЧСС – 65 уд/мин. На рис. 5 представлены ЭКГ, зарегистрированные в ходе проведения клиноортостатической пробы также у здорового подростка. На исходной ЭКГ, снятой в положении лежа (а) зарегистрирован СПР – ∠ α зубца Р 25°; ЧСС – 66 уд/мин. В положении стоя (б) – отчетливое увеличение амплитуды зубца Р, очевидно, обусловленное переходом на синусовый ритм с ЧСС 88 уд/мин. На ЭКГ, снятой после возвращения в горизонтальное положение (в) – первые 2 комплекса синусового происхождения (зубцы Р большой амплитуды), 4, 5, 6, 7 и 8 комплексы – среднепредсердные (зубцы Р уплощены и соответствуют зубцам Р на исходной ЭКГ).
Рис. 5. ЭКГ юноши В., 16 лет, при проведении клиноортостатической пробы: а) в положении лежа; б) в положении стоя; в) после возвращения в горизонтальное положение; скорость записи 50 мм/с. Объяснение в тексте.
Необходимо признать, что увеличение амплитуды зубца Р в данных случаях может быть объяснено повышением тонуса симпатической нервной системы, что закономерно наблюдается при физической нагрузке или переходе в вертикальное положение, однако повышенный тонус симпатической системы сам по себе не способен вызвать существенное (на 60°) изменение положения суммарного вектора деполяризации предсердий. В то же время этот факт легко объясним, используя понятие СПР – при ритме, исходящим из средних отделов правого предсердия деполяризация верхних и частично средних отделов предсердий будет осуществляться ретроградно, что приведет к отклонению суммарного вектора деполяризации предсердий вверх и влево. Для подтверждения этого положения 16 подросткам, у которых на ЭКГ покоя ∠ α зубца Р был более 30°, были проведены пробы с физической нагрузкой. На ЭКГ, снятых после нагрузки, отмечалось незначительное увеличение зубца Р и иногда незначительное увеличение ∠α зубца Р, не превышающее 20°, что указывает на единственный водитель ритма – синусовый узел. Напротив, при проведении проб с физической нагрузкой подросткам, у которых на исходной ЭКГ ∠ α зубца Р был менее 30° (обследовано 28 человек) наблюдалось резкое отклонение суммарного вектора деполяризации предсердий вправо (более чем на 30°) на более или менее длительный период времени.
В связи с вышеизложенным у подростков были выделены следующие виды предсердных гетеротопных аритмий.
1. МВР между синусовым узлом и НПЦА (между синусовым узлом и нижними отделами предсердий) – диагностировалась при обнаружении на ЭКГ изменения полярности зубца Р в отведении II (и соответственно в отведениях III, aVF) от положительного до отрицательного.
3. МВР между синусовым узлом и СПЦА (между синусовым узлом и средними отделами предсердий) – диагностировалась при изменении формы зубца Р в отведении III от положительного до (слабо)отрицательного; соответственно в отведении II амплитуда зубца Р также менялась – от положительного до сглаженного или изоэлектрического, в отведении aVF – до изоэлектрического или слабоотрицательного.
Первые 2 вида аритмий можно объединить в группу аритмий, связанных с проявлением активности НПЦА, вторые 2 вида – в группу аритмий, связанных с проявлением активности СПЦА. Изменений зубца Р в грудных отведениях при аритмиях, связанных с проявлением активности СПЦА, не наблюдается; при аритмиях, связанных с проявлением активности НПЦА, изменения зубца Р в грудных отведениях носят непостоянный и невыраженный характер – возможно появление слабоотрицательных зубцов Р в отведениях V4 – V6 или во всех грудных отведениях. Левопредсердных ритмов в нашем исследовании выявлено не было.
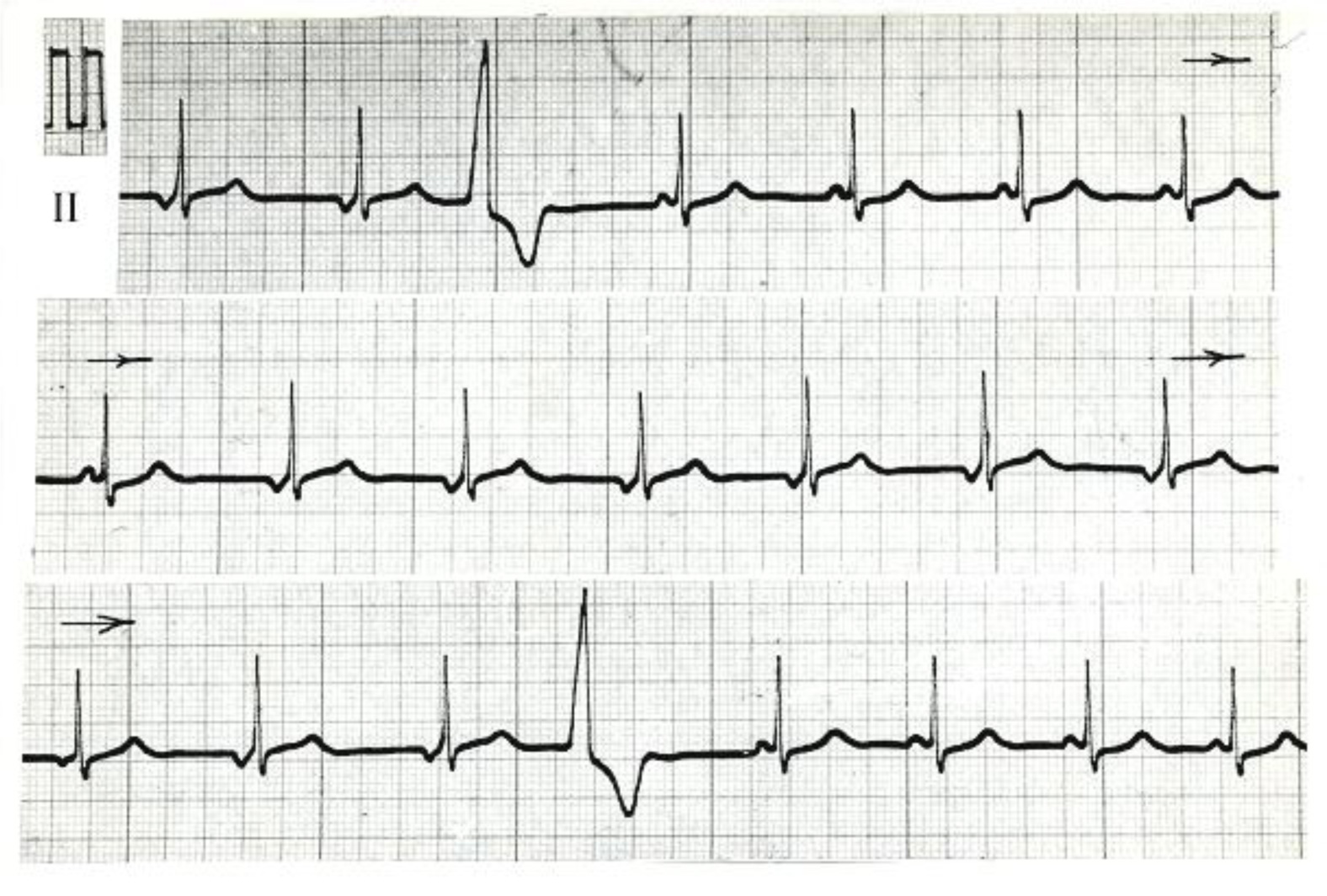
Аритмии, связанные с проявлением активности НПЦА были обнаружены у 12 человек среди всех обследованных подростков (0,97%). У 1 юноши была обнаружена МВР между синусовым узлом и НПЦА (рис. 6). Подросток предъявлял жалобы на кардиалгии, иногда чувство «нехватки воздуха». Для уточнения диагноза был госпитализирован в Детскую городскую клиническую больницу №5, где был диагностирован инфекционно-аллергический миокардит легкого течения, хронический тонзиллит.
У 4 подростков был зарегистрирован постоянный НПР, у 3 – эпизоды НПР на фоне синусового или СПР, у 3 – единичные выскальзывающие комплексы из нижних отделов правого предсердия. Частота НПР в описываемых случаях составила 59-98 уд/мин. Никто из этих подростков не предъявлял жалобы на состояние здоровья, и у них не было выявлено органического поражения сердца; никто из них активно не занимался спортом. 5 из этих подростков признаны здоровыми, данные подростки не курили. У остальных 5 выявлены сопутствующие заболевания, которые потенциально могли бы сказаться на состоянии сердечно-сосудистой системы: хронический тонзиллит, ожирение, пограничный уровень артериального давления или их сочетания; двое из них также курили. ВСД не была выявлена в рассматриваемой группе подростков.
Рис. 6. ЭКГ юноши В., 15 лет; скорость записи 50 мм/с. МВР между синусовым узлом и НПЦА: изменение формы и полярности зубца Р в отведениях II, III, aVR, aVF; изменение длительности интервала RR от 0,58 до 0,84 с. Средняя ЧСС – 80 уд/мин.
В процентном соотношении количество здоровых и некурящих подростков с НПР и выскальзывающими нижнепредсердными комплексами оказалась несколько ниже, чем в обследованной общей популяции (соответственно 50,0% и 71,9%), однако различия оказались статистически недостоверными (χ2 – 3,84; р = 0,12 [11]).
Помимо описанных случаев у 1 юноши 18 лет выявлены эпизоды НПР в сочетании с желудочковыми экстрасистолами (рис. 7). Можно предположить, что источник рассматриваемого ритма с инвертированными зубцами Р перед комплексами QRS в данном случае, вероятно, локализуется в АВ соединении, а не в нижних отделах правого предсердия. Действительно, восстановление синусового ритма у данного подростка наблюдалось после желудочковой экстрасистолы, что может быть объяснено тем, что желудочковая экстрасистола, распространяясь на АВ соединение. вызывает временное угнетение узловых центров автоматизма и тем самым способствует проявлению активности синусового узла. Спустя некоторое время активность АВ центров восстанавливается и вновь регистрируется гетеротопный ритм. При первичном осмотре юноша жалоб не предъявлял, явной органической патологии сердечно-сосудистой системы выявлено не было, однако диагностирован хронический тонзиллит. Кроме того, подросток курил, иногда употреблял спиртные напитки и, возможно, психоактивные вещества. От углубленного обследования и дальнейшего наблюдения отказался.
Рис. 7. ЭКГ юноши К., 18 лет; II отведение, скорость записи 25 мм/с. НПР с ЧСС 65-71 уд/мин. (1, 2, 9-14, 16, 17 комплексы). Желудочковые экстрасистолы (3 и 18 комплексы), после которых регистрируются эпизоды синусового ритма с ЧСС 68-78 уд/мин. (4-8, 19-22 комплексы). Зубец Р в 15 комплексе сливной.
Аритмии, связанные с проявлением активности СПЦА, обнаружены существенно чаще – у 26,4% подростков, в том числе у 17,6% подростков регистрировались МВР между синусовым узлом и СПЦА или сочетание синусового и среднепредсердного ритмов (разграничить эти состояния по ЭКГ затруднительно), в 8,8% случаев обнаружен постоянный СПР. Частота обнаружения хронического тонзиллита, ВСД, ожирения, пограничного уровня артериального давления и других сопутствующих заболеваний, а также курения у подростков с аритмиями, связанными с проявлением активности СПЦА, и подростков, у которых на ЭКГ зарегистрирован синусовый ритм (или синусовая аритмия) существенно не различались. В обследованной популяции изредка были обнаружены органические заболевания сердечно-сосудистой системы – у 4 подростков врожденные пороки сердца (в том числе – у 2 гемодинамически значимые), у 2 – текущий миокардит легкого течения, у 2 – миокардит в анамнезе, подтвержденный медицинской документацией, но без признаков миокардитического кардиосклероза на момент осмотра, у 1 – эффективная радикальная коррекция врожденного порока сердца в возрасте 6 лет. Только у 2 из этих подростков (22,2%) наблюдались аритмии, связанные с проявлением СПЦА, у 1 – описанная выше МВР между синусовым узлом и НПЦА, у остальных регистрировался синусовый ритм.
У 3 подростков после обследования были выявлены пароксизмальные суправентрикулярные аритмии [8]. У всех этих подростков на исходной ЭКГ регистрировался синусовый ритм.
Таким образом, при анализе ЭКГ у подростков целесообразно выделять аритмии, связанные с проявлением СПЦА, и аритмии, связанные с проявлением активности НПЦА. Эти состояния легко различимы по обычной ЭКГ, имеют различную распространенность и диагностическую значимость. Если аритмии, связанные с проявлением активности СПЦА, являются вариантом нормы, то аритмии, связанные с проявлением НПЦА, можно отнести к «пограничным» состояниям» – они могут наблюдаться у здоровых подростков, изредка – при органических заболеваниях сердечно-сосудистой системы, иногда – при хроническом тонзиллите и ожирении, что не исключает возможность развития у этих подростков дистрофии миокарда, способствующей появлению данных аритмий. Целесообразность выделения двух групп гетеротопных предсердных аритмий связана также с единым подходом к анализу ЭКГ. Некоторые исследователи сообщают о более значительной распространенности МВР у подростков [10], вероятно, включая в это понятие как МВР между синусовым узлом и СПЦА, так и МВР между синусовым узлом и НПЦА. Следует отметить, что на частоту обнаружения МВР и СПР влияет длительность регистрации ЭКГ в отведениях от конечностей и тщательность расшифровки электрокардиографических пленок. Однако мы прекрасно понимаем, что понятие СПЦА остается в определенной степени умозрительным, т.к. отсутствуют четкие гистологические данные о наличии таких центров, хотя за пределами синусового и АВ узлов в предсердиях были задокументированы и другие области инициации деполяризации предсердий [17]. В то же время исследователи, изучавшие строение проводящей системы сердца, в основном базируются на критериях Ашоффа и Менкеберга (L. Aschoff, 1910; J.G. Monckeberg, 1910), позволяющих гистологически различить сократительные волокна и клетки проводящей системы. Необходимо отметить, что только клетки пучка Гиса и волокна Пуркинье удовлетворяют всем критериям Ашоффа и Менкеберга. Никакая структура внутри предсердий не отвечает всем этим критериям, включая пучок Бахмана, синусовый и АВ узлы (которые являются неизолированными тканями). Необходимость уточнения этих постулатов для некоторых гистологов вполне очевидна. Вполне вероятно, что будут предложены новые критерии, основанные на гистомолекулярных методах, которые лучше определят уникальность специализированных структур проводящей системы сердца [17].
В большинстве англоязычных руководств описанная ЭКГ картина МВР между синусовым узлом и СПЦА рассматривается как синусовая аритмия, являющаяся безусловным вариантом нормы у подростков. Правда, как отмечалось выше, причины существенного варьирования зубца Р (но без появления отрицательных Р в отведении II) не объясняются. В Миннесотском коде, предназначенном для расшифровки ЭКГ у взрослых при эпидемиологических исследованиях [13], критерии МВР не обозначены, а к суправентрикулярному ритму относят все случаи, когда зубец Р отсутствует или имеется патологический зубец Р – отрицательный или плоский во II, III и aVF отведениях, то есть фактически в единое понятие включены узловой и все эктопические предсердные ритмы. Кроме того, для такого ритма, как указывается в Миннесотском коде, характерно укорочение интервала PQ менее 0,12 с, хотя в клинической электрокардиографии при оценке предсердных ритмов нет жесткого требования к длительности PQ [13].
В кардиологической литературе иногда используется термин «МВР в пределах синусового узла» [5]. Однако, по нашему мнению, этот термин будет тождественен термину «синусовая аритмия», а изменение источника ритма в пределах синусового узла не может объяснить существенное варьирование формы зубца Р при обычной записи ЭКГ и при задержке дыхания. Иногда используется термин МВР по предсердиям [12], однако ЭКГ критерии такого ритма четко не обозначаются. В связи с вышеизложенным, а также в связи с широкой распространенностью и отсутствием клинической значимости СПР и МВР между синусовым узлом и СПЦА, при анализе ЭКГ подростков возможно выделять лишь «суправентриклярный ритм (комплексы) с предшествующими отрицательными во II отведении зубцами Р» и «миграцию предсердного водителя ритма с появлением отрицательных зубцов Р в отведении II». Такие изменения ритма при популяционном обследовании выявляются редко, они могут встречаться у здоровых подростков, но всегда требуют дополнительного обследования для исключения органических заболеваний сердечно-сосудистой системы или сопутствующих заболеваний, способствующих возникновению таких аритмий. В то же время использование понятий «СПЦА» и «НПЦА» (и соответствующих аритмий) при расшифровке ЭКГ представляется нам вполне логичным.
Выскальзывающие комплексы и ритмы из АВ соединения – крайне редкая ситуация, наблюдаемая при популяционном обследовании подростков. Такие аритмии всегда нуждаются в клинической интерпретации и динамическом наблюдении за подростком.
1. Андерсон Р. X., Йен Хо С., Бекер А. И. Анатомия и гистология проводящей системы. В кн.: Аритмии сердца. Механизмы, диагностика, лечение. Под ред. В.Дж. Мандела. Перевод с англ. 1996. Т. 1, гл. 2. URL: http://www.webmedinfo.ru (дата обращения: 10.05.2018).
2. Гедсби Д. К., Вит Э. Л. Нормальная и аномальная электрическая активность сердечных клеток. В кн.: Аритмии сердца. Механизмы, диагностика, лечение. Под ред. В.Дж. Мандела. Перевод с англ. 1996. Т. 1, гл. 3. URL: http://www.webmedinfo.ru (дата обращения: 10.05.2018).
3. Задионченко В.С., Шехян Г.Г., Щикота А.М., Ялымов А.А. Основные особенности нормальной ЭКГ у детей. 2014. URL: http://www.remedium.ru/doctor/pediatrics/detail.php?view_result=Y&ID=61585 (дата обращения: 10.05.2018).
4. Дембо А.Г., Земцовский Э.В. Спортивная кардиология. Л.: Медицина, 1989. 464 с.
5. Кисляк О.А. Нарушения сердечного ритма у подростков без органической патологии сердца. Автореф. дисс. на соискание ученой степени д. мед. н. М., 1996. 44 с.
6. Клиническая аритмология. Под ред. А.В. Ардашева. М.: ИД «Медпрактика-М», 2009. 1220 с.
7. Козьмин-Соколов Н.Б. Дыхательная альтернация зубцов ЭКГ у подростков. Педиатрия 1986; (10): 77-78.
8. Козьмин-Соколов Н.Б. К вопросу о распространенности пароксизмальных аритмий у подростков. Медицина 2017; (4): 1-7.
9. Кушаковский М.С., Журавлева Н.Б. Аритмии и блокады сердца: атлас электрокардиограмм. Л.: Медицина, 1983. 340 с.
10. Нормативные параметры ЭКГ у детей и подростков. Под ред. М.А. Школьниковой, И.М.Миклашевич, Л.А.Калинина. М.: 2010. 232 с.
11. Онлайн калькуляторы для расчета статистических критериев. URL: http://medstatistic.ru (дата обращения: 10.05.2018).
12. Скуратова Н. А., Беляева Л. М., Проценко Е. Ю. Рекомендации по допуску детей и подростков к занятиям спортом и ведению юных спортсменов с отклонениями со стороны сердечно-сосудистой системы. Проблемы здоровья и экологии 2015; 1 (43): 57-62.
13. Эпидемиологические методы выявления основных хронических неинфекционных заболеваний и факторов риска при массовых обследованиях населения. Метод. пособие под ред. С.А. Бойцова. М., 2015. 96 с.
14. Anderson R.H., Boyett M.R., Dobrzynski H., Moorman A.F.M. The anatomy of the conduction system: implications for the clinical cardiologist. J. of Cardiovasc. Trans. Res. 2013; (6):187-196.
15. Drezner J.A., Fischbach P., Froelicher V., et al. Normal electrocardiographic findings: recognising physiological adaptations in athletes. Br J Sports Med 2013; (47): 125-136. doi:10.1136/bjsports-2012-092068.
16. ECG rhythms: WAP/MAR/MAT/Sinus arrhythmia. URL: http://learningecg.blogspot.com. (дата обращения: 10.05.2018).
17. Iaizzo P.A. (principal investigator) Atlas of human cardiac anatomy. University of Minnesota. 2017. URL: http:// www.vhlab.umn.edu/atlas/ (дата обращения: 10.05.2018).
18. James T.N. The connecting pathway between the sinus node and AV node and between the right and left atrium in the human heart. Am. Heart J. 1963; 66 (4): 498-508.
19. Maclean W.A. H., Karp R.B., Kouсhoukos N.T., James T. N., Waldo A.L. P waves during ectopic atrial rhythms in man. A study utilizing atrial pacing with fixed electrodes. Circulation 1975; (52): 426-434.
20. Mann D., Zipes D., Libby P., Bonow R. Braunwald’s heart disease: a textbook of cardiovascular medicine. 10 th ed. Saunders: 2014. eBook ISBN: 9780323290647
21. Weerd J.H., Christoffels V.M. The formation and function of the cardiac conduction system. Development 2016; (143): 197-210. URL: http://dev.biologists.org/content/143/2/197. doi: 10.1242/dev.124883 (дата обращения: 10.05.2018).
Wandering Atrial Pacemaker and Ectopic Atrial Rhythms in Adolescents – Electrocardiographic Variants, Prevalence and Their Clinical Significance
Kozmin-Sokolov N. B.
PhD, Lecturer, Advanced Training Department 1
1 St. Petersburg Medical College No. 2
Corresponding Author: Kozmin-Sokolov Nikolay; e-mail: super.kit62@yandex.ru. Conflict of interest. None declared. Funding. The study had no sponsorship.
The results of the study of the prevalence of wandering atrial pacemaker (MAP) and ectopic supraventricular rhythms in adolescents based on the population-based clinical and electrocardiographic examination of 1242 adolescents aged 14-18 are presented. In the study, the expediency of the allocation of two groups of ectopic atrial arrhythmias is justified – arrhythmias associated with the manifestation of activity of the lower atrial centers of automatism (LACA) and arrhythmias associated with the manifestation of the activity of medium-atrial centers of automatism (MACA). ECG criteria for these two types of arrhythmias are proposed. Arrhythmias associated with the manifestation of activity of MACA (MAP to the middle divisions of the right atrium, middle atrial rhythm) were found in 26.4% of adolescents and were not associated with any diseases. Arrhythmias associated with the manifestation of the activity of the LACA (MAP to the lower parts of right atrium, lower atrial rhythm and complexes) were detected only in 12 adolescents (0.97%) – 5 of them are deemed healthy; one teenager is diagnosed with mild myocarditis; in the remaining 6 adolescents, no organic diseases of the cardiovascular system were detected, but chronic tonsillitis or other concomitant diseases were detected. Atrioventricular junctional escape complexes were found in 1 teenager actively engaged in sports. It is recommended in the analysis of ECG of adolescents to evaluate arrhythmias associated with the manifestation of activity of MACA, as a variant of the norm; arrhythmias associated with the manifestation of LACA as «borderline» conditions requiring additional examination.
wandering atrial pacemaker, ectopic atrial rhythms, adolescent electrocardiogram
1. Anderson R.H., Yen Но S., Becker A.E. Anatomiya i gistologiya provodyashhej sistemy. V kn.: Aritmii serdcza. Mexanizmy, diagnostika, lechenie. Pod red. V.Dzh. Mandela. [Anatomy and histology of the conductiоn system. In Arrhythmias of the heart. Mechanisms, diagnostics, treatment. Edited by W.J. Mandel]. [Internet]. 1996 [Cited: 10.05.2018]. Available from: http://www.webmedinfo.ru (In Russ.)
2. Gadsby D.С., Wit A.L. Normalnaya i anomalnaya elektricheskaya aktivnost serdechnyh kletok. V kn.: Aritmii serdcza. Mexanizmy, diagnostika, lechenie. Pod red. V.Dzh. Mandela. [Anatomy and histology of the conductiоn system. In Arrhythmias of the heart. Mechanisms, diagnostics, treatment. Edited by W.J. Mandel]. [Internet]. 1996. [Cited: 10.05.2018]. Available from: http://www.webmedinfo.ru (In Russ.)
3. Zadionchenko V.S., Shexyan G.G., Shhikota A.M., Yalymov A.A. Osnovnye osobennosti normalnoj EKG u detej [The main features of normal ECG in children]. [Internet]. 2014. [Cited: 10.05.2018]. Available from: http://www.remedium.ru/doctor/pediatrics/detail.php?view_result=Y&ID=61585 (In Russ.).
4. Dembo A.G., Zemczovskij E.V. Sportivnaya kardiologiya [Sports cardiology]. Leningrad: Medicina, 1989. (In Russ.).
5. Kislyak O.A. Narusheniya serdechnogo ritma u podrostkov bez organicheskoj patologii serdca [Cardiac arrhythmias in adolescents without organic heart disease]. Avtoref. diss. na soiskanie uchenoj stepeni d. med. n. [Author’s abstract, MD Thesis]. Moscow, 1996. (In Russ.).
6. Klinicheskaya aritmologiya Pod red. A.V. Ardasheva [Clinical arrhythmology. Edited by A.V. Ardashev]. Moscow: ID «Medpraktika-M», 2009. (In Russ.)
7. Kozmin-Sokolov N.B. Dyhatelnaya alternaciya zubczov EKG u podrostkov [Respiratory alternation of ECG waves in adolescents]. Pediatriya [Pediatrics] 1986; (10): 77-78. (In Russ.)
8. Kozmin-Sokolov N.B. K voprosu o rasprostranennosti paroksizmalnyh aritmij u podrostkov [On the prevalence of paroxysmal arrhythmias in adolescents]. Medicina [Medicine] 2017; (4): 1-7. (In Russ.)
9. Kushakovskij M.S., Zhuravleva N.B. Aritmii i blokady serdca: atlas elektrokardiogramm [Arrhythmias and heart block: an atlas of electrocardiograms]. Leningrad: Medicina, 1983. (In Russ.)
10. Normativnye parametry EKG u detej i podrostkov. Pod red. M.A. Shkolnikovoj, I.M. Miklashevich, L.A. Kalininoj [Normative parameters of ECG in children and adolescents. Edited by M.A. Shkolnikova, I.M. Miklashevich, L.A. Kalinina]. Moscow: 2010. (In Russ.).
11. Onlajn kalkulyatory dlya rascheta statisticheskih kriteriev [Online calculators for calculating statistical criteria]. [Internet]. [Cited: 10.05.2018]. Available from: http://medstatistic.ru (In Russ.)
12. Skuratova N.A., Belyaeva L.M., Procenko E.Yu. Rekomendacii po dopusku detej i podrostkov k zanyatiyam sportom i vedeniyu yunyh sportsmenov s otkloneniyami so storony serdechno-sosudistoj sistemy [Recommendations for admission of children and adolescents to sports and management of young athletes with deviations from the cardiovascular system]. Problemy zdorovya i ekologii [Health and environmental problems] 2015; 1 (43): 57-62. (In Russ.).
13. Epidemiologicheskie metody vyjavleniya osnovnyx hronicheskih neinfekcionnyh zabolevanij i faktorov riska pri massovyh obsledovaniyax naseleniya [Epidemiological methods of detection of the main chronic non-infectious diseases and risk factors in mass population surveys]. Metod. posobie pod red. S.A. Bojcova [Methodic guidelines edited by S.A. Bojcov]. Moscow, 2015. (In Russ.).
14. Anderson R.H., Boyett M.R., Dobrzynski H., Moorman A.F.M. The anatomy of the conduction system: implications for the clinical cardiologist. J. of Cardiovasc. Trans. Res. 2013; (6):187-196.
15. Drezner J.A., Fischbach P., Froelicher V., et al. Normal electrocardiographic findings: recognising physiological adaptations in athletes. Br J Sports Med 2013; (47): 125-136. doi:10.1136/bjsports-2012-092068.
16. ECG rhythms: WAP/MAR/MAT/Sinus arrhythmia. [Internet]. [Cited: 10.05.2018]. Available from: http://learningecg.blogspot.com
17. Iaizzo P.A. (principal investigator) Atlas of human cardiac anatomy. University of Minnesota. [Internet]. 2017. [Cited: 10.05.2018]. Available from: http:// www.vhlab.umn.edu/atlas/
18. James T.N. The connecting pathway between the sinus node and AV node and between the right and left atrium in the human heart. Am. Heart J. 1963; 66 (4): 498-508.
19. Maclean W.A. H., Karp R.B., Kouсhoukos N.T., James T. N., Waldo A.L. P waves during ectopic atrial rhythms in man. A study utilizing atrial pacing with fixed electrodes. Circulation 1975; (52): 426-434.
20. Mann D., Zipes D., Libby P., Bonow R. Braunwald’s heart disease: a textbook of cardiovascular medicine. 10 th ed. Saunders: 2014. eBook ISBN: 9780323290647
21. Weerd J.H., Christoffels V.M. The formation and function of the cardiac conduction system. Development [Internet]. 2016 [Cited 10.05.2018]; (143): 197-210. Available from: http://dev.biologists.org/content/143/2/197. doi: 10.1242/dev.124883

Журнал «Медицина» © ООО «Инновационные социальные проекты»
Свидетельство о регистрации средства массовой информации Эл № ФС77-52280 от 25 декабря 2012 года,
выдано Федеральной службой по надзору в сфере связи, информационных технологий и массовых коммуникаций