На что нужно сдавать кровь после ковида
Исследования после COVID-19
Одна из главных сложностей состоит в том, что очень часто коронавирус протекает без симптомов, а если симптоматика есть, высока вероятность её маскировки под другие заболевания: грипп, пневмонию, ангину.
Передача инфекции осуществляется преимущественно воздушно-капельным и контактным путями.
Инкубационный период заражения при коронавирусе в большинстве случаев – до 10 дней.
Самые распространённые симптомы, с которых начинается заболевание – респираторные (повышение температуры, кашель, боль в горле). Среди других симптомов отмечают насморк, потерю обоняния, головную боль, слабость, диарею и тошноту. При этом, как и респираторные признаки, потерю обоняния или вкуса нельзя назвать прямым «индикатором» СOVID-19.
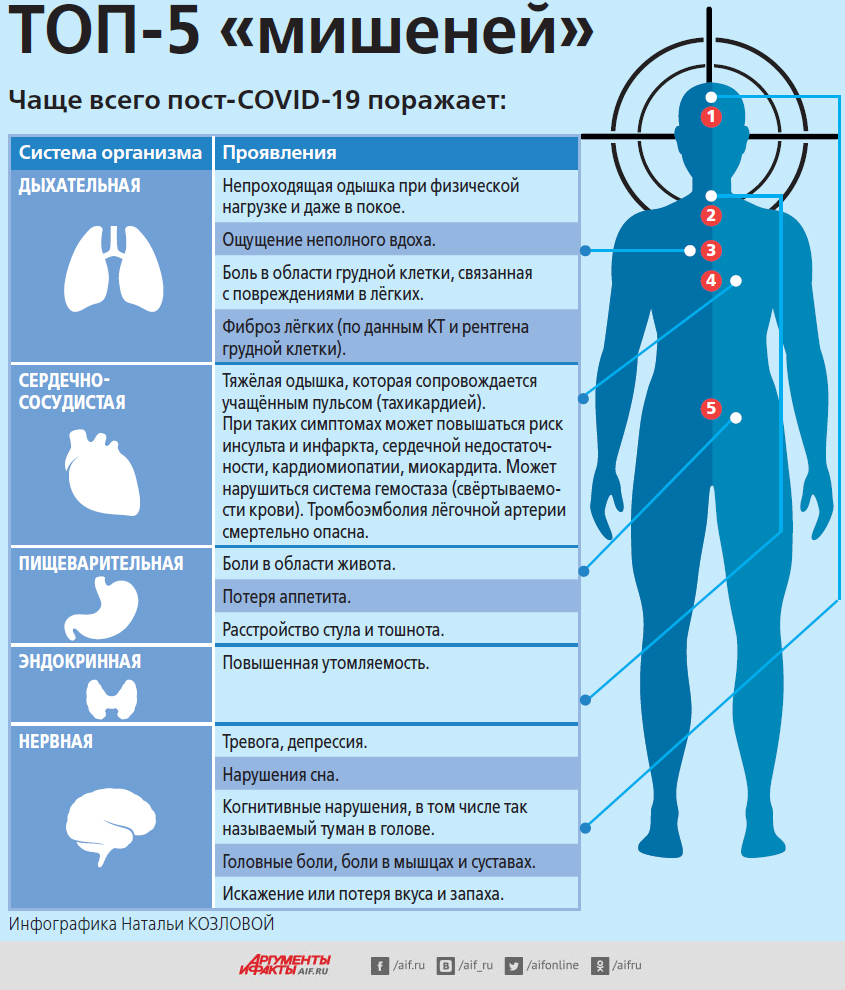
В обязательном порядке необходимо пройти комплексное лабораторное обследование, чтобы оценить функциональное состояние органов и систем, которые чаще всего поражаются при COVID-19. Также после перенесенной инфекции важно не пропустить развитие осложнений. Комплексное обследование позволит выявить нарушения, влияющие на общее самочувствие, и определить причину затянувшегося восстановления после болезни.
Инфекционный процесс сопровождается выработкой антител IgA, IgM и IgG. Антитела класса A (IgA) начинают формироваться и определяются примерно со 2 дня от начала заболевания, достигают пика через две недели, но долго не сохраняются.
Антитела класса M (IgM) выявляются примерно на 7-е сутки от заражения, достигают пика через неделю и могут сохраняться в среднем до 6 недель. Иммуноглобулины класса G (IgG) начинают появляться в крови примерно через 3-4 недели после инфицирования и могут сохраняться длительное время. Выявление IgG-антител к возбудителю COVID-19 свидетельствует, что человек выздоравливает или уже переболел коронавирусной инфекцией.
Тесты на антитела IgM и IgG к новой коронавирусной инфекции необходимо проводить для проверки иммунного статуса перед прививкой. Выявление антител свидетельствует о текущем или перенесенном заболевании.
Лейкоцитарная формула – число и процентное соотношение различных видов лейкоцитов в периферической крови помогает диагностировать и отслеживать ответ иммунитета при аллергических реакциях, воспалениях. При коронавирусной инфекции происходит снижение количества лейкоцитов ( 33,7% пациентов), тромбоцитов ( 36,2%) и лимфоцитов( 83,2% пациентов)- главных клеток иммунной системы, — один из основных признаков при COVID-19.
С- реактивный белок – маркер при острых фазах различных воспалительных процессов: на фоне травмы, инфекции, воспаления уровень СРБ резко возрастает в 100 раз и более. В сыворотке крови здорового человека он отсутствует. Повышен у 60 % пациентов с COVID- с первых дней заболевания. С его уровнем связаны объем и тяжесть воспаления легких.
Лактатдегидрогеназа (ЛДГ)— фермент, который содержится в большинстве тканей организма. Повышенная лактатдегидрогеназа (ЛДГ) означает, что болезнь прогрессирует – развиваются осложнения.
Цинк— стимулирует захват и обезвреживание чужеродных микроорганизмов клетками иммунной системы, увеличивает количество лимфоцитов, которые необходимы для уничтожения бактерий и вирусов. Дефицит цинка приводит к рецидивирующим бактериальным, вирусным и грибковым инфекциям, а также замедлению заживления ран. Была выявлена чёткая зависимость — чем ниже уровень цинка, тем тяжелее течение коронавирусной инфекции.
Витамин D (25-ОН) (кальциферол)— угнетает размножение вируса в клетке, усиливает иммунитет, влияя на многие звенья иммунной системы. Дополнительный приём этого витамина для профилактики коронавирусной инфекции прописан во многих официальных рекомендациях. Дефицит витамина D повышает вероятность заболеть и увеличивает риск аутоиммунных заболеваний.
Креатинин, мочевина — демонстрируют снижение или сохранность функции почек. Повышение этих показателей может говорить о нарушении в работе почек.
Глюкоза — уровень глюкозы крови может резко меняться во время болезни. Поэтому следует чаще контролировать уровень сахара крови, чтобы вовремя принять меры при его повышении или снижении. В последнее время появились публикации, в которых утверждается, что коронавирусная инфекция может провоцировать развитие сахарного диабета или приводить к декомпенсации уже имеющегося.
Общий белок — показывает наличие воспалительных процессов, спровоцированных вирусом, состояние обмена веществ, сохранность функции почек, синтезирующей функции печени.
Согласно проведенным недавно исследованиям у пациентов с COVID‑19, более чем в 2/3 случаев увеличивалось содержание ферментов печени в крови: росли уровни АЛТ, АСТ, билирубина. Причём, чем тяжелее протекала болезнь и чем выше поднималась температура тела, тем сильнее рос АЛТ в крови. А в некоторых случаях печень поражалась даже при бессимптомном течении.
специально разработанный скрининговый комплекс, позволяющий оценить состояние различных органов и систем организма, определить риск развития осложнений на фоне коронавирусной инфекции.
Что нужно проверить после выздоровления от COVID-19
Чем больше переболевших коронавирусной инфекцией, тем понятнее, что для многих заболевание не проходит бесследно. Даже те, кто перенес инфекцию в легкой форме, могут отмечать всевозможные неприятные симптомы. В Минздраве говорят о необходимости проведения для таких пациентов реабилитации и создают специальную комиссию для изучения постковидного синдрома.
Первое время врачи советуют переболевшим возвращаться к обычной жизни аккуратно, беречь себя, не перенапрягаться, соблюдать режим сна и отдыха и правильно питаться, а нагрузки наращивать очень постепенно.
Медицинский директор Лабораторной службы Хеликс Дмитрий Денисов ответил на ряд вопросов по заданной теме.
Что такое постковидный синдром?
Не надо заниматься самодиагностикой и самолечением. Интерпретировать результаты исследований и назначать терапию в случае, если параметры отклоняются от нормы, может только врач, так же как и отслеживать в динамике показатели результатов анализов.
На какие показатели обязательно стоит обратить внимание после перенесенного COVID-19 и почему?
Изменения, возникающие в организме после заражения COVID-19, могут влиять на самочувствие и во время выздоровления, и в дальнейшем. Поэтому стоит обратить внимание на оценку тех органов и систем, которые чаще всего поражаются инфекцией. Вот примерный перечень исследований, которые помогут составить объективную картину состояния здоровья:
Важные анализы для прогноза восстановления:
Проверка перечисленных показателей здоровья рекомендована тем, кто перенес COVID-19 в легкой или средне-тяжелой форме, в том числе с осложнением в виде пневмонии, и проходил амбулаторное лечение на дому.
Когда лучше сдавать анализы в рамках обследования?
Многие интересуются, нужно ли обследоваться сразу после выписки из больницы (либо окончания курса домашнего лечения) или должен пройти определенный промежуток времени? Тут опять-таки стоит следовать рекомендациям лечащего врача.
С помощью исследований можно подтвердить окончательное восстановление, оценить в конце заболевания, насколько хорошо идет процесс выздоровления, а также исключить риски осложнений после перенесенной инфекции. Период, когда клиенту рекомендуется к прохождению данный комплекс, зависит от целей исследования.
Анализ крови на антитела к короновирусу
Вакцинация препаратом «М-М-P II»
Для профилактики кори, паротита и краснухи. Сохранение уровня антител в крови более 11 лет.
Ликвидация любых аномалий зубов, восстановление эстетики и полноценных функций
Вакцинация детей «Инфанрикс Гекса»
От дифтерии, столбняка, коклюша, гепатита В и полиомиелита
Что нужно проверить после выздоровления от COVID-19
Первое время врачи советуют переболевшим возвращаться к обычной жизни аккуратно, беречь себя, не перенапрягаться, соблюдать режим сна и отдыха и правильно питаться, а нагрузки наращивать очень постепенно.
Что такое постковидный синдром?
Хочу особо отметить: не надо заниматься самодиагностикой и самолечением. Интерпретировать результаты исследований и назначать терапию в случае, если параметры отклоняются от нормы, может только врач, так же как и отслеживать в динамике показатели результатов анализов.
На какие показатели обязательно стоит обратить внимание после перенесенного COVID-19 и почему?
Изменения, возникающие в организме после заражения COVID-19, могут влиять на самочувствие и во время выздоровления, и в дальнейшем.
Поэтому стоит обратить внимание на оценку тех органов и систем, которые чаще всего поражаются инфекцией. Вот примерный перечень исследований, которые помогут составить объективную картину состояния здоровья:
— общий анализ крови,
— анализ на СРБ (С-реактивный белок) и ферритин (поможет исключить остаточный воспалительный процесс и анемию);
— проверить свертываемость крови (нужен, чтобы исключить риск образования тромбов);
— оценить состояние миокарда (сердечной мышцы) (это особенно важно, если человек перенес пневмонию или у него были проблемы с сердцем до инфекции);
— проверить показатели печени и почек (это поможет оценить их состояние после заболевания и приема лекарств).
Важные анализы для прогноза восстановления:
— уровень витамина D (его дефицит, который наблюдается у большинства населения нашей страны, приводит к более длительному выздоровлению).
Проверка перечисленных показателей здоровья рекомендована тем, кто перенес COVID-19 в легкой или средне-тяжелой форме, в том числе с осложнением в виде пневмонии, и проходил амбулаторное лечение на дому.
Когда лучше сдавать анализы в рамках обследования?
Многие интересуются, нужно ли обследоваться сразу после выписки из больницы (либо окончания курса домашнего лечения) или должен пройти определенный промежуток времени? Тут опять-таки стоит следовать рекомендациям лечащего врача.
С помощью исследований можно подтвердить окончательное восстановление, оценить в конце заболевания, насколько хорошо идет процесс выздоровления, а также исключить риски осложнений после перенесенной инфекции. Период, когда клиенту рекомендуется к прохождению данный комплекс, зависит от целей исследования.
Врачи назвали анализы, которые нужно сдать переболевшим коронавирусом
После перенесенного коронавируса всем пациентам следует сдать общий анализ крови и анализ на C-реактивный белок, советуют врачи. Как объяснила «Газете.Ru» инфекционист Анна Баландина, их результаты помогут оценить состояние иммунитета человека, а также выявить, сохранились ли в организме признаки воспаления.
Общий анализ, в частности, помогает понять, не повредила ли инфекция костный мозг. Если это так, у человека может развиться анемия или снизиться количество тромбоцитов. Оба последствия грозят проблемами с внутренними органами и даже летальным исходом.
Другой показатель — C-реактивный белок — показывает, нет ли воспаления в организме на момент анализа. Его повышенное содержание в организме помогает отследить присоединение бактериальной инфекции либо новый воспалительный процесс.
Пациентам с хроническими болезнями, а также тем, у кого во время острой фазы коронавируса на воспаление активно отвечала печень, стоит также сделать биохимический анализ крови. Повторять анализы, как общий анализ крови, так и биохимический, необходимо примерно раз в две недели. При этом, если проблемы не устраняются, лечащий врач должен отправить пациента на консультацию к узким специалистам, советует инфекционист Баландина.
«До тех пор, пока лейкоцитарная формула не придет в норму, человеку не рекомендуется переохлаждаться, перегреваться, лежать на солнце или в солярии, а также стоит ограничить тяжелые физические нагрузки», — уточнила медик.
Отдельного внимания заслуживает состояние свертывающей системы крови, которая также может пострадать при коронавирусе. Так, в случае повышенной свертываемости у человека могут возникнуть тромбы, которые могут привести к смерти. При пониженной свертываемости опасность представляет любой порез — рана будет сильно кровоточить, и возможна серьезная потеря крови.
Особому риску подвергаются пожилые люди, а также те, кто страдает хроническими воспалительными заболеваниями, курильщики, люди с варикозным расширением вен, повышенным весом, ожирением и сахарным диабетом. При этом тяжелое осложнение может быть зафиксировано и у тех, кто до коронавируса не испытывал никаких проблем со здоровьем, объяснил врач-трансфузиолог Андрей Звонков.
«Желательно в течение хотя бы полугода периодически сдавать анализ на МНО (международное нормализованное отношение), он показывает состояние свертывающей системы крови. Если этот параметр меньше 1,5, это тревожно, надо принимать препараты, разжижающие кровь, уменьшающие свертываемость. Если больше 1,8-1,85 — все в порядке, можно не тревожиться. Но если параметр больше 2, значит вы перепили разжижающих препаратов, надо обратиться к врачу и отменять или уменьшать дозировку», – сказал Андрей Звонков радиостанции Sputnik.
Для тех, кто перенес заболевание в тяжелой форме, индивидуальные анализы обязательно прописывает лечащий терапевт, напомнил врач-терапевт сети клиник «Семейная» Александр Лаврищев. В случае с легкой или среднетяжелой формой инфекции, которую пациент перенес на дому, следует самостоятельно отслеживать любые изменения самочувствия.
«Необходимо обратиться к врачу даже, если это просто слабость. За ней могут скрываться, как обострение какого-то хронического заболевания — высокое давление, низкое железо или гемоглобин — так и постковидные депрессия и астенический синдром. Не надо тратить деньги впустую и бежать сдавать анализы. Правильнее посоветоваться с врачом и уже с ним решить, на что стоит обратить внимание. Никакой самодеятельностью заниматься не нужно», — сообщил врач-терапевт «Газете.Ru».
В целом медики советуют внимательнее относиться к своему организму после перенесенного вируса. В частности, даже после нормализации показателей каждому стоит хотя бы два раза в год сдавать анализы, призывает иммунолог Мария Польнер.
«После перенесенной коронавирусной инфекции какие-то специальные анализы сдавать не требуется. В то же время стоит помнить о том, что каждому человеку в рамках чекапа рекомендуется один-два раза в год сдавать общий и биохимический анализ крови.
В случае если при сдаче этих анализов выявлены какие-то изменения, следует обратиться к лечащему врачу и совместно решить, как обследоваться и в будущем скорректировать показатели», — заключила собеседница «Газеты.Ru».
Всё прошло? Кому нужна углублённая диспансеризация после COVID-19
Нормализация температуры и два отрицательных ПЦР-теста означают лишь то, что острая фаза COVID‑19 уже позади. Человек больше не заразен и не опасен для окружающих. Но риск для его собственного здоровья и самой жизни всё ещё остаётся высоким даже после видимого выздоровления. Как не пропустить серьёзные последствия инфекции?

По мнению авторитетных мировых экспертов, даже спустя месяцы после перенесённого COVID-19 люди продолжают страдать от различных нарушений здоровья. Всего в общей сложности учёными было проанализировано 203 патологических симптома, которые могут входить в понятие «ковидный хвост». Причём проблемы могут возникнуть даже у тех, у кого болезнь протекала в лёгкой форме, и проявиться не сразу, а спустя месяцы после выздоровления.
Хроническим болезням – особое внимание
Пациенты с хроническими заболеваниями – самая уязвимая группа и в случае заражения коронавирусной инфекцией. Ведь любая инфекция – это стресс, способный привести к обострению таких патологий. А коронавирус – это очень тяжёлый стресс.
Среди всех хронических заболеваний наиболее опасными в сочетании с COVID-19 являются болезни лёгких, в частности бронхиальная астма, а также сахарный диабет, онкологические и аутоиммунные патологии. В повышенной группе риска по тромбозам находятся люди, имеющие хронические заболевания, связанные с нарушением обмена веществ, избыточным весом, хроническими заболеваниями сердца и сосудов (ИБС, атеросклероз).
Этим людям необходимо пройти углублённую диспансеризацию для предотвращения последствий постковидного синдрома, поскольку у них наиболее высок риск скрытого течения фатальных осложнений.
На этом этапе углублённой диспансеризации проводится обязательный осмотр врачом-терапевтом или врачом общей практики, а также несколько диагностических процедур:
Если на первом этапе диспансеризации были найдены осложнения (например, если показатель сатурации в покое у пациента 94 и ниже или результат теста с 6-минутной ходьбой или анализ на концентрацию D-димера в крови не в норме), то необходим второй этап.
При необходимости врач может назначить дополнительные обследования, а также направить к узким специалистам. При диагностировании осложнений или хронических заболеваний, в том числе связанных с перенесённой новой коронавирусной инфекцией, пациент направляется на диспансерное наблюдение. Там перечень обследований дополняется, назначается программа реабилитации и поддерживающей терапии.
КСТАТИ
При любых проблемах можно получить содействие страхового представителя. На этот случай разработан сервис «Линия помощи» на сайте любой страховой компании, работающей по ОМС. Эксперты помогут решить все вопросы относительно лечения с медицинскими организациями, проведут экспертизу качества медицинской помощи, дадут рекомендации по дальнейшим шагам, направив пациента в нужное медицинское учреждение.
Болезнь с продолжением
Такими терминами, как «долгий ковид», «ковидный хвост» или «постковидный синдром», врачи обозначают состояние, при котором последствия коронавирусной инфекции продолжаются ещё длительное время после окончания острой фазы заболевания. Считается, что патологические симптомы могут сохраняться на протяжении полугода и даже дольше.

Новый диагноз: Long-COVID
Эту болезнь и связанные с ней риски медикам ещё предстоит изучить. И диспансеризация – один из шагов на этом пути.

Несмотря на то что ВОЗ недавно внесла диагноз «Long-COVID» в МКБ‑10 (международную классификацию болезней), чёткое определение данного заболевания до сих пор не сформировано.
Опасный период
На данный момент у медиков ещё недостаточно достоверных знаний о причинах и самой сути постковидного синдрома. Тем не менее учёные рассматривают это явление не только как классическую постинфекционную астению, известную по таким заболеваниям, как грипп, пневмония и прочим, но и как более широкое понятие. Ведь и COVID-19, как уже известно, не просто респираторное, но мультисистемное заболевание.
Симптомы «долгого ковида» крайне разнообразны. Но самыми распространёнными, по данным исследований, являются: усталость, одышка (ощущение нехватки воздуха), проблемы с концентрацией внимания, а также неврологические симптомы, в частности туман в голове, забывчивость, тревожность. Тем не менее могут возникать и другие, самые разнообразные проявления, начиная от головокружения, учащённого сердцебиения, тремора (дрожи в конечностях), мышечных и суставных болей и заканчивая выпадением волос и сыпью на коже. Кроме того, многие пациенты теряют ощущение вкуса и запаха. У большинства из них через полгода всё само собой восстанавливается, хотя есть люди, у которых более года с обонянием и вкусом остаются проблемы.
Также известно и тоже доказано исследованиями, что у пациентов, перенёсших коронавирусную инфекцию, гораздо чаще, чем в целом в популяции, возникают сердечно-сосудистые риски (инфаркты, инсульты, тромбоэмболия). Эта опасность максимальна в ближайшие 2–3 месяца после болезни.
Женский пол – фактор риска
Как показало китайское исследование, у людей, которые перенесли болезнь тяжело, постковидный синдром в течение полугода встречается чаще, чем у тех, кто болел в лёгкой форме. Тем не менее и легко переболевшие не застрахованы от развития «ковидного хвоста». Что касается связи постковидного синдрома с пожилым возрастом и другими хроническими заболеваниями, то тут данные исследований противоречивы. Несколько повышен такой риск у пациентов с бронхиальной астмой по сравнению с теми, у кого астмы нет. Тем не менее однозначно говорить о том, что «долгий ковид» угрожает в большей степени людям с хроническими заболеваниями, пока нельзя. Пожилой возраст также не является доказанным фактором риска, более того, судя по исследованиям, «ковидный хвост» чаще развивается у молодых людей.
Стоит сказать ещё об одном доказанном факторе риска, который подтвердили все исследования. Это женский пол. У женщин постковидный синдром встречается чаще, чем у мужчин. Относительно детей пока ещё мало данных для того, чтобы утверждать, что у этой группы пациентов «долгого ковида» не бывает, но совершенно точно, что у детей он встречается существенно реже, чем у взрослых.
Без самодеятельности
Как именно лечить постковидный синдром, медики пока не знают. Но есть довольно интересная и подкреплённая предварительными исследованиями версия, что можно помочь переболевшим бороться с негативными последствиями COVID-19. Но если вопрос лечения «долгого ковида» пока остаётся дискутабельным, то не вызывает сомнений необходимость оценить потенциальный вред, который мог нанести вирус организму. Для этого как раз и была придумана и введена углублённая диспансеризация. Конечно, если человек через 2–3 месяца после болезни нормально себя чувствует, у него нет никаких тревожных симптомов, он ведёт активную жизнь, занимается спортом, то ему совершенно необязательно ходить по врачам и искать у себя какие-то патологии, повышая свой уровень тревожности. Но если есть хоть малейшие симптомы, лучше, конечно, обследоваться, благо есть такая возможность, которой, кстати, нет в большинстве других стран.
С 1 июля этого года в России запущена расширенная программа диспансеризации для переболевших COVID-19. Она включена в Программу государственных гарантий бесплатного оказания гражданам медицинской помощи на 2021–2023 годы. То есть положена всем бесплатно по полису ОМС. Пройти углублённую диспансеризацию можно спустя 60 дней после заболевания. Если пациент болел дома, не обращаясь к врачу, и данные о перенесённом заболевании отсутствуют, то диспансеризацию можно пройти по своей инициативе. При этом очень важно удержаться от соблазна самостоятельно назначать себе анализы и особенно трактовать их. С этим может справиться исключительно врач, поскольку важны не только отклонения показателей от референтных значений, но и то, насколько они повышены или понижены, кроме того, необходимо учитывать соотношения разных показателей между собой. Те, кто не владеет этими специальными знаниями, рискуют как минимум потратить деньги зря, как максимум сделать неверные выводы и нанести себе вред самолечением.


_t_200x134.jpg)