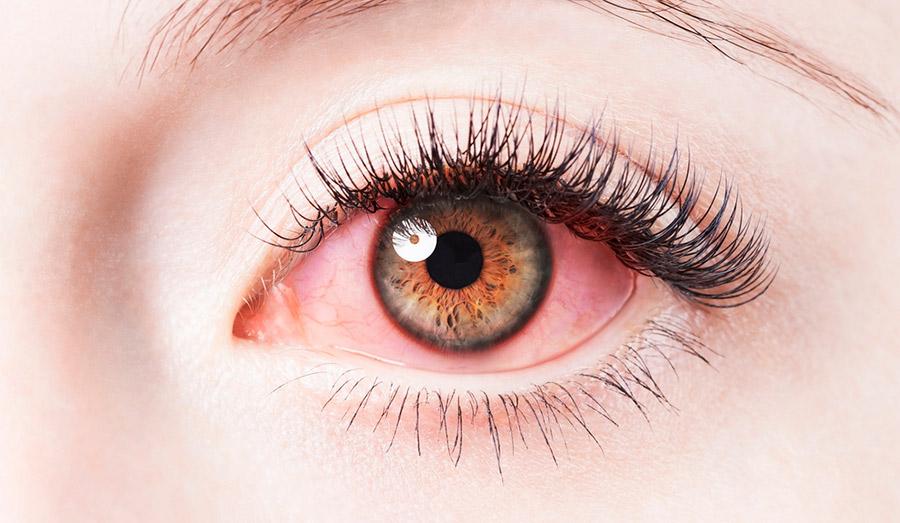
Нарастила ресницы болит глаз что делать
После наращивания ресниц болят и краснеют глаза: что делать?
Оглавление
Наращивание ресниц: как это работает?
Наращивание – популярная бьюти-процедура, которая позволяет изменить естественную густоту и длину ресниц. Мастера используют специальный косметический клей, в зависимости от выбранной техники новые ресницы прикрепляются пучками или каждая по отдельности.
Длинные густые ресницы выглядят эффектно, но насколько безопасна процедура для глаз и зрения, защитит ли использование дорогих компонентов для наращивания от негативных последствий?
Плюсы наращивания ресниц
Благодаря этой процедуре необходимость в ежедневном уходе с использованием косметических средств полностью отпадает. Новые ресницы выглядят естественно и ухоженно, при соблюдении техники наращивания не доставляют дискомфорта, не влияют на зрение. Существует масса дизайнов, с помощью которых можно изменить привычный образ, придав глазам различный эффект:
Период ношения накладных ресниц – 3-5 недель при условии проведения промежуточной коррекции.
Возможные негативные последствия наращивания ресниц
Ввиду того, что большая часть мастеров не имеет медицинского образования, всю полноту последствий наращивания ресниц ни они, ни посетительницы косметологических салонов вряд ли представляют. В действительности, кроме неудачного дизайна и выпадения ресниц раньше гарантированного срока, возможны осложнения медицинского характера. Офтальмологами названы самые опасные последствия этой процедуры.
Аллергия
В состав клея может входить формальдегид. Это канцероген, который вызывает аллергическую реакцию, слезоточивость глаз, шелушение и образование сухих корочек на веках у основания ресниц. Впоследствии может развиться мадароз – полное или частичное выпадение ресниц.
Сложность состоит в том, что формальдегид в разной концентрации входит в состав как бюджетных, так и дорогих клеящих составов, поэтому риску такого осложнения в той или иной степени подвергается каждая женщина, записавшаяся на процедуру.
Высокая чувствительность
Во время процедуры используются различные косметологические средства: специальные ленты, растворы для снятия ресниц, клей. Любое из них, даже сами ресницы, может спровоцировать раздражение роговицы и конъюнктивы. Болезненную реакцию невозможно предугадать, поскольку она нередко возникает впервые.
Повреждения и микротравмы
Процедура длится от 1,5 до 2-х часов, в течение которых мастеру приходится выполнять по-настоящему ювелирную работу. Ввиду неопытности или неточности действий возможно повреждение кожи век инструментами, попадание клея на поверхность роговицы, что приводит к микротравмам глаз.
Инфекции
Несоблюдение гигиенических требований приводит к занесению инфекции на слизистую оболочку глаза. При наличии текущих офтальмологических заболеваний лучше вообще отказаться от процедуры. Инфицирование может произойти как во время наращивания, так и после него.
Искусственные ресницы задерживают естественное удаление с поверхности век грязи, отмерших частиц кожи. Пренебрежение гигиеной неизбежно приведёт к появлению бактерий и перемещению их на слизистые роговицы и конъюнктивы. Например, при наращивании велик риск заразиться демодексом (железница угревая). Это глазной клещ, который живёт в волосяных фолликулах и питается отмершими клетками, секретом сальных желез. Он активизируется при снижении иммунитета, гормональной нестабильности организма, использовании косметических средств с гормональными компонентами.
Продукты жизнедеятельности клеща отравляют организм, образуя очаги воспаления на коже, это может привести к ее повреждению и даже обезображиванию. Невооружённым глазом увидеть клеща невозможно, поэтому при первых симптомах воспаления – покраснении век и склер глаза, надо немедленно обращаться к специалисту.
Алопеция (выпадение ресниц)
Профессиональный мастер перед процедурой обязательно оценит качество натуральных ресниц. Если они слишком тонкие и слабые, то дополнительная нагрузка на волосяные луковицы приведёт к их ослаблению. Ресницы перестанут обновляться или выпадут вовсе.
От алопеции не застрахованы и обладательницы густых ресниц, особенно если они регулярно повторяют процедуру.
Синдром сухого глаза
Длинные густые ресницы выглядят эффектно, но непродуманный подход к выбору нового образа может привести к тяжёлым последствиям. Оптимальная длина ресниц должна составлять 1/3 ширины глаза. Этого достаточно, чтобы защитить наиболее чувствительную часть глаза от ветра и пыли. Если пропорция нарушена, то возникает эффект веера: при каждом моргании глазное яблоко подвергается более активному воздействию воздушного потока, в результате чего слизистая высыхает быстрее, появляется ощущение сухости глаз.
ССГ может развиться вследствие всех вышеперечисленных осложнений, поскольку любое воздействие на структуры глаза приводит к изменению качества слёзной жидкости и снижению слезопродукции.
При каких симптомах нужно обращаться к врачу?
Чтобы снизить риск негативных последствий наращивания ресниц, не обращайтесь к случайному человеку. Выбирайте салоны, где мастера имеют медицинское образование или прошли соответствующее обучение. Внимательно ознакомьтесь с составом средств, которые планирует использовать косметолог.
К сожалению, даже если работа выполнена профессионально, осложнения возможны. Насколько тяжело они будут протекать зависит от вас. Нельзя заниматься самолечением, чтобы не спровоцировать ещё большую нагрузку на глаза. При возникновении следующих симптомов немедленно обратитесь к офтальмологу или проконсультируйтесь со специалистом по телефону:
Раствор «Гилан» при синдроме сухого глаза
Для облегчения симптомов сухости глаз, аллергии, предупреждения инфекционного воспаления при микротравмах и повреждениях после процедуры наращивания ресниц можно использовать офтальмологический раствор «Гилан». Благодаря гиалуроновой кислоте – природному увлажнителю – восстанавливается водный баланс слёзной плёнки, что может навредить роговице и хрусталику и ухудшить качество зрения.
Удобные формы выпуска обеспечивают стерильность препарата в любых условиях. Вы можете приобрести раствор «Гилан» в юнидозе, рассчитанный для закапывания в оба глаза.
Грамотное лечение, когда болят глаза после наращивания ресниц: лучшие народные и медикаментозные способы
Боль в глазах после наращивания ресниц возникать не должна. Допускается лишь слезоточивость, краснота, отек. Наращивание ресниц является длительной процедурой, которая проводится больше 3 часов. В течение этого времени специалисты воздействует на зрительные органы руками и инструментами. Поэтому могут возникнуть неприятные симптомы. В статье рассмотрены причины возникновения болезненных симптомов и способы их устранения.
Причины: почему появляется боль на веках и глазном яблоке?
Краснота и отек появляются из-за испарения клея. Обычно такие симптомы сохраняются в течение нескольких часов. Но в некоторых случаях глаза начинают болеть. Поэтому следует выяснить причину этого, что поможет устранить неприятное явление.

Если реакция отсутствует, то наращивание можно выполнять.
Как убрать: что делать?
Перед выполнением наращивания специалист должен предоставить рекомендации по поводу средств, с помощью которых облегчаются побочные симптомы. Для этого могут использоваться как аптечные средства, так и самостоятельно приготовленные. У каждого свои преимущества и недостатки.
Народные средства
Если ощущается боль в глазах, то не стоит медлить. Необходимы срочные меры. Своевременная помощь позволит быстро устранить неприятные симптомы.

Медикаментозное лечение
Если после процедуры ощущается боль в глазах, то еще могут применяться медикаменты. Важно убедиться, что это не аллергия, не микротравма и не химический ожог.
Самыми лучшими являются следующие капли.
Альбуцид
Этот препарат может использоваться для взрослых и детей, отличаются лишь дозировки. Средство позволяет быстро устранить боль и другие неприятные симптомы после наращивания. Взрослым следует закапывать по 2-3 капли 4-6 раз в сутки. Детям достаточно по 1 капле 3-5 раз. Если воспаление появилось в одном глазу, это не означает, что оно не появится и во втором. Поэтому закапывать Альбуцид в не сильно пораженный глаз немного реже.
Визин
Глазные капли используют 3 раза в день. Закапывать следует по 3-4 капли за 1 раз. После исчезновения симптомов следует завершить лечение. Чтобы средство было равномерно распределено по полости глаза, после закапывания надо поморгать несколько раз.
Витабакт
Если боль связана с проникновением бактериальных микроорганизмов, то капли вносят по 1 капле внутрь конъюнктивального мешка по 2-6 раз в сутки. Курс длится 10 дней. Продление лечения назначается врачом.
Любые препараты нужно использовать после консультации с врачом.
Как предотвратить появление неприятных ощущений?
Полностью не допустить болезненных ощущений в глаза не получится, ведь процедура затрагивает веки и происходит длительное воздействие. Но все же есть рекомендации, который позволят не допустить боли:
Боль в глазах после наращивания может быть связана с разными причинами. Необходимо как можно быстрее оказать помощь, чтобы не допустить ухудшение состояния. Желательно обратиться к врачу, который назначит необходимые средства и процедуры.
Послеоперационное обезболивание. Часть 4. Современные средства обеспечения послеоперационной анальгезии
Основными задачами применения анальгетических средств в послеоперационном периоде являются: устранение страдания, причиняемого болью, создание психологического комфорта и повышение качества жизни пациентов в послеоперационном периоде; ускорение послеоперационной функциональной реабилитации; снижение частоты послеоперационных осложнений; сокращение сроков госпитализации и стоимости лечения.
Нужно отметить, что в настоящее время в большинстве развитых стран неадекватное послеоперационное обезболивание рассматривается как нарушение прав человека и осуществляется в соответствии с принятыми национальными и международными стандартами. В нашей стране во многих клиниках внедрена формулярная система использования лечебных препаратов тех или иных групп, целесообразность применения которых подтверждена данными доказательной медицины, а также обусловлена потребностями и особенностями конкретного лечебного учреждения. Многие авторы полагают, что все хирургические подразделения, а также отделения анестезиологии, реанимации и интенсивной терапии должны иметь в своем арсенале только те анальгетики и анестетики, эффективность и безопасность назначения которых подтверждена доказательствами I (систематизированные обзоры и метаанализы) и II (рандомизированные контролируемые исследования с определенными результатами) уровня (табл. 1).
Таблица 1. Препараты, применение которых для послеоперационного обезболивания обосновано данными доказательной медицины (Acute Pain Management: Scientific Evidence, 2-nd edition, 2005).
Группа
Препараты
Дозы, путь введения
Неопиоидные анальгетики, НПВП
Диклофенак
Кетопрофен (Кетонал ®)
Кеторолак (Кеторол ®)
75 мг (150 мг суточная), в/м
50 мг (200 мг), в/м
30 мг (90 мг), в/м
Неопиоидные анальгетики, прочие
1 г (4 г), в/в инфузия в течение 15 минут
Опиоидные анальгетики, сильные
5-10 мг (50 мг), в/в, в/м
20 мг (160 мг), в/в, в/м
Опиоидные анальгетики, слабые
100 мг (400 мг), в/в, в/м
Лидокаин 2%
Бупивакаин (Маркаин®) 0, 25%, 0, 5%
Ропивакаин (Наропин®0, 2%, 0, 75%, 1%
(800 мг суточная) *
(400 мг суточная) *
(670 мг суточная) *
*инфильтрация краев раны, интраплевральное введение, продленная блокада периферических нервов и сплетений, продленная эпидуральная анальгезия.
Мировой опыт послеоперационного обезболивания позволяет выделить следующие основные современные тенденции в борьбе с ПБС:
— широкое применение неопиоидных анальгетиков – нестероидных противовоспалительных препаратов (НПВП) и парацетамола; в различных европейских клиниках частота назначения данных препаратов в качестве базиса послеоперационного обезболивания составляет от 45 до 99%;
— ограничение использования опиоидных анальгетиков, особенно внутримышечного варианта их введения, что обусловлено низкой эффективностью и значительным количеством побочных эффектов данной методики;
— мультимодальный характер послеоперационного обезболивания, т. е. одновременное назначение нескольких препаратов или методов обезболивания, способных воздействовать на различные механизмы формирования болевого синдрома.
Длительность проведения послеоперационного обезболивания является достаточно вариабельной величиной и зависит как от интенсивности болевой афферентации и, следовательно, от травматичности хирургического вмешателсьтва, так и от индивидуальной толерантности пациента к боли. Необходимость целенаправленного купирования ПБС возникает, как правило, в течение первых 4 суток послеоперационного периода (табл. 2).
Таблица 2. Потребность в обезболивании после различных по объему операций.
Хирургическое вмешательство
Продолжительность обезболивания, часы
Вмешательства на верхнем этаже брюшной полости и диафрагме
Вмешательства на нижнем этаже брюшной полости
Операции на тазобедренном суставе
Операции на конечностях
Лапароскопические операции среднего объема
Таблица 3. Методы и средства послеоперационного обезболивания.
1. Традиционное введение опиоидов: внутримышечные инъекции по требованию.
2. Опиоидные препараты агонисты/антагонисты:
а) парентеральное введение опиоидов: внутривенно болюсно, длительная внутривенная инфузия, контролируемая пациентом анальгезия.
б) непарентеральное введение опиоидов: щечное/подъязычное, пероральное, трансдермальное, назальное, ингаляционное, внутрисуставное
3. Неопиоидные анальгетики с системным введением:
а) нестероидные противоспалительные препараты
б) ацетаминофен (парацетамол)
4. Методы регионарной анестезии:
а) эпидуральное введение опиоидов;
б) нестероидные противовоспалительные препараты;
5. Нефармакологические методы:
6. Сочетанное использование представленных методов
Ниже приводятся основные используемые в современной хирургической клинике средства и методы обезболивания с позиций баланса их эффективности и безопасности.
Опиоидные анальгетики.
Данная группа лекарственных препаратов десятилетиями считалась средством выбора для купирования ПБС. Однако в настоящее время опиоидные анальгетики отнюдь не являются «золотым стандартом» в лечени пациентов с острой болью. Тем не менее, по оценкам целого ряда отечественных и зарубежных специалистов, эффективность обезболивания при традиционном назначении опиоидов в качестве монотерапии не превышает 25-30%. Однако постепенное отчуждение от чрезмерной приверженности опиоидам в послеоперационном периоде связана не столько с их недостаточной эффективностью, сколько с целым рядом серьезных побочных эффектов, возникающих при их использовании (табл. 4).
С точки зрения фармакодинамики опиоидные анальгетики являются агонистами или антагонистами различных видов опиоидных рецепторов ЦНС (мю-, дельта-, каппа-). Препараты опиоидной группы активируют эндогенную антиноцицептивную систему (центральная анальгезия), однако не влияют на периферические и сегментарные неопиоидные механизмы ноцицепции и не предотвращают центральную сенситизацию и гиперальгезию. Попытки увеличения эффективности обезболивания и снижения частоты побочных эффектов опиоидных анальгетиков основаны на варьировании способов их введения (в том числе и у одного пациента): внутривенный, внутримышечный, эпидуральный, трансдермальный, сублингвальный, ректальный. Наиболее распространенным, но при этом наиболее небезопасным и наименее эффективным способом введения опиоидов является внутримышечная инъекция. Данная методика наиболее часто приводит к неадекватному обезболиванию – более 60% пациентов отмечают неудовлетворительное качество послеоперационной анальгезии. Причины этого кроются в том, что всем пациентам вводятся фиксированные дозы через стандартные временные интервалы, без учета индивидуальной вариабельности фармакокинетики; часто инъекции опиоидов производятся с большими перерывами, то есть тогда, когда болевой синдром уже выражен и его купирование по определению становится малоэффективным. Именно при внутримышечном введении опиоидов наиболее часто развивается депрессия дыхания, связанная, возможно, с кумуляцией препарата.
Таблица 4. Опиоидные анальгетики при купировании послеоперационного болевого синдрома.
Препарат
Дозировка и пути введения
Относительная анальгетическая активность
Побочные эффекты
Возможны выраженные угнетение дыхания, тошнота, рвота, высокая степень привыкания и максимальный наркогенный потенциал
Угнетение дыхания, тошнота, рвота, высокая степень привыкания и наркогенный потенциал
Угнетение дыхания, тошнота, рвота, наличие привыкания и наркогенного потенциала
Необходимо отметить еще один важный аспект, ограничивающий применение опиоидных анальгетиков в отечественной клинической практике. Использование опиоидных анальгетиков для послеоперационного обезболивания в Российской Федерации строго регламентировано существующими приказами руководящих органов здравоозранения. Например, приказом № 257 Департамента здравоохранения г. Москвы от 2004 г. определяется, в частности, норматив потребления опиоидных препаратов в ампулах на 1 койку различных отделений хирургического профиля в год. Назначение опиоидного препарата как в хирургическом отделении, так и в отделении интенсивной терапии в большинстве ЛПУ сопровождается колоссальным количеством формальных сложностей, что нередко приводит к отказу медперсонала от использования ланных препаратов даже при необходимости назначения опиоидов. По тем же причинам самый современный метод применения опиоидов – контролируемая пациентом аналгезия, в наибольшей степени ориентированная на индивидуальные потребности пациента в обезболивании – в России не получила широкого распространения.
Неопиоидные анальгетики.
Термином «неопиоидные анальгетики» обозначается группа различных по химическому строению, фармакодинамике и, соответственно, механизму обезболивания лекарственных препаратов, применяемых для купирования ПБС с парентеральным, реже пероральным путем введения. Препараты данной группы, используемые как в моноварианте, так и в качестве средства адъювантной терапии, обладают различными анальгетическим потенциалом и совокупностью побочных эффектов (табл. 5).
Таблица 5. Неопиоидные анальгетики для купирования послеоперационной боли.
Класс
Препараты
Особенности терапии
Побочные эффекты
Антагонисты NMDA-рецепторов
Применяется как адъювант при введении опиоидов.
Малые дозы кетамина характеризуются опиоидсберегающим эффектом, повышением качества обезболивания
При использовании в малых дозах – не выражены. Сохраняют побочные эффекты опиоидов.
Антиконвульсанты
Используется как адъювантный препарат в комплексной терапии острой послеоперационной боли. Снижает потребность как в опиоидных, так и внеопиоидных анальгетиках.
Головокружение, сонливость, периферические отеки.
Ингибиторы протеаз
Ингибирование синтеза медиаторов боли на этапе трансдукции, используются как средство адъювантной терапии ПБС
Нерушения в системе гемостаза (гипокоагуляция) – послеоперационные кровотечения.
Центральные α-адреномиметики
Воздействие на трансмиссию и модуляцию боли. Адъювант при опиоидной анальгезии.
Гипотензия, брадикардия, психические нарушения.
Бензодиазепины
Комбинированная терапия с применением феназепама и тизанидина снижает выраженность фантомных болей.
Сонливость, головокружение, психические расстройства
Из приведенных данных становится очевидным, что перечисленные в таблице неопиоидные анальгетики используются лишь как возможное дополнение к базисной терапии опиоидами, использование данных препаратов для купирования ПБС в моноварианте не практикуется.
Формально к группе неопиоидных анальгетиков относятся также нестероидные противовоспалительные препараты (НПВП) и ацетаминофен (парацетамол). Однако вследствие значительной востребованности в современной хирургической клинике данные препараты рассматриваются сейчас как отдельные подклассы средств для купирования ПБС.
Парацетамол.
Несмотря на то, что ацетаминофен (парацетамол) имеет более чем полувековую историю применения в качестве анальгетика и антипиретика, точный механизм действия этого препарата до сих пор не известен. Предполагается наличие центрального механизма действия парацетамола, включающего: подавление активности циклооксигеназы 2 типа в ЦНС, с чем связана профилактика развития вторичной гиперальгезии; подавление активности циклооксигеназы 3 типа, существование которой предполагается и которая, видимо, обладает селективной чувствительностью к парацетамолу; усиление активности нисходящих тормозных серотонинергических путей на этапе модуляции боли.
Потенциально опасным побочным свойством парацетамола является гепатотоксическое и нефротоксическое действие, которое может проявляться при превышении дозы 4 г/сут, особенно при наличии у пациента исходного нарушения функции печени и почек. Ограничениями к применению парацетамола являются: печеночно-клеточная недостаточность с лабораторными проявлениями (повышение уровня трансаминаз), почечная недостаточность, алкоголизм, алиментарная недостаточность, дегидратация.
Местные анестетики.
Важнейшей задачей мультимодальной анальгезии является прерывание афферентного потока ноцицептивных стимулов от периферических болевых рецепторов в органах и тканях к сегментарным структурам ЦНС (задним рогам спинного мозга). Эта задача может быть успешно решена при помощи различных методов регионарной и местной анальгезии. Важную роль в расширении применения методов региональной анальгезии сыграло появление современных местных анестетиков (бупивокаин, ропивокаин), а также детальная отработка методики регионарных блокад.
Эпидуральная анальгезия занимает ключевую позицию среди всех регионарных методов послеоперационного обезболивания. В ходе данной процедуры в эпидуральное пространство на уровне грудного или поясничного отделов позвоночника устанавливается катетер, через который болюсно или путем непрерывной инфузии вводятся местные анестетики. Эпидуральная анестезия является как средством обеспечения анальгезии в ходе операции (в том числе и в моноварианте), так и средством купирования ПБС. Многочисленными исследованиями была доказана принципиально более высокая эффективность продленной послеоперационной эпидуральной анальгезии по сравнению с системным введением опиоидных анальгетиков. Как указывалось выше сами опиоидные анальгетики также могут быть использованы для проведения эпидуральной анестезии. Известно, что эпидуральное введение местных анестетиков и опиоидов достоверно превышает анальгетический эффект использования данных препаратов в отдельности. Тем не менее само по себе эпидуральное введение опиоидов чревато возникновением серьезных побочных эффектов от угнетения дыхания до выраженного кожного зуда. На сегодняшний день принято считать, что преимущества эпидурального введения опиоидных анальгетиков в абдоминальной хирургии не перевешивают риска осложнений самой методики эпидуральной анестезии по сравнению с парентеральным назначением аналогичных препаратов.
Помимо собственно анальгетического эффекта позитивное влияние прослеоперационной продленной эпидуральной анальгезии заключается в прерывании нисходящих симпатических эфферентных импульсов, следствием чего являются улучшение висцерального кровотока (активизация репаративных процессов в зоне вмешательства), повышение активности парасимпатической нервной системы (разрешение пареза пищеварительной трубки).
С точки зрения доказательной медицины (Acute Pain Management: Scientific Evidence, 2-nd edition, 2005) преимущества продленной эпидуралной анальгезии включают: более высокое качество обезболивания в сравнении с парентеральным введением опиоидов; улучшение показателей газообмена и снижение частоты послеоперационных легочных осложнений по сравнению с опиоидной анальгезией; ускорение восстановления функции желудочно-кишечного тракта после абдоминальных операций и снижение частоты местных осложнений.
Тем не менее и у эпидуральной анестезии есть ряд существенных ограничений. Сама по себе эпидуральная анестезия является сложной инвазивной процедурой, потенциально опасной в плане развития как местных (инфекционный процесс, повреждение нервных корешков, сосудов паутинной оболочки, твердой мозговой оболочки), так и системных осложнений (депрессия дыхания, кардиотоксические эффекты, артериальная гипотензия). В этой связи проведение эпидуральной анестезии требует наличия специальных навыков у врача-анестезиолога и постоянного мониторинга состояния пациента в отделении интенсивной терапии, реже – в хирургическом отделении.
В последние годы все большую популярность получает методика длительной инфузии местных анестетиков в полость операционной раны. В ходе ряда исследований было показано, что длительная инфузия местных анестетиков в течение 24-48 часов через катетер, установленный в ране, способна повысить качество обезболивания и снизить потребность в опиоидных анальгетиках. Работами отечественных авторов показано, что пролонгированная местная анестезия операционной раны за счет резорбции местного анестетика и присутствия его в плазме в низких концентрациях способна оказывать системный противовоспалительный эффект. Как и в случае эпидуральной анальгезии эффект местных анестетиков при этом обусловлен блокадой не только ноцицептивных путей, но и симпатической иннервации. Говоря о применении пролонгированной местной анестезии операционной раны, следует заметить, что данная методика в настоящее время находится на стадии клинической апробации и ее широкое внедрение изначально ограничивают очевидный риск экзогенного инфицирования раны и реальная опасность системных токсических эффектов местных анестетиков (артериальная гипотензия, аритмии, угнетение дыхания) вследствие их резорбции тканями.
Мультимодальная периоперационная анальгезия.
Из приведенных выше характеристик и, что важнее, недостатков средств и методов купирования ПБС следует очевидное заключение о том, что в настоящее время не существует идеального анальгетика или метода лечения острой послеоперационной боли. Однако приблизиться к решению проблемы адекватности послеоперационного обезболивания вполне возможно, реализуя в клинике концепцию мультимодальной периоперационной анальгезии, предусматривающей одновременное назначение двух и более анальгетиков и/или методов обезболивания, обладающих различными механизмами действия и позволяющих достичь адекватной анальгезии при минимизации побочных эффектов до, во время и после хирургического вмешательства (см. рис. ).
Таблица 6. Варианты схем мультимодальной периоперационной анальгезии, ориентированных на травматичность хирургических вмешательств.