Насобек или назонекс что лучше при заложенности носа
Лечение ринита при острых респираторных вирусных инфекциях антигистаминными препаратами I поколения
Наиболее частыми причинами развития заболеваний дыхательной системы являются острые респираторные вирусные инфекции (ОРВИ). По данным Всемирной организации здравоохранения, взрослый человек переносит ОРВИ дважды в год. У детей заболеваемость ОРВИ в сре
Наиболее частыми причинами развития заболеваний дыхательной системы являются острые респираторные вирусные инфекции (ОРВИ). По данным Всемирной организации здравоохранения, взрослый человек переносит ОРВИ дважды в год. У детей заболеваемость ОРВИ в среднем в 3 раза выше, чем у взрослых. Временная нетрудоспособность взрослого населения вследствие ОРВИ в России ежегодно составляет 25—30% от общей временной нетрудоспособности и обусловливает большой экономический ущерб. Больные ОРВИ — основной контингент пациентов поликлиники, поэтому одной из главных задач врача является снижение заболеваемости ОРВИ и уменьшение сроков временной нетрудоспособности, а это может быть достигнуто лишь при своевременном выявлении и, главное, при оптимальном лечении этой категории больных.
Группу ОРВИ составляют этиологически самостоятельные заболевания, важнейшими из которых являются грипп, парагрипп, РС-вирусная, риновирусная и аденовирусная инфекция; объединяют их два основных признака: единый механизм передачи возбудителей и сходные клинические проявления инфекционного процесса.
Действительно, различные группы респираторных вирусов могут вызвать практически одинаковые поражения, этиологический же диагноз можно поставить лишь по результатам серологической диагностики, выполняемой только в порядке контроля эпидемиологической обстановки, что, к сожалению, не всегда достижимо в амбулаторно-поликлинических условиях.
Одним из основных и наиболее важных проявлений большинства ОРВИ является ринит. Международная группа по лечению ринитов определяет его как «воспаление слизистой оболочки полости носа, характеризующееся одним или несколькими симптомами: заложенность носа, ринорея, чихание, зуд в носу». Обычно заболевание дебютирует появлением недомогания, ощущения сухости в носу, чиханием. Затем быстро нарастает отек слизистой оболочки носовой полости, появляется ринорея.
Лечебная тактика зависит от тяжести патологического процесса. При достаточно легком течении заболевания, отсутствии угрозы осложнений целесообразно применение немедикаментозных методов лечения (паровые ингаляции, полоскания, горячие ножные ванны, сухое тепло на поясницу и стопы, потогонные процедуры), показана витаминотерапия. При резко выраженной симптоматике острого ринита страдает общее самочувствие больного, снижается его работоспособность, ухудшается качество жизни. Из-за отека слизистой оболочки придаточных пазух носа, евстахиевых труб появляется головная боль в области лба, ощущение заложенности в ушах. Возможно сужение или закупорка слезно-носового канала, что проявляется обильным слезотечением, болезненной припухлостью слезного мешка, возникает угроза развития осложнений со стороны околоносовых пазух и среднего уха. Именно вероятность перехода процесса в хроническую форму и развития осложнений обосновывает целесообразность применения при остром рините лекарственных препаратов. Однако при этом нужно учитывать особенности психологии большинства пациентов, предпочитающих использовать одно, максимум два «всеисцеляющих» средства. Назначение 3—4 лекарственных препаратов, которые необходимо принимать несколько раз в день, ведет к тому, что пациент начинает сомневаться в правильности назначений врача, нарушать режим приема препаратов и как результат снижается эффективность лечения. Таким образом, в амбулаторной практике наиболее предпочтительным можно считать назначение средств, обладающих достаточной широтой терапевтического действия, купирующих основные симптомы заболевания, перекрывающих патогенетически значимые пути его развития и позволяющих свести к минимуму количество приема лекарственных препаратов.
Являясь постоянной составной частью почти всех органов, тканей, жидких сред и выделений организма человека, гистамин опосредует свои физиологические и патологические эффекты через три вида мембранных рецепторов (Н1, Н2, Н3), расположенных на клетках гладкой мускулатуры внутренних органов и кровеносных сосудов, клетках эндотелия, нервных окончаниях, лейкоцитах периферической крови. Сокращение гладкой мускулатуры, повышение проницаемости сосудов, усиление слизеотделения в верхних дыхательных путях, повышение внутриклеточной концентрации цГМФ, легочная вазоконстрикция, усиление хемотаксиса эозинофилов и нейтрофилов, усиление продукции тромбоксана, простогландинов F2a, E2 и аналогичных производных арахидоновой кислоты реализуются через активацию Н1-гистаминовых рецепторов [1, 2].
Необходимостью устранения патологических эффектов гистамина обусловлен поиск, а затем и внедрение в клиническую практику лекарственных препаратов, конкурентно блокирующих Н1-гистаминовые рецепторы. Однако термин «антигистаминные» не полностью отражает суть этих препаратов, так как они вызывают ряд других фармакологических эффектов. Отчасти это обусловлено структурной близостью таких местных гормонов, как гистамин, адреналин, серотонин и ацетилхолин: вещество, устраняющее эффекты одного стимулятора, может блокировать действие другого [3]. Сопутствующие фармакологические эффекты антигистаминных препаратов I поколения считались нежелательными, что и обусловило внедрение в клиническую практику антигистаминных препаратов следующих генераций. Однако Н1-блокаторы I поколения, обладающие свойствами холинолитиков, нашли применение в качестве cредств медиаторной терапии при ОРВИ.
Применение при ОРВИ антигистаминных препаратов I поколения бромфенирамина, хлорфенирамина, хлоропирамина, в отличие от Н1-блокаторов II поколения, высокоэффективно уменьшает такие симптомы ринита, как отек слизистой оболочки и заложенность носа, ринорея, чихание и зуд в носу [5—8]. Механизмы действия антигистаминных препаратов I поколения связаны как с их способностью блокировать Н1-гистаминовые рецепторы, так и с конкурентным антагонизмом по отношению к мускариновым рецепторам, которые опосредуют парасимпатическую стимуляцию секреции желез и вазодилатацию. Кроме того, благодаря способности этих препаратов проникать через гематоэнцефалический барьер, они оказывают влияние на соответствующие рецепторные образования в продолговатом мозге и гипоталамусе [9].
Общая оценка эффективности лечения ОРВИ, независимо проводимая пациентами и лечащими врачами по 4-балльной шкале (0 — нет эффекта, 1 — умеренный эффект, 2 — хороший эффект, 3 — отличный эффект), при использовании супрастина составляет в среднем 2,6 балла, что значительно превосходит аналогичный показатель в группе пациентов, не использовавших супрастин (1,9 балла).
Таким образом, антигистаминные препараты I поколения (например супрастин) являются высокоэффективными лекарственными средствами и могут быть рекомендованы для симптоматической и патогенетической терапии ринита при острых респираторных вирусных инфекциях. Небольшие дозировки и возможность назначения препаратов короткими курсами позволяют избежать появления побочных эффектов или минимизировать их [4].
Литература
А. А. Стремоухов, доктор медицинских наук
Е. Б. Мищенко, кандидат медицинских наук
Назонекс ® (Nasonex ® ) инструкция по применению
Владелец регистрационного удостоверения:
Произведено:
Упаковка и выпускающий контроль качества:
Контакты для обращений:
Лекарственные формы
Форма выпуска, упаковка и состав препарата Назонекс ®
Спрей назальный дозированный 50 мкг/1 доза в виде суспензии белого или почти белого цвета.
| 1 г | |
| мометазона фуроат (микронизированный, в форме моногидрата) в эквиваленте мометазону фуроату безводному | 0.5 мг |
Фармакологическое действие
Синтетический ГКС для местного применения. Оказывает противовоспалительное и противоаллергическое действие при применении в дозах, при которых не возникает системных эффектов.
В исследованиях с провокационными тестами с нанесением антигенов на слизистую оболочку полости носа была продемонстрирована высокая противовоспалительная активность мометазона, как на ранней, так и на поздней стадиях аллергической реакции. Это было подтверждено снижением (по сравнению с плацебо) концентрации гистамина и активности эозинофилов, а также уменьшением (по сравнению с исходным уровнем) количества эозинофилов, нейтрофилов и белков адгезии эпителиальных клеток.
Фармакокинетика
При интраназальном применении системная биодоступность мометазона фуроата составляет Метаболизм и выведение
Небольшое количество активного вещества, которое может попасть в ЖКТ после интраназального применения, подвергается активному метаболизму при «первом прохождении» через печень. Выводится с мочой и желчью.
Показания препарата Назонекс ®
Режим дозирования
Препарат применяют интраназально.
Лечение сезонного или круглогодичного аллергического ринита
Взрослые (в т.ч. пациенты пожилого возраста) и подростки с 12 лет
Начало действия препарата обычно отмечается клинически уже через 12 ч после первого применения препарата.
Дети в возрасте от 2 до 11 лет
Для применения препарата у детей младшего возраста требуется помощь взрослых.
Вспомогательное лечение острого синусита или обострения хронического синусита
Взрослые (в т.ч. пациенты пожилого возраста) и подростки с 12 лет
Лечение острого риносинусита без признаков тяжелой бактериальной инфекции
Рекомендуемая доза для взрослых и подростков составляет 2 впрыскивания (по 50 мкг мометазона фуроата каждое) в каждый носовой ход 2 раза/сут (суммарная суточная доза 400 мкг). При ухудшении симптомов в ходе лечения необходима консультация специалиста.
Лечение полипоза носа
Правила использования препарата Назонекс ®
Впрыскивание суспензии, содержащейся во флаконе, осуществляется при помощи специальной дозирующей насадки на флаконе.
Перед первым применением назального спрея Назонекс ® необходимо провести калибровку путем нажатия на дозирующую насадку 10 раз или до появления однородного спрея, что свидетельствует о готовности препарата к применению. не следует прокалывать назальный аппликатор.
Следует наклонить голову и впрыснуть лекарственное средство в каждый носовой ход так, как рекомендовал лечащий врач.
Если лекарственный препарат не использовался в течение 14 дней или дольше, необходимо нажать на дозирующую насадку 2 раза или до появления однородного спрея.
Перед каждым применением необходимо интенсивно встряхивать флакон.
Чистка дозирующей насадки
Важно регулярно чистить дозирующую насадку, чтобы избежать ее неправильной работы. Следует снять колпачок, защищающий насадку от пыли, затем аккуратно снять наконечник для распыления. Необходимо тщательно промыть наконечник для распыления и колпачок для защиты от пыли в теплой воде и ополоснуть под краном.
Не следует пытаться открыть назальный аппликатор с помощью иглы или другого острого предмета, т.к. это приведет к повреждению аппликатора, в результате чего можно получить неправильную дозу препарата.
Следует высушить колпачок и наконечник в теплом месте. После этого необходимо прикрепить наконечник для распыления на флакон и снова прикрутить к флакону колпачок для защиты от пыли. При первом применении назального спрея после очистки необходимо провести повторную калибровку путем нажатия на дозирующую насадку 2 раза.
Побочное действие
Применение лекарственного препарата в клинических исследованиях
Нежелательные явления, связанные с применением препарата (≥1%), выявленные в ходе клинических исследований у пациентов с аллергическим ринитом или полипозом носа, и в период пострегистрационного применения препарата, независимо от показания к применению, представлены в таблице 1. Нежелательные реакции перечислены в соответствии с классификацией системно-органных классов MedDRA. В пределах каждого системно-органного класса нежелательные реакции классифицированы по частоте возникновения.
Носовые кровотечения, как правило, были умеренными и прекращались самостоятельно, частота их возникновения была несколько большей, чем при использовании плацебо (5%), но равной или меньшей, чем при назначении других интраназальных ГКС, которые использовались в качестве активного контроля (у некоторых из них частота возникновения носовых кровотечений составляла до 15%). Частота возникновения всех других нежелательных явлений была сопоставимой с частотой их возникновения при назначении плацебо.
Общая частота возникновения нежелательных явлений у пациентов, получавших лечение в отношении назального полипоза, была сопоставима с частотой возникновения у пациентов с аллергическим ринитом.
Общая частота возникновения нежелательных явлений у пациентов, получавших лечение в отношении острого риносинусита, была сопоставима с частотой возникновения у пациентов с аллергическим ринитом и при назначении плацебо.
При применении интраназальных ГКС возможно развитие системных побочных эффектов, особенно при длительном применении интраназальных ГКС в высоких дозах (см. раздел «Особые указания»).
| Частота нежелательных реакций установлена следующим образом: очень часто (≥1/10); часто (≥1/100, Системно-органный класс | Очень часто | Часто | Частота не установлена | |||
| Инфекционные и паразитарные заболевания | Фарингит, инфекции верхних дыхательных путей* | |||||
| Нарушения со стороны иммунной системы | Реакции повышенной чувствительности, включая анафилактические реакции, ангионевротический отек, бронхоспазм, одышку | |||||
| Нарушения со стороны нервной системы | Головная боль | |||||
| Нарушения со стороны органа зрения | Повышение внутриглазного давления, глаукома, катаракта | |||||
| Нарушения со стороны дыхательной системы, органов грудной клетки и средостения | Носовые кровотечения** | Носовые кровотечения (т.е. явное кровотечение, а также выделение окрашенной кровью слизи или сгустков крови), ощущение жжения в носу, раздражение слизистой оболочки носа, изъязвление слизистой оболочки носа | Перфорация носовой перегородки | |||
| Нарушения со стороны ЖКТ | Раздражение глотки (ощущение раздражения слизистой оболочки глотки)** | Нарушения вкуса и обоняния | ||||
* Выявлено с частотой «редко» при применении препарата 2 раза/сут при полипозе носа.
** Выявлено при применении препарата 2 раза/сут при полипозе носа.
Со стороны дыхательной системы: носовые кровотечения (6%), раздражение слизистой оболочки носа (2%), чиханье (2%).
Со стороны нервной системы: головная боль (3%).
Частота возникновения указанных нежелательных явлений у детей была сопоставима с частотой их возникновения при применении плацебо.
Пострегистрационное применение лекарственного препарата
Во время пострегистрационного применения лекарственного препарата Назонекс ® дополнительно были выявлены нежелательные реакции: нечеткое зрение.
Противопоказания к применению
С осторожностью следует применять препарат при туберкулезной инфекции (активной или латентной) респираторного тракта, нелеченной грибковой, бактериальной, системной вирусной инфекции или инфекции, вызванной Herpes simplex с поражением глаз (в виде исключения возможно назначение препарата при перечисленных инфекциях по указанию врача), наличии нелеченной местной инфекции с вовлечением в процесс слизистой оболочки носовой полости.
Применение при беременности и кормлении грудью
Соответствующим образом спланированных и хорошо контролируемых исследований препарата у беременных не проводилось.
Как и при применении других интраназальных ГКС препарат Назонекс ® следует назначать беременным или кормящим грудью женщинам только в случае, если ожидаемая польза от назначения препарата оправдывает потенциальный риск для плода или младенца.
Младенцы, матери которых во время беременности получали ГКС, должны тщательно наблюдаться на предмет возможности развития гипофункции надпочечников.
Применение у детей
Особые указания
Как и при любом долгосрочном лечении, пациенты, применяющие назальный спрей Назонекс ® в течение нескольких месяцев и дольше, должны периодически проходить осмотр у врача на предмет возможных изменений слизистой оболочки носа. Необходимо проводить мониторинг за пациентами, получающими интраназальные ГКС длительное время. Возможно развитие задержки роста у детей. В случае выявления задержки роста у детей необходимо снизить дозу интраназальных ГКС до наименьшей, позволяющей эффективно контролировать симптомы. Кроме того, следует направить пациента на консультацию к педиатру.
При проведении плацебо-контролируемых клинических исследований у детей, когда назальный спрей Назонекс ® применялся в суточной дозе 100 мкг в течение года, задержки роста у детей не отмечалось.
При продолжительном лечении назальным спреем Назонекс ® признаков подавления функции гипоталамо-гипофизарно-надпочечниковой системы не наблюдалось. Пациенты, которые переходят к лечению назальным спреем Назонекс ® после длительной терапии ГКС системного действия, требуют к себе особого внимания. Отмена ГКС системного действия у таких пациентов может привести к недостаточности функции надпочечников, последующее восстановление которой может занять до нескольких месяцев. В случае появления признаков надпочечниковой недостаточности следует возобновить прием системных ГКС и принять другие необходимые меры.
При применении интраназальных ГКС возможно развитие системных побочных эффектов, особенно при длительном применении в высоких дозах. Вероятность развития этих эффектов значительно меньше, чем при применении пероральных ГКС. Системные побочные эффекты могут различаться как у отдельных пациентов, так и в зависимости от применяемого ГКС. Потенциальные системные эффекты включают в себя синдром Кушинга, характерные признаки кушингоида, подавление функции надпочечников, задержку роста у детей и подростков, катаракту, глаукому и реже ряд психологических или поведенческих эффектов, включая психомоторную гиперактивность, нарушение сна, тревогу, депрессию или агрессию (особенно у детей).
Пациенты, которым проводится лечение ГКС, обладают потенциально сниженной иммунной реактивностью и должны быть предупреждены о повышенном для них риске заражения в случае контакта с больными некоторыми инфекционными заболеваниями (например, ветряной оспой, корью), а также о необходимости врачебной консультации, если такой контакт произошел. При появлении признаков выраженной бактериальной инфекции (например, лихорадки, упорной и резкой боли с одной стороны лица или зубной боли, припухлости в орбитальной или периорбитальной области) требуется немедленная врачебная консультация.
При применении назального спрея Назонекс ® в течение 12 месяцев не возникало признаков атрофии слизистой оболочки носа. Кроме того, мометазона фуроат проявлял тенденцию способствовать нормализации гистологической картины при исследовании биоптатов слизистой оболочки носа.
При системном и местном (включая интраназальное, ингаляционное и внутриглазное) применении ГКС могут возникнуть нарушения зрения. Если у пациента присутствуют такие симптомы, как нечеткое зрение или другие нарушения зрения, необходимо рекомендовать пациенту обратиться к офтальмологу для выявления возможных причин нарушений зрения, включающих катаракту, глаукому или редкие заболевания, например, центральную серозную хориоретинопатию (ЦСХ), которые наблюдались в ряде случаев при системном и местном применении ГКС.
Эффективность и безопасность мометазона не изучена при лечении односторонних полипов, полипов, связанных с муковисцидозом и полипов, которые полностью закрывают носовую полость.
В случае выявления односторонних полипов необычной или неправильной формы, особенно изъязвленных или кровоточащих, необходимо провести дополнительное медицинское обследование.
Влияние на способность к управлению транспортными средствами и механизмами
Нет данных о влиянии препарата Назонекс ® на способность управлять транспортными средствами или движущимися механизмами.
Передозировка
Условия хранения препарата Назонекс ®
Препарат следует хранить в недоступном для детей месте при температуре от 2° до 25°C. Не замораживать.
Новые возможности местной терапии аденоидитов у детей
Различные заболевания ЛОР-органов были и остаются одной из основных проблем и оториноларингологии, и педиатрии. Структура ЛОР-патологии несколько меняется по мере роста и развития детского организма. В первые годы жизни (дошкольный
Различные заболевания ЛОР-органов были и остаются одной из основных проблем и оториноларингологии, и педиатрии. Структура ЛОР-патологии несколько меняется по мере роста и развития детского организма. В первые годы жизни (дошкольный и ранний школьный периоды) лидирующее положение среди заболеваний ЛОР-органов у детей занимают патологические изменения аденоидных вегетаций. Прослеживается отчетливая тенденция к росту данной патологии: в 1960-е гг. XX в. гипертрофия глоточной миндалины встречалась у 4–16% детей, в 1970–80 гг. у 9,9–29,2%, а в 1999 г. ее доля выросла до 37–76% (F. Levy, 1999; Э. Г. Нейвирт, С. М. Пухлик, 2000).
В 32,8% случаев аденоидные вегетации сопровождаются воспалительным процессом (Г. Д. Тарасова, Л. С. Страчунский, 2000), т. е. имеет место аденоидит (острый или хронический), что может быть причиной возникновения, рецидивирования и хронизации заболеваний верхних и нижних дыхательных путей. По другим данным, аденоидит встречается почти у половины (43,8%) дошкольников.
Одна из возможных причин этого — бактериальная обсемененность глоточной миндалины. Микробиологический состав носоглотки достаточно разнообразен. По данным ряда авторов (A. V. Talaat и соавт.; 1989; G. Cantella и соавт., 1989), инфекционный фактор влияет на степень гипертрофии аденоидных вегетаций. Ученые еще не пришли к единому мнению относительно того, какой именно фактор считать ведущим инфекционным агентом. Одни (З. М. Грекова, В. Р. Савин, 1977; И. М. Будник, 1998) полагают, что это стрептококки, другие — что стафилококки, третьи (Ю. А. Лоцманов и др., 1994; А. С.-У. Батчаев, 2002) говорят о сочетании патогенных и непатогенных форм стрептококков и стафилококков. Cantella и соавторы (1989) при микробиологическом исследовании ткани глоточной миндалины выявили 93 вида аэробных и 56 анаэробных микроорганизмов. Вместе с тем, по некоторым данным, различий в показателях обсемененности микробной флорой носоглотки больных и здоровых детей не существует. Есть также данные об отсутствии патогенных микроорганизмов в лимфоидной ткани в условиях острого воспаления. В последние годы появляются сведения о доминирующей роли Haemophilis influenzae, Streptococcus pneumonia, Moraxella catarrhalis в патогенезе гипертрофии и воспалительных изменений глоточной миндалины. Неоднозначно мнение о роли грибковой флоры в патогенезе гипертрофии и воспалении ткани глоточной миндалины.
Клинически аденоидит проявляется частыми насморками или заложенностью носа, кашлем, частыми простудными заболеваниями. При эндоскопическом осмотре определяется скопление патологического отделяемого в задних отделах полости носа и носоглотке. Возможны выделения из полости носа, а чаще — стекание отделяемого по задней стенке глотки (с развитием вторичного фарингита). Характерен кашель по утрам или после дневного сна. В ряде случаев аденоидит сопровождается экссудативным средним отитом (ЭСО) (в том числе и двусторонним). Особенно это актуально для детей дошкольного возраста, которые не жалуются на снижение слуха (а болевой синдром при ЭСО, как правило, не выражен).
Наиболее точной является эндоскопическая диагностика, которая позволяет оценить не только размер, но и расположение лимфоидной ткани в носоглотке, состояние глоточного устья слуховой трубы. На эндоскопической оценке степени перекрытия сошника лимфоидной тканью и основывается классификация степени гипертрофии аденоидных вегетаций:
1-я степень — лимфоидная ткань перекрывает сошник на 1/3;
2-я степень — лимфоидная ткань перекрывает сошник до 2/3;
3-я степень — лимфоидная ткань перекрывает сошник более 2/3.
В план консервативной терапии аденоидитов входит уменьшение явлений воспаления лимфоидной ткани, снижение сенсибилизации и повышение иммунологической реактивности организма.
Начинать консервативное лечение рекомендуется с элиминационной терапии, способствующей очищению полости носа и носоглотки от патологического содержимого. Для этого используются солевые растворы, муколитические препараты (при густом и вязком секрете). После этого применяются антисептические средства и/или препараты для местной антибактериальной терапии.
Антимикробные средства для местного воздействия на слизистые оболочки могут назначаться как часть комбинированного лечения, так и в виде монотерапии. Один из таких препаратов — октенисепт. Октенисепт обладает широким спектром антимикробного действия, эффективен в отношении аэробных-анаэробных и грамположительных/грамотрицательных бактерий, в том числе возбудителей внутрибольничных инфекций; микобактерий туберкулеза, хламидий, микоплазм, грибов рода Candida и дрожжеподобных, простейших, а также вирусов (герпеса, гепатитов В, С и Д; ВИЧ). Действие препарата начинается практически сразу же (через минуту) и длится в течение часа. Токсического действия препарат не оказывает, не всасывается через неповрежденную слизистую оболочку. В разведении 1:5 (1:6) не угнетает функцию мерцательного эпителия верхних дыхательных путей.
Нами была пролечена группа детей (50 человек — 100%) с различными формами аденоидита: острый аденоидит был выявлен у 43 (86%) детей, хронический — у 7 (14%) детей. Среди них было 34 (68%) мальчика и 16 (32%) девочек. Возраст детей колебался от 2 до 12 лет, средний возраст составил 5 лет.
Всем больным проводились:
Препарат октенисепт назначали в разведении 1:5 для промывания носоглотки 2 раза в день по 5–10 мл в каждую ноздрю на процедуру в качестве монотерапии. Анализ результатов применения препарата октенисепт через 1 мес выявил следующее.
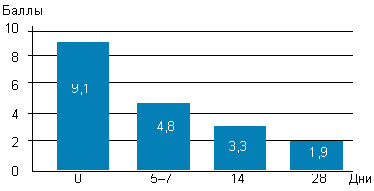 |
| Рисунок 1. Динамика балльной оценки симптомов у детей с аденоидитами |
До начала лечения все больные или их родители предъявляли жалобы на заложенность носа, наличие выделений (либо из полости носа, либо по задней стенке глотки), кашель, снижение слуха различной степени выраженности. Предлагалось оценить выраженность каждого из симптомов в баллах: 0 — симптом отсутствовал, 3 — симптом был выражен максимально. Из данных, представленных на рисунке 1, можно сделать вывод, что уже к 5–7-му дню использования препарата выраженность симптомов снизилась почти вдвое, к 14-му дню — была небольшой, а к 28-му дню — минимальной. Как видно из рисунка 2, дольше всего детей беспокоило снижение слуха (чаще всего проявляющееся заложенностью ушей, причем непостоянной, и связанной с интенсивным или неправильным отсмаркиванием ребенка), при этом заложенность носа, выделения и кашель почти отсутствовали.
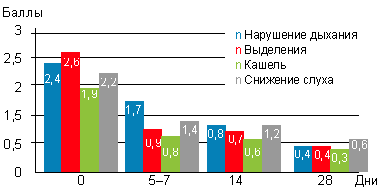 |
| Рисунок 2. Динамика жалоб, предъявляемых больными с аденоидитами (или их родителями) на фоне применения препарата октенисепт |
На фоне монотерапии препаратом октенисепт отмечено, что гнойные выделения почти полностью прекращались уже к 5–7-му дню лечения (рис. 3).
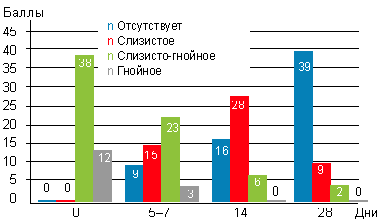 |
| Рисунок 3. Динамика отделяемого в носоглотке у детей c аденоидитами на фоне использования препарата октенисепт при эндоскопическом осмотре |
Важно изменение степени гипертрофии аденоидных вегетаций (рис. 4). До начала лечения у 32 детей (64%) выявлены аденоиды 2-й степени, у 18 детей (36%) — аденоиды 3-й степени. После курса лечения у 5 детей (10%) аденоиды сократились до 1-й степени, а аденоиды 3-й степени определялись только у 7 детей (14%).
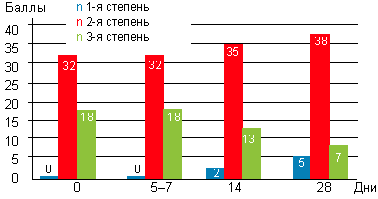 |
| Рисунок 4. Динамика размера аденоидных вегетаций у детей с аденоидитами при эндоскопическом осмотре |
На основании полученных данных (результаты клинического осмотра), а также опроса пациентов и их родителей можно сделать следующие выводы:
Все вышеизложенное позволяет рекомендовать препарат октенисепт для использования в качестве монотерапии аденоидитов у детей.
Е. Ю. Радциг, доктор медицинских наук
РГМУ, Москва