Как понять что есть проблемы с поджелудочной железой
Как понять что есть проблемы с поджелудочной железой
Деликатное
здоровье
Общие
направления
Диагностика
Лечением заболеваний поджелудочной железы в Нижнем Новгороде занимается врач – гастроэнтеролог.
Поджелудочная железа играет колоссальную роль в организме человека.
Поджелудочная железа отвечает за обменные и пищеварительные процессы в организме.
Поджелудочная железа является важнейшим секреторным органом человеческого организма.
Сегодня в Нижнем Новгороде лечат самые популярные заболевания поджелудочной железы – это панкреатит, панкреонекроз, рак, киста и диабет.
Острый панкреатит.
Острый панкреатит – это острое воспаление поджелудочной железы.
Острый панкреатит обычно появляется на фоне злоупотребления человеком спиртными напитками и перенесенными алкогольными отравлениями.
К острому панкреатиту также могут привести:
Симптомы острого панкреатита в Нижнем Новгороде.
Главный симптом панкреатита – острейшая боль в подложечной зоне, подреберьях (правом и левом). Боль со временем начинает принимать опоясывающий характер, захватывать спину, нижние и боковые участки живота.
Выявление острого панкреатита в Нижнем Новгороде.
При подозрении на развитие панкреатита в организме, врач гастроэнтеролог назначает следующий комплекс обследований:
Хронический панкреатит.
Хронический панкреатит констатируют, когда болезнь развивается в результате затяжного воспалительного процесса, протекающего в поджелудочной железе. Наиболее подвержены заболеванию мужчины старше 40.
Симптомы и причины хронического панкреатита в Нижнем Новгороде.
Самые распространенные причины хронического панкреатита – это наличие у больного желчнокаменной болезни и избыточное употребление спиртных напитков.
Также способствует развитию хронического панкреатита употребление в пищу жирной, некачественной пищи, газированных напитков, алкоголя.
О наличии хронического панкреатита говорит боль режущего характера. Также отрыжка, рвота, вздутие живота, проблемы со стулом, отсутствие аппетита, потеря веса – симптомы хронического панкреатита.
Методы диагностики хронического панкреатита в Онли Клиник.
Врач – гастроэнтеролог в Онли Клиник при подозрении хронического панкреатита назначает пациенту следующий комплекс обследований:
общий анализ крови: при хроническом панкреатите наблюдается повышение концентрации в крови лейкоцитов, увеличение скорости оседания эритроцитов, увеличение показателей амилазы.
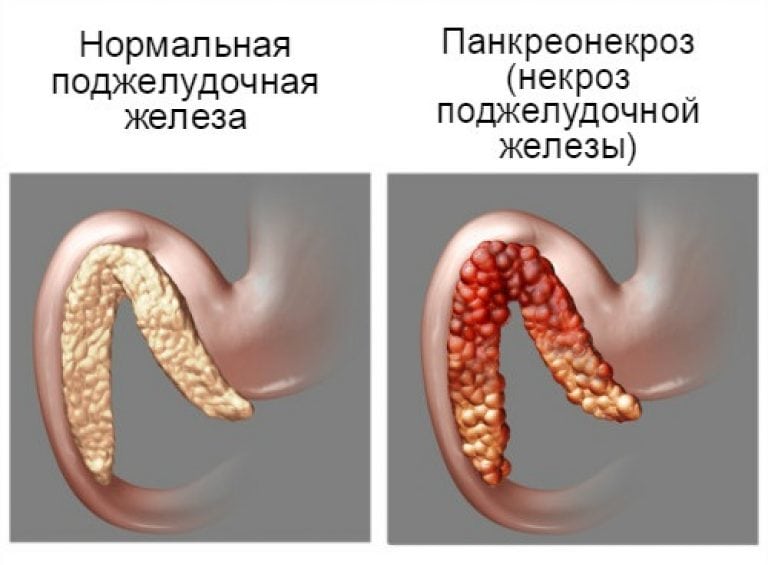
Панкреонекроз.
Панкреонекроз – это тяжелая форма панкреатита, в результате которой происходит изменение паренхимы поджелудочной железы, имеющие дегенеративно-деструктивный характер.
Панкреонекроз чаще встречается в молодом возрасте, наиболее подвержены ему женщины.
Причины панкреонекроза.
Среди причин панкреонекроза врачи – гастроэнтерологи чаще всего называют холелитиаз, холецистит, неправильное питание, осложнения после хирургического вмешательства или травм, злоупотребление алкоголем, никотином, наркотиками, инфекции, вирусы.
Симптомы панкреонекроза.
Симптомы панкреонекроза – это болевые ощущения в области живота.
Также свидетельствовать о панкреонекрозе может многократная рвота, приступы тошноты, постоянная сухость во рту, пигментация кожи, приступы одышки, даже в состоянии покоя; ощущение слабости, психическое беспокойство и напряжение.
Методы диагностики панкреонекроза.
Для диагностики панкреонекроза используются такие же исследования и анализы, как и при панкреатите.
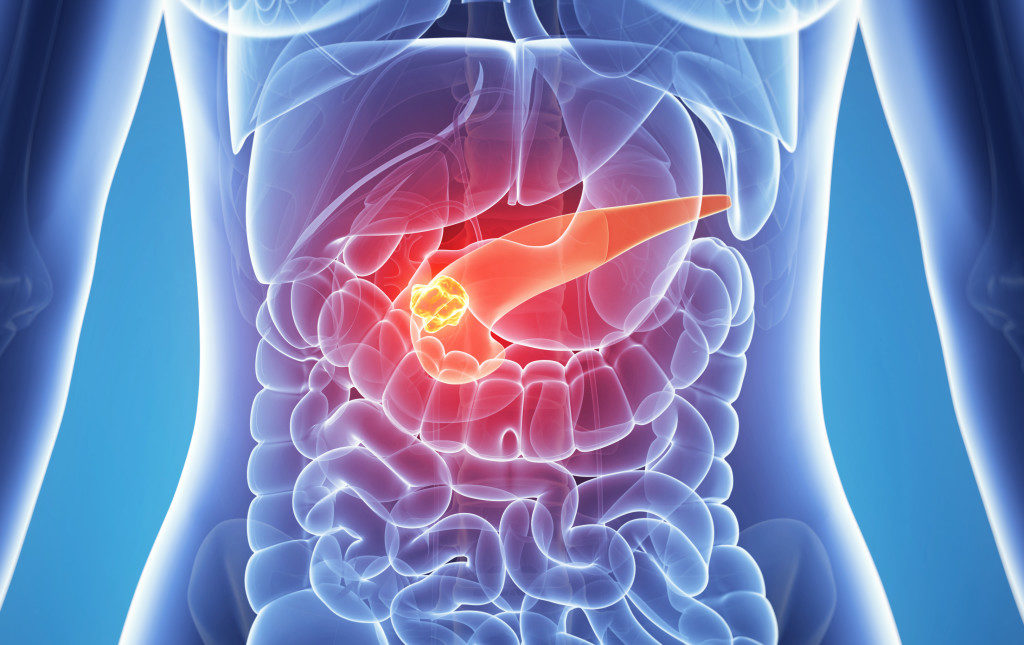
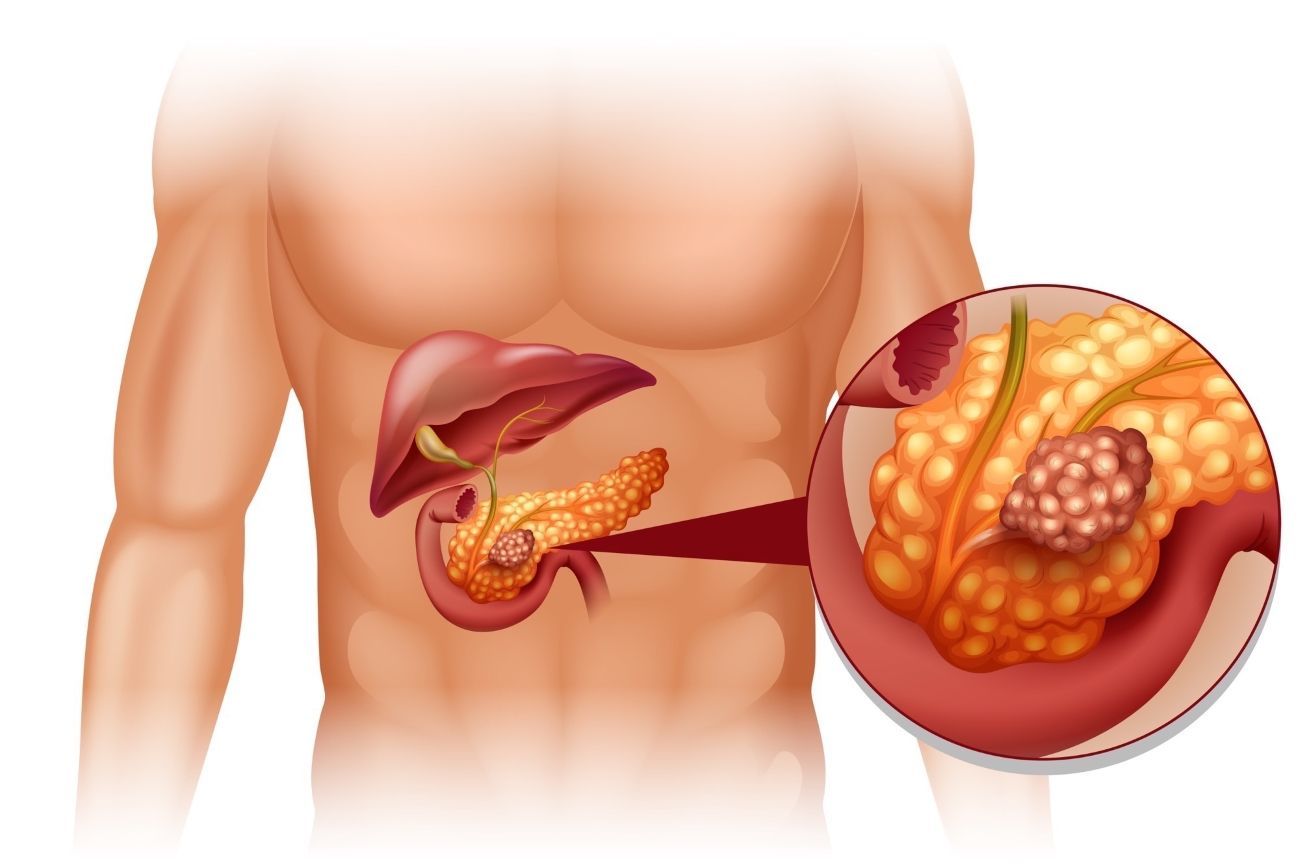
Рак поджелудочной железы.
Рак поджелудочной железы – это редкое заболевание, характеризующееся образованием в тканях поджелудочной железы злокачественных клеток.
Причины рака поджелудочной железы.
Причинами развития рака поджелудочной железы становиться нездоровый образ жизни.
В частности злоупотребление вредными привычками – курение, алкоголь, наркотики, переедания, некачественная пища, отсутствие грамотного режима отдыха и труда – приведет к раку поджелудочной железы.
Также тревожные факторы – это возраст и пол: рак поджелудочной железы чаще всего диагностируют у мужчин старше 60 лет.
Гиподинамия приводящая к избыточному весу может стать причиной рака.
Хронические заболевания и плохая наследственность могут спровоцировать рак поджелудочной железы.
Симптомы рака поджелудочной железы.
Среди основных проявлений, с помощью которых даёт о себе знать рак поджелудочной железы, встречаются следующие:
Как выявить рак поджелудочной железы в Нижнем Новгороде?
Проведя физический осмотр пациента, выслушав жалобы и анамнез врач – гастроэнтеролог назначает следующие анализы и обследования:
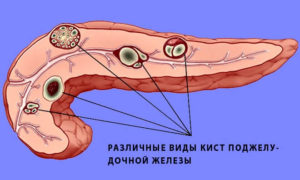
Киста поджелудочной железы.
Киста представляет собой пузырек с жидкостью образующийся в паренхиме поджелудочной железы или близлежащих тканях.
Причины кисты.
Киста поджелудочной железы может быть приобретенной или врожденной. Врожденные образования возникают из – за патологий развития тканей.
На появление приобретенных кист влияют повреждения поджелудочной железы (хирургические вмешательства, несчастные случаи, травмы); хронический или острый панкреатит; доброкачественные новообразования; злокачественные опухоли; инфекции; вирусы; холестерин; переедание; злоупотребление алкоголя; хронические заболевания.
Симптомы кисты поджелудочной железы.
Симптомы кисты поджелудочной железы зависят от локализации образования и его размерами.
Если размер кисты не более 2 см – симптомы кисты могут быть неярко выражены.
Если киста поджелудочной железы более 2 см, то ее наличие можно определить по болям в зоне левого или правого подреберья, в область пупка и под лопаткой.
Киста поджелудочной железы приводит к уплотнению в зоне брюшной полости, которое легко обнаруживается при пальпации.
Если к кисте присоединяется инфекция, среди симптомов отмечаются повышение температуры тела, озноб, головные и мышечные боли.
Выявление кисты поджелудочной железы в отделении гастроэнтерологии Онли Клиник.
Кисту поджелудочной железы врач – гастроэнтеролог в Онли Клиник может увидеть невооруженным взглядом или нащупать. В дополнении врач – гастроэнтеролог назначает Ультразвуковые исследование для выявления наличия новообразования; рентген; КТ.
Сахарный диабет.
Сахарный диабет развивается из – за нарушения производства инсулина в крови.
Причины сахарного диабета в Нижнем Новгороде.
Наследственность – это основная причина развития сахарного диабета. Также сахарный диабет может развиться на фоне ожирения, избыточной массы тела, неправильного и некачественного питания.
Стрессы, психологические травмы могут привести к диабету. Также отрицательно повлиять на развитие заболевания могут инфекции, вирусы.
Сахарный диабет можно определить по таким симптомам:
Диагностика сахарного диабета.
Для подтверждения диагноза «сахарный диабет» врач в Нижнем Новгороде проводит тест на сахар, назначает анализ крови на показатель глюкозы, общий анализ мочи.
Панкреатит
Панкреатит – это воспаление тканей поджелудочной железы (ПЖ) с нарушением оттока ее секретов. Заболевание вызвано плохой проходимостью выводящих протоков на фоне повышенной активности ферментных систем. При этом выделяемые соки не успевают выходить в просвет двенадцатиперстной кишки, а накапливаются и начинают переваривать собственные ткани железы.
За последние 10 лет «популярность» заболевания выросла в 3 раза и стала характерным явлением не только для взрослых, но и для подрастающего поколения. Наиболее частые причины – нарушение рациона питания и отсутствие правильной культуры потребления алкогольных напитков.
Причины панкреатита
Основные причины развития панкреатита:
Вызывающие панкреатит причины могут проявляться самостоятельно или и в комплексе. Это определяет не только этиологию заболевания, но и степень ее проявления, тяжесть протекания и терапевтический прогноз.
Повторные приступы острого панкреатита провоцируют переход заболевания в хроническую форму. Из-за частого воспаления орган покрывается рубцовой тканью (фиброзное перерождение) и теряет способность вырабатывать нужное количество ферментов. Если повреждению подвергаются участки, вырабатывающие инсулин (островки Лангерганса), развивается инсулинозависимая форма сахарного диабета.
Как проявляется панкреатит: симптомы и признаки
Основной список симптомов при острой форме:
Внимание! Острая форма требует срочной госпитализации с последующим лечением в стационаре.
При хронической форме признаки панкреатита выражены слабее:
В латентной стадии заболевание протекает бессимптомно; при фиброзной форме рубцовая ткань может разрастаться с образованием псевдоопухолевый структур.
Важно! Панкреатит поджелудочной железы редко проявляется как самостоятельное заболевание. Обычно патологический процесс объединяет несколько органов пищеварения, вовлекая в него гепатобилиарную систему (печень, желчный пузырь и протоки), двенадцатиперстную кишку, желудок. Данный факт требует проводить диагностику всей пищеварительной системы человека.
Как проходит обследование панкреатита
Диагностика и лечение панкреатита находятся в компетенции гастроэнтеролога. Для вынесения диагноза врач собирает анамнез, проводит осмотр и назначает диагностические процедуры.
Осмотр врача
Процедура включает оценку состояния кожных покровов, глазных склер, языка, работы слюнных желез. Затем пациента помещают на кушетку и проводят пальпацию и простукивание для выявления объективных симптомов панкреатита:
Вместе с опросом пальпация позволяет определить наличие диспептических явлений со стороны пищеварительного тракта: метеоризма, отрыжки, тошноты, диареи, запора.
Внимание! Признаком хронического панкреатита может быть выраженная потеря веса. Она развивается вследствие нарушения процесса переваривания пищи на фоне снижения секреторной функции железы и дефицита ферментов. Сопровождается повышенной сухостью кожи, анемией, головокружением.
Диагностические процедуры
Лабораторные методы диагностики:
Инструментальный набор методик:
Как лечить панкреатит поджелудочной железы
Три правила при лечении данной патологии – покой, холод и голод:
Дополнительно назначают консервативное лечение с использованием медикаментов, физиотерапии и фитотерапии.
Физиотерапию подключают к лечению после снятия острой фазы воспаления. Наиболее действенные методики:
Фитотерапию используют в качестве сопроводительного лечения – для усиления действия медикаментозных препаратов и устранения возможных «побочек». В этих целях используют растения с противовоспалительным, детоксикационным, спазмолитическим, успокаивающим действием. К ним относят ромашку, календулу, зверобой, полынь, одуванчик, лопух, золотой ус, пустырник, бессмертник, барбарис, тмин и ряд других трав, которые используют как поодиночке, так и в составе комплексных сборов.
В тяжелых случаях, когда консервативные методы лечения не помогают, прибегают к хирургическому удалению органа или его части с последующим назначением заместительной ферментной терапии на постоянной основе. Показания: полный распад органа, наличие кист, некрозов, опухолей, абсцессов, свищей, стойкой закупорки протоков камнями.
После снятия острого воспаления назначают специальное диетическое питание. При хроническом панкреатите или в случае хирургического лечения железы оно должно быть пожизненным.
Диета №5 при панкреатите
При панкреатите железа не в состоянии справиться с большим набором разнообразной пищи, поэтому наилучший выход – это дробное раздельное питание. Полностью исключают продукты, стимулирующие повышенную секрецию: жирное, соленое, жареное, копченое, специи, шоколад, кофе, крепкий чай, мясные, рыбные, грибные бульоны, грубую клетчатку в виде свежих фруктов и овощей, а также любые алкогольные напитки.
Строгая диета №5п (по Певзнеру) актуальна в первые дни после обострений. Особенности:
При достижении ремиссии требования диеты немного смягчаются:
Внимание! Большое значение имеет отказ от курения, особенно если заболевание спровоцировано плохим состоянием сосудов.
Единичный случай острого панкреатита при своевременном и качественном лечении может пройти без последствий для организма. При переходе заболевания в хроническую форму полное восстановление ПЖ невозможно. Однако при соблюдении строгой диеты и рекомендаций по медикаментозному лечению можно добиться стойкой ремиссии со значительным улучшением качества жизни.
Диагностика и лечение патологий поджелудочной железы (Александров)
Патологии поджелудочной железы – симптомы, причины, профилактика, диагностика и лечение в клинике «Парацельс», Александров
ВНИМАНИЕ: Доступны онлайн-консультации врачей (более 18 специальностей).
Боль в животе, тошнота, отсутствие аппетита — с такими жалобами пациенты часто обращаются к врачу. Эти симптомы указывают на серьёзные заболевания поджелудочной железы — органа, который отвечает за производство пищеварительных ферментов и гормонов. Чтобы избежать опасных осложнений, нужно проконсультироваться у гастроэнтеролога.
Заболевания поджелудочной железы
Процесс пищеварения невозможен без панкреатического сока, который вырабатывается в поджелудочной железе. В ней есть 3 отдела — головка, тело, хвост. Эта железа имеет сложное строение, и функции органа очень важны. Её секрет участвует в расщеплении белков, жиров, углеводов, она вырабатывает гормоны глюкагон и инсулин.
При нарушении функций железы развиваются тяжёлые заболевания, частые из них:
Работа органа влияет на энергетический обмен, эти болезни могут привести к сахарному диабету.
Симптомы заболеваний поджелудочной железы
Первое проявление болезни — боль в верхней части живота или левом подреберье. Дискомфорт может ощущаться также в спине и под левой лопаткой. Из-за нарушения оттока панкреатического сока начинается внутренний отёк, возникает опоясывающая боль.
Неприятные ощущения усиливаются после приёма алкоголя или переедания, особенно жирных и острых блюд. Для острого панкреатита и панкреонекроза характерна приступообразная сильная боль.
Вот ещё ряд симптомов поджелудочной железы в стадии воспаления:
Снижение выработки гормонов нарушает энергетический обмен. Проявляются признаки сахарного диабета — сильный голод и жажда, сухость во рту, увеличения сахара в крови.
Причины заболеваний поджелудочной железы
Четверть всех случаев острого панкреатита и панкреонекроза возникает на почве переедания и злоупотребления алкоголем. Причинами становятся инфекции: вирусные, бактериальные, грибковые, паразитарные.
Ученые заметили тенденцию роста заболеваемости хроническим панкреатитом, со снижением среднего возраста заболевших, с 50 до 39 лет. Самые распространённые причины, вызывающие заболевание:
Острые и хронические панкреатиты приводят к образованию кист железы — полостей, внутри которых скапливается панкреатический сок. Они нарушают функции пищеварения, вызывают воспаления и боли.
Болезни поджелудочной железы могут быть врождёнными, проявляясь уже у грудных младенцев. Они бывают у детей на фоне пищевой аллергии и генетических нарушений (муковисцидоза, целиакии).
Осложнения при самолечении и отсутствии лечения заболеваний поджелудочной железы
Самостоятельное лечение симптомов обезболивающими и таблетками «от желудка» приводит к печальным последствиям. Острый панкреатит быстро осложняется развитием инфекции. В органе формируются нагноения, в ткани железы развивается некроз (омертве́ние).
При сильном воспалении поджелудочной симптомы резко усиливаются — развивается дыхательная и почечная недостаточность, снижается артериальное давление. Хронический панкреатит может осложниться следующими расстройствами:
При отсутствии должного лечения панкреатиты и кисты приводят к раку поджелудочной железы. Поэтому самолечение в интернете или по совету фармацевтов в аптеке, опасно для жизни.
Рекомендации по профилактике заболеваний поджелудочной железы
Главное условие здоровья железы — правильное питание. Сокращайте в рационе количество острых приправ, жареного мяса, птицы, рыбы. Необходимо отказаться от курения, а также не злоупотреблять алкоголем.
Людям, у которых диагностированы болезни желудочно-кишечного тракта, показано дробное питание с низким содержанием жира. Алкоголь и курение нужно полностью исключить.
Преимущества диагностики и лечения в заболеваний поджелудочной железы в Медицинском центре «Парацельс»
Впервые заподозрив заболевание поджелудочной железы, стоит прийти на прием к врачу гастроэнтерологу.
В клинике работает диагностическое отделение, где проводятся все виды исследований на оборудовании экспертного класса.
Правильная терапия возможна при тщательном обследовании, включающем:
При подозрении на сахарный диабет необходима консультация врача-эндокринолога.
Доктор окажет первую помощь при выраженном болевом синдроме, определит причины, назначит медикаментозную терапию, а если необходимо — оперативное лечение. В медицинском центре «Парацельс» обследование и лечение детей с заболеванием поджелудочной железы проводит врач педиатр, детский гастроэнтеролог.
Тактика лечения при заболеваниях поджелудочной сугубо индивидуальна и зависит от многих факторов, которые обязательно учитываются.
Лечение начинается с назначения диеты – сочетание продуктов и режима питания, для нормализации обмена веществ. Диета –важный пункт коррекции патологий.
Записаться на приём к врачу можно каждый день, без выходных, выбрав удобный для Вас способ:
Записаться к врачу по телефону:
Оставить заявку (мы перезвоним в ближайшее время)
С заботой о Вашем здоровье, Медицинский центр “Парацельс”
Как определить, что болит поджелудочная железа
Сегодняшний сумасшедший темп жизни нередко лишает нас, как нам самим кажется, возможности следить за своим здоровьем и вести правильный образ жизни. Мы питаемся фаст-фудом, готовим на скорую руку, часто едим жареное, а потом жалуемся, что болит поджелудочная железа. Мы питаемся фаст-фудом, готовим на скорую руку, часто едим жареное, а потом жалуемся, что болит поджелудочная железа. Эти боли могут быть ощутимы и в правом боку, и в левом, и даже на спине. Чаще всего панкреатиту сопутствуют и другие заболевания, возникшие на его фоне: сахарный диабет, гепатит, жировой гепатоз. Поэтому, при появлении болей поджелудочной железы проконсультируйтесь у врача-гастроэнтеролога и гепатолога, так как обязательно потребуется диагностика и лечение заболеваний печени. Сахарный диабет может стать причиной жирового гепатоза печени, что в запущенной форме может вызвать развитие цирроза.
Признаки болезни поджелудочной железы
Пока ничего не беспокоит, мы не задумываемся о том, где какой орган находится, какую он имеет форму, какие признаки свойственны какой болезни. Но все это становится актуальным, если появляются боли. Очень часто обычному человеку сложно распознать, какой орган нуждается в помощи, сигнализируя болью о своем бедственном положении. Однако есть признаки, помогающие сориентироваться в ситуации, несмотря на то, что иногда поджелудочная железа дает симптомы, похожие на остеохондроз и даже опоясывающий лишай.
Так как поджелудочная железа имеет вытянутую форму, то боли она может давать в различные места. При воспалении головки железы боли будут справа, в этом случае их нередко относят на счет печени, если воспалены остальные части поджелудочной, то боли в левом подреберье обеспечены. При остром панкреатите боли часто становятся опоясывающими и очень сильными. Перечислим основные симптомы, по которым можно определить, что болит именно поджелудочная:
При этом, если сесть на стул и наклониться вперед, то боли постепенно стихают. Эти признаки свойственны острому течению болезни, но есть еще и хроническая форма. В левом подреберье появляется постоянное чувство распирания, по утрам и после еды эта область болит. Также больного мучают диарея, бессонница, тошнота, сильная жажда; во рту ощущается горечь.
Когда болит поджелудочная, это основные симптомы. Если заметили у себя несколько признаков из этого перечня, немедленно обращайтесь к врачу, ведь только он может назначить необходимое обследование и лечение. Если на то, что болит поджелудочная железа, не обращать внимания, то со временем болезнь переходит в хроническую. При этом железа перестает вырабатывать гормоны, от которых зависит процесс пищеварения, а также инсулин, что приводит к диабету.
И еще одна характерная особенность: при панкреатите боли активизируются после еды, а если не есть, то становится легче. У больных могут появиться и признаки токсикоза, например, отвращение по отношению к некоторым продуктам.
Лечение острого воспаления поджелудочной железы предполагает госпитализацию, хронический панкреатит лечат в домашних условиях под наблюдением врача.
Панкреатит: причины, симптомы и лечение
В России панкреатит — один из наиболее популярных диагнозов. Им принято объяснять практически любую боль в животе, а нередко его «диагностируют» при УЗИ поджелудочной железы у человека без каких-либо симптомов. Разбираемся в тонкостях заболевания вместе с к. м. н., гастроэнтерологом GMS Clinic Алексеем Головенко.
Что такое панкреатит
Панкреатит — это воспаление поджелудочной железы. Этот орган выделяет в 12-перстную кишку (сразу за желудком) ферменты, помогающие пище перевариваться: например, амилазу (для расщепления углеводов) и липазу (для расщепления жиров). При сильном воспалении поджелудочной железы — остром панкреатите — клетки ее разрушаются и ферменты попадают в кровь. Поэтому при любой сильной боли в животе врачи определяют содержание амилазы в крови.
Острый панкреатит — болезненное и очень опасное заболевание. Симптомы его практически невозможно перетерпеть «на ногах»: это сильнейшая непроходящая боль под ложечкой и под левым ребром, которая часто отдает в спину (возникает так называемая опоясывающая боль). Человек с острым панкреатитом часто даже занимает особенное положение на кровати — лежит на левом боку, чтобы не усиливать боль движениями ребер при дыхании. У большинства людей с острым панкреатитом возникает сильная тошнота и рвота, любой прием пищи усиливает боль: ведь поджелудочная железа при приёме пищи начинает выделять ферменты, а это усиливает кровоток, а значит и боль. У многих людей поднимается температура тела.
Диагностика острого панкреатита — удел не столько гастроэнтерологов, сколько хирургов, поскольку интенсивность боли может быть такой же, как при аппендиците и другой «хирургической» патологии.
Как возникает острый панкреатит
Около 70% всех случаев острого панкреатита возникают или из-за отравления алкоголем, или из-за желчнокаменной болезни. Избыточное употребление алкоголя (даже без предыстории в виде алкоголизма) вызывает воспаление поджелудочной железы. По этой же причине люди, систематически злоупотребляющие выпивкой, имеют все шансы не только оказаться в больнице с тяжелым острым панкреатитом, но и долгие годы снова испытывать болевые приступы. Камень желчного пузыря тоже может вызвать панкреатит: проток, выносящий желчь из пузыря в 12-перстную кишку, сливается с протоком поджелудочной железы. Такая ситуация — билиарный панкреатит — требует экстренного вмешательства, например, для рассечения большого дуоденального сосочка: это место впадения протоков в кишку.
Острый панкреатит также может вызвать токсическое действие некоторых лекарств, травма железы при операции или высокое содержание жиров в крови. Крайне редко и, как правило, при наличии других похожих заболеваний поджелудочная железа воспаляется из-за избыточного действия на нее иммунной системы.
Какая бы ни была причина начала заболевания, острый панкреатит всегда сопровождается болью в животе. Предполагать этот диагноз, если от лекарства или какого-то продукта появилось недомогание, не стоит.
С острым панкреатитом разобрались. А хронический?
Если токсическое воздействие на поджелудочную железу не прекращается (например, человек продолжает злоупотреблять выпивкой) или орган был очень сильно поврежден при первом (остром) эпизоде панкреатита, боль возобновляется вновь и вновь.
При обострениях хронического панкреатита анализы крови могут оставаться нормальными. Зато со временем могут появляться внешние признаки, которые врачи обнаруживают, обследуя поджелудочную железу при помощи ультразвука (УЗИ), рентгена (КТ, или компьютерная томография) или магнитно-резонансного исследования (МРТ). Это сужения протоков поджелудочной железы, появление в ней уплотнений — кальцинатов, а также возникновение кист — пузырьков с жидкостью на месте погибшей ткани. Обследование при подозрении на хронический панкреатит проводят ещё с одной важной целью — не пропустить рак поджелудочной железы, который может вначале сопровождаться теми же симптомами.
При постоянно возобновляющемся воспалении поджелудочной железы со временем нарушается ее функция — выделение ферментов, переваривающих пищу. В результате человека беспокоит постоянное вздутие живота, диарея, а стул становится жирным (например, плохо смывается с унитаза). Это состояние — внешнесекреторную недостаточность — удобнее всего выявить, определяя содержание панкреатической эластазы (фермента поджелудочной железы) в стуле.
Как лечить хронический панкреатит
В целом смысл лечения хронического панкреатита — устранить боль. Для этого используют противовоспалительные препараты, например парацетамол. Часто людям с хроническим панкреатитом назначают ферменты. Увы, это далеко не всегда облегчает болевые ощущения. Раньше предполагалось, что добавление в пищу ферментов уменьшит нагрузку на поджелудочную железу — ей не придется выделять собственные ферменты. На деле все не так просто: секреторная (выделительная) активность железы зависит совсем от других веществ — гормонов, например секретина. На их продукцию больше влияет жирность пищи и регулярность ее приема, чем содержание в кишке ферментов-лекарств. Тем не менее ферменты при хроническом панкреатите обязательно назначают (нередко пожизненно), если появились признаки плохой секреции собственных ферментов (вздутие, жидкий стул). Ферменты всегда пьют непосредственно вместе с едой: «между ложками». По этой же причине неграмотно назначать приём ферментов «столько-то раз в день». Правильнее предупредить человека с заболеванием, что препарат следует носить с собой и принимать при любом употреблении пищи.
Диета при хроническом панкреатите облегчает течение заболевания, хотя точно определить список возможных продуктов с первого раза сложно. Однозначно нельзя употреблять разве что алкоголь, однако традиционно рекомендуют есть меньше жирной пищи и чаще перекусывать, отдавая предпочтение медленным углеводам — фруктам и овощам. Готовка исключительно на пару — не самый подтверждённый способ облегчить течение панкреатита, гораздо важнее не злоупотреблять очень пряной пищей. Грубо говоря, от куриной котлеты, пусть и прожаренной без обильного добавления приправ, вреда, скорее всего, не будет.
Если человек страдает алкоголизмом или курит, направить его к наркологу (курение само по себе не вызывает панкреатит, но учащает обострения). Если панкреатит случился из-за камней в желчном пузыре — удалить пузырь. Если в организме нарушен обмен жиров — проконсультироваться у кардиолога и подобрать лечение препаратами, снижающими уровень липопротеидов и триглицеридов, подобрать диету.
У большинства моих знакомых поставлен диагноз «панкреатит», но они не пьют спиртное и ни разу не попадали в больницу с сильным болями. Что не так?
Скорее всего, как и многим другим россиянам, диагноз панкреатита в такой ситуации поставили исключительно по результатам УЗИ. Грамотный специалист по ультразвуковой диагностике не станет устанавливать диагноз за терапевта, гастроэнтеролога или хирурга. Он только опишет изменения и предложит коллеге самому интерпретировать изменения поджелудочной железы. Нередко так называемые диффузные изменения поджелудочной железы становятся поводом поставить диагноз панкреатита человеку вообще без каких-либо симптомов. Это неправильно.
Да и у ультразвукового метода, как у любого способа диагностики, возможности не безграничны. При настоящем панкреатите предпочтение отдаётся магнитно-резонансной или эндоскопической холангиопанкреатографии. При этих методах получают очень точное изображение протоков поджелудочной железы.
Диффузные изменения поджелудочной железы чаще всего оказываются довольно безобидным накоплением в железе жировой ткани. При отсутствии типичных симптомов хронического панкреатита — изматывающей боли после еды у человека, уже перенёсшего когда-то острый панкреатит, такая ультразвуковая картинка должна всего лишь стать поводом проверить холестерин и, возможно, активнее бороться с избыточной массой тела. Кроме того, очень часто за хронический панкреатит принимают самые частые заболевания в гастроэнтерологии — функциональные расстройства, например синдром раздражённого кишечника. Это неопасное, но очень неприятное заболевание, при котором кишка становится слишком чувствительна к растяжению газом и пищей, реагируя спазмом (коликами). Очень часто такая функциональная боль (то есть боль, не связанная с воспалением или опухолью) возникает у людей, пребывающих в постоянном стрессе. Потому и лечение функциональной боли — это не только приём лекарств-спазмолитиков и других гастроэнтерологических препаратов, но и работа с психоэмоциональным состоянием: когнитивно-поведенческая психотерапия, увеличение физической активности и даже йога.