Как понять что фистула не работает
Проблемы с почками? Фистула. О чем должен знать пациент на гемодиализе?
Проблемы с почками? Фистула. О чем должен знать пациент на гемодиализе?
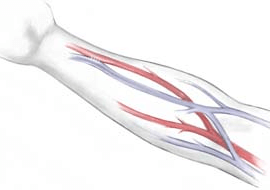
Если почка – второе сердце человека (так много функций выполняет этот орган), то для пациента на гемодиализе эту роль в какой-то степени выполняет фистула. Незнакомое для большинства людей слово означает «сосудистый доступ» — место, откуда берется значительное количество крови для очистки в аппарате «искусственная почка» и куда оно возвращается уже в очищенном от токсинов виде. Обычно это рука, предплечье, хотя при крайней необходимости могут быть и другие органы человека.
Так вот, нормальная работа организма подразумевает течение кровотока от сердца по артериям в капилляры, затем движение происходит по венам обратно. Артериовенозная фистула представляет собой искусственно созданное соустье артерии и вены, они «сшиваются» — в итоге кровь движется по сообщению между веной и артерией, минуя капиллярную сеть. Естественно, поток крови увеличивается, вена набухает – что дает возможность быстро перекачивать кровь посредством специальных игл.
— Можно ли обойтись без операции?
Операция по формированию фистулы считается несложной, если сосуды достаточно развиты и нет сопутствующих заболеваний, то она продлится минут 40. При этом пациент остается в полном сознании, операция проводится под местной анестезией.
Если же естественное формирование фистулы по каким-то причинам невозможно, то используются специальные сосудистые протезы – трубочки, заменяющие часть вены. Их можно пунктировать уже через сутки после операции. Фистулу, сформированную «естественным» путем, нужно беречь. Колоть в нее не рекомендуется по крайней мере месяц. Фистула должна «созреть», набухнуть кровью. Иначе искусственно созданное соустье артерии и вены может нарушиться, фистула «остановится».
— Готовьтесь к диализу заблаговременно
Учитывая значение фистулы для всей дальнейшей жизни диализного пациента, специалисты рекомендуют формировать фистулу заблаговременно, планово, за несколько месяцев до начала диализа. Это гарантирует многолетнюю работу фистулы и отсутствие дополнительных проблем на гемодиализе.
Правда, большая часть больных попадают на диализ слишком поздно — тогда, когда организм уже отравлен токсинами из-за плохо работающих почек и когда счет идет уже на недели, а то и дни. Поэтому им приходится срочно обеспечивать временный сосудистый доступ – через катетеры в центральных венах – подключичной или яремных, располагающихся на шее и уносящих кровь от шеи и головы.
— Почему она так шумит?
Новичка с только что сформированной фистулой узнать довольно легко – как правило, пациент то и дело ее «выслушивает». Для этого достаточно прижать прооперированную руку к уху. Этот пульсирующий, чуть свистящий звук трудно спутать с чем-то другим. Некоторым людям он напоминает шум работающих прессов или машин. Это перекачивается кровь по набухшим венам. Шум должен быть ритмичным и всегда одним и тем же. При любом изменении звука необходимо срочно показать лечащему врачу. А если вдруг шум пропал, срочно отправляйтесь в диализный центр – фистула могла остановиться, затромбироваться. Иногда тромбы удается убрать хирургическим путем или медикаментозно.
— Из истории создания фистулы
Не зря говорят, что все гениальное просто. Несмотря на кажущуюся простоту, идея создания артериовенозной фистулы не сразу пробилась среди других научных изобретений. В первые годы применения диализа ученым пришлось изрядно намучаться с этой проблемой. Поначалу в качестве сосудистого доступа использовали канюлю — трубку, которую хирургическим путем закрепляли, «приживляли» к сосудам пациента.
Началом эпохи хронического гемодиализа считается 1960 год, когда Белдингу Скрибнеру и Вейну Квинтону из американского города Чикаго удалось решить проблему долгосрочного сосудистого доступа. У них долговременный сосудистый доступ обеспечивался путем имплантации в лучевую артерию и подкожную вену двух тонкостенных тефлоновых трубок. Наружные концы шунта соединялись изогнутой тефлоновой трубкой, которая на время проведения гемодиализа удалялась, а к шунтам подключался гемодиализатор.
Следующим большим шагом была разработка операции (1970 г) по формированию артерио-венозной фистулы (нефрологи Чимино и Брешиа — авторство оспаривается), которая по настоящее время считается самым надежным видом сосудистого доступа.
В нашей стране первый гемодиализ больному с хронической почечной недостаточностью был проведен 4 марта 1958 года А.Пытелем и Н.Лопаткиным в урологической клинике 2-го Московского медицинского института на аппарате «искусственная почка».
— Несколько правил ухода за фистулой:
— Регулярно проверять ее функционирование, шум работы фистулы должен быть пульсирующим, равномерным.
— Максимально беречь руку с фистулой. Стараться не поднимать ею тяжести. Не заниматься силовыми видами спорта – единоборствами, упражнениями с тяжестями, отжиманиями от пола. Хотя разумные нагрузки нужны. В пору «созревания» фистулы врачи даже рекомендуют занятия с ручным эспандером (в виде обычного резинового кольца).
— Не спать и не лежать на руке с фистулой.
— Исключить часы, браслеты и другие украшения, одежду, сдавливающие руку, на которой установлен гемодиализный доступ.
— Не измерять артериальное давление на руке с фистулой. Все пункции, уколы лучше производить на другой руке.
— Область гемодиализного доступа должна содержаться в чистоте, исключающей, в том числе, лосьоны, кремы и прочую парфюмерию.
— Особое значение чистоте в день диализа. Перед сеансом рекомендуется мыть руку тёплой водой с мылом.
— Следить за артериальным давлением. Сильные скачки АД не лучшим образом сказываются на состоянии фистулы. Не стоит слишком быстро набирать вес в междиализный период.
— Любое кровотечение – повод для беспокойства. Если после сеанса гемодиализа кровь долго не останавливается, обязательно советуйтесь с врачом.
Как понять что фистула не работает
Если почка – второе сердце человека (так много функций выполняет этот орган), то для пациента на гемодиализе эту роль в какой-то степени выполняет фистула. Незнакомое для большинства людей слово означает «сосудистый доступ» — место, откуда берется значительное количество крови для очистки в аппарате «искусственная почка» и куда оно возвращается уже в очищенном от токсинов виде. Обычно это рука, предплечье, хотя при крайней необходимости могут быть и другие органы человека.
Так вот, нормальная работа организма подразумевает течение кровотока от сердца по артериям в капилляры, затем движение происходит по венам обратно. Артериовенозная фистула представляет собой искусственно созданное соустье артерии и вены, они «сшиваются» — в итоге кровь движется по сообщению между веной и артерией, минуя капиллярную сеть. Естественно, поток крови увеличивается, вена набухает – что дает возможность быстро перекачивать кровь посредством специальных игл.
— Можно ли обойтись без операции?
Операция по формированию фистулы считается несложной, если сосуды достаточно развиты и нет сопутствующих заболеваний, то она продлится минут 40. При этом пациент остается в полном сознании, операция проводится под местной анестезией.
Если же естественное формирование фистулы по каким-то причинам невозможно, то используются специальные сосудистые протезы – трубочки, заменяющие часть вены. Их можно пунктировать уже через сутки после операции. Фистулу, сформированную «естественным» путем, нужно беречь. Колоть в нее не рекомендуется по крайней мере месяц. Фистула должна «созреть», набухнуть кровью. Иначе искусственно созданное соустье артерии и вены может нарушиться, фистула «остановится».
— Готовьтесь к диализу заблаговременно
Учитывая значение фистулы для всей дальнейшей жизни диализного пациента, специалисты рекомендуют формировать фистулу заблаговременно, планово, за несколько месяцев до начала диализа. Это гарантирует многолетнюю работу фистулы и отсутствие дополнительных проблем на гемодиализе.
Правда, большая часть больных попадают на диализ слишком поздно — тогда, когда организм уже отравлен токсинами из-за плохо работающих почек и когда счет идет уже на недели, а то и дни. Поэтому им приходится срочно обеспечивать временный сосудистый доступ – через катетеры в центральных венах – подключичной или яремных, располагающихся на шее и уносящих кровь от шеи и головы.
— Почему она так шумит?
Новичка с только что сформированной фистулой узнать довольно легко – как правило, пациент то и дело ее «выслушивает». Для этого достаточно прижать прооперированную руку к уху. Этот пульсирующий, чуть свистящий звук трудно спутать с чем-то другим. Некоторым людям он напоминает шум работающих прессов или машин. Это перекачивается кровь по набухшим венам. Шум должен быть ритмичным и всегда одним и тем же. При любом изменении звука необходимо срочно показать лечащему врачу. А если вдруг шум пропал, срочно отправляйтесь в диализный центр – фистула могла остановиться, затромбироваться. Иногда тромбы удается убрать хирургическим путем или медикаментозно.
— Из истории создания фистулы
Не зря говорят, что все гениальное просто. Несмотря на кажущуюся простоту, идея создания артериовенозной фистулы не сразу пробилась среди других научных изобретений. В первые годы применения диализа ученым пришлось изрядно намучаться с этой проблемой. Поначалу в качестве сосудистого доступа использовали канюлю — трубку, которую хирургическим путем закрепляли, «приживляли» к сосудам пациента.
Началом эпохи хронического гемодиализа считается 1960 год, когда Белдингу Скрибнеру и Вейну Квинтону из американского города Чикаго удалось решить проблему долгосрочного сосудистого доступа. У них долговременный сосудистый доступ обеспечивался путем имплантации в лучевую артерию и подкожную вену двух тонкостенных тефлоновых трубок. Наружные концы шунта соединялись изогнутой тефлоновой трубкой, которая на время проведения гемодиализа удалялась, а к шунтам подключался гемодиализатор.
Зачем нужна фистула
Your fistula is your lifeline and you can play an active role in keeping it in good condition. There are many things you can do in your daily life as well as during treatment to contribute to your long-term well-being and to make sure dialysis can be performed without complications. All of them are simple – just let them become a part of your daily routine.
Of course every patient’s fistula is different and may require different care. Please discuss with your healthcare team what is right for you – we are here to give you all the advice and support you may need.
Зачем нужна фистула
Наши кровеносные сосуды не в полной мере приспособлены, чтобы создавать достаточный постоянный кровоток для проведения диализа. Существуют кровеносные сосуды двух типов: вены и артерии. Вены располагаются непосредственно под кожей, и нередко их можно увидеть невооруженным взглядом. В вены легко можно ввести иглу, но кровоток в них слишком слаб для проведения диализной терапии.
В артериях кровь течет под большим, чем в венах, давлением, но они спрятаны гораздо глубже под кожей и труднодоступны для введения иглы. Кроме того, для артерий характерны выраженная пульсация и высокое кровяное давление, что затрудняет проведение диализа. По этим причинам нам необходим особый кровеносный сосуд, который мы называем фистулой.
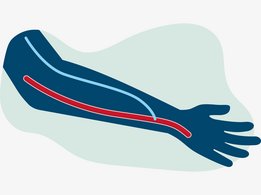
Фистула формируется в ходе кратковременного хирургического вмешательства, во время которого артерия присоединяется к вене – именно поэтому фистула называется «артериовенозной». Фистулы, как правило, размещаются на предплечье. Специально созданный кровеносный сосуд сочетает в себе свойства артерий и вен: течение крови и ее давление здесь выше, чем в вене, при этом сосуд имеет прощупываемую пульсацию, подобную той, которую можно ощутить, прикоснувшись к артерии.
По мере созревания диаметр этого сосуда растет, что облегчает введение иглы, параллельно увеличивается толщина стенки фистулы. Этот «процесс созревания» обычно занимает от двух до шести недель. По завершении созревания фистулу можно пунктировать, так как она позволяет получить большое количество крови для очищения в системе экстракорпорального кровообращения, обеспечивая эффективность гемодиализа.
Осложнения на процедурах гемодиализа
Средняя продолжительность жизни больных, находящихся на программном гемодиализе составляет более 10−15 лет. Имеются случаи, когда пациенты проживали более 20-ти лет. В любом случае, проведение гемодиализа представляет собой серьезную процедуру и сопряжено с развитием ряда осложнений. Все они условно разделяются на ранние и поздние. Первые связанны с самой процедурой гемодиализа. Вторая группа осложнений является результатом течения хронической почечной недостаточности. Так же к последней категории можно отнести осложнения, возникающие после нескольких лет проведения процедур.
Снижение артериального давления или гипотензия. Возникает у каждого третьего пациента на первом году проведения процедур. Возникает в результате снижения объема циркулирующей крови по причине быстрого удаления жидкости из крови, что приводит к понижению АД.
Лихорадка и озноб. Могут возникать вследствии бактериальных инфекций у диализных больных, наблюдаются чаще, чем в общей популяции, прогрессируют быстрее, разрешаются медленнее.
Бактериальные инфекции могут быть связаны с сосудистым доступом. Источником бактериемии в 50-80% случаев являются инфекции временного сосудистого доступа (имеет значение время использования катетера). Могут быть инфекции постоянных сосудистых доступов (частота инфицирования AV-фистул ниже, чем AV-протеза).
Также лихорадка может быть обусловлена пирогенными реакциями.
Неврологические расстройства: нарушение равновесия, головокружения вплоть до тошноты и рвоты. Возникают как результат колебаний артериального давления.
Синдром водно-электролитных нарушений: слабость, головные боли, тошнота, судороги.
Аллергические реакции на диализирующий раствор и применяемые во время процедуры антикоагулянты.
Острый гемолиз и развитие анемии.
У больных на гемодиализе (ГД) имеется множество причин возникновения кожного зуда. Накопление в крови уремических токсинов, контакт с синтетическими материалами во время процедуры ГД, использование значительного количества медикаментов, кожные изменения, склонность к инфекциям, частые психические нарушения создают фон для появления уремического зуда.
Кожный зуд является частым осложнением течения хронической почечной недостаточности и диализной терапии. Существует множество возможных причин развития зуда. Вследствие этого зачастую невозможно определить, какой фактор или группа факторов являются пусковыми.
2.Реакция на диализатор
3.Уремическая (смешанная) полинейропатия
5.Аллергия на медикаменты(гепарин)
6.Хронический гепатит с холестатическим компонентом
Основой лечения кожного зуда является моделирование адекватной диализной программы, строгое соблюдение гипофосфатной диеты и рекомендаций по медикаментозной коррекции нарушений кальций-фосфорного обмена, исключение из терапии медикаментов, являющихся возможной причиной лекарственной аллергии. Кроме того, нельзя забывать о лечении сопутствующей соматической патологии и кожных заболеваний различной этиологии.
Патогенез развития связан с дисфункцией субкортикальных областей мозга, с нарушением обмена железа и дофамина. Также могут играть роль анемия,гиперфосфатемия и психологические факторы.
Все эпизоды синдрома «беспокойных ног» делятся на две группы, в зависимости от причины возникновения. Соответственно им выделяют:
первичный (идиопатический) синдром беспокойных ног;
вторичный (симптоматический) синдром беспокойных ног.
Вторичный синдром «беспокойных ног» является следствием ряда соматических и неврологических заболеваний, устранение которых ведет к исчезновению симптомов. Среди таких состояний чаще встречаются:хроническая почечная недостаточность (до 50% всех ее случаев сопровождаются синдромом беспокойных ног);анемия из-за дефицита железа в организме; сахарный диабет; недостаточность некоторых витаминов (В1, В12, фолиевой кислоты) и микроэлементов (магния); амилоидоз; ревматоидный артрит; криоглобулинемия; болезни щитовидной железы;алкоголизм;нарушение кровоснабжения нижних конечностей (как артериальные, так и венозные проблемы); радикулопатии; рассеянный склероз; опухоли и травмы спинного мозга.
Терапия вторичного СБН базируется на лечении причинного заболевания.
Инфекционные. Гепатиты и некоторые другие неспецифические инфекции.
Обменные нарушения. Среди них на первом месте стоит развитие амилоидоза почек.
Анемия. Как результат отсутствия в крови эритропоэтина, который в норме вырабатывается почками.
Развитие артериальной гипертензии. Артериальная гипертензия у диализных больных наблюдается очень часто: более чем у 80% перед началом терапии диализом, у 60% больных, длительно находящихся на гемодиализе, у 30% больных на перитонеальном диализе. Причины АГ при этом следующие:
задержка натрия и воды вследствие снижения почечной экскреции;
наличие артериовенозной фистулы у больных на гемодиализе и обусловленное этим состояние гиперциркуляции;
анемия и связанное с этим повышение сердечного выброса;
активация симпатоадреналовой системы;
повышение уровня эндогенных вазоконстрикторных факторов (эндотелина-1, адреномедуллина, ингибиторов Nа+K+-АТФазы) и снижение уровня вазодилататоров (NO, сосудорасширяющих простагландинов);
увеличение содержания внутриклеточного кальция вследствие избытка паратиреоидного гормона;
ночная гипоксемия, апноэ во сне.
Вместе с тем, это не означает, что все перечисленные осложнения должны в обязательном порядке быть у каждого пациента. Современные аппараты «искусственная почка», квалифицированный персонал позволяют проводить процедуры гемодиализа наиболее физиологично и с минимальными осложнениями.
Как понять что фистула не работает
На сегодняшний день остается актуальной проблема сосудистого доступа для гемодиализа у пациентов, страдающих хронической болезнью почек, терминальной стадии. Из года в год этих пациентов становится больше. Это связано не только с улучшением возможности проведения процедуры программного гемодиализа (ГД), но и с расширением доступности его проведения для пациентов. В Республике Башкортостан в 2018 году насчитывался 31 центр амбулаторного гемодиализа, где 894 пациента получали ГД. Обеспеченность заместительной почечной терапией (ЗПТ) в Республике Башкортостан (РБ) составляет 315 пациентов на 1 000 000 населения (население в РБ 4051000). В 2018 г. в России 34716 пациентов находились в листе ожидания трансплантации почки, из них 94,8% получают заместительную почечную терапию методом программного гемодиализа. На данный момент необходимость в проведении ГД составляет в развитых странах в среднем 70-120 случаев на 100 000 человек в год. В Российской Федерации в 2018 г. – 32915 пациентов получали ГД, что примерно составляет 26 пациентов на 100 000 человек. В среднем по РФ 84,3% больных в качестве сосудистого доступа имели нативную артериовенозную фистулу (АФВ).
Качество жизни пациентов, находящихся на ЗПТ, зависит от множества факторов, но определяющими, помимо причин, влияющих на снижение самооценки пациентами их состояния, обусловленных собственно процедурами программного ГД, являются осложнения [1]. Выявление осложнений постоянного сосудистого доступа (ПСД) для гемодиализа является важной задачей поддержания его функционирования. В случае несвоевременной хирургической коррекции осложнений ПСД, может привести к его утрате.
Важным условием успешности лечения больных на гемодиализе является выбор оптимального ПСД и поддержание адекватно функционирующего доступа к кровотоку на протяжении всей жизни больного. Правильное использование, уход и современная хирургия позволяют сохранять ПСД длительное время, снижая число осложнений и способствуя повышению выживаемости данной категории больных [2]. При выявлении осложнения сосудистого доступа требуется госпитализация пациентов для возможного восстановления доступа, а это зачастую связано с тем, что пациенту приходится пропускать плановые циклы ГД или требуется установка временного катетера в центральные вены для его проведения. При подготовке дизайна использованы рекомендации для наблюдательных исследований STROBE [3; 4].
Цель исследования: изучить эпидемиологию развития осложнений постоянного сосудистого доступа для гемодиализа и определить возможные пути их предотвращения у пациентов с хронической болезнью почек, терминальной стадии на программном гемодиализе.
Материалы и методы исследования
Проведено поперечное (одномоментное) исследование (cross-sectionalstudies) обсервационного типа.
Критерии включения: пациенты, находящиеся на заместительной почечной терапии методом программного гемодиализа и имеющие сосудистый доступ на верхней конечности в виде нативной артериовенозной фистулы с развившимся осложнением (кровотечение, инфекция, синдром венозной гипертензии, синдром обкрадывания, локальные неврологические нарушения, тромбоз, стеноз, ложная или истинная аневризма постоянного сосудистого доступа для гемодиализа).
Критерии исключения: пациенты, имеющие сосудистый доступ для гемодиализа в виде синтетического протеза, у которых процедура гемодиализа проводится через туннельный перманентный катетер или не туннелированный центральный венозный катетер; возраст менее 18 лет.
Исследование проводилось на базе отделения кардиохирургии ГБУЗ «ГКБ № 21» г. Уфы, ФГБОУ ВО «Башкирский государственный медицинский университет», амбулаторного центра гемодиализа ООО «Агидель» Республики Башкортостан.
Основой для составления базы данных была систематизированная информация об оперативных вмешательствах, полученная из региональной информационно-аналитической медицинской системы (РИАМС) «ПроМед». Генеральная совокупность 894 пациента (в РБ на 2018 г. получают ЗПТ).
Методы регистрации исходов
При комплексном обследовании проводили сбор жалоб, анамнеза заболевания, анализ выполненных оперативных вмешательств по поводу сосудистого доступа для гемодиализа, определяли длительность функционирования ПСД (до первой повторной госпитализации), фиксировали основное заболевание, ставшее причиной ХБП терминальной стадии, какое осложнение развивалось при повторной госпитализации.
Размер выборки включал пациентов из генеральной совокупности с учетом обеспечения репрезентативности. Отбор пациентов был произведен из случаев повторной госпитализации за период с 2016 по 2020 г. в отделение кардиохирургии ГКБ № 21 г. Уфа.
Результаты исследования и их обсуждение
Объекты (участники) исследования
Всем 215 (100%) пациентам была ранее сформирована нативная артериовенозная фистула на предплечье.
Все пациенты в послеоперационном периоде на этапе госпитализации получали профилактическую дозировку Гепарина п/к (5000 ЕД 3 раза в сутки). После выписки, на амбулаторном этапе был рекомендован прием пероральных антикоагулянтов (ПОАК) в профилактической дозировке (Апиксабан – 2,5 мг 2 раза в сутки, Ривароксобан – 10 мг 1 раз в сутки) с целью предупреждения раннего тромбоза АВФ в течение 1 месяца или до начала использования доступа для гемодиализа. В случае невозможности приема ПОАК рекомендован прием антиагрегантов в дозировке 75 мг в сутки однократно.
Основными причинами хронической почечной недостаточности терминальной стадии являлись сахарный диабет (28,4%), хронический гломерулонефрит (21,9%), пиелонефрит (15,3%) и поликистозная болезнь почек (12,6%) (табл. 1).
Распределение пациентов по основному заболеванию, которое стало причиной ХБП терминальной стадии
Число пациентов (n=215)
Поликистозная болезнь почек
Геморрагическая лихорадка с почечным синдромом
Основные результаты исследования
Основные причины осложнений, явившиеся основанием для повторной госпитализации, и клинические проявления представлены в таблице 2.
Частота выявления осложнений ПСД и их клинические проявления
Болезненное уплотнение в области тромбоза, отсутствие «сосудистой трели» доступа
Определения слабой «сосудистой трели», низкая скорость кровотока по ПСД
Диффузное увеличение ПСД в местах постоянных пункций, возможны признаки кровотечения, изъязвления, инфекции
Бледная/синяя кисть, боли при проведении гемодиализа, изъязвления, некроз
Местные признаки инфекции
Основной причиной повторной госпитализации пациентов явилось развитие тромбоза ПСД, выявлен в 87,4% случаев (у 188 пациентов).
Всем пациентам проведена операция по восстановлению ПСД, структура оперативных вмешательств представлена в таблице 3.
Структура оперативных вмешательств при осложнении ПСД
Формирование АВФ в нижней трети предплечья
Формирование АВФ в средней трети предплечья
Формирование АВФ в верхней трети предплечья
Другое оперативное вмешательство
В результате проведенного сравнительного анализа выявлено, что в случае развития осложнения, со стороны постоянного сосудистого доступа, при проведении оперативного вмешательства, отмечалась постепенная проксимализация уровня формирования АВФ с нижней трети (35,4%) к верхней трети (6,5%). При осложнении ПСД среди повторных оперативных вмешательств имелся относительно высокий уровень проведения тромбэктомий (15,3%) и реконструкций ПСД (15,8%).
Для определения зависимости осложнения от основного заболевания, ставшего причиной ХБП терминальной стадии, взят тромбоз ПСД (87,4%) как основное осложнение гемодиализного доступа.
Распространенность тромбоза среди осложнений у пациентов при повторной госпитализации составила 87,4% (95% CI: 82,3-91,2%).
Оценка возможной связи возникновения тромбоза в зависимости от основного заболевания представлена в таблице 4.
Частота развития тромбоза при определенном основном заболевании
Поликистозная болезнь почек
Геморрагическая лихорадка с почечным синдромом
В литературе приводятся данные о частоте тромбозов АВФ, о т 4 до 16% ежегодно [5; 6]. Тромбоз – самое частое осложнение, нарушающее работу сосудистого доступа, возникающее как в раннем, так и отдаленном периоде. Ретроспективное исследование А. Korn с соавт. у 291 пациента с АВФ с 5 (1,7%) случаями тромбоза в раннем и позднем послеоперационном периоде выявило как достоверный фактор риска развития тромбоза предшествующую операцию и интраоперационные осложнения [7]. Проспективное когортное исследование D.G. McGrogan включало 86 пациентов. Одна операция по формированию фистулы была выполнена 62 пациентам, из них 24 пациента после первой операции в раннем послеоперационном периоде нуждались в повторной операции. Значимым фактором риска был малый диаметр отводящей вены. Ретроспективное исследование Y. Kinoshita (n = 91) 8 больных с сопутствующим онкологическим заболеванием и 83 пациентов контрольной группы выявило высокий риск тромбоза АВФ у онкологических больных (50% против 10,8%) в течение 30 дней после операции. Р. Ravani и соавт. выявлены неинфекционные осложнения сосудистого доступа, представленные в основном тромбозом (n = 1 772; 85%), тогда как инфекционные осложнения у 8,9 (54,2%) пациентов состояли из инфекций местного доступа (n = 331; 61%) и сепсиса или бактериемии (n = 211; 39%) [8].
Заключение
Частой причиной ранней дисфункции сосудистого доступа для гемодиализа является ее тромбоз. Вне зависимости от техники формирования анастомоза используемых сосудов, анатомической зоны, использования протезов, вариантов контроля за состоянием работы фистулы, процент тромбозов остается на уровне 30% в течение первого года (от 1,7% до 56,1% при наличии факторов риска), по данным различных авторов. Считаем, что приоритет за формированием нативных артериовенозных фистул на не доминантном предплечье пациента.
Важным остается обучение среднего медицинского персонала раннему выявлению проблем сосудистого доступа. Использование классических методов пункции сосудистого доступа по типу: модель «веревочной лестницы» и метод чередующих участков [11]. Контроль за методом пункции остается за врачом амбулаторного центра гемодиализа [12].
Наш опыт показывает применение пероральных антикоагулянтов у пациентов на заместительной почечной терапии для профилактики развития венозных тромбоэмболических осложнений как безопасный и эффективный метод. Применение пероральных антикоагулянтов у пациентов после проведения реконструктивных операций на сосудистый доступ возможно, эффективно (отсутствие раннего тромбоза сосудистого доступа) [13]. Но обязателен контроль риска кровотечения и обязательно соотношение риска и пользы при применении.
Проведение тромбэктомии из сосудистого доступа и возможная реконструкция в раннем периоде развития осложнения (1-2 сутки) показывает положительные результаты [14]. Предоставляет возможность пациентам продолжать гемодиализ через сосудистый доступ, в течение суток после восстановления, без необходимости установки катетера в центральные вены. С целью ранней профилактики тромбоза постоянного сосудистого доступа возможно применение пероральных антикоагулянтов в профилактических дозировках [15], но необходимо вести контроль риска кровотечения и убедиться в безопасности применения для конкретного пациента.
На сегодняшний день остаются не решенными до конца вопросы о способах ранней профилактики осложнений сосудистого доступа для гемодиализа как на этапе первичного формирования артериовенозной фистулы, так и при ее использовании уже в амбулаторных центрах при проведении процедуры программного гемодиализа.