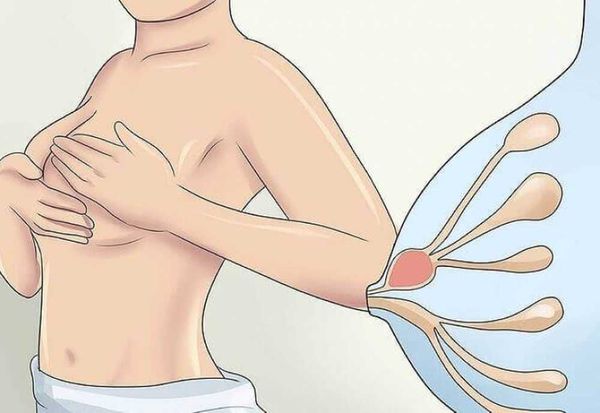
Как понять что грудь пустая после сцеживания
Как понять что грудь пустая после сцеживания
Очень часто мы, консультанты, сталкиваемся с последствиями не просто грубого, а порой даже жестокого обращения с таким нежным и требующим деликатности органом, как женская грудь. Сколько раз приходилось слышать фразы вроде «Когда меня расцеживали, это было больнее, чем рожать», «Я закусывала полотенце, от боли темнело в глазах», «А через сколько дней после сцеживания должны пройти синяки?». У меня внутри все съеживается, когда я представляю, через что прошли эти кормящие мамы. А самое обидное, что без этой ужасной боли, и без этой травмы для груди можно было бы обойтись. И именно об этом я сейчас расскажу: когда нужно сцеживание, когда нужно расцеживание, и почему больно быть не должно.
Нужно ли сцеживаться всем кормящим мамам?
К сожалению, довольно часто еще можно встретить устаревшие рекомендации о регулярных сцеживаниях для всех кормящих мам. Женщин обязуют сцеживать грудь до последней капли после каждого кормления, стращая их то маститом, то пропаданием молока. На самом деле, большинству кормящих мам сцеживания совсем не нужны, и вполне реально выкормить ребенка, ни разу не прибегая к сцеживаниям. Вот смотрите:
Почему сцеживаться после кормлений вредно?
А теперь давайте посмотрим, что же происходит с мамами, которые принимают решение сцеживаться после каждого кормления.
Любой хороший консультант по грудному вскармливанию знает, как работать с гиперлактацией, и сможет помочь вам, если вы попали в эту печальную ситуацию.
Но все-таки иногда сцеживание нужно
Во всех ситуациях, где нужно разовое расцеживание, подойдет только грамотное ручное сцеживание, при котором без боли и травмирования нежной молочной железы получится сцедить молоко отовсюду, где оно скопилось и отток затруднен. Молокоотсос хорошо сцеживает лишь из тех участков молочной железы, где молоко легко проходит, и нет никаких затруднений. Умелое ручное сцеживание поможет как раз в тех случаях, когда есть препятствия для продвижения молока по протокам к соску.
Секрет безболезненного эффективного сцеживания руками
А теперь самое главное о сцеживании. Чтобы сцеживание не навредило, чтобы на груди не было синяков и отеков из-за неправильного обращения с грудью, чтобы во время сцеживания вам не нужно было глотать слезы и кусать полотенце, нужно всего-навсего сцеживать, не задевая железистую ткань.

Но к сожалению, наш опыт показывает, что при серьезных проблемах с грудью женщине часто бывает тяжело расцедиться самой из-за плохого общего самочувствия. Поэтому самое важное, это чтобы вы знали, в каких именно случаях сцеживание необходимо, и что в любом из этих случаев оно должно быть безболезненным или вполне терпимым.
Что в результате расцеживания?
После расцеживания кормящей маме обычно становится намного легче. Как правило, снижается повышенная температура, уменьшается болезненность, облегчается дальнейшее кормление грудью. Но это не означает, что грудь стала как новенькая, будто проблемы и не было. Нормально, когда остается легкая болезненность, небольшая отечность, небольшое уплотнение на месте бывшего застоя. В большинстве случаев с помощью расцеживания удается наладить нормальный отток молока из проблемных областей, создать там движение молока по протокам. Обычно все последствия нарушений опорожнения окончательно проходят в течение 1-2 суток при выполнении мамой правильных действий.
В редких и особенно сложных случаях, таких, как закупорка протока, бывает нужно два-три расцеживания с частым кормлением грудью между ними. Помимо расцеживания, в этой ситуации помогают противоотечные меры (например, прохладные компрессы), и лимфодренажный массаж.
Лучше один раз увидеть!
Мы, как никто, знаем, что многие вещи гораздо проще показать, чем объяснить, как это сделать. Именно поэтому мы регулярно проводим семинары по обучению безболезненному эффективному сцеживанию, на которые приглашаем кормящих мам с малышами, начинающих консультантов и желающих улучшить свои навыки врачей и медсестер. Кроме того, можно пригласить на дом консультанта, чтобы консультант обучил вас эффективно и безболезненно сцеживать именно вашу грудь.
Ирина Шаповалова,
консультант по грудному вскармливанию Мама-Сити,
куратор курса обучения консультантов проГВ.
Как правильно сцеживать и хранить грудное молоко
Содержание статьи
Зачем его сцеживать?
Если у вас здоровый новорожденный и нет противопоказаний, вы способны кормить его грудью.
Трудности c грудным вскармливанием могут возникнуть, если
Во всех этих случаях сцеживание помогает сохранить или наладить грудное вскармливание.
Как часто сцеживаться?
Чтобы сохранить или увеличить лактацию, сцеживайтесь регулярно. Чем чаще вы опустошаете грудь, – тем больше у вас будет молока. Оно образуется «под запрос». Это регулируют 2 гормона: пролактин и окситоцин.
Первый «спускает план» молочной железе по молоку в зависимости от того, сколько потребовалось в прошлый раз. Окситоцин позволяет накопившемуся молоку вытекать из груди, реагируя на потягивание сосков, – это называют рефлексом окситоцина.
Как просигнализировать своему телу, сколько нужно создать питания для ребенка?
Если молока не хватает, первые несколько дней сцеживайтесь каждый час. Потом сцеживаться нужно так часто, как хотел бы есть ребенок: обычно каждые 2-3 часа. Такой режим подходит и для сохранения лактации. Ночью можно сделать перерыв на 4-6 часов.
Сколько времени можно использовать сцеженное молоко? Загляните в таблицу. Она относится к молоку, собранному в стерильную емкость. На емкости напишите дату сбора.
Сколько хранится сцеженное грудное молоко и как правильно его хранить
Тиунова Елена
К.М.Н, врач-педиатр высшей категории, врач-диетолог
“Вылейте грудное молоко после сцеживания, если во время кормления грудью вам назначили лекарства противопоказанные при грудном вскармливании.”
Как сцеживаться правильно: начало
Чтобы выделялось достаточно молока, и оно было полноценным, потребуется около 20 минут на одно сцеживание. Сначала убедитесь, что рядом стерильная бутылочка для сцеженного молока и молокоотсос (если решили использовать его). Вымойте руки с мылом. Теперь вызовите рефлекс окситоцина.
Как скорее стимулировать прилив молока без ребенка?
Если вас огорчает, что теперь вам нужно сцеживать молоко, найдите поддержку. Ею станет человек, который выслушает и приободрит вас. Расстроенное состояние тоже мешает свободному притоку молока: позаботьтесь о вашем хорошем настроении. В любом случае вы делаете для малыша все, что в ваших силах.
Итак, вы почувствовали прилив молока. Теперь приступайте к сцеживанию молока в бутылочку. Выполняйте правила сцеживания молока, – и вам не будет больно. При мастите возможны неприятные ощущения, которые связаны с самим воспалением.
Это важно!
Сцеживание грудного молока руками дает примерно такие же результаты, что и с помощью молокоотсоса. Что лучше – зависит от ваших ощущений и удобства именно для вас.
Как сцедить молоко руками
Итак, вы вымыли руки с мылом и чувствуете прилив. Что дальше:
Как сцеживать молокоотсосом
Вам некомфортно сцеживаться руками? Используйте молокоотсос:
Типы молокоотсосов, их преимущества и недостатки
Учиться сцеживать молоко требует терпения и времени. ВОЗ рекомендует всем молодым мамам научиться хотя бы ручному сцеживанию. Так вы позаботитесь о лучшем питании для малыша при любых обстоятельствах.
Мало молока – мифы и реальность грудного вскармливания
Статья написана по материалам лекции «Секреты успеха грудного вскармливания», которая прошла рамках Всемирной недели грудного вскармливания и проекта «Кормим грудью вне дома».
Спикер: ведущий лектор образовательного проекта «Школа для будущих мам», сертифицированный консультант по грудному вскармливанию и счастливая мама троих деток Шабельникова Инна.
Генеральным партнером проекта выступил бренд товаров для мам и малышей Philips Avent. В линейке Philips Avent помимо молокоотсосов и бутылочек есть целый ряд удобных аксессуаров, которые помогут кормящей маме чувствовать себя лучше и получать удовольствие от кормления грудью.
В груди мало молока – малыш не наедается. Подобные мысли нередко посещают молодых мамочек. Младенец не может сказать, достаточно ли ему питания, вот мама и беспокоится. По статистике, большинство мамочек, которые заканчивают кормить грудью раньше, чем собирались, делают это именно из-за идеи, что их ребенку одной груди недостаточно. Вместе с тем, определить хватает ли малышу еды не сложно.
Признаки того, что в груди мало молока
Если малыш не удовлетворен после кормления грудью, часто плачет, через короткий промежуток времени требует маму опять, обеспокоиться его состоянием конечно стоит, но это не обязательно голод. Возможно у малыша сильно развит сосательный рефлекс или ему необходим более тесный тактильный контакт с мамой.
Отказываться от груди малыш также может по причине слабости или плохого самочувствия. Еще одной причиной для маминого беспокойства является отсутствие или малое количество молока при сцеживании. Напомним, что избыточное количество молока вырабатывается только в самом начале лактации, со временем организм мамы производит молочка примерно столько, сколько съедает малыш.
Достоверными признаками нехватки молока можно считать следующие:
При наличии данных факторов можно заключить, что ребенку не хватает молока. Но и это не повод завершать ГВ или вводить прикорм. Мама может стимулировать лактацию, чаще прикладывая малыша к груди или сцеживаясь. Ведь чем больше выделяется из груди, тем больше молока образуется.
Почему пропадает молоко
Снижение количества грудного молока может быть обусловлено такими факторами как:
О правильном и неправильном прикладывании к груди
Ниже приведены признаки правильного и неправильного прикладывания. Мама, которая понимает, что действует верно, не будет переживать по поводу того, что у нее мало молока.
Слишком мало молока? Как увеличить выработку молока
Многих мам беспокоит недостаточная выработка молока, но узнать, действительно ли молока мало, не всегда просто. Прочитайте нашу статью, чтобы понять, действительно ли это так, и что с этим можно сделать.
«Достаточно ли у меня молока?» — вопрос, которым часто задаются молодые мамы. Если Ваш малыш здоров и хорошо растет, нет причин для беспокойства. Однако если Вы все же беспокоитесь о выработке молока, лучше как можно раньше проконсультироваться со специалистом. Если все в порядке, он сможет Вас успокоить. К тому же, Вы не станете напрасно кормить ребенка смесью, из-за которой выработка молока может действительно снизиться.
Причины недостатка молока
У некоторых мам не вырабатывается достаточное количество грудного молока в силу медицинских причин, к которым относятся:
Если у Вас имеется хотя бы одно из перечисленных состояний, обратитесь к консультанту по грудному вскармливанию или наблюдающему врачу.
Как происходит выработка молока
С приходом молока грудь начинает работать по принципу спроса и предложения. Каждый раз после ее опорожнения, будь то кормление ребенка или сцеживание, молока будет вырабатываться еще больше.
Именно поэтому выработка молока может сократиться, если Вы будете давать ребенку смесь — Ваш организм не получит сигнала вырабатывать больше молока, потому как оно будет оставаться.
Признаки того, что ребенок не получает достаточно молока
Несмотря на то, что низкая выработка молока встречается довольно редко, в первые несколько недель малыш может испытывать трудности с питанием, но по другим причинам. Возможно, Вы кормите его недостаточно часто или с недостаточной продолжительностью, особенно если Вы стремитесь придерживаться определенного графика. Возможно, ребенок неправильно захватывает грудь, или у него есть особенности, которые затрудняют прием молока.
Следующие признаки указывают на то, что малыш получает недостаточно молока:
Заблуждения относительно недостатка молока
Новорожденные обычно питаются очень часто, около 10–12 раз в сутки или каждые два часа. Это вовсе не означает, что им не хватает молока. Не забывайте, что кормление для малыша — это еще и комфорт, поэтому трудно сказать, сколько молока съедает ребенок при каждом кормлении, так как его количество может различаться.
У Вас достаточное количество молока, даже если:
Что делать при недостаточной выработке молока
Если Вы подозреваете, что Вашему малышу не хватает молока, обратитесь к консультанту по грудному вскармливанию или наблюдающему врачу. Он определит, достаточно ли у Вас молока, и проверит, как ребенок захватывает грудь и получает ли он достаточное количество молока. Возможно, он также предложит изменить позу для кормления или способ прикладывания малыша к груди, чтобы облегчить этот процесс.
Попробуйте также чаще прижимать малыша к себе, чтобы увеличить контакт кожа к коже, до и во время кормления. Это стимулирует выработку гормона окситоцина, который способствует приливу молока. Применяйте техники релаксации, такие как прослушивание любимой успокаивающей музыки, чтобы снизить тревожность, негативно влияющую на выработку молока. 8
При должной поддержке у большинства мам с недостаточной лактацией получается кормить своих малышей грудным молоком хотя бы частично, а некоторым удается нормализовать выработку.
Если Ваш малыш не может получать достаточно молока непосредственно у груди (возможно, потому что он родился недоношенным или имеет особые потребности), Вам необходимо сцеживать молоко, чтобы поддержать его выработку. Ваш лечащий врач может назначить Вам специальные препараты, стимулирующие лактацию.
Если Вам не удается сцеживать достаточно молока, Вам придется докармливать малыша донорским молоком или смесью. Это также должно происходить под контролем врача. Дополнительная система кормления (SNS)* — это отличный способ помочь Вашему малышу получать все необходимое молоко у груди.
Как увеличить выработку молока с помощью молокоотсоса
Если Вам необходимо увеличить выработку молока в первые пять дней после родов, Вы можете воспользоваться двойным электронным молокоотсосом с технологией запуска лактации, таким как Medela Symphony**. Такой молокоотсос имитирует сосание груди ребенком и способствует увеличению выработки молока в дальнейшем. 9
После прихода молока двойное сцеживание позволит Вам получать больше молока за меньшее время. 10 Этот метод помогает лучше опорожнять грудь, что также улучшает лактацию.
Хотя все мамы разные, зачастую рекомендуется сцеживать молоко сразу или через час после кормления. Это может показаться странным, так как обычно сцеживать молоко проще из наполненной груди. Однако сеанс сцеживания следует рассматривать как «вклад в завтрашний день».
Поначалу у Вас, вероятно, получится сцеживать лишь немного молока, но не стоит расстраиваться — при регулярном сцеживании количество молока увеличится. Старайтесь опорожнять грудь — прикладывая малыша к груди или сцеживая молоко — от 8 до 12 раз в сутки, включая один ночной сеанс, когда Ваш уровень пролактина (гормона, отвечающего за выработку молока) наиболее высок. Чем чаще Вы будете опорожнять грудь, тем лучше. После двух-трех дней регулярного сцеживания Вы заметите значительное увеличение выработки молока. Рекомендации о том, как получать больше молока при каждом сцеживании, Вы найдете в статье Советы по использованию молокоотсоса.
Сцеживание в сочетании с массажем для получения большего количества молока
Если Ваш ребенок совсем не берет грудь или Вы пока не можете сцеживать для него достаточно молока, Вам может пригодиться техника, называемая «сцеживание с массажем». Она помогает мамам увеличить количество молока, получаемого за один сеанс сцеживания. 11,12 Весь процесс занимает около 25–30 минут. Помните, что чем лучше опорожнить грудь, тем быстрее в ней вырабатывается молоко.
Необходимо выполнить несколько простых действий:
Когда Ваш малыш начнет набирать вес, а выработка молока увеличится, Вы сможете перейти на кормление исключительно грудью.
Что такое лактостаз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Кондратенко Юлии Николаевны, гинеколога со стажем в 16 лет.
Определение болезни. Причины заболевания
Лактостаз — это осложнение грудного вскармливания, которое проявляется застоем молока в протоках молочных желёз.
Чаще всего кормящие женщины при обращении к врачу жалуются на чувство распирания и тяжести в молочных железах во время кормления грудью. Это и есть явления лактостаза — состояния, при котором в молочной железе образуется избыток молока и нарушается его полноценный отток.
Частота появления лактостаза не зависит от социального уровня женщин. В изученной литературе нет данных об особенностях строения молочных желёз и особенностях лактации, которые бы повышали риск развития лактостаза. Скорее всего частота возникновения этого состояния зависит от возраста. В странах с высоким уровнем жизни женщины обычно отсрочивают появление ребёнка. По данным сайта статистики России, в 2018 году возраст женщин во время рождения первого ребёнка в нашей стране колеблется следующим образом [17] :
За последнее время возраст первородящих сдвинулся в старшую возрастную группу. А чем больше возраст матери, тем выше риски патологических последствий для её здоровья и здоровья ребёнка. Соответственно, и частота лактостаза увеличивается у женщин более старшего возраста.
Причины заболевания
1. Внутренние причины:
2. Внешние причины:
Симптомы лактостаза
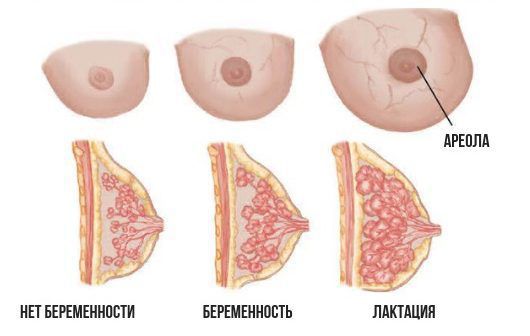
В первые дни после рождения ребёнок получает молозиво, в котором много белков, жиров, минеральных веществ, но мало углеводов [1] — именно с таким продуктом легче справляться системе пищеварения новорождённого. Через 4-5 дней грудные железы начинают вырабатывать так называемое «переходное молоко» — его будет больше, чем молозива. В составе такого молока меньше белков, но больше жиров. «Зрелое» молоко появляется с 15-го дня, его состав зависит от того, что ест женщина и как часто прикладывает младенца к груди.
Может появиться гиперчувствительность сосков. В этом случае прикладывание к груди слишком болезненно, поэтому иногда женщины пытаются сцедить молоко с помощью молокоотсоса.
Патогенез лактостаза
Механизм лактации
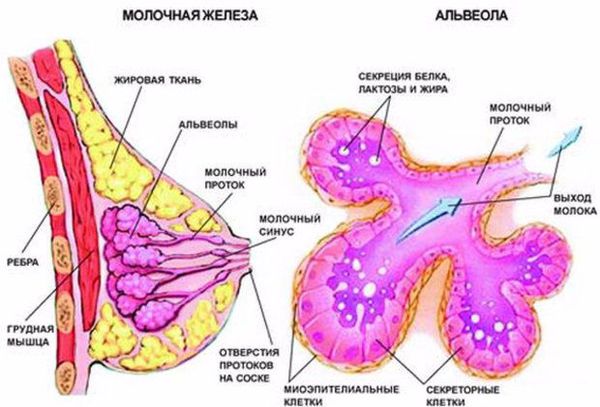
Чтобы понять, как развивается лактостаз, сначала разберём механизм лактации. Молочная железа готовится к лактации все 9 месяцев беременности. За счёт действия половых гормонов она увеличивается в размерах: формируются альвеолы (основные функциональные единицы молочных желёз), молочные протоки и синусы.
В альвеолах появляется большое количество лактоцитов — клеток, которые выделяют молоко. В молочной железе в большом количестве накапливаются рецепторы пролактина — основного гормона, который обеспечивает лактацию. Но в процессе беременности рецепторы пролактина заблокированы плацентарными стероидами (в первую очередь прогестероном, а также эстрогенами) — гормонами, которые вырабатывает плацента. Поэтому лактации во время беременности быть не может.
Механизм лактостаза
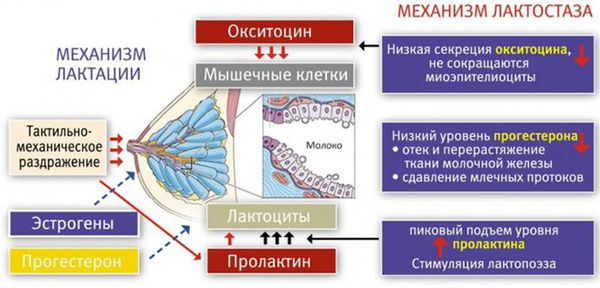
В третьем периоде родов, когда происходит рождение плаценты, уровень плацентарных стероидов резко снижается. Рецепторы к пролактину освобождаются, и в ответ на прикладывание ребёнка к груди в передней доле гипофиза (главного органа эндокринной системы) начинает вырабатываться пролактин. Пролактин активизирует лактоциты к образованию молока в альвеолы.
Первичный (физиологический) лактостаз возникает в первые сутки после родов, то есть в период формирования функции лактации. Это гормональная дисфункция молочной железы, которая выражается в недостатке прогестерона. Во время беременности плацента вырабатывает прогестерон, и он блокирует действие пролактина и эстрогена. После родов уровень прогестерона резко снижается, в связи с этим повышается уровень пролактина, который стимулирует лактопоэз (процесс поддержания лактации) и накопление молока в альвеолах.
В то же время возникает избыток эстрогенов, что вызывает отёк тканей и сдавление протоков молочной железы. Ситуация ухудшается у женщин, которые не прикладывают ребёнка к груди в первые сутки после родов. Так как не происходит раздражения области сосков, секреция окситоцина снижается, миоэпителиоциты не сокращаются, в результате молоко не поступает в выводные протоки и остаётся в альвеолах. И даже если бы молоко попадало в протоки, оно бы не выводилось, так как все протоки сдавлены отёчной тканью молочной железы. Отсюда и клиника первичного лактостаза — нагрубание молочных желёз, чувство её «окаменения», распирания и боли.
Вторичный (патологический) лактостаз — это именно застой молока в какой-то одной или нескольких долях молочной железы. При этом происходит закупорка протока, молоко не может выходить из этой доли.
Таким образом, первичный и вторичный лактостаз — это разные явления. Если первичный лактостаз возникает сразу после родов и характеризуется отёком молочной железы, то вторичный — это закупорка протока и застой молока.
Классификация и стадии развития лактостаза
Как уже было отмечено, различают первичный и вторичный лактостаз.
1. Первичный лактостаз. Возникает в начале становления лактопоэза в первые сутки (обычно на 3-5) после родов. Ассоциирован с выраженным отёком молочной железы. Это связано с резким снижением уровня прогестерона после рождения последа. Когда женщина начинает сцеживать такую молочную железу, то молока почти нет.
2. Вторичный лактостаз. Возникает через неделю или месяцы после родов в результате несоответствия молокопродукции и молокоотдачи. Основная причина — нарушение техники грудного вскармливания: чрезмерное сцеживания, что вызывает избыточную выработку молока; недостаточное опорожнение молочных желёз при сцеживании или кормлении; неправильная техника прикладывания ребёнка к груди.
Осложнения лактостаза
Если в течение двух дней от начала лечения состояние не улучшается и симптомы остаются тяжёлыми, возможно прогрессирование воспалительного процесса. И тогда неинфекционный мастит переходит в инфекционный. Причинами инфекционного мастита могут быть трещины на соске, так как через них инфекция попадает в организм. Мастит также может быть осложнением после инфекционных заболеваний (например, ОРВИ, ангины). В таких случаях лучше всего обратиться за помощью к специалистам. Они определят стадию заболевания и дадут точные рекомендации для решения проблемы.
Диагностика лактостаза
Диагноз лактостаза можно поставить на основании следующих данных:
Дифференциальная диагностика
Дифференциальную диагностику проводят с лактационным маститом. У обоих состояний острое начало с повышением температуры тела и болями в молочной железе.
Лечение лактостаза
Если лактостаз невыраженный, самое лучшее лечение — это грудное вскармливание.
Лечение первичного лактостаза
При первичном лактостазе рекомендуется активное опорожнение молочных желёз любыми способами: длительное и частое прикладывание ребёнка к груди, сцеживание молока вне кормления. Но часто это бывает невозможно из-за тяжелейшего лактостаза, когда грудь напряжённая, плотная, как будто каменная. Ребёнок не может приложиться к такой груди. Сцедить молоко женщине тоже очень тяжело, так как даже прикосновение к молочным железам вызывает нестерпимую боль.
Зная, что застой молока может привести к развитию мастита, около 10 лет назад врачи проводили активную тактику — грубое сцеживание молочных желёз, особенно руками опытных акушерок. Однако проблему тяжёлого лактостаза можно решить и по-другому. Существует двухэтапный подход лечения первичного лактостаза. Сначала купируется гормональный дисбаланс молочных желёз, а затем либо сцеживают молоко, либо переходят к грудному вскармливанию.
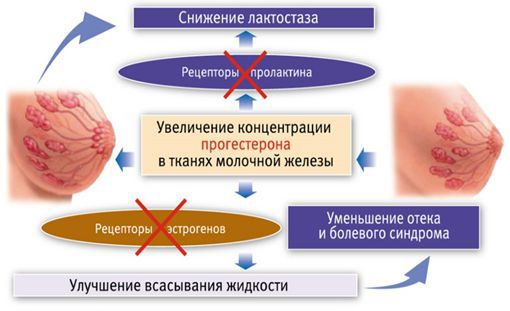
Первую схему предложил профессор Гуртовой Б. Л. еще в 1972 году:
Вторую схему с использованием трансдермального (чрескожного) прогестерона предложила профессор Пустотина О. А. в 2006 году. Необходимо 1 раз нанести на молочные железы гель, содержащий прогестерон. Когда гормон попадает в ткани молочной железы, с одной стороны, он блокирует рецепторы пролактина и снижает лактопоэз, а с другой — блокирует рецепторы эстрогенов. За счёт этого улучшается всасывание жидкости из ткани и уменьшается сдавление молочных протоков. Через 15-20 минут боль уменьшается, проходит нагрубание молочных желёз. Это позволяет уже через 30 минут приступить к сцеживанию, а через час приложить ребёнка к груди, к этому времени весь препарат уйдёт из ткани молочной железы.
Лечение вторичного лактостаза
При вторичном лактостазе рекомендуется активное опорожнение молочных желёз любыми способами: более частое прикладывание ребёнка к груди или дополнительное сцеживание.
Прогноз. Профилактика
Прогноз
Лечение лактостаза у кормящих женщин не составляет труда. При соблюдении всех рекомендаций состояние женщины нормализуется примерно через 5 дней.
Профилактика
В основу профилактики входит несколько простых правил:
Очень важно правильно прикладывать ребёнка к груди: