Как понять что грудное молоко не усваивается
Терапия лактазной недостаточности у детей первых месяцев жизни
Состояния, связанные с нарушенным кишечным пищеварением и всасыванием, объединенные термином «мальабсорбция», относятся к числу частых нарушений здоровья у детей раннего возраста.
Состояния, связанные с нарушенным кишечным пищеварением и всасыванием, объединенные термином «мальабсорбция», относятся к числу частых нарушений здоровья у детей раннего возраста. Наиболее частой формой синдрома мальабсорбции у детей раннего возраста является непереносимость дисахаридов (лактозы, реже — других углеводов) [1, 2].
Особое значение для детей первых месяцев жизни имеет лактазная недостаточность (ЛН), так как лактоза содержится в грудном молоке, которое является основным питанием ребенка этого возраста. Дисахарид лактоза расщепляется в тонкой кишке ферментом, известным под названием лактаза. Снижение активности этого фермента приводит к развитию симптомокомплекса ЛН, проявляющейся у детей раннего возраста диареей, а также другими диспептическими нарушениями, беспокойством и др. Основным методом лечения ЛН является диетотерапия, направленная на уменьшение или полное исключение лактозы из рациона питания [3, 4]. Особую сложность представляет лечение ЛН у детей грудного возраста, так как в грудном молоке или в современных адаптированных детских молочных смесях углеводный компонент представлен преимущественно лактозой. При искусственном вскармливании детей с лактазной недостаточностью используются низколактозные смеси. Безлактозные смеси в качестве монотерапии используют только при первичной алактазии и при тяжелом течении вторичной гиполактазии [2, 5].
Учитывая, что поддержка естественного вскармливания детей первого года жизни является приоритетной задачей педиатрии, проблема профилактики и лечения ЛН у детей, находящихся на естественном вскармливании, представляется чрезвычайно важной и актуальной. При этом наиболее целесообразным в лечении ЛН является не исключение женского молока, а проведение заместительной терапии в виде назначения детям фермента лактазы. Использование ферментных препаратов лактазы в терапии ЛН позволяет довольно быстро купировать симптомы заболевания, сохранив при этом грудное вскармливание [1, 6, 7].
Учитывая значительные колебания в активности и свойствах препаратов лактазы, выпускаемых различными производителями и выделенных из различных источников, представляется необходимой обязательная клиническая оценка препарата лактазы, впервые выпускаемого в РФ или поступающего из-за рубежа в виде фармацевтического средства или биологически активной добавки (БАД).
Одним из таких БАД, содержащих лактазу, является БАД «Лактазар для детей», выпускаемый ОАО «Фармстандарт — Лексредства» (Россия). Целью настоящей работы явилось изучение эффективности использования в терапии детей первых трех месяцев жизни с ЛН, находящихся на грудном вскармливании, БАД «Лактазар для детей». Исследование проведено ГУ НИИ питания РАМН на базе детской поликлиники г. Химки Московской области.
Краткая характеристика. «Лактазар для детей» предназначен для использования в качестве дополнительного источника фермента лактазы при ЛН у детей с периода новорожденности до 7 лет. БАД «Лактазар для детей» представляет собой твердые желатиновые капсулы с белым порошком со специфическим запахом. Средняя масса содержимого капсул «Лактазар для детей» от 0,135 до 0,165 г. Активность лактазы в БАД «Лактазар для детей» — 700 ЕД на капсулу. Для производства БАД «Лактазар для детей» в качестве сырья используется фермент лактаза (Lactase DS) производства Amano Enzyme Inc. (Япония).
Дизайн исследования. Исследование носило характер открытого проспективного медицинского наблюдения.
Клинические наблюдения проведены у 25 детей в возрасте от 2 недель до 3 месяцев жизни, длительность наблюдения составила 6 недель. Клинико-лабораторные исследования проведены до назначения БАД «Лактазар для детей» и после приема ферментного препарата в течение 1 месяца.
Материалы и методы
Критерии отбора детей для исследования:
Критерии исключения детей из исследования:
Критерии оценки эффективности проводимой терапии:
— изменение кратности и консистенции стула, наличие или отсутствие патологических примесей в кале;
— динамика других диспептических нарушений (срыгиваний, колик, запоров и пр.);
— кожные или иные аллергические проявления при приеме БАД «Лактазар для детей»;
— содержание общих углеводов в кале*;
— копрологические исследования*;
— клинические анализы крови и мочи;
— измерение массы тела 1 раз в 2 недели с использованием стандартизированных весов;
— измерение роста — до и после проведения исследования с использованием стандартного ростомера.
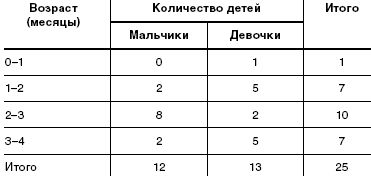
Под наблюдением находилось 25 детей (12 мальчиков и 13 девочек) в возрасте от 2 недель до 3 месяцев жизни. Все дети находились на естественном вскармливании. Под наблюдение дети поступали по обращению матерей к участковому педиатру в детской поликлинике. Дети наблюдались в амбулаторных условиях, еженедельно осматривались врачом-педиатром. Дома матери заполняли специально предложенную им анкету, в которой содержались вопросы о показателях эффективности исследуемого БАД (частота и характер стула, частота и объем срыгиваний и пр.). Дополнительные сведения получали путем телефонного интервью.
Данные о наблюдавшихся детях и их возрастно-половая характеристика представлены в табл.1 и табл.2
Все дети были доношенными, от первых (20), вторых (4) и третьих (1) родов; у 84% матерей имело место патологическое течение беременности (гестозы, анемия, наличие хронических заболеваний, хроническая фетоплацентарная недостаточность и пр.). Все кормящие матери соблюдали предложенную им диету [8]. Из рационов кормящих матерей исключали цельное коровье молоко с целью профилактики развития у детей аллергии к белкам коровьего молока и снижения тем самым возможности формирования вторичной ЛН.
При изучении анамнеза жизни было установлено, что более чем у половины обследованных детей кто-либо из членов семьи не переносит или не любит молоко и молочные продукты. Так, у 60% детей не переносит молоко один из родителей, у 20% — один из членов семьи (сестры, братья, дедушки, бабушки и др.); у остальных детей непереносимости молочных продуктов в семье, со слов матерей, не отмечено.
Диагноз ЛН устанавливали на основании характерных клинических симптомов (типичные изменения частоты и консистенции стула, усиленный метеоризм, болевой синдром и др.) и результатов клинико-лабораторных исследований (повышенного содержания общих углеводов в кале).
Результаты исследования и обсуждение
Дозу БАД «Лактазар для детей» назначали в зависимости от степени выраженности клинических проявлений ЛН (табл. 3), учитывая количество молока, употребляемого ребенком за одно кормление. Большинство детей получали по одной капсуле в каждое кормление, т. е. по 5–7 капсул БАД в сутки. Продолжительность приема БАД «Лактазар для детей» составила 1 месяц. Следует отметить, что ни в одном случае не было рекомендовано прекращение грудного вскармливания и к концу наблюдения все женщины продолжали кормить детей грудью.
Результаты исходного обследования детей
Как видно из табл. 3 и рис. 1 и 2, клинические проявления ЛН у обследованных детей были весьма вариабельны.
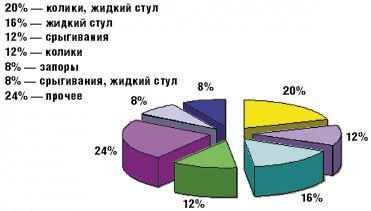
Такой наиболее характерный симптом ЛН, как жидкий стул, был обнаружен у 13 детей (52%), причем у 5 из них жидкий стул сочетался с коликами (табл. 3). У остальных детей имели место другие проявления функциональных нарушений пищеварения (срыгивания, метеоризм, запор). Срыгивания разной степени выраженности наблюдались у 7 детей (28%), причем у 2 детей (8%) срыгивания были единственной жалобой. У 4 детей (16%) отмечались запоры, причем как единственная жалоба запоры наблюдались у 2 детей. У 8 детей на момент взятия под наблюдение нарушений частоты и консистенции стула не было, стул у этих детей наблюдался 2–3 раза в день, кашицеобразной консистенции.
У 2 детей отмечалась недостаточная прибавка массы тела (300–400 г в месяц) и снижение аппетита (дети употребляли не весь объем порции молока, необходимый ему из расчета на массу тела и возраст); именно это послужило причиной обращения к педиатру.
Как видно из рис. 1 и 2, у наблюдавшихся детей одинаково часто (в 12% случаев) встречались колики и срыгивания как единственно предъявляемая жалоба; в 8% случаев основной и единственной жалобой были запоры. В группу под названием «прочее» мы объединили 6 детей, которые имели характерное только для них сочетание клинических проявлений ЛН (табл. 3).
Таким образом, полученные нами данные свидетельствуют о том, что клиническая картина ЛН весьма многообразна и часто не совпадает с общепринятым представлением о диарее как ведущем симптоме этого заболевания.
Результаты изучения эффективности БАД «Лактазар для детей»
Проведенные исследования показали хорошую переносимость БАД у всех наблюдавшихся детей (из исследования не был выведен ни один ребенок) и ее эффективность в устранении симптомов ЛН.
Нормализация частоты стула и его консистенции была отмечена уже к концу первой недели, причем положительная динамика имела место в среднем на 5-й день терапии. При этом кратность и консистенция стула изменялись у детей неодинаково. Нормализация консистенции стула у детей с частым жидким стулом отмечалась на 3–5 день применения БАД; а у детей с запорами восстановление регулярного стула с кратностью 3–4 раза в день, имевшего цвет и консистенцию, обычные для детей данной возрастной группы, находящихся на естественном вскармливании, — на 6–8 день. Частота стула у детей с диареей до начала терапии составляла в среднем 5,7 ± 1,2 раза в сутки, а после ее завершения — 3,8 ± 0,9 раза в сутки. У детей с запорами частота стула была равна соответственно 0,8 ± 0,6 и 2,5 ± 1,7.
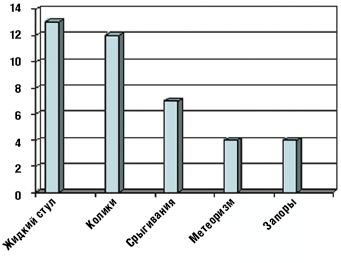
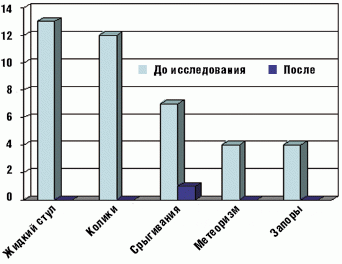
Применение БАД «Лактазар для детей» оказалось эффективным и в устранении других симптомов функциональных нарушений пищеварения, характерных для ЛН у детей раннего возраста (табл. 4 и рис. 3).
Болевой синдром, проявлявшийся кишечными коликами, и метеоризм купировались у всех 25 детей на 3–5 день применения БАД. Частота и объем срыгиваний значительно уменьшились в конце первой недели терапии и полностью исчезли после двух недель приема препарата у большинства детей. Только у одного ребенка к концу исследования изредка отмечались срыгивания.
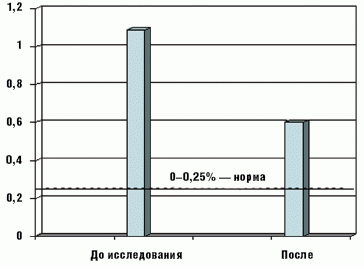
Экскреция углеводов с калом достоверно снизилась у большинства детей с 1,1 ± 0,3% до начала терапии до 0,6 ± 0,1% после ее завершения, разброс значений составил 0,4–1,8% и 0,25–0,6% соответственно (рис. 4).
Однако у 6 детей достоверного снижения уровня экскреции углеводов с калом не отмечено (0,7–0,8% до исследования и 0,5–0,6% — после); хотя клинические симптомы нарушений пищеварения были купированы на первой неделе приема БАД. Полученные нами данные согласуются с литературными данными, указывающими на отсутствие четкой корреляции между выраженностью клинических проявлений ЛН и уровнем экскреции углеводов с калом [1, 3, 4]. В связи с этим необходимо отметить, что в соответствии с современными научными представлениями основным критерием эффективности терапии является устранение клинических симптомов заболевания, а не снижение до нормы экскреции углеводов.
При копрологическом исследовании у большинства наблюдавшихся детей не было выявлено существенных патологических изменений. До проведения терапии у большинства детей каловые массы были жидковатой или кашицеобразной консистенции, светло-желтого или салатового цвета, слегка кисловатого запаха, с pH 5–7, и содержали в умеренном или единичном количестве нейтральный жир, жирные кислоты, лейкоциты (не более 2–3 в поле зрения), небольшие количества прозрачной слизи. Прием БАД «Лактазар для детей» не оказывал влияния на эти минорные изменения в копрологических анализах.
Показатели клинических анализов крови и мочи у обследованных детей до и после проведения терапии были в пределах возрастной нормы. Содержание гемоглобина в крови у детей до и после исследования составило 135,3 ± 1,5 г/л и 132,3 ± 1,2 г/л соответственно.
Наблюдавшаяся динамика массоростовых показателей была в пределах возрастной нормы: средняя прибавка массы тела в сутки составила в среднем 29,7 ± 2,7 г, а прибавка длины тела за месяц — 2,8 ± 0,5 см (средние показатели увеличения массы и длины тела у детей первых трех месяцев жизни составляют 26–30 г/сутки и 2,5–3 см/месяц соответственно). У 2 детей с исходно недостаточной прибавкой массы тела (300–400 г в месяц) прием БАД «Лактазар для детей» привел к значительному увеличению данного показателя (900 и 1000 г в месяц).
Как показали полученные результаты, использование содержащего лактазу БАД «Лактазар для детей» позволило купировать клинические симптомы ЛН и сохранить естественное вскармливание у всех наблюдавшихся детей. Терапия хорошо переносилась, случаев аллергических реакций и непереносимости исследуемого БАД не наблюдалось.
Таким образом, проведенное изучение эффективности использования в терапии детей первых месяцев жизни с ЛН, находящихся на естественном вскармливании, БАД «Лактазар для детей», выпускаемой ОАО «Фармстандарт — Лексредства» (Россия), позволили сделать следующие выводы:
Молоко является полноценной пищей. Оно идеально адаптировано под организм младенца, содержит более 400 питательных веществ, идеальный баланс жиров, белков и минеральных элементов, которые повышают иммунитет, помогают с пищеварением, способствуют правильному росту.
Младенцы, получающие грудное молоко в течении первых 6 месяцев, имеют меньше ушных инфекций, реже болеют простудными заболеваниями, не имеют приступов диареи, реже обращаются с жалобами к врачам.
Физическая близость матери и ребенка, грудное вскармливание, материнское дыхание, тепло кожи помогают младенцу ощущать себя при приеме пищи в безопасности. Дети выросшие на материнском молоке имеют здоровый вес, хорошо растут, отличаются спокойным, уравновешенным характером. Грудное вскармливание препятствует развитию синдрома внезапной младенческой смерти, диабета, ожирения, некоторых видов рака.
В этой статье вы узнаете как долго и как часто следует кормить малыша грудью и сколько по времени ребенок должен сосать грудь чтобы полностью насытиться во время кормления. А так же еще несколько очень важных аспектов.
Какова азбука грудного вскармливания?
• Б = Большое терпение. Малыша нужно накормить до полного насыщения. Нельзя торопить и прерывать прием пищи. О том сколько времени ребёнок должен сосать грудь за одно кормление речь пойдет ниже.
Как долго следует кормить ребенка грудью?
Детские педиатры рекомендуют в первые 6 месяцев кормить новорожденных исключительно грудным материнским молоком. Они так же рекомендуют вносить в рацион питания грудное молоко после, как младенец стал переводиться на твёрдую пищу, до конца года жизни и последующие периоды, если это может себе позволить мамочка.
Как часто нужно кормить ребенка грудью?
Новорождённый малыш должен получать питание 8-12 раз в день в течении первых 30 дней жизни. Если мамочка чувствует, что ее кроха не наедается, в режим питания может быть включена молочная смесь. Грудное молоко усваивается легче, чем искусственная молочная смесь, так как идеально подобрано под пищеварительную систему ребенка, быстро переваривается и чаще заставляет ребенка ощущать себя голодным.
Частые кормления стимулируют выработку молока, особенно в первые 7-14 дней. В последующие 2 месяца график грудного вскармливания будет постепенно сокращаться и может составлять 7-9 прикладываний к груди в сутки. Кормить младенца лучше по требованию, когда он голоден, каждые 1,5-3 часа. Интервал приёма пищи не должен быть более 4 часов даже в ночное время.
• объема и качества материнского молока;
• скорости поступления молока в организм младенца;
• правильной позиции матери во время приема пищи;
• настроения мамы и ребенка;
• общей обстановки.
Сколько времени ребёнок должен сосать грудь за одно кормление?
Продолжительность кормления зависит так же от возраста младенца. Новорождённым для получения пищи требуется от 20-40 минут на каждой груди. Но поскольку ребёнок растет, он приобретает навыки быстрого приёма пищи и со временем получает питание в течении 5-10 минут на одной груди.
Как часто нужно чередовать грудь при кормлении?
Чтобы сохранить выработку молока в обеих грудях и предотвратить болезненное набухание молочных желёз, важно чередовать груди при кормлении. Время кормления подбирается под аппетит ребенка и особенности выработки молока у женщины. Некоторые младенцы могут быть накормлены в течение 5 минут на одной груди, другим может потребоваться по 10-15 минут на каждой груди.
Некоторые специалисты рекомендуют менять грудь в середине каждого кормления, и начинать очередной приём пищи с отдыхающей груди. Некоторые женщины находят этот способ крайне полезным и держат при себе блокнот, чтобы отслеживать график кормлений. Другие отвергают этот путь и кормят младенца одной грудью за одно кормление.
Как понять что ребенок сыт?
Молодых мамочек, особенно ставшими мамами в первый раз, часто беспокоит вопрос о том, сыт младенец после кормления или нет. Кормящая мать может быть спокойной если ребёнок:
• остаётся довольной после каждого приёма пищи и сладко засыпает;
• производит примерно 4-6 мокрых подгузника в день и имеет регулярные дефекации;
• хорошо спит;
• внимателен и спокоен во время бодрствования;
• хорошо набирает вес.
Если ребенок не дополучает грудное молока он:
• бодрствует после кормления, продолжает искать материнскую грудь;
• не производит необходимого количества мокрых подгузников, имеет редкие и скудные дефекации;
• суетлив, много плачет;
• не набирает вес.
Если вы беспокоитесь о том, что ваш кроха не дополучает необходимого количества грудного молока, позвоните своему врачу. Грудное питание может быть дополнено молочными смесями.
Подгузники как индикатор правильного питания?
В последующие 3-4 дня после рождения, молоко приобретает более жидкую консистенцию и позволяет производить 4-5 мокрых памперсов и зеленовато-желтые дефекации раз в день.
Другие статьи
Углубленная диспансеризация: важно, удобно, бесплатно
Реальность такова, что практически все переболевшие коронавирусом говорят о том, что болезнь не прошла для их организма бесследно. Увы, недуг действительно оставляет последствия – и сейчас по всей России врачи получают жалобы на ухудшение самочувствия от тех, кто перенес COVID-19.
Памятка пациентам с подозрением на онкологическое заболевание
Памятка пациентам с подозрением на онкологическое заболевание
Нововведения диспансерного наблюдения онкологических больных
В 2020 году изменился порядок диспансерного наблюдения за взрослыми с онкологическими заболеваниями. Ознакомиться с нововведениями можно в инфографике.
Ревакцинация: укрепить и поддержать иммунитет
В нашей стране с начала 2021 г. ведется массовая вакцинация от новой коронавирусной инфекции COVID-19.
Защитите себя и своих близких — сделайте бесплатную прививку от COVID-19
Вакцинация проводится бесплатно в медицинских организациях. Перед проведением вакцинации необходим обязательный осмотр врача. Прививка делается дважды, поэтому через 21 день после первой инъекции нужно вернуться за вторым компонентом вакцины.
Паллиативная помощь и вопросы обезболивания
Подборка статей по вопросам обезболивания и паллиативной помощи пациентам, столкнувшимся с онкологическим диагнозом и их родственникам
Правила проведения плановой госпитализации в период эпидемии коронавирусной инфекции
Компания «СОГАЗ-Мед» информирует граждан – при плановой госпитализации в период распространения коронавирусной инфекции пациенту должны провести обязательный анализ на COVID-19 за счёт средств ОМС.
Если ваши права нарушены
В разделе «Если ваши права нарушены» Вы можете узнать, как защитить свои права в сфере ОМС, а также уточнить подробности, как действовать в случае, если:
Позвольте вам помочь: вакцинация 60+
Люди в возрасте от 60 лет и старше внесены Министерством здравоохранения Российской Федерации в приоритетную группу по вакцинации от новой коронавирусной инфекции COVID-19.
Важное в системе ОМС
Трудный возраст: сопровождение по ОМС лиц старше 65 лет
Время меняет людей: c возрастом физиологические процессы в организме каждого из нас перестраиваются.
Решение шести проблем грудного вскармливания первой недели
Испытываете трудности с грудным вскармливанием Вашего новорожденного малыша? Прочитайте советы специалиста по поводу решения основных проблем первой недели грудного вскармливания.
Грудное вскармливание не всегда происходит легко, поэтому, если
у Вас возникли трудности, знайте, что Вы не одиноки. Проведенное в США исследование показало, что из 500 опрошенных молодых мам 92 % столкнулись с проблемами грудного вскармливания уже к третьему дню. 1 К счастью, большинство ранних проблем грудного вскармливания решается просто. Ниже Вы можете прочитать рекомендации по решению основных проблем, с которыми часто сталкиваются мамы в первую неделю кормления.
Проблема №1. Кормить грудью больно!
Боль во время кормления обычно связана с повышенной чувствительностью или воспалением сосков, особенно когда «приходит» молоко на второй–четвертый день после родов. 2 Ребенок будет просить грудь каждую пару часов, и это может быстро усугубить проблему: у некоторых мам соски трескаются, кровоточат или покрываются волдырями. Это, конечно, весьма неприятно.
Решения 3
Проблема №2. Ребенок неправильно захватывает грудь
Некоторым новорожденным не сразу удается правильно захватывать грудь. Возможно, вам обоим просто необходимо больше времени, чтобы освоить грудное вскармливание, а, может быть, ребенок родился недоношенным, плохо себя чувствует после тяжелых родов, или у мамы плоские или втянутые соски.
Решения
Проблема №3. Недостаточно грудного молока
В самом начале у Вас будет вырабатываться немного грудного молока, так как гормональные изменения, которые запускают выработку молока, происходят медленно и завершаются только на второй–четвертый день после родов. 2 Вас может беспокоить, что ребенок не получает достаточно молока, но в первые дни его желудок еще слишком мал, а кормления происходят часто, поэтому не стоит волноваться. Поводом для беспокойства в эти дни может стать только чрезмерная потеря веса, слишком маленькое количество мокрых и испачканных подгузников или признаки обезвоживания у ребенка. Подробнее о том, как часто должен мочиться и опорожняться новорожденный, можно прочитать в статье Грудное вскармливание новорожденных: чего ожидать в первую неделю.
Решения
Проблема №4. Грудь наполненная и тяжелая
Решения
Проблема №5. Молоко подтекает
Подтекание молока из груди очень часто случается в первые дни грудного вскармливания, когда начинается выработка молока. Молоко может подтекать из одной груди, пока Вы кормите другой, когда Вы спите на животе, или когда что-то случайно вызывает рефлекс прилива молока, например, если Вы услышите плач ребенка в магазине. Обычно подтекание прекращается примерно после шести недель.
Решения
Проблема №6. Похоже, что молока слишком много
Иногда, когда молоко приходит, его вырабатывается слишком много! В первые несколько недель может быть переизбыток молока, но обычно вскоре все приходит в норму. 7 До этого момента грудь может быть тяжелой и болезненной почти все время, даже сразу после кормления, и может подтекать много молока. От сильного прилива ребенок может закашляться или захлебнуться, его может вырвать сразу после кормления, у него может появиться дискомфорт в животике или резкий, пенистый, зеленоватый стул. Все эти признаки говорят о том, что у Вас слишком много молока, но проблема может разрешиться сама собой, когда Ваша грудь привыкнет к новой функции.
Решения
Материалы по теме: Трудности грудного вскармливания в последующие несколько недель и проблемы грудного вскармливания после первого месяца
Чем кормить новорожденного?
Чем грудное вскармливание хорошо для ребенка?
Грудное молоко содержит в оптимальной комбинации все белки, жиры и углеводы, витамины, воду и минеральные вещества, необходимые ребенку. В отличие от смесей, оно усваивается полностью и обеспечивает иммунитет новорожденному.
Дети, получающие грудное молоко, реже простужаются, реже страдают от отита и инфекций, от диареи и аллергии, чем дети, вскармливаемые искусственно. Грудное вскармливание дает малышу ощущение близости к матери, теплоты и комфорта.
Чем грудное вскармливание хорошо для матери?
Что такое естественное (исключительное грудное) вскармливание?
Естественное вскармливание предполагает кормление ребенка в первые месяцы жизни ТОЛЬКО грудным молоком. Никакой воды, никакого сока, никакого прикорма. В течении первых шести месяцев жизни здоровые ребенок не нуждается ни в какой другой пище, кроме материнского молока.
Ребенок передает маме «сигнал» вырабатывать молоко; «просьбу» изменить состав молока, когда он болеет; «просьбу» увеличить количество молока, когда он быстро растет.
Мама передает ребенку идеальную пищу, состав которой меняется в зависимости от его потребностей; антитела, защищающие его от инфекций и болезней; любовь, тепло и нежность; ощущение комфорта и защищенности.
Какой особый уход за грудью требуется в период кормления?
Практически никакого. Если вы ежедневно принимаете душ, то перед началом и после кормления соски мыть не следует. Мыло и дезинфицирующие средства могут высушить их и сделать болезненными. Не нужно также смазывать соски раствором бриллиантовой зелени (зеленкой) или мазью. Хорошо после кормления оставлять на сосках немного молока. Ваше молоко содержит различные антибактериальные вещества, а потому является самым надежным гигиеническим средством.
Когда нужно начинать кормить грудью? Как часто прикладывать ребенка к груди?
Как должна питаться кормящая женщина?
Широко распространен миф о том, что кормящие грудью женщины нуждаются в особой пище. На самом деле ваш организм может вырабатывать многосоставное грудное молоко из так называемых «простых» продуктов: хлеба, картофеля, моркови и яблок. Главное, чтобы пища кормящей мамы была разнообразной. В ежедневный рацион желательно включить мясо, рыбу, бобовые, овощи, фрукты, кисломолочные продукты. Забудьте разговоры о «запретных продуктах». Есть можно все, при условии, что ни у вас, ни у отца ребенка нет аллергии на какой то конкретный продукт. Забудьте также рассказы о «неровном» или «жидком» молоке, якобы являющемся последствием плохого питания матери. Исследования доказывают, что даже при очень скудном питании в молоке может лишь незначительно снижаться содержание жира и некоторых витаминов. Количество же белков остается неизменным. В любом случае не очень жирное молоко лучше самого «хорошего» прикорма!
Существует несколько способов сцеживания молока: вручную, молокоотсосом, молокоотсосом-шприцем, «теплой бутылкой». Более подробно об этих способах Вам расскажет Ваша патронажная сестра или другой подготовленный специалист. Методику сцеживания молока полезно освоить всем матерям, чтобы ослабить ощущение давления при переполнении или нагрубании груди. Кроме того, вы всегда сможете оставить свое молоко для ребенка, если вам по какой-то причине придется с ним на время разлучиться.
Можно ли кормить грудью после кесарева сечения?
Какие еще проблемы могут возникнуть и как их решать?
Как правильно кормить грудью?
1. Займите удобное положение сидя или лежа. Поднесите ребенка к груди так, чтобы его голова и тело находились в одной плоскости. Ребенок должен быть обращен лицом к груди, носик его расположен напротив соска.
2. При желании можно поддерживать грудь снизу всей рукой или положить четыре пальца под грудь на грудную клетку, а пятый, большой, сверху.
3. Коснитесь соском губ малыша, и, когда он широко откроет рот, позвольте ему взять грудь в рот, плотно прижав его тело к себе (подносите ребенка к груди, а не грудь к ребенку!).