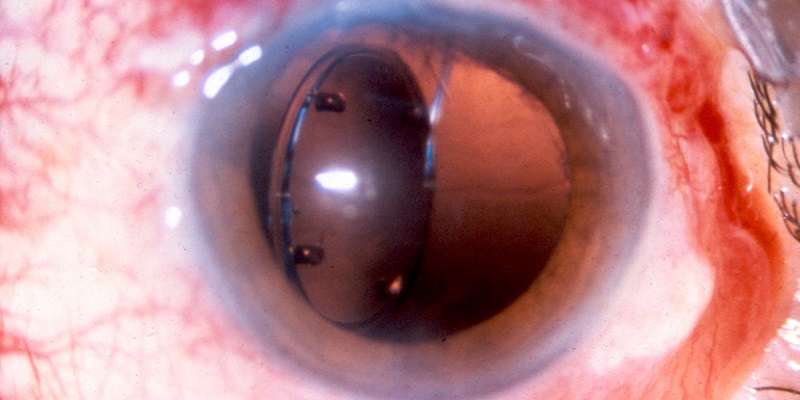
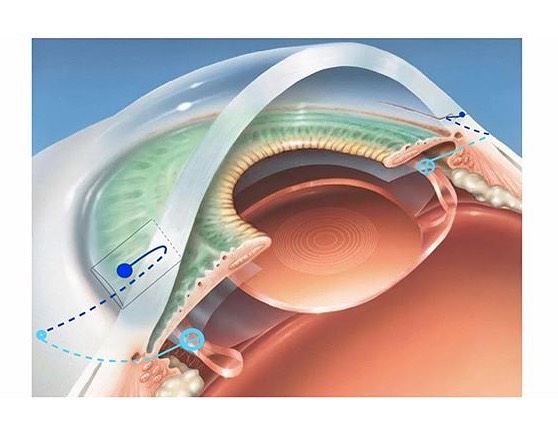
Как понять что искусственный хрусталик сместился
Дислокация искусственного хрусталика глаза (ИОЛ)
Если степень смещения интраокулярной линзы незначительная, то это чаще всего не виляет на остроту зрения и не требует повторной операции. Обычно причинами дислокации становится неправильное размещение линзы во время операции, интраоперационное повреждение связочно-капсулярного аппарата хрусталика, ассиметричное размещение гаптики линзы.
Выраженное смещение ИОЛ встречается в 0,2-2,8% случаев. При этом требуется хирургическая коррекция и повторная операция. В связи с внедрением в клиническую практику методики факоэмульсификации, частота серьезной дислокации линзы возросла. Также имеются описания дислокации ИОЛ на фоне лазерной капсулотомии с применением Nd:YAG лазера.
Основная причина выраженной дислокации ИОЛ заключается в повреждении во время операции или в послеоперационном периоде СКАХ. При этом во время операции СКАХ повреждается в 1-2% случаев. Однако практически всегда удается имплантировать заднекамерную ИОЛ в капсулярный мешок или цилиарную борозду. Для этого используют оставшиеся фрагменты капсулярного мешка в качестве опоры. Одновременно проводят переднюю витрэктомию или имплантацию внутрикапсульных колец.
Если неправильно оценить оставшиеся опорные части СКАХ или не в полном объеме выполнить перечисленные манипуляции, то может возникнуть дислокация ИОЛ в вещество стекловидного тела или на поверхность глазного дна. Реже смещение линзы приводит к развитию гемофтальма, вялотекущего увеита, пролиферирующей витреоретинопатии, отслойки сетчатки, хроническому отеку макулы.
Коррекция при смещении интраокулярной линзы
В зависимости от степени дислокации искусственного хрусталика, врач выбирает тот или иной хирургический доступ. Также учитываются наличие сопутствующих осложнений, например, макулярного отека, отслойки сетчатки, хрусталиковых масс в области глазного дна или стекловидного тела.
Выделяют два типа доступа: передний, или роговичный, и задний, осуществляемый через плоскую часть цилиарного тела. Роговичный доступ чаще используют в том случае, когда линза или ее гаптика расположены в поле зрения хирурга, и он может захватить из транспупиллярно. Показанием для заднего доступа является полная дислокация ИОЛ в вещество стекловидного тела или в плоскость глазного дна. Эта операция относится к разделу витреоретинальной хирургии. Задний доступ помогает провести все необходимые витреоретинальные манипуляции.
При дислокации ИОЛ можно заменить заднекамерную модель линзы на переднекамерную, выполнить репозицию заднекамерной линзы, удалить ИОЛ, не имплантируя другую линзу.
При замене заднекамерной ИОЛ на переднекамерную проводится в том случае, если строение линзы таково, что невозможно провести ее репозицию и шовную фиксацию. Современные модели переднекамерных линз используют для замены заднекамерных устройств. При этом имплантация безопасна, а шовная фиксация не требуется. В этом случае процент специфических осложнений очень мал. Итоговая острота зрения сопоставима с той, которую можно получить при реимплантации заднекамерной линзы. Иногда она даже превышает этот показатель.
При репозиции заднекамрной ИОД проводят ряд манипуляций:
Чаще всего размещают заднекапсульную ИОЛ в цилиарной борозде, а затем дополнительно фиксируют шовным материалом путем транссклерального доступа. Этот тип операции техничеки выполнить довольно сложно, так как высок риск осложнений (эндофтальмит, гемофтальм, вялотекущий увеит хронического течения, склеральные свищи, ущемление стекловидного тела, повторная дислокация ИОЛ, отслойка сетчатки). Также при проведении ультразвуковой биомикроскопии после операции было установлено, что менее половины вмешательств (37-40%) привели к правильному положению ИОЛ в цилиарной борозде. В остальных случаях происходит смещение гаптической части линзы кпереди или кзади относительно цилиарной борозды.
Следует еще раз отменить, что дислокация искусственного хрусталика является довольно редким, но очень тяжелым осложнением оперативного лечения катаракты. В зависимости от наличия остатков капсульного мешка, модели дислоцированной линзы, сопутствующих осложнений изменяется дальнейшая тактика лечения. При правильном подходе удается получить отличные функциональные и анатомические результаты.
Цены на лечение
Стоимость манипуляций с интраокулярной линзой (центрация, подшивание, рассечение спаек, капсулы и др.) в нашем офтальмологическом центре составляет 50 000 рублей (за 1 глаз). Выбор метода определяется после осмотра врачом-офтальмологом.
Люксация и сублюксация хрусталика (вывих и подвывих)
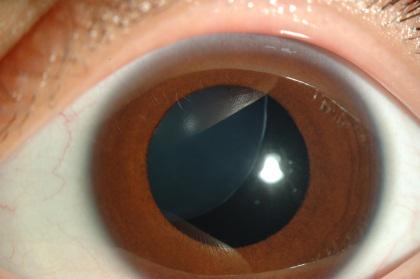
Люксация (сублюксация) хрусталика не только сама по себя является серьёзной патологией, но и несёт риск развития опасных осложнений. Капсула хрусталика поддерживается циановыми связками. Они обеспечивают необходимое геометрическое расположение этой зрительной структуры, а также участвуют в процессе аккомодации. Частичный (сублюксация) или полный (люксация) вывих хрусталика происходит, соответственно, при полном или частичном разрыве связок. В результате этого хрусталик смещается в сторону стекловидного тела или камер глаза. Это приводит к снижению зрения и требует квалифицированной помощи из-за опасности развития сопутствующих нарушений.
Причины люксации и сублюксации хрусталика
Недостаточное развитие циановых связок может быть врождённым. При этом часть волокон может полностью отсутствовать либо наблюдается функциональная недостаточность имеющихся связок.
Приобретенный вывих часто является следствием травм, дегенеративных и возрастных изменений, неравномерного снижения эластичности циановых связок, воспалительных заболеваний, затрагивающих капсулу хрусталика. Функциональная несостоятельность связующего аппарата может развиться в результате систематического действия грубых сотрясений и вибраций. Предрасположенность к нарушению положения хрусталика может быть обусловлена приобретённой катарактой и глаукомой.
Классификация
По направлению смещения хрусталика выделяют два типа люксации:
1. Частичный вывих (подвивих): хрусталик смещён в сторону стекловидного тела. При таком типе чаще наблюдается лишь частичный подвывих хрусталика. При этом смещение может быть симметричным или односторонним. Сам хрусталик остаётся прозрачным или замутнён незначительно. Зрение может сохраняться на достаточном уровне.
2. Полный вывих: хрусталик смещён в переднюю или заднюю камеру. Такое нарушение приводит к сдавливанию радужки, что может вызвать воспалительный процесс, повреждение роговицы и развитие глаукомы. При этом типе даже неполная люксация может привести к существенной потере остроты зрения.
По степени патологии различают полную люксацию (в случае разрыва всех связок по окружности хрусталиковой капсулы) и сублюксацию I-III степеней.
В зависимости от тяжести подвывиха наблюдается тот или иной симптомокомплекс.
Симптомы и диагностика вывиха хрусталика
Незначительная сублюксация может оставаться незамеченной даже для самого пациента. Ключевой признак для подвывиха любой степени – дрожание радужки (иридодонез). Часто этот симптом виден без применения специальных диагностических методик. В менее определённых случаях прибегают к наблюдению в луче щелевой лампы или при боковом освещении.
В определённых случаях даже специальные методы исследования не выявляют иридоденез. Факодонез хрусталика не передаётся на радужку. Тогда применяется биомикроскопия, позволяющая косвенно предположить люксацию по неравномерности глубины передней или задней камер.
Симптоматическая диагностика может выявлять расстройства аккомодации, хрусталиковый астигматизм, вторичную факотопическую глаукому.
Лечение при люксации и сублюксации хрусталика
Вывих хрусталика той или иной степени и типа требует лечения в той мере, насколько это влияет на зрение пациента и несёт риск осложнений. Предварительная диагностика позволяет собрать сведения о зрительной функции, полях, изменениях прозрачности хрусталика, светочувствительности.
Незначительная сублюксация может быть скорректирована при помощи специальных линз. Если нет риска развития глаукомы, острота зрения достаточна и стабильна, дельнейшее лечение не требуется, и пациент лишь регулярно проходит профилактический осмотр у офтальмолога.
Наш офтальмологический центр располагает всеми возможностями для быстрого и эффективного решения проблемы дислокации хрусталика различными методами. Опытные хирурги быстро устранят заболевания и вернут зрение даже в самых сложных случаях!
В более сложных случаях, при люксации и сублюксации высоких степеней, проводится оперативное лечение. Хрусталик может быть восстановлен на свое место, если есть возможность обеспечить хирургически его дальнейшее стабильное положение и функциональную состоятельность.
При развитии осложнений или бесперспективности сохранения естественного хрусталика, прибегают к его удалению, укреплению капсулы и установке интраокулярной линзы.
Как при любом хирургическом лечении, в этом случае не исключён риск определённых осложнений, однако сама по себе люксация с течением времени может быть ещё более опасна. Осложнённый вторичной глаукомой, вывих вызывает дегенеративные изменения на сетчатке и угрожает полной потерей зрения. Другими опасными заболеваниями, развивающимися на фоне вывиха хрусталика, могут стать: заворот радужки, нарушение трофика зрительного нерва, отслоение сетчатки, поражение роговицы и сосудистая недостаточность.
Своевременная диагностика и проверенные лечебные методики позволяют не только сделать всё возможное для устранения последствий вывиха хрусталика, но и держать под контролем дальнейшую динамику, вовремя провести хирургическую коррекцию или принять терапевтические меры для сохранения высокого качество жизни как можно дольше.
Дислокация хрусталика и подшивание ИОЛ.
Как много и активно практикующий хирург-офтальмолог, я встречаюсь не только со стандартными, но и с осложненными случаями хирургии катаракты.
При стандартной операции хирург через микропрокол в роговице, около 2,0 мм. вскрывает капсулу естественного хрусталика и удаляет из нее мутное и иногда очень плотное содержимое. Затем внутрь капсульного мешка хирург имплантирует искусственный хрусталик глаза. Сам капсульный мешок вместе с хрусталиком внутри подвешен в глазу на связках, которые называются Циновы связки.
Обычно операция по поводу катаракты проходит очень быстро, около 7 минут, абсолютно безболезненно и в большинстве случаев пациент уже на следующий день имеет прекрасное зрение.
Однако, иногда мы встречаемся с осложненными случаями, когда связки хрусталика растянуты или даже разорваны по разным причинам. Чаще всего это связанно с возрастными изменениями или с травмой.
В таких случаях имеется повышенный риск частичного или даже полного смещения, так называемой дислокации хрусталика на глазное дно. И такое смещение может происходить как сразу, так и через много лет после операции, в зависимости от степени слабости связочного аппарата.
Само подшивание хрусталика возможно различными способами.
Какие же существуют способы репозиции хрусталика и его надежной правильной фиксации?
Давайте рассмотрим основные из них.
Об этой теме подробно с 3D анимацией рассказывает профессор Кожухова Арсений Александрович:
Существует несколько основных видов фиксации:
1) Имплантация переднекамерных линз, фиксация к радужной оболочке и фиксация к склере.
Имплантация переднекамерных линз – самый первый и уже давно устаревший метод коррекции афакии. При применении такого метода очень часто развивается дистрофия и помутнение роговицы.
Фиксация к радужной оболочке чаще всего осуществляется с помощью специальных нитей. Каждый из двух опорных элементов линзы подшивается к радужной оболочке. Это метод фиксации также не лишен недостатков. После такой фиксации может быть некруглый кривой зрачок, что особенно заметно на глазах со светлой, голубой или зеленой радужной оболочкой. Кроме того, снижается диафрагмирующая функция зрачка, то есть зрачок хуже сужается и расширяется, что может приводить к засветам и снижению зрения. Кроме того, могут наблюдаться кровоизлияния и хроническое воспаление.
2) Наиболее эффективными, безопасными и наиболее популярным сегодня в мире являются методы фиксации к склере.
Существует около 15 различных вариантов фиксации к склере в зависимости от модели искусственного хрусталика, опыта и предпочтений хирурга.
3 основных наиболее эффективных и безопасных способа, каждый из которых предназначен для своей ситуации по показаниям:
Применение такого способа фиксации дает надежное стабильное положение искусственного хрусталика глаза. Мы в нашей клинике СПЕКТР чаще всего используем этот именно этот метод для лечения в случае афакии. Однако, есть у него один минус. Он может применяться только для одной единственной трехчастной модели искусственных хрусталиков глаза.
Метод склеро-корнеальной фиксации позволяет успешно фиксировать любые типы и модели искусственных хрусталиков глаза, как при первичной имплантации, так и при их репозиции в любые сроки после операции. Это эксклюзивный метод, применяемый в клинике СПЕКТР.
Метод заключается в том, что нить фиксированная различными способами к опорным элементам искусственного хрусталика проводиться наружу, через склеру в 2,5 мм от края роговицы, затем нить точно из точки выкола из склеры проводится в слоях склеры и роговицы в парацентез роговицы и сформированный узел или коагулированный конец нити оставляется свободно лежать в парацентезе роговицы.
С 2010 года этот метод получил широкое распространение в России и за рубежом и имеет ряд модификаций. При применении этого метода хрусталик фиксируется очень надежно. Метод снижает хирургическую травму за счёт отсутствия разрезов и соответственно швов конъюнктивы и склеры, которые необходимо было бы снимать после операции в случае их наличия.
3) Более редкий случай – дислокация хрусталика в сочетании с отслойкой сетчатки.
В таких случаях требуется не только зафиксировать искусственный хрусталик, но также приложить на свое место отслоенную сетчатку с помощью введения специального силикона.
При этом нужно, чтобы силикон из полости стекловидного тела не попал в переднюю камеру, так как его попадание туда может приводить к дистрофии и помутнению роговицы и к повышению внутриглазного давления. Для того что бы этого не происходило мы используем так называемые «бандажные» швы, которые накладываем на склере в 2,5 мм от роговицы, в несколько стежков параллельно плоскости радужки.
Эти швы несут две функции:
Во-первых, они разграничивают передний и задний отрезок глаза и препятствуют выходу силикона в переднюю камеру.
Подводя итог можно сказать, что на сегодняшний день мы используем наиболее физиологичные, эффективные и безопасные методы склеральной фиксации сместившегося искусственного хрусталика. Эти методы позволяют вернуть утраченное зрение нашим пациентам и сохранить его на всю оставшуюся жизнь.
Крепкого вам здоровья и хорошего зрения.
С Вами был профессор Кожухов Арсений Александрович
Как понять что искусственный хрусталик сместился
Хотя изначально травма хрусталика может быть расценена как незначительная, отдаленные ее последствия могут выявляться через месяцы и даже годы. Эти последствия будут рассмотрены ниже и в порядке их наиболее вероятного появления после травмы, начиная от непосредственных осложнений (вывих хрусталика) и заканчивая отдаленными (факолитическая глаукома). Далее будут детально рассмотрены специфические подходы к лечению каждого из видов повреждений.
Подвывих или вывих хрусталика, обнаруженный отдельно или в сочетании с другими повреждениями глаза, в большинстве случаев является следствием травмы. Подвывих хрусталика не всегда выявляется при традиционном обследовании на щелевой лампе. Например, разрыв цинновых связок в нижнем сегменте возможно диагностировать только при положении больного на спине. Таким образом, при слабости цинновых связок хрусталик меняет свое положение в зависимости от положения тела пациента. Если отрыв цинновых связок неполный, хрусталик обычно смещается в сторону, противоположную отрыву, под воздействием сохранившихся связок. Наблюдается асимметричное увеличение глубины передней камеры в проекции разрыва связок. УЗИ в В-режиме или ультразвуковая биомикроскопия могут помочь в установлении положения хрусталика в глазу в тех случаях, когда визуализация структур передней камеры нарушена.
Если хрусталик не обнаружен, следует предположить, что он находится экстраокулярно, в особенности если пациент перенес хирургические вмешательства, при которых выполнялись большие по протяженности разрезы глазного яблока (например, экстракапсулярная экстракция катаракты или сквозная кератопластика). Хрусталик может сместиться при разрыве рубца от предшествовавшей операции и находиться в ране или на поверхности глаза. Разрывы склеры не всегда видимы и дислоцированный хрусталик может быть обнаружен под конъюнктивой. Разрывы склеры чаще всего возникают между лимбом и зоной прикрепления прямых мышц (спираль Tillaux) в верхне-внутреннем и верхненаружном квадрантах. Хрусталики под конъюнктивой обычно рассасываются, хотя могут оставаться кальцинаты. Подозрение на субконъюнктивальный разрыв склеры усиливается при обнаружении гипотонии или кругового субконъюнктивального кровоизлияния после контузионной травмы.
Симптомы при подвывихе хрусталика зависят от его степени и скорости формирования катаракты. При смещении хрусталика возникает астигматизм. При увеличении количества оторванных цинновых связок кривизна хрусталика также увеличивается и, соответственно, наблюдается миопизация. Монокулярная диплопия возникает в тех случаях, когда край смещенного хрусталика пересекает оптическую ось.
Быстрое и значительное снижение остроты зрения происходит при полном вывихе хрусталика, поскольку глаз становится функционально афакичным. При подборе очковой или контактной коррекции острота зрения обычно увеличивается. Контактная коррекция значительно уменьшает количество жалоб, поскольку снижает степень анизометропии, которая появляется при монокулярной очковой коррекции афакии. Можно также уменьшить число жалоб при назначении миотиков, которые не позволят зрачку расширяться. Медикаментозное лечение пациентов с вывихом хрусталика зачастую предпочтительнее хирургического. Экстракция подвывихнутого хрусталика сопряжена с техническими трудностями, которые зависят от степени подвывиха.
При тяжелых подвывихах хрусталика, сопровождающихся выпадением стекловидного тела, пациентов часто направляют к витрео-ретинальному хирургу для выполнения ви-трэктомии и ленсэктомии. При небольших степенях подвывиха хрусталика используют капсулярные крючки и/или капсулярные кольца для стабилизации хрусталика при выполнении обычной факоэмульсификации с имплантацией заднекамерной ИОЛ. При тяжелых подвывихах хрусталика без выпадения стекловидного тела можно рекомендовать интракапсулярную экстракцию катаракты с имплантацией переднекамерной ИОЛ. Выбор способа экстракции хрусталика диктуется опытом хирурга.
Травматические вывихи хрусталика в переднюю камеру вызывают значительное снижение остроты зрения. Часто возникает зрачковый блок из-за уменьшения свободного пространства в передней камере.
Назначается медикаментозное противовоспалительное и гипотензивное лечение для подготовки к последующему хирургическому вмешательству. Контакт роговицы и вывихнутого хрусталика представляет собой значительный риск возникновения дисфункции эндотелия и последующей декомпенсации роговицы. Не рекомендуется расширять зрачок, так как хрусталик при этом может сместиться в стекловидное тело, и для его удаления потребуется витрэктомия. Поскольку большинство травм возникает у молодых пациентов, хрусталик часто остается прозрачным и может быть удален при помощи аспирации сразу после вскрытия его капсулы. Если имеется катаракта, возможно выполнение факоэмульсификации.
При этом роговица должна быть прозрачной и глубина передней камеры достаточной для выполнения манипуляций. Обычно следует ввести вискоэластик для предотвращения тракций со стороны стекловидного тела. Если имеется выпадение стекловидного тела, после экстракции катаракты выполняют переднюю витрэктомию. При отсутствии выраженного воспалительного синдрома возможны имплантация переднекамерной ИОЛ или подшивание заднекамерной ИОЛ. При выраженном воспалении лучше оставить глаз афакичным. В последующем можно будет выполнить вторичную имплантацию ИОЛ. Если передняя камера недостаточно глубока, имеется плотная катаракта, выпадение стекловидного тела, выполнение факоэмульсификации невозможно; показана интракапсулярная экстракция катаракты или парс плана витрэктомия и ленсэктомия.
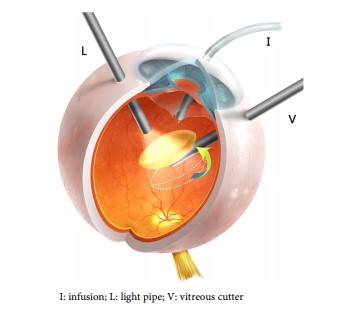
Чаще происходит вывих хрусталика кзади, в стекловидное тело. У пациентов появляются выраженные симптомы, обусловленные афакией. Состояние капсулы хрусталика играет определяющую роль при выборе тактики лечения. Если капсула не повреждена, хрусталик может оставаться в витреальной полости, не вызывая воспаления. При повреждении капсулы хрусталика возникает выраженное в различной степени воспаление, требуется хирургическое удаление хрусталика после курса противовоспалительного лечения. Хирургическое вмешательство должен выполнять витреоретинальный хирург.
В большинстве случаев хрусталик удаляют путем факофрагментации доступом через плоскую часть цилиарного тела и осуществляют витрэктомию. Если хрусталик очень плотный для факофрагментации, он может быть перемещен в переднюю камеру глаза, а затем удален через лимбальный разрез.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Послеоперационный период после удаления катаракты
Наиболее эффективным и безопасным методом хирургического лечения катаракты является замена хрусталика глаза с использованием ультразвуковой или лазерной факоэмульсификации. Восстановительный период после такого лечения можно разделить на три этапа:
На первом этапе, сразу после операции, больной отмечает существенное повышение остроты зрения. Однако, как и после любой другой операции, могут наблюдаться некоторые нежелательные реакции на обезболивающие препараты и на само вмешательство (боли в глазу и прилегающих областях, отёчность век, общая слабость). Для снятия таких явлений могут быть назначены нестероидные обезболивающие средства, даются рекомендации по питанию и приёму жидкостей, положению головы во время сна.
На втором этапе зрение улучшается ещё заметней, но его острота нестабильна. Для того, чтобы в конечном итоге эффект от лечения был максимальным, в первый месяц после операции следует соблюдать щадящий режим для глаз. Это касается чтения, просмотра телевизора, работы за компьютером. Может быть показано временное ношение очков, снижающее нагрузку на глаза. Как правило, во втором периоде назначаются глазные капли по определённой индивидуальной схеме (противовоспалительные и дезинфицирующие растворы). К концу второго реабилитационного периода частота закапываний постепенно сокращается.
Третий этап после ультразвуковой и лазерной факоэмульсификации характеризуется максимальным восстановлением зрения уже в начале этого периода. Сохраняются лишь некоторые ограничения, которые постепенно снимаются. После того, как зрение достигло своего максимума, возможно подобрать очки или линзы для дополнительной коррекции. Реабилитация после экстракапсулярной или интракапсулярной экстракции катаракты является более длительной. Лишь после снятия швов в третьем послеоперационном периоде зрение восстанавливается окончательно, и могут быть назначены очки или линзы.
Ограничения в послеоперационном периоде
Чаще всего после операции врач проводит беседу с пациентом и разъясняет суть произведённого лечения, не только предписывая схему лекарственной терапии, но и давая рекомендации по восстановительному периоду. Желательно записать эту информацию и строго ей следовать, чтобы оперативное лечение не утратило первоначальный смысл из-за нарушений правил поведения в восстановительном периоде. В ряде клиник пациенту при выписке выдаётся памятка с указанием этапов реабилитации и описанием правил и ограничений, минимизирующих риск осложнений.
Послеоперационные ограничения и рекомендации касаются:
Наиболее общие рекомендации таковы:
1. Нагрузки на зрение стоит постоянно контролировать, избегать долгого статичного всматривания и длительного слежения за движущимися объектами.
2. Просмотр телевизора и работа за компьютером – не больше часа в день.
3. Чтение разрешается при хорошем освещении и только до момента, когда возникнет ощущение усталость или иной дискомфорт.
4. Вождение автомобиля исключается в течение месяца после операции.
5. Ограничения во сне касаются позы. Нельзя спать на животе и на том боку, где был прооперирован глаз.
6. При умывании нужно исключить попадание воды в глаз, тем более нельзя плавать в водоёмах и бассейне. Если вода все же попала в прооперированный глаз, рекомендуется его промыть водным раствором фурацилина 0,02% (левомицетина 0,25%).
7. Нужно исключить пребывание в пыльных, содержащих пары или задымленных помещениях.
8. Физические нагрузки строго ограничены. Поднятие тяжестей ограничивается 3 килограммами в первый месяц. Чрезмерные усилия повышают внутриглазное давление, что может привести к смещению искусственного хрусталика. Интенсивные и резкие движения ограничиваются на месяц, а некоторые виды спорта – на всю жизнь (прыжки в воду, верховая езда, велоспорт).
9. Запрещено посещение бани, сауны, солярия, пребывание на открытом солнце.
10. Диета исключает острое, пряное, солёное. Алкоголь и курение следует также ограничить, в идеале – исключить на месяц. Также нужно избегать «пассивного курения».
Процесс послеоперационного восстановления нуждается в контроле и наблюдении специалиста-офтальмолога. Визиты к врачу организовываются по индивидуальной схеме; их частота постепенно сокращается.
Возможные осложнения и нежелательные последствия при оперативном лечении катаракты
Как и при любом хирургическом лечении, абсолютно исключить риски и осложнения при оперативном вмешательстве по поводу катаракты невозможно. Хотя методы современной офтальмохирургии высокоэффективны и малоинвазивны, а биосовместимые имплантаты и технологии безопасны, в ряде случаев во время операции или после неё могут развиваться те или иные негативные осложнения. Они могут быть связаны со следующими факторами:
Статистика послеоперационных осложнений такова:
1. Вторичная катаракта (10-50%).
2. Повышение внутриглазного давления (1-5%).
3. Отслоение сетчатки (0,25-5,7%).
4. Макулярный отек (1-5%).
5. Смещение интраокулярной линзы (1-1,5%).
6. Кровоизлияние в переднюю камеру глаза (0,5-1,5%).
Вторичная катаракта является самым распространённым осложнением. Это осложнение наиболее вероятно при проведении операции без применения микрохирургических технологий. Также может негативно влиять материал самой интраокулярной линзы – он может оказаться не вполне совместим с индивидуальными иммунными особенностями пациента. Вторичная катаракта в большинстве случаев подлежит лазерной коррекции.
Повышение внутриглазного давления возможно в первые 2-4 дня после лечения. Если давление устойчиво повышено, проводится пункционное лечение.
Отслоение сетчатки наиболее вероятно, если лечение производится на фоне сахарного диабета или сильной близорукости. Это серьёзное осложнение, требующее срочного хирургического вмешательства.
Отёк макулярной области характерен преимущественно для пациентов с нарушениями обмена веществ, при сахарном диабете, глаукоме в анамнезе.
Смещение интраокулярной линзы (дислокация или децентрализация) наиболее вероятна, если имела место ошибка хирурга во время операции, но может быть обусловлена также нарушениями режима в послеоперационном периоде (нагрузки, поднятие тяжестей). Коррекция этого осложнения производится хирургически.
Кровоизлияние в переднюю камеру глаза также может быть следствием хирургической ошибки или погрешностей при соблюдении щадящего режима в период реабилитации. Такое осложнение устраняется консервативно; в редких случаях требуется промывание передней камеры глаза.
Профилактика катаракты
Существующие риски развития катаракты вследствие генетической предрасположенности или по причине пожилого возраста устранить невозможно. При такой вероятности следует ограничиться регулярными профилактическими осмотрами, чтобы не пропустить начало развития болезни и при первых признаках начать применять специальные глазные капли, которые замедляют процесс помутнения хрусталика.
Больным сахарным диабетом следует помнить о большем риске развития катаракты, следить за углеводным обменом и регулярно проходить осмотр у офтальмолога.
Прочие известные механизмы развития катаракты – травматический, химический, радиационный – это те факторы, которые опасны не только для глаз, но и для всего организма в целом. Любой нормальный человек по умолчанию старается избегать таких воздействий.
В целях ранней диагностики катаракты и других заболеваний глаз во взрослом возрасте рекомендуется проходить профилактический осмотр у офтальмолога, как минимум, один раз в год.