Как понять что коза беременна
Синдром недостаточности пищеварения
Мальдигестия или прямая угроза для кишечника
Синдром недостаточности пищеварения или синдром мальдигестии не является редким явлением в современном мире. Одной из главных причин нарушения пищеварения принято считать недостаточную выработку пищевых ферментов, которые расщепляют компоненты пищи. Это состояние сопровождается выраженными клиническими проявлениями, которые заставляют человека обратиться за медицинской помощью.
Характеристики состояния
Синдром мальдигестии обусловлен функциональной недостаточностью поджелудочной железы, желудка или кишечника. Независимо от степени вовлеченности одного из органов пищеварительной системы, данное состояние приводит к нарушению процесса всасывания нутриентов, включая витамины и минералы. За короткий промежуток времени, расстройства пищеварения вызывают потерю массы тела, ухудшение состояния кожи и волос, негативно отражается на иммунитете человека, и провоцирует обострение любых хронических заболеваний.
Кроме того, остатки непереваренной пищи (химус) являются благоприятной средой для размножения болезнетворных организмов, с последующим развитием тяжелого кишечного дисбактериоза и аллергических реакций.
Несмотря на то, что существует отдельная (инволютная) форма мальдигестии, связанная с возрастными изменениями в организме пожилых людей, чаще всего с этим состоянием сталкиваются люди молодого и среднего возраста.
Причины развития
Одной из главных причин развития данного состояния является нарушение работы желудка или кишечника, а также поджелудочной железы с уменьшением продукции пищеварительных ферментов. К другим потенциальным факторам развития синдрома недостаточности пищеварения, можно отнести:
Нарушение процесса желчеобразования и желчевыделения.
Синдром недостаточности пищеварения условно делится на полостную, пристеночную и внутриклеточную мальдигестию. Полостная мальдигестия развивается при таких состояниях, как муковисцидоз, хроническое воспаление поджелудочной железы, а также после операций на данном органе. Снижение функциональности ферментов, ответственных за расщепление компонентов пищи, наблюдается при хроническом гастрите. Кроме того, развитию мальдигестии способствует язва желудка и синдром раздраженного кишечника, при котором наблюдается нарушение транзита химуса. Пристеночное пищеварение нарушается в том случае, если наблюдается повреждение клеток эпителия кишечника (энтероцитов). Повреждение эпителия кишечника наблюдается при целиакии, болезни Крона, а также при энтеритах различной этиологии.
Непереваренные остатки пищи, которые остаются длительное время в просвете кишечника провоцируют не только развитие дисбактериоза, но и приводят к образованию токсических компонентов (скатол, аммиак, индол), которые оказывают местнораздражающий эфеект и повреждают слизистую оболочку кишечника.
Клинические симптомы
Распознать расстройства кишечника при мальдигестии можно по таким характерным клиническим признакам:
Кроме того, для мальдигестии характерны такие симптомы, как общая слабость, частичная или полная утрата аппетита, а также снижение массы тела. У пациентов с мальдигестией наблюдается увеличение объема испражнений, при этом меняется их цвет и запах. В испражнениях наблюдается маслянистые включения (стеаторея). Синдром недостаточности пищеварения очень часто протекает в комбинации с непереносимостью лактозы (молочного сахара) или других пищевых компонентов.
При тяжелом течении, у пациентов с синдромом мальдигестией резко ухудшается общее состояние, нарушается процесс всасывания биологически-значимых компонентов и развивается мальабсорбция. На фоне данного состояния снижается масса тела, у женщин могут пропадать менструации, наблюдается ухудшение состояния кожи, волос и ногтей.
Лечение
Одним из главных условий правильного и результативного лечения мальдигестии является коррекция рациона. Из ежедневного меню исключают те продукты, которые плохо переносятся организмом. Питание усиливают продуктами, богатыми белком, углеводами и микроэлементами, при этом жиры урезают до минимума. Также, из меню исключают сырые фрукты и овощи. Стандартная терапия синдрома недостаточности пищеварения включает приём медикаментов, содержащих пищеварительные ферменты. Перестальтика кишечника восстанавливается с помощью приёма медикаментов из группы регуляторов моторики.
Для восстановления структурно-функционального состояния ЖКТ при мальдигестии и лечения дисбактериоза целесообразно использовать метапребиотики, которые бережно и эффективно нормализуют баланс кишечной и желудочной микрофлоры, подавляют рост и развитие болезнетворных микроорганизмов, а также восстанавливает поврежденный эпителий желудочно- кишечного тракта. Метапребиотик Стимбифид Плюс содержит фруктополисахариды и фруктоолигосахариды, которые являются ценным питательным субстратом для кишечной и желудочной микробиоты. Кроме того, Стимбифид Плюс дополнен лактатом кальция, стимулирующим рост и размножение полезных кишечных бактерий.
Комбинация из перечисленных компонентов позволяет добиться эффекта быстрого, безопасного и полного восстановления пищеварительной системы, пострадавшей от мальдигестии. Рациональное питание и приём метапребиотика Стимбифид плюс с профилактической целью, позволит избежать дисбиоза кишечника, расстройств пищеварительной деятельности и тяжелых осложнений, развивающихся на фоне синдрома недостаточности пищеварения. Метапребиотик может быть использован в любом возрасте.
Что такое мастит лактационный? Причины возникновения, диагностику и методы лечения разберем в статье доктора Чеботарь Виктора Игоревича, хирурга со стажем в 7 лет.
Определение болезни. Причины заболевания
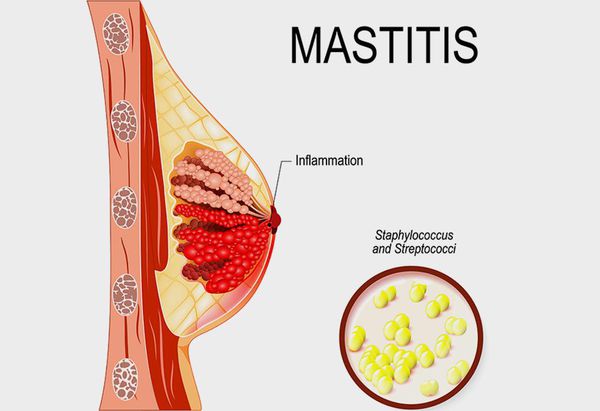
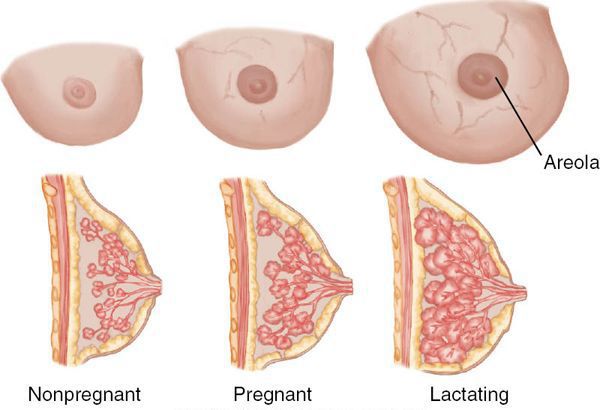
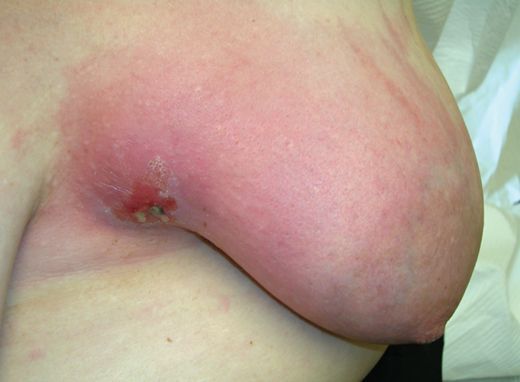
Маститом (устаревший термин — «грудница») называют любое воспаление ткани (паренхимы) молочной железы, а лактационным маститом — воспаление паренхимы молочной железы в период лактации, когда происходит биосинтез и выделение на поверхность сосков молока.
Причины мастита
Симптомы лактационного мастита
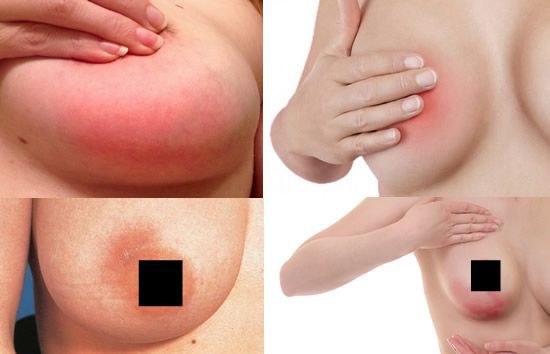
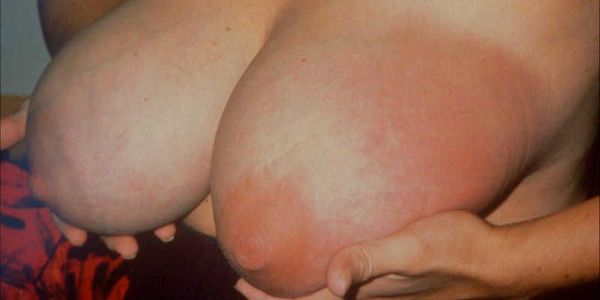
Первыми симптомами мастита и лактостаза является боль (масталгия) и/или внезапное появление очагового уплотнения в молочной железе в период кормления.
Механизм возникновения таких болезненных ощущений отличается от других болей. Это связано с особенностями чувствительной иннервации (связи с центральной нервной системой) молочных желёз, а именно с отсутствием в них болевых рецепторов.
Во время операций на молочной железе (тех, что выполняются под местной анестезией) в саму ткань даже не нужно вводить раствор анестетика. Он вводится только в кожу и капсулу железы, а саму железу пациентка чувствует слабо, даже если работать с паренхимой хирургическим инструментом. Отсюда вывод, что все болевые ощущения в груди связаны с воздействием на капсулу железы: механическим — при растяжении, химическим — после начала воспаления. Иными словами, боль может возникнуть, только когда лактостаз растягивает капсулу. Если этого не происходит, то и болевого синдрома может не быть.
При мастите груди боль также появляется из-за растяжения капсулы или из-за воздействия на неё агрессивных медиаторов воспаления.
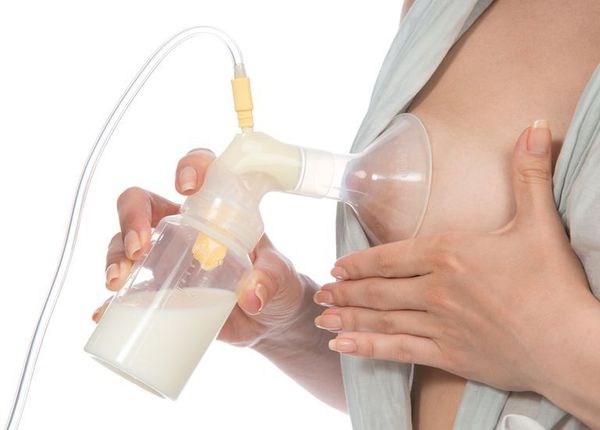
Болезненность и уплотнение в молочной железе могут сопровождаться повышением температуры тела за счёт действия продуктов распада бактерий, попадающих в кровоток. Само по себе это ещё не признак мастита. На данном этапе следует прекратить кормление ребёнка больной железой и попытаться сразу же провести мероприятия по сцеживанию молока: путём ручного массажа или с использованием специальной помпы-молокоотсоса.
Когда следует обратиться к врачу
Патогенез лактационного мастита
Что происходит с грудью в период лактации
После родов в течение недели резко падает уровень эстрогенов и прогестерона, которые в период беременности стимулировали рост ткани железы, а именно протоков и прочей логистической инфраструктуры по выведению молока.
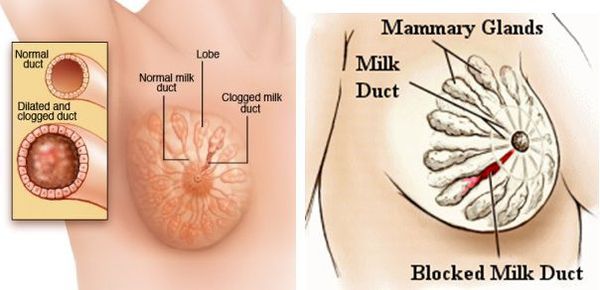
В то же время уровень пролактина (гормона, который вызывает и поддерживает образование молока) остаётся прежним и может даже возрастать. Таким образом, на имеющихся и отстроенных в железе до родов мощностях начинается активный синтез и выведение молока. Однако организм не всегда может точно сбалансировать его необходимое количество и суммарный просвет протоков в сосках. В таких случаях в отдельных альвеолах или протоках формируется застой: молоко накапливается и растягивает стенки альвеолы/протока. Так возникает лактостаз. Он не всегда превращается в мастит.
Анатомия и физиология молочных желёз при мастите:
При лактостазе сжимаются микрокапилляры соседней ткани. Это затрудняет локальное действие иммунных механизмов, которые и без того ослаблены на фоне общего падения иммунитета после родов. В этот момент на сцену патогенеза выходит населяющая протоки микрофлора — пресловутый стафилококк. И само молоко, и окружающие сдавленные ткани являются прекрасной беззащитной питательной средой для бактерий, поэтому их количество в точке лактостаза начинает расти в геометрической прогрессии.
Погибшие клетки образуют массу органики, которая вновь может быть использована оставшимися бактериями как питательная среда. Таким образом, в месте септического воспаления некоторые процессы замыкаются в порочный круг и могут завершиться не в пользу пациентки.
Классификация и стадии развития лактационного мастита
Имеющие прикладное значение классификации лактационного мастита (и мастита вообще) отражают следующие его параметры:
По форме течения выделяют острый и хронический мастит. Острым лактационным маститом называют внезапно возникший в течение нескольких дней мастит с описанными выше симптомами.
Если в процессе лечения (или «нелечения») симптомы стихают, но не исчезают совсем, либо ненадолго проходят, а затем вновь появляются, то спустя шесть месяцев можно говорить о переходе в хроническую форму.
Хронический мастит создаёт целый ряд проблем. Он может спровоцировать формирование свища (патологического хода из очага воспаления на поверхность кожи с выделениями из него) или существенно затруднить скрининг новообразований молочной железы, а также в любой момент перейти в острый мастит.
По характеру воспалительного процесса доктор выделял две формы лактационного мастита:
Стадии мастита
Гнойные и негнойные формы, по сути, являются последовательными стадиями острого воспалительного процесса:
По локализации воспалительного очага в рамках приведённой локализации различают:
При последнем варианте поражаются все отделы молочной железы.
Осложнения лактационного мастита
Без своевременного лечения к уплотнению, боли и покраснению кожи уже в обязательном порядке присоединится повышение температуры тела и выраженный асимметричный отёк железы.
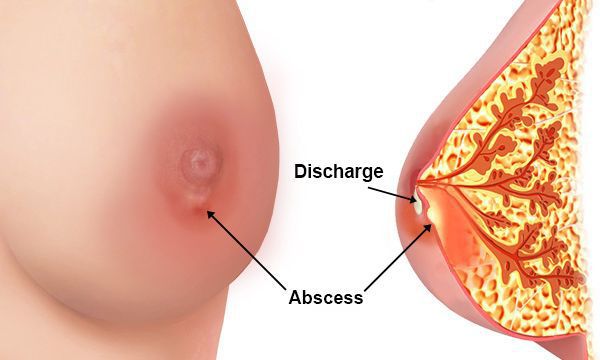
Общее самочувствие больной будет ежедневно ухудшаться. Может появиться выделение гноя из соска поражённой железы, начнётся лимфаденит (воспаление лимфатических узлов) и лимфангиит (воспаление лимфатических сосудов) по путям оттока лимфы: в подмышечной, подключичной, надключичной, загрудинной областях тела.
При появлении таких грозных симптомов состояние пациентки может усугубляться стремительно. Это прямые предпосылки скорого сепсиса и септического шока, который может стать причиной смерти, поэтому срочное начало лечения с госпитализацией становится вопросом выживания.
В литературе описаны случаи перехода воспалительного процесса в плевральную полость (пиоторакс), либо в жировую клетчатку переднего средостения (анатомического пространства за грудиной) с развитием медиастинита — тяжелейшего состояния, требующего экстренной операции и длительной интенсивной терапии.
Диагностика лактационного мастита
При постановке диагноза сложнее всего отличить лактостаз (предмастит) от начинающегося серозного мастита. Врач принимает решение на основании жалоб пациентки, сроков заболевания, результатов осмотра поражённого органа и результатов дополнительных исследований.
Как отличить лактостаз от мастита
Диагноз «лактостаз» правомерно установить при следующих симптомах:
Полное отсутствие отёка, уплотнения, покраснения кожи может навести на мысль о межрёберной невралгии или обострении герпетической инфекции как источнике болевого синдрома.
Для определения стадии процесса иногда необходимо выполнить пункцию: в условиях перевязочного кабинета стерильной иглой на шприце осуществляется прокол уплотнения с целью уточнить наличие гноя или иного содержимого. Если присутствуют яркие признаки гнойного процесса или деструктивные изменения молочной железы, то установка диагноза не вызывает затруднений.
При первичной диагностике лактостаза/лактационного мастита необходимо исключить наличие новообразований молочной железы или специфических возбудителей (сифилиса, туберкулёза, грибковых поражений, эхинококкоза и прочих) как инициаторов воспалительного процесса. Такие маститы имеют тенденцию к хроническому течению с периодическим обострением и постепенным разрушением окружающих тканей. К счастью, специфические маститы встречаются достаточно редко, обычно у лиц с нарушениями иммунитета.
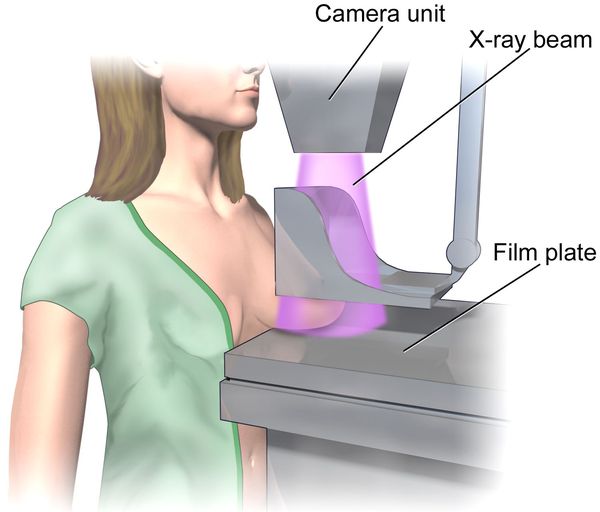
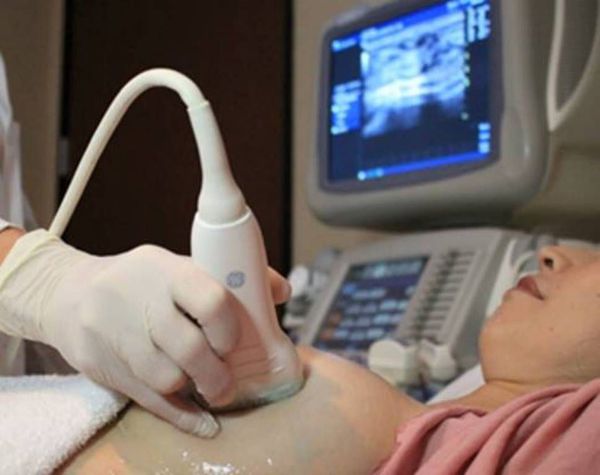
Скрининг новообразований молочных желёз должен проводиться пациенткой регулярно путём самообследования и УЗИ молочных желёз до 40 лет с проведением регулярной маммографии не реже чем раз в два года после 40 лет.
Лечение лактационного мастита
Какой врач лечит мастит
Лечением мастита занимается врач-маммолог. В тяжёлых случаях может потребоваться помощь хирурга.
Медикаментозное лечение
Лечение лактостаза и лактационного мастита у женщин при разных клинических ситуациях не одинаково. После установки диагноза «лактостаз» выполняется инъекция спазмолитиков (например, «Дротаверина») для расслабления гладкой мускулатуры млечных протоков. При выраженном болевом синдроме проводится ретропекторальная блокада раствором местного анестетика («Новокаина») и назначение НПВС. Некоторые авторы [1] рекомендуют перед сцеживанием сделать инъекцию 0,5 мл «Окситоцина» или «Питуитрина». Затем выполняется сцеживание молока путём ручного массажа или с применением помпы.
Существует ряд показаний для прекращения лактации:
Хирургическое лечение
В зависимости от тяжести состояния пациентки может проводиться инфузионная, детоксикационная, общеукрепляющая терапия. При развитии сепсиса или септического шока, медиастенита, воспаления в плевральной полости могут потребоваться дополнительные операции по дренированию соответствующих полостей и пространств. Лечение таких больных продолжается уже в палатах реанимации.
Можно ли кормить грудью при мастите
Кормить грудью при мастите можно и нужно, потому что адекватное опорожнение молочных желёз — это основной метод лечения заболевания.
Но важно! Перед началом медикаментозного лечения антибиотиками, обезболивающими и т. д. следует полностью прекратить грудное вскармливание, чтобы вместе с молоком в организм ребёнка не попали метаболиты лекарственных препаратов.
Можно ли делать компрессы при мастите
При мастите (не путать с лактостазом) противопоказаны тепловые процедуры. Можно делать аппликации с лекарственными препаратами, например Левомеколем, по назначению врача.
Прогноз. Профилактика
Профилактика лактационного мастита заключается в первую очередь в соблюдении правил гигиены:
Как правильно сцеживать молоко при мастите
При мастите нужно чаще прикладывать ребёнка к поражённой груди. Если молоко всё равно остаётся, можно доцедить аккуратно руками до чувства облегчения, не травмируя грудь (до последней капли сцеживать не нужно). На поражённую область молочной железы можно предварительно положить марлю, смоченную раствором магнезии — она расширяет протоки и облегчает отхождение молока.
Коза беременная. Сколько она ходит до родов и как котится, как ухаживать в этот период и после?
Неопытные заводчики коз порой не сразу способны определить беременность животного. Поскольку на начальном сроке внешние признаки беременности у этого вида скота едва заметны, человеку необходимо проявить повышенную внимательность. В этой статье расскажем, что в этом вопросе важно учесть.
Когда лучше проводить случку?

Чаще всего охота у коз наступает в период с сентября по март, случаются редкие исключения. Цикл продолжается в течение 3 недель.
Начало охоты характеризуется следующими симптомами:
Если эти признаки прослеживаются и параметры веса и возраста животного соответствуют, тогда можно приступать к случке. Длительность вязки варьируется от 10 часов до 3 суток.
Как определить, котное животное или нет?
Как и другие животные, козы могут проявлять симптомы ложной беременности. Это гормональная патология, при которой поведение козы схоже с беременным животным, но она не носит зародыша, что связано с неоплодотворением яйцеклетки или гибелью плода.

Заводчику проще всего выявить ложную беременность самки в том случае, если в стаде отсутствует самец, поскольку забеременеть козе не от кого. Самый обычный метод проверки — подождать 140–160 суток. Если коза не принесла потомства, значит, её беременность была ложной.
Как узнать, что козочка беременная?
В связи с тем, что определить настоящую беременность у козы порой сложно, особенно начинающему фермеру, можно прибегнуть к дополнительным способам.
Анализы
При проявлении симптомов беременности заводчик для установления сукозности самки проводит следующие анализы:
Народные способы

Сколько месяцев она ходит до родов?
При нормальном течении беременности появление потомства стоит ожидать через 150 суток после вязки. Иногда вынашивание плода может затянуться, что требует повышенного внимания заводчика. Для исключения возможной патологии в таком случае следует показать животное ветеринару.
Порой продолжительность беременности достигает 154 дней. Причины могут быть разные, к примеру вязка произошла позже планируемого срока. Если есть неуверенность в точной дате оплодотворения, и самочувствие козы хорошее, то паниковать нет причин.
Как узнать срок: календарь
Каждый заводчик коз должен вести календарь беременности своего животного, поскольку с его помощью проще выявить время родов. Ведется он в виде таблицы следующим образом: от даты случки отмечается неделя и если после этого беременность подтверждается, то делается отметка о предполагаемой дате окота. Как мы выяснили ранее, роды у беременной козы, они же называются окотом, происходят спустя 150 суток (±5–8 суток). Например, если вязка произошла 1 февраля, то роды будут 30 июня.
Выкидыши
Вязка не всегда приводит к положительному результату. Приплода может и не произойти в случае, если матка абортирует эмбрион.

В случае аборта сразу же рекомендуется исключить бруцеллез, иначе «мальтийскую лихорадку». Это козье и овечье заболевание очень опасно и для человека, в данном случае в зоне риска будет находиться весь ухаживающий за животным персонал. Исключить болезнь можно, направив абортированный плод в ветеринарную клинику.
Если на ферме инфекционные болезни отсутствуют, то следует проводить профилактику против выкидышей при помощи сбалансированного питания коз, а также правильного содержания. Если аборты все же происходят, а инфекционных заболеваний в хозяйстве нет, то нужно поместить животных в иное помещение, лучше подальше от предыдущего содержания. В старом помещении необходимо провести тщательную дезинфекцию едким натром либо формальдегидом.
Перед абортом у козы прослеживается:
В такой ситуации самке желательно дать какое-нибудь возбуждающее средство (кофе или крепкий чайный настой). После аборта козе нужно обеспечить такой же уход, как и после окота.
Уход в домашних условиях

Рацион питания должен быть следующий:
Доить ли, пока длится дородовый период?
Чтобы сберечь большее количество полезных элементов для будущего потомства и чтобы после родов у самки был хороший удой, нужно постепенно убавлять число доений до полнейшего исключения. Фермеры этот процесс именуют запуском, проводят его в период от 1,5 до 2 мес. до намеченных родов самки.
Выглядит он таким образом:
Во время запуска козочку необходимо кормить лишь варёными корнеплодами, хорошим сеном, убрать из рациона сочную еду (репу и ботву). В воду следует добавлять отруби.
Правильно проведенный запуск и грамотно сбалансированное кормление во время него повышают шансы здоровое потомство.
Подготовка к козлению

Козлятник должен быть сухим, хорошо проветриваемым, но без сквозняков. Оптимальный уровень температуры воздуха примерно +10 градусов. Идеальными условиями для родов служит клетка размером до 2–3 кв. м с кормушкой и поилкой.
Если отделить самку таким образом нет возможности, то необходимо перед окотом по максимуму оградить её от общего стада.
Как понять, что наступает окот?
Роды козы, при грамотной подготовке к ним самки, не должны вызвать особых трудностей. Козы рожают без помощи хозяина, но, чтобы исключить возможные осложнения, следует вести контроль состояния животного.
При приближении козления у самки отмечаются некоторые признаки:
Если такие симптомы наблюдаются на протяжении 2 часов, то окот начался. Происходит он от 40 минут до 1,5 часа.
Процесс

Такая последовательность характерна для родов без осложнений, поэтому они происходят почти без посторонней помощи со стороны хозяина.
Количество козлят
Если окот у козы первый, то родится 1–2 детеныша, реже их количество может достигать 3. Если она рожает не впервые, то новорожденных может быть больше – 3–4. Встречаются окоты до 5 козлят, но такие случаи бывают нечасто.
Оптимальный вариант для здоровой козы — 3 козлёнка. Большее число детёнышей может спровоцировать ухудшение здоровья самки. Сами новорожденные из этого окота более слабые и маленькие по сравнению с козлятами из меньшего по численности помёта. Часто происходят случаи повреждения слабых козлят внутри матери более сильными.
Уход за малышами

Родившихся малышей отделяют от матери в коробку, предварительно застеленную соломой. После выхода последнего козленка и избавления козы от последа все новорожденное потомство допускают к маме. Она отдохнёт, в то время как козлята будут сосать молозиво.
Чем кормить и когда доить?
Первый раздой самки должен проводиться сразу же после её окота, перед тем как послед вышел: сдаивается небольшое количество молозива, непригодного для питания новорожденных малышей (первые струйки содержат много бактерий).
В 1-ю неделю после окота козы дойка проводится через каждые 3–4 часа общим объемом 5 раз в сутки, на 2-й неделе удой проводят 4 раза. Чтобы облегчить процесс, вымя самки массируют круговыми движениями по направлению к дойкам.
После окота нужно провести ряд мероприятий:
Первые 4 дня после окота рацион козы должен содержать легкоусвояемые продукты. Следует придерживаться следующего режима питания: от 2 до 4 кормлений, состоящих из маленьких порций пищи.
Начиная с 5-го дня рацион козы становится разнообразнее:
Возвращать козу к обычному рациону и режиму питания нужно после завершения кормления козлят молоком.
Как видно из нашей заметки, выявить беременность у коз и даже принять ее несложно, однако если окот происходит первый раз, то лучше это делать при участии ветеринара.