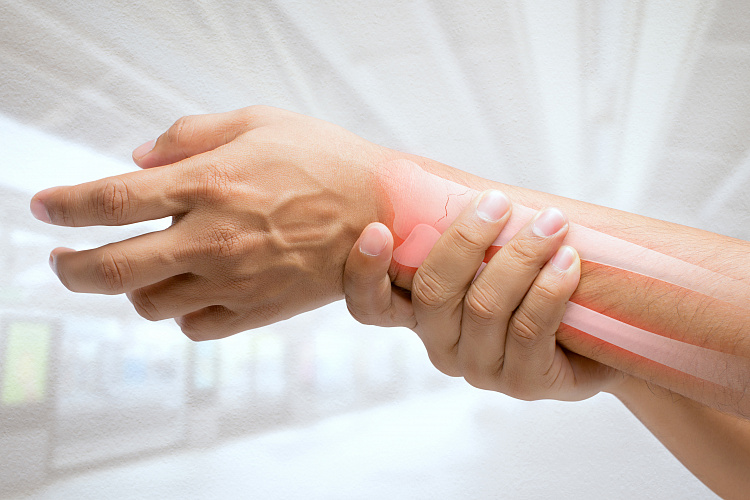
Как понять что треснула кость
Ушиб или перелом: как отличить?
Обзор
Никогда ни с чем не перепутаешь перелом со смещением, а уж тем более — открытый перелом, когда из раны видны костные отломки. В этих случаях сразу бросается в глаза деформация поврежденной части тела. Ясно, что без врачебной помощи не обойтись: нужно придать костям правильное положение, надежно их зафиксировать, а при открытой ране провести её обработку. Такие переломы обычно случаются при повреждении рук и ног.
Если в момент травмы вы не слышали зловещего хруста, а после того, как пришли в себя, видимых деформаций на теле не обнаружили, установить тяжесть травмы будет достаточно сложно. Какие критерии для этого используют?
Признаки перелома
Есть мнение, что перелом сильнее болит, чем ушиб. На самом деле — это не так. Болевые рецепторы везде одинаковые: что в мышцах, коже и связках, что в надкостнице. Поэтому по интенсивности болевых ощущений проводить диагностику бессмысленно. Мало того, некоторые переломы почти не болят, и первое время человек может вовсе не догадываться о тяжести произошедшего. Так, например, бывает у пожилых людей при некоторых видах переломов шейки бедра.
Второй признак — отечность тканей и размеры гематомы (синяка). Действительно, переломы обычно сопровождаются более массивным повреждением, а значит выраженной припухлостью и большим кровоподтеком. Причем отек и гематома могут увеличиваться в течение нескольких часов после падения и даже на следующий день. Но бывают и исключения. Например, при ушибах частей тела, где мало жировой клетчатки, но много кровеносных сосудов (грудная клетка, лодыжка, передняя поверхность голени, голова и лицо). Место травмы буквально надувается на глазах, а затем эта огромная гематома может еще и сползать вниз, под действием силы тяжести, раскрашивая кожу в разные оттенки багрового и сине-зеленого цвета на приличном протяжении. Выглядят последствия таких травм страшно, хотя кости целы и ничего здоровью не угрожает. И наоборот, при переломах костей, скрытых под толстым слоем мышц, отечность может быть едва заметной, а кровоподтек и вовсе отсутствовать.
Третий признак — нарушение движения в поврежденной части тела. Кость при переломе теряет прочность, а значит не выполняет свою опорную функцию, поэтому движения невозможны. Однако это правило не работает при поднадкостничных переломах, трещинах костей и вколоченных переломах.
Таким образом, голословно утверждать, что это всего лишь ушиб или целый перелом в большинстве случаев — глупо. Вы можете ошибиться с вероятностью 50 на 50. Единственный способ точной диагностики — рентгеновский снимок. Другой вопрос, насколько опасны подобные переломы? Могут ли они серьезно навредить здоровью, если их симптомы так похожи на обычный ушиб?
Нужно ли обращаться к врачу, если подозреваете перелом?
В большинстве случаев, нетяжелые переломы срастаются самостоятельно, без обследования, гипса и медицинской помощи. Для этого достаточно щадить место удара и обеспечить ему неподвижность. В практике травматологов нередки случаи, когда пациент, сделав рентген свежего перелома, узнает о том, что рядом есть уже сросшийся, о котором он и не догадывался ранее. Но не всегда подобные травмы проходят без последствий.
Случай из жизни. Банщик чистил ступеньки ото льда, поскользнулся и больно ударился грудью. Женская интуиция супруги подсказала ей, что лучше перестраховаться и вызвать скорую помощь. Однако фельдшер, приехав на вызов, предложил мужчине лишний раз не «светиться» на рентгене — все равно гипс при переломе ребер не накладывают. Оставил все как есть и уехал. Утром, неловко повернувшись, мужчина почувствовал укол в груди и стал раздуваться, как воздушный шарик. Несколько минут — и дышать стало трудно. Если бы не оперативная работа другого коллектива медиков, банщик бы умер от пневмоторакса — травмы легкого, причиной которой стал осколок ребра, повредивший мягкие ткани. На работу банщик вернулся после операции, в середине весны, когда ступеньки ото льда чистить было уже не нужно.
Не менее опасные ситуации возникают при вколоченных переломах шейки бедра, если с размаху упасть на бок. Внешние признаки травмы могут быть незначительными, боль — терпимой, что позволяет человеку продолжать ходить и даже бегать. Но в определенный момент костные отломки могут сместится, что значительно утяжеляет состояние. Во-первых, потребуется операция для их сопоставления, во-вторых, возможно полное разрушение головки бедренной кости из-за нарушения кровоснабжения. А итог — протезирование или полная неподвижность.
Компрессионный перелом позвоночника может привести к хроническим болям в спине, парезам и параличам из-за сдавления межпозвоночных нервов и даже спинного мозга. Невнимательное отношение к перелому пальца на ноге может впоследствии привести к его деформации. И вы уже не сможете носить модельную обувь.
Конечно, все эти осложнения редки. Поэтому в крайнем случае можно уповать на везение и не обращаться за медицинской помощью, шанс самостоятельно «зализать раны» при неосложненных переломах достаточно высокий. Но все же, если вы ушиблись не на краю света, а где-то в цивилизации, лучше сделать снимок в любом ближайшем травмпункте. А в случае перелома принять все необходимые меры к его скорейшему заживлению.
Другие статьи по темам:
Все материалы сайта были проверены врачами. Однако, даже самая достоверная статья не позволяет учесть все особенности заболевания у конкретного человека. Поэтому информация, размещенная на нашем сайте, не может заменить визита к врачу, а лишь дополняет его. Статьи подготовлены для ознакомительных целей и носят рекомендательный характер. При появлении симптомов, пожалуйста, обратитесь к врачу.
Перелом плюсневой кости стопы
Специалисты реабилитационного центра “Лаборатория движения” помогут в восстановлении функций опорно-двигательного аппарата
В ортопедической практике перелом плюсневой кости стопы достаточно распространен: на плюсневые кости приходится 35% переломов стопы. Около 80% из них протекают без смещения и считаются неосложненными. У взрослых и детей старше 5 лет преимущественно диагностируют повреждение пятой и третьей плюсневых костей. На травматизацию со смещением приходится 35%. Терапевтические мероприятия зависят от характеристик травмы, осложнений, сопутствующих заболеваний. Лечение проводят ортопеды. Особое место занимает реабилитация после перелома, без помощи врача человек может получить инвалидность. Восстановительную программу составляют индивидуально для каждого пациента.
Рассказывает специалист ЦМРТ
Дата публикации: 25 Июня 2021 года
Дата проверки: 30 Ноября 2021 года
Содержание статьи
Причины переломов плюсневых костей стопы
В зависимости от патогенетического фактора различают переломы:
Травматические. Острые повреждения вызваны падением на стопу тяжелых предметов, скручиванием ее переднего отдела (чаще возникает перелом основания пятой плюсневой кости) и пр. На открытые повреждения приходится 10%.
Патологические. Ряд факторов — остеопороз, остеомиелит, опухолевый процесс, прием лекарств, генетические аномалии, несбалансированное питание с дефицитом минералов и витаминов — способствуют ослаблению костной ткани. Для получения перелома достаточно незначительного усилия.
Стрессовые. С воздействием постоянного травматического фактора низкой/умеренной интенсивности на стопы сталкиваются военные, вынужденные много маршировать, артисты балета, спортсмены. Вторая и третья плюсневые кости стопы фиксированы; первая, четвертая и пятая — относительно подвижны. Поэтому перелом 4 плюсневой кости стопы встречается часто. Во время ходьбы и танцев основная нагрузка приходится на вторую и третью плюсневые кости, поэтому риск усталостных переломов указанных структур выше.
Симптомы перелома плюсневой кости стопы
Клинические признаки коррелируют с типом повреждения. Закрытый перелом костей плюсны проявляется:
Перелом первой плюсневой кости можно заподозрить при отеке большого пальца нижней конечности, его отклонения от привычной анатомической оси.
Признаки открытой травмы — выступание костных структур из раны во внешнюю среду, кровотечение, нестерпимая боль.
Стрессовые переломы не сопровождаются яркой симптоматикой. Первоначально тупые, ноющие боли в стопе возникают в момент двигательной активности, в дальнейшем присутствуют и в покое. У некоторых видна деформация ступни, вызванная тягой внутренних мышц.
У пациентов с нейропатией болевые ощущения снижены, на прием к ортопеду люди приходят с жалобами на изменение внешнего вида стопы.
Диагностика
Выбор способов обследования имеет решающее значение для правильного ведения больного и предотвращения осложнений. В зависимости от клинической картины пациенту может быть выполнены:
Рентгенография — базовое исследование, которое выполняют при травме стопы. Информации часто недостаточно. Стрессовый перелом на ранней стадии не визуализируется на обычных рентгенограммах или присутствует незначительная периостальная реакция, которую легко пропустить. Исследование показывает перелом костей плюсны, но не подходит для диагностики повреждений мягких тканей и связок.
Компьютерное сканирование предоставляет больше информации о патологии. Показания включают подозрение на стрессовый перелом при неоднозначных данных рентгенографии. КТ демонстрирует отрывные, оскольчатые повреждения и все патологии костной ткани.
Магнитно-резонансная томография — наиболее информативный способ исследования при сложной травме ступни с вовлечением мягких тканей и разрывом/растяжением связок. Снимок МРТ показывает отек костного мозга раньше, чем КТ. Магнитно-резонансная томография — лучший способ визуализации стрессовых переломов стопы, подходит для дифференциации последних и синовита, дегенеративных изменений. Оптимальный вариант для получения полной картины составляющих стопы — предплюсны, плюсны, пальцевых фаланг, твердых и мягкотканных структур — сочетание магнитно-резонансной томографии и компьютерного сканирования.
Ультразвуковое исследование в травматологии нашло применение благодаря доступности, простоте использования, но в качестве единственного способа диагностики УЗИ неприменимо.
К какому врачу обратиться
Первоначально лечением всех переломов занимается ортопед-травматолог, при патологических формах обоснована консультация остеопоролога, эндокринолога. Важно при сохраняющейся боли в течение 6 недель после травмы провести повторную диагностику.
2 статья цикла «повреждения опорно-двигательного аппарата»
Трещина и раскол

Смещение отломков
Смещение костных отломков может возникнуть как сразу при травме, так и после травмы, вследствие напряжения мышц, к которым крепятся сухожилия этих мышц. В зависимости от направления смещения костных отломков, в практике принято делить их на:
Возможности СКТ
Переломы и трещины, при которых не происходит существенного (видимого) смещения отломков на обычных классических рентгенограммах можно не распознать. В таких случаях будет наиболее точным и максимально информативным назначение спиральной компьютерной томографии (СКТ).
Внутрисуставные переломы или трещины
Переломы и трещины, линии которых достигают суставной поверхности или области прикрепления суставной капсулы называются внутрисуставными. Их появление всегда сопровождается кровоизлиянием в полость сустава, с признаками развития асептического артрита, вследствие чего мягкие ткани вокруг поврежденной области увеличиваются в объеме (происходит глубокий тканевой отек). В случаях повреждения и суставного хряща у детей может нарушаться рост поврежденной конечности, а у взрослых – развиваются дегенеративные изменения (о них детальнее я расскажу чуть попозже). Внутрисуставные переломы ухудшают протекание процессов заживления и сращения поврежденных костей и требуют дополнительного клинического внимания для достижения максимального результата – полного выздоровления!
Травматические окостенения (оссификаты, кальцификаты, обызвествления)
Возникают после ушибов, ранений, вывихов, переломов, ампутаций. Они могут располагаться в мягких тканях, преимущественно поблизости суставов и в межкостных пространствах. Достигнув зрелости посттравматические изменения уже не видоизменяются.
В следующей статье отдельно остановлюсь на возрастных особенностях переломов, а также рассмотрим переломы в отдельных частях тела: грудной клетки, конечностей.
Трещины кости причины, симптомы, методы лечения и профилактики
Трещины кости — частичное нарушение целостности кости под действием нагрузки, превышающей прочность травмируемого участка скелета. Возникают в костях черепа, позвоночника, грудины и ребер, скелета верхних и нижних конечностей после травмы, удара. Реже связаны с физиологическими и патологическими изменениями плотности костной ткани вследствие процессов естественного старения, заболеваниями опорно-двигательной системы. В месте повреждения определяется боль, припухлость, отёчность, снижается объем движений.
Симптомы трещины кости
Частичное нарушение целостности кости сопровождается интенсивной болью разного характера. Боль вызывают движения и ощупывания. Наблюдается тугоподвижность, человек старается не совершать лишних движений, принимает наиболее безболезненное положение. Над местом повреждения образуется отёк, припухлость, увеличивается объем и сглаживаются контуры травмированной части тела. В тех случаях, если были повреждены сосуды, появляются гематомы. На вид они синюшные, красные или бордовые.
В остальном клиническая картина зависит от того, какая часть скелета была травмирована. Так для надлома ребер характерно ухудшение дыхания, одышка, учащенный пульс, бледная кожа. При частичном нарушении целостности костей черепа возможно потеря сознания, вплоть до комы, расстройства чувствительности, паралич, тошнота, рвота, головные боли, снижение зрения.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 24 Декабря 2021 года
Содержание статьи
Причины
У детей и взрослых трещины кости возникают преимущественно вследствие механического воздействия: удара, сжатия, скручивания и растяжения. Получить дефект костной ткани можно во время драки, падения, в результате дорожно-транспортного происшествия, неправильной техники упражнений, чрезмерной нагрузки, бытовой или производственной травмы. Трещины кости у лиц преклонного возраста обусловлены возрастными изменениями прочности и эластичности костной ткани. Надломы могут возникать на фоне остеопороза — снижение плотности костей, из-за чего любое давление, нагрузка приводит к нарушению их целостности.
К факторам риска появления трещины кости относят:
Разновидности трещины кости
Повреждаться могут кости любой части скелета:
Трещины кости классифицируют по разным признакам:
Диагностика
Диагностирует трещины кости и составляет курс лечения травматолог. Врач опрашивает больного, ощупывает место травмы, оценивает его общее состояние, степень ослабления чувствительности, мышечную силу, объем движений. Точно определить место повреждения, исследовать прочность и плотность костей, риск потенциальных переломов можно по рентгенографическим снимкам, результатам компьютерной томографии, магнитно-резонансной томографии. При подозрении на повреждение спинного мозга, ущемление нервных корешков назначают консультацию невролога и электронейрографию; сосудов и нервов — осмотр у сосудистого хирурга или нейрохирурга.
В сети клиник ЦМРТ диагностику трещины кости проводят с помощью разных методов исследования:
МРТ (магнитно-резонансная томография)
УЗИ (ультразвуковое исследование)
Дуплексное сканирование
Компьютерная топография позвоночника Diers
Компьютерная электроэнцефалография
Чек-ап (комплексное обследование организма)
К какому врачу обратиться
Первую помощь при трещинах в кости оказывает травматолог. Если болевые ощущения не стихают, можно обратиться к неврологу. Если костная ткань плохо срастается, нужна консультация ортопеда.
Лечение трещин кости
В тех случаях, когда это необходимо важно правильно оказать первую помощь пострадавшему: обеспечить покой, травмированную руку или ногу зафиксировать несколькими оборотами бинта к телу, приложить холод, дать обезболивающее, остановить кровотечение, доставить в больницу или вызвать бригаду скорой помощи. Лечение трещин кости чаще консервативное, операции выполняют по строгим показаниям. Всем пациентам назначают постельный режим, полную разгрузку поврежденной части скелета, холодные компрессы, физиотерапию. Поврежденную конечность фиксируют с помощью ортеза, эластичной повязки или гипса. Чтобы избавиться от боли, уменьшить отёчность, припухлость коротким курсом принимают нестероидные противовоспалительные лекарства, анальгетики.
Рекомендовано пересмотреть питание, включить в рацион продукты с высоким содержанием кальция, желатина, которые помогают улучшить структуру костно-хрящевой ткани. В период реабилитации назначают лечебную гимнастику, массаж, магнитотерапию, электрофорез. Срок заживления определяют тяжестью травмы, возрастом пациента, наличием сопутствующих болезней. В среднем составляет 2-4 недели, полное восстановление — до нескольких месяцев.
Осложнения
Профилактика трещины кости
Предупреждение трещины кости заключается в профилактике травматизма. Важно:
Статью проверил
Размещенные на сайте материалы написаны авторами с медицинским образованием и специалистами компании ЦМРТ
Сколько срастается перелом: этапы и сроки заживления костей
Сколько срастается перелом, зависит от степени тяжести полученной травмы, возраста пациента и соблюдения всех врачебных предписаний во время восстановительного периода.
У людей пожилого возраста срок срастания костной ткани значительно больше по причине недостаточного количества кальция в организме и возрастных изменений, которые затягивают процесс восстановления всего организма.
Стадии регенерации костей
В медицинской практике были выделены следующие регенерационные стадии:
Катаболизм структур ткани и клеточной инфильтрации. Ткань после повреждения отмирает, происходит распад клеток на элементы, появляются гематомы.
Стадия дифференцировки клеток. Для этого этапа характерно первичное срастание костей. При хорошем кровоснабжении сращение проходит по типу первичного остеогенеза. Длительность процесса занимает 10-15 суток.
Стадия образования первичного остеона. Костная мозоль начинает формироваться на поврежденной области. Осуществляется первичное срастание. Пробивается ткань капиллярами, белковая ее основа затвердевает. Хаотичная сеть трабекул кости прорастает, а они, соединяясь, формирую остеон первичный.
Стадия спонгиозации мозоли. Для этого этапа характерно появление пластичного костного покрова, появляется корковое вещество, восстанавливается поврежденная структура. В зависимости от тяжести повреждения эта стадия может длиться как несколько месяцев, так и до 3 лет.
Обязательное условие для нормально срастающегося перелома является протекание стадий восстановления без нарушений и осложнений.
Скорость заживления переломов у взрослых
Процесс срастания костей сложен и занимает продолжительное время. При закрытом переломе в одном месте конечности скорость заживления высока и составляет от 9 до 14 дней. Множественное повреждение заживает в среднем около 1 месяца. Самым опасным и долгим для восстановления считается открытый перелом, период заживления в таких случаях превышает 2 месяца. При смещении костей относительно друг друга еще больше увеличивается длительность процесса регенерации.
Заживление переломов верхних конечностей происходит медленно, но они представляют меньшую опасность для человека, чем повреждения нижних конечностей. Заживают они в следующие сроки:
фаланги пальцев — 22 дня;
кости запястья — 29 дней;
лучевая кость — 29-36 дней;
локтевая кость — 61-76 дней;
кости предплечья — 70-85 дней;
плечевая кость — 42-59 дней.
Сроки заживления переломов нижних конечностей:
пяточная кость — 35-42 дня;
плюсневая кость — 21-42 дня;
лодыжка — 45-60 дней;
надколенник — 30 дней;
бедренная кость — 60-120 дней;
кости таза — 30 дней.
Причинами низкой скорости заживления могут стать неправильное лечение, избыточная нагрузка на сломанную конечность или недостаточный уровень кальция в организме.
Скорость заживления детских переломов
У ребенка лечение перелома происходит быстрее на 30%, по сравнению со взрослыми людьми. Это обусловлено высоким содержанием оссеина и белка в детском скелете. Надкостница при этом толще, у нее отличное кровоснабжение. Скелет детей постоянно увеличивается, и присутствие зон роста ускоряет еще больше костное срастание. У детей с шестилетнего до двенадцатилетнего возраста при поврежденной ткани кости наблюдается коррекция отломков без оперативного вмешательства, в связи с чем в большинстве ситуаций специалисты обходятся только наложением гипса.
Самые частые переломы у детей:
Полные. Кость в таких случаях разъединяется на несколько частей.
Компрессионные переломы происходят по причине сильного сдавливания вдоль оси трубчатой кости. Заживление происходит за 15-25 дней.
Перелом по типу «зеленой ветви». Происходит изгиб конечности, при этом образуются трещины и отломки. Возникает при чрезмерном давлении с силой, недостаточной для полного разрушения.
Пластический изгиб. Появляется в коленных и локтевых суставах. Наблюдается частичное разрушение костной ткани без рубцов и трещин.
Первая помощь при переломе
Большую роль на скорость сращивания сломанных костей влияет оказание первой помощи при переломах. Если это открытый перелом, очень важно чтобы в рану не попала инфекция, чтобы избежать воспаления и нагноений на этом участке. Поэтому поврежденный участок нужно обеззаразить, для этого окружности ранения стоит обработать антисептиком, и накрыть стерильной салфеткой до приезда команды медиков.
Чтобы транспортировать в медицинское заведение пострадавшего, необходимо организовать иммобилизацию конечности. Используют для выполнения задачи подручные средства – фанеру, плоские доски, ветви деревьев, которые тканью либо бинтом закрепляют к поврежденной конечности. Если у человека наблюдается травма позвоночника, то для транспортировки используются твердые носилки, либо подручные средства, например плоские доски, на которые нужно аккуратно уложить больного.
Сроки консолидации переломов напрямую зависят от оказания первой помощи и скорой транспортировке потерпевшего в больницу.
Механизм заживления
Сращивание переломов начинается сразу после получения травмы. Срастание может быть двух видов:
Механизм сращивания переломов очень сложный, поэтому делится на определенные стадии:
По окончании всех стадий, сросшаяся кость снова обретает свою прочность, и способна выдерживать разные нагрузки.
Факторы, влияющие на скорость сращения костей
Заживление сломанной кости зависит от ряда факторов, которые либо ускоряют его, либо препятствуют ему. Сам процесс регенерации индивидуален для каждого пациента.
Оказание первой помощи имеет решающее значение для скорости заживления. При открытом переломе важно не допустить попадания в рану инфекции, т.к. воспаление и нагноение замедлят процесс регенерации.
Заживление происходит быстрее при переломе мелких костей.
При открытых переломах костная мозоль образуется гораздо дольше, если развивается раневая инфекция, которая сопровождается костной секвестрацией и остеомиелитом посттравматическим. Именно поэтому при неправильной терапии перелома формирование костной мозоли замедляется или вообще не наступает. В таких ситуациях появляются долго не срастающиеся переломы, отличающиеся медленной консолидацией, а также ложные суставы:
Если пациенты страдают гиповитаминозом и авитаминозом (остеомаляция у беременных, рахит, цинга).
Если есть нарушения деятельности паращитовидных желез (уменьшение концентрации кальция в крови) и надпочечниковые гиперфункции.
Наличие сопутствующих заболеваний, протекающих в хронической стадии, а также воспалительных процессов. Любые патологические процессы в организме значительно затягивают срок восстановления после перелома.
Наличие избыточной массы тела негативно влияет на процесс заживления костной ткани.
Несоблюдение сроков ношения гипсовой повязки. Многие случаи слишком долгого срастания костной ткани связаны с тем, что человек не хочет долго ходить в гипсе, снимает его раньше срока, установленного врачом. Срастающийся участок кости находится под давлением, происходит смещение.
Как быстро срастаются кости, зависит и от такого фактора, как необходимость установки импланта. Встречается это в тех случаях, когда осколков кости слишком много, они очень мелкие, и собрать их заново не представляется возможным.
Как ускорить срастание костей?
Чтобы процесс восстановления кости происходил быстрее, следует получить адекватное лечение, обеспечить пациенту правильное питание, прием витаминных комплексов, обогащенных кальцием, витамином D. Источником последнего компонента являются куриный желток и солнечные лучи.
Процесс срастания костей после перелома, не в последнюю очередь зависит от количества кальция в организме («строительного» минерального элемента для костной ткани). Для повышения концентрации данного элемента в организме пациенту назначаются специальные медицинские препараты. В обязательном порядке корректируется питание, основу рациона должны составлять молочные продукты.
Пациентам с повреждением костей рекомендована физическая активность уже через несколько суток после травмы. Физические упражнения можно разделить на занятия в период иммобилизации и активность в период постиммобилизации.
В то время, когда наложен гипс, нагрузка дается для профилактики застойных процессов. Выполняются следующие упражнения:
идеомоторные упражнения – мысленное сохранение двигательной активности в поврежденной зоне;
упражнения для свободных мышц для сохранения активности и профилактики мышечной атрофии;
статические упражнения для поддержания тонуса;
упражнения для противоположной конечности.
Тщательное выполнение всех этих пунктов обязательно ускорит процесс восстановления, а кость срастется быстро и правильно.