Как понять что у ребенка короткая шея
Кривошея у ребёнка
Содержание статьи
Кривошея у ребенка является врожденной или приобретенной деформацией костно-мышечного аппарата в области шеи – голова фиксируется в наклонном положении. Заболевание возникает у младенцев, требует своевременного лечения, чтобы не допустить изменений костей и мышц.Кривошея находится на третьем месте по частоте патологий опорно-двигательного аппарата у новорожденных. Чаще встречается лишь вывих тазобедренного сустава и косолапость. По статистике она есть у 0,3-2,0 % младенцев, по другим данным распространенность достигает 16 %. Патология больше свойственна девочкам, обычно наблюдается наклон в правую сторону. Заболевание может сопровождаться изменениями скелета, недоразвитием психомоторики, нарушениями слуха и зрения. Поэтому за отклонениями внимательно следят специалисты при первых обследованиях.
Причины заболевания
В зависимости от причин, вызвавших заболевание, различают врожденную и приобретенную форму. Ребенок может родиться с патологией, если у матери был тяжелый токсикоз, маловодие, угроза самопроизвольного прерывания беременности. Среди распространенных причин – многоплодие, аномальное положение и травмирование плода. С врожденным наклоном головы могут рождаться, если было обвитие пуповиной, тазовое или поперечное предлежание, родовая травма. Источник:
https://www.ncbi.nlm.nih.gov/pubmed/25419317
Kessomtini W, Chebbi W
Congenital muscular torticollis in children //
Pan Afr Med J. 2014 Jul 4;18:190 Приобретенная патология может проявиться в любом возрасте. Среди причин – миозит и саркома. Различают право-, лево- и двустороннюю кривошею.
Чтобы понять, как исправить кривошею у ребенка, нужно определить механизм, который способствовал развитию деформации. Различают мышечную, суставную, костную, нейрогенную, дермо-десмогенную и компенсаторную патологию.
Разновидности патологии
Симптомы: как понять, что у ребенка кривошея?
При двусторонней патологии головка малыша может быть прижата к груди или запрокинута, при этом движения шейного отдела ограничены.
Если у ребенка остеогенная форма, зрительно заметен изгиб в одну сторону, укорочение. Голова низко посажена, ее движения ограничены.
В случае нейрогенной патологии скелетные мышцы имеют повышенный тонус с одной стороны, а с другой – пониженный. На стороне, где дефект, нога согнута, рука сжата, при этом голова свободно двигается.
Развитие по времени
При ранней форме проблемы заметны в первые дни, при поздней – на второй неделе от рождения. Ребенок держит голову набок, на ощупь чувствуется уплотнение. Спустя 2-3 месяца дефект проявляется в неправильном положении головы, гипертонусе шейных мышц и спины. На ногах асимметричные складки.
Уже к 4-5 месяцам, при наличии кривошеи, у ребенка медленнее растут зубы, он хуже реагирует на звуки. К 7 месяцам становится заметно косоглазие, гипертонус проявляется и в нижней части тела.
К 12 месяцам диагностируется искривление позвоночника, малыш отстает в развитии, снижается зрение и слух. Черты лица изменяются – глаз и ухо на наклоненной стороне располагаются ниже. Малыши плохо держат равновесие, позже начитают сидеть и ходить, асимметрично ползают.
К 5-6 годам асимметрия лица ярко выражена. На стороне дефекта щека более плоская, заметны нарушения в развитии челюстей. При врожденном заболевании выявляют сопутствующую дисплазию тазобедренных суставов, заячью губу, неправильный прикус, короткую уздечку. Проблемы с шеей провоцируют нарушения слуха и зрения с одной стороны, косоглазие, головные боли.
Методы диагностики
Специалист при осмотре обращает внимание на симптомы кривошеи у детей: фиксацию наклона головы и поворот подбородка. Если попытаться развернуть голову, ребенку больно, он плачет.
Для определения заболевания прибегают к разным исследованиям: рентгену, УЗИ, МРТ, электромиографии. Проводят биохимический анализ крови, иногда направляют на консультацию к невропатологу. При выявлении симптомов кривошеи у ребенка необходимо проконсультироваться с ортопедом, неврологом, офтальмологом, отоларингологом.
Диагностика осуществляется на основании анамнеза, проведенного обследования и инструментальных методов. Благодаря комплексному подходу успешно выявляют костно-суставные дефекты: сращения, переломы, присутствие лишних позвонков. Для подтверждения нейрогенной формы деформации проводят электромиографию и электронейрографию. Для диагностирования миогенной кривошеи рекомендовано УЗИ мышц, а при дермо-десмогенной – УЗИ мягких тканей. Чтобы исключить сопутствующие заболевания, врач может назначить ультразвуковое исследование тазобедренных суставов, нейросонографию. Источник:
Л.Ю. Ходжаева, С.Б. Ходжаева
Дифференциальная диагностика кривошеи
у детей первого года жизни //
Травматология и ортопедия России, 2011, №3(61), с.68-72
Как проходит лечение?
Выбор метода зависит от вида заболевания. Для лечения приобретенной кривошеи прибегают к консервативным методам: гимнастике, массажу. При врожденной патологии рекомендована операция. Желательно, как можно раньше обратиться к врачу, поскольку консервативное лечение кривошеи у детей эффективно до года. Оперативное вмешательство проводят малышам в возрасте от 2-3 лет. Источник:
А.В. Губин
Алгоритм действий хирурга при острой кривошеи у детей //
Травматология и ортопедия России, 2009, №1(51), с.65-69
В некоторых случаях невозможно полностью избавиться от проблемы, тогда лечебные мероприятия направляют на укрепление мышц шеи и недопущение развития деформации.
Лечение начинают после постановки диагноза. Главное – придать правильное положение. Для этого стимулируют повороты головы в разные стороны, применяют специальные укладки, контролируют правильное ношение на руках.
ЛФК, массаж и физиотерапию рекомендуют при мышечной кривошее. Врачи назначают электрофорез, УВЧ, парафиновые аппликации и плавание. В ряде случаев прописывают ношение воротника Шанца, шейного ортеза. В клиниках используют метод вытяжения петлей Глиссона. Источник:
Р.С. Алимханова
Ранняя диагностика и лечение врожденной кривошеи у детей //
Медицина и экология, 2008, №3, с.41-42
Что делать, когда у ребенка кривошея, а консервативное лечение малоэффективно? В такой ситуации при наличии показаний проводят хирургическую коррекцию с помощью рассечения и удлинения мышцы. Такие процедуры можно проводить с 1,5-2 лет.
При врожденной костно-суставной патологии назначают корригирующую иммобилизацию в несколько этапов. Чтобы вылечить заболевание, используют гипсовую повязку, пластиковый держатель для головы, воротник Шанца. Приспособления подбирают с учетом тяжести дефекта и возраста малыша.
Если подвывих вправить невозможно, рекомендуют спондилодез позвоночника (операцию, при которой позвонки обездвиживаются путем сращивания) в шейном отделе. При диагностировании нейрогенной патологии назначают фармакотерапию для снижения повышенного тонуса мышц, снятия возбудимости нервной системы. Хорошо помогает массаж. Дермо-десмогенную кривошею лечат иссечением рубцов, кожной пластикой.
Необходимо понимать, что на скорость лечения влияет возраст – проблемы у грудничка 2 месяцев решаются быстрее, чем у малыша 8 месяцев. Чем раньше начали лечение, тем больше вероятность быстрого и полного выздоровления.
Массаж в домашних условиях
Массаж рекомендуют выполнять три раза в день по шесть минут. Движения должны быть мягкими. Во время процедуры поглаживают ноги, руки, грудь, мышцы со стороны деформации и здоровую щеку.
Затем переходят к массированию боковой стороны туловища, живота, шеи, стоп. Ребенка выкладывают на живот и проходят массажными движениями по спине и шее. Переворачивают с одного на другой бок, заканчивают процедуру разминанием стоп.
Упражнения для малышей
Физкультура в воде
Как лечить кривошею в домашних условиях? Выполняйте простые упражнения в воде. Наберите в ванну, используйте специальный надувной круг, который нужно надеть малышу на голову. Благотворное влияние теплой воды и поддержки способствует расслаблению мышц.
Приступайте к гимнастике, она поможет расслабить тело и убрать патологию. Малыша можно положить на спину, придерживая рукой. Нужно двигать головой в одну и другую сторону. Переверните на живот и ведите по ходу воды, придерживая за подбородок. При этом больное место нужно удерживать в воде.
Правильное положение тела
Внимательно следите за тем, как лежит ребенок. Создавайте условия, чтобы малыш поворачивал голову в разные стороны, наблюдая за игрушками. Перед укладыванием положите кроху сначала на здоровый бок. За спиной поставьте светильник или подвесьте игрушку, чтобы вызвать интерес, спровоцировать поворот головы.
Для малыша лучше купить матрас средней жесткости. Хорошо помогает ортопедическая подушка. Ее можно использовать только с разрешения врача и при достижении 6 месяцев. Предлагаем взять обычную пеленку и сложить ее, чтобы использовать вместо подушки.
Когда вы носите ребенка, держите его в вертикальном положении, контролируйте, чтобы плечи были на одном уровне. Чаще выкладывайте малыша на живот, чтобы улучшить состояние шейных мышц.
Профилактика кривошеи
Предупредить врожденную патологию у малышей невозможно. Чтобы не допустить приобретенную форму, необходимо избегать травмирования шеи, регулярно проходить обследование у хирурга.
При обнаружении признаков или при подозрении на патологию не прибегайте к самолечению – посетите опытного специалиста «СМ-Клиника». Наш детский хирург осмотрит малыша и при необходимости подберет лечение.
родовая травма
Травма шейного отдела позвоночника
По каким признакам определить родовую травму шеи? Каковы причины и последствия родовой травмы у ребёнка? Какая помощь необходима при родовой травме? – в данной статье мы поможем найти ответы на эти и подобные вопросы, а именно – расскажем об эффективном и безопасном методе лечения родовой травмы шеи у детей, о причинах и симптомах этого заболевания, а также о наиболее популярных мифах, связанных с ним.
что такое родовая травма
Родовая травма – это повреждения тканей и органов ребенка во время родов, вызванные механическими силами, и целостная реакция на эти повреждения со стороны организма.
Условно все травматические поражения ребенка в родах делят на: механические (обусловлены воздействием извне) и гипоксические (из-за механического воздействия у ребенка развивается кислородное голодание мозга, которое приводит к травме ЦНС – центральной нервной системы). В свою очередь, травма ЦНС является следствием травмы шейного отдела позвоночника, так как при его повреждении страдают кровеносные сосуды, питающие головной мозг.
Родовая травма может затрагивать разные структуры шейного отдела. В зависимости от ее локализации выделяют: травма позвонков, суставов, связок; травма мягких тканей (кожи, мышц).
причины и симптомы родовой травмы
Родовая травма возникает во время прохождения ребенка по родовым путям, если приосходит какое-либо несинхронизированное действие в организме мамы в момент родов.
На процесс родов сильно влияют анатомические особенности мамы и ребенка, состояние их здоровья. Если в процессе родов возникают какие-либо отклонения, то неоказание акушерской помощи может привести к травме. С другой стороны, любое медицинское воздействие также представляет опасность развития травмы у малыша: препараты, стимулирующие родовую деятельность, надавливание на живот во время потуг, наложение акушерских щипцов, операция Кесарево сечение.
Даже во время нормальных физиологических родов малыш, проходя по родовым путям, испытывает колоссальную нагрузку. У новорожденного мышцы и связки шеи очень слабые, поэтому при нагрузках во время родов травмировать их очень легко. Применение акушерского пособия увеличивает частоту повреждений шейного отдела позвоночника, но даже без медицинского воздействия, риск получения родовой травмы остаётся.
Независимо от тяжести родовой травмы, имеющиеся повреждение обязательно будет иметь последствия. Самый страшный вариант – летальный исход. В таком случае ставят диагноз синдром внезапной смерти. Причина смерти заключается в прогрессировании рубцевания места травмы в мягких тканях шеи, задеваются жизненно важные центры дыхания и сердцебиения, что несовместимо с жизнью.
Достаточно тяжелыми последствиями родовой травмы может быть развитие детского церебрального паралича (ДЦП), парезы или параличи конечностей.
Иногда очевидных последствий травмы нет, и несколько месяцев или лет она никак не проявляется. Это не означает, что ребенок абсолютно здоров. При повреждении шейного отдела часто возникают смещения позвонков и развивается защитный мышечный спазм. В результате родовой травмы начинает страдать мозговой кровоток и у малыша в определенное время проявляются следствия перенесенной травмы от затрудненного мозгового кровотока.
В первые дни и месяцы жизни нарушение мозгового кровотока проявляется в виде внезапных кратковременных остановок дыхания (с первых суток), в виде дрожания подбородка, ручек или ножек, сбоя сердечного ритма. Ребенок беспокоен и часто сильно плачет, плохо спит, имеется высокий или низкий мышечный тонус в руках или ногах, косоглазие, явно заметна короткая шея. Часть детей имеют отставание в двигательном развитии.
После года могут возникать следующие проблемы: задержка двигательного и эмоционального развития, частые истерики, плач, гиперактивность или заторможенность, дефицит внимания, плохая память. У таких детей может быть увеличенный размер головы, деформации черепа и грудного отдела, психические отклонения, судороги (эписиндром), парезы конечностей.
Некоторые последствия проявляются только в дошкольном и школьном возрасте. На тот момент их уже мало кто связывает с полученной при рождении травмой. К таким последствиям относятся: дизартрия, нарушение мелкой моторики, энурез, головные боли, вегето-сосудистая дистония (ВСД), повышенное внутричерепное давление, неврозы. В этом возрасте от перенесенной родовой травмы появляются проблемы с позвоночником (сколиоз, нарушение осанки), косолапость, плоскостопие, разная длина ног. К последствиям также относятся проблемы с иммунитетом, стойкие аллергические реакции, заболевание ЛОР-органов.
развенчиваем мифы о родовой травме
На сегодняшний день существует ряд заблуждений о проблеме родовой травмы у детей, порождаемых в основном отсутствием у родителей, столкнувшихся с данной проблемой, объективной информации по поводу причин родовой травмы и предлагаемого лечения. Постараемся внести ясность в этом вопросе и развенчать наиболее популярные мифы.
Как видно из описанных выше примеров, объективный взгляд на проблему родовой травмы с точки зрения причин её возникновения и способов решения помогает родителям ребёнка, у которого обнаружено это заболевание, своевременно и обдуманно подойти к выбору эффективного и безопасного метода лечения.
о нашем лечении родовой травмы
Как альтернативу стандартному лечению родовой травмы мы предлагаем реабилитационный комплекс, направленный на устранение последствий родовой травмы шеи и восстановление мозгового кровотока.
На первом этапе проводится лечение поврежденных анатомических структур шейного отдела позвоночника. Благодаря вытяжению и лечебной гимнастике, за короткое время происходит вправление смещенного позвонка, укрепляются мышцы, сращиваются связки шеи, рассасываются гематомы. Воротник оказывает благоприятное влияние на состояние кровоснабжения головного мозга путем освобождения сосудов от сдавления. Без этого этапа эффективность лечения родовой травмы снижается в несколько раз.
На следующих этапах проводятся терапия, направленная на улучшение работы сосудов и клеток головного мозга (в том числе аминокислотами), рассасывания глубоких гематом и рубцов около позвонков, восстановление двигательных функций шейного отдела позвоночника и тонуса мышц шеи.
Лечение проводится амбулаторно (вне стационара) и подразумевает ношение ребёнком тракционного воротника оригинальной конструкции (Патент № 2587960) в сочетании с приёмом натуральных препаратов для нормализации деятельности головного мозга.
Наше лечение быстро и эффективно решает проблему родовой травмы у ребёнка, при этом оно безопасно и надёжно.
Таким образом, предлагаемая нами тракционная терапия в силу её очевидных преимуществ является отличной и часто единственной альтернативой не только приёму противосудорожных препаратов, но и другим методам лечения родовой травмы.
начинаем лечение родовой травмы
Лечение родовой травмы в нашем центре начинается с приёма невролога. Приём ведёт главный врач и ведущий специалист нашего центра, невролог (вертеброневролог), кандидат медицинских наук Мажейко Людмила Ивановна.
На первичном приёме врач проведёт консультацию и специализированное обследование, выявит истинную причину развития патологии, установит диагноз, разработает план лечения, даст рекомендации, при необходимости назначит дополнительные обследования. Длительность первичного приёма – 60 минут.
Цена лечения родовой травмы в нашем центре рассчитывается индивидуально, в зависимости от стадии заболевания, его давности и наличия осложнений. Такой подход позволяет назначить только необходимый объём лечения с учётом особенностей организма ребёнка и картины течения заболевания.
Расчёт цены лечения родовой травмы производится после приёма невролога и проведения необходимых дополнительных обследований.
При единовременной оплате курса лечения предоставляется скидка 10 %.
Приём невролога осуществляется по предварительной записи. Для записи на приём необходимо позвонить нам в рабочее время по телефону +7 (343) 266-79-01 или оставить заявку на сайте и ожидать нашего звонка.
Позволяет определить наличие или отсутствие родовой травмы
Кривошея у ребенка
Содержание статьи
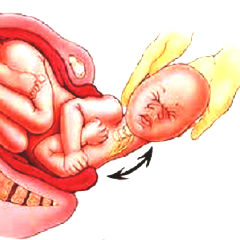
Диагноз “кривошея” говорящий: даже если вы никогда не сталкивались с этим заболеванием, вы можете представить, о чем идет речь. У малыша с кривошеей голова повернута набок и в сторону. Такое положение она принимает чаще всего из-за повреждения мышц, отвечающих за повороты и наклон головы, или же из-за неправильного развития шейных позвонков.
Распространено мнение о том, что кривошея у младенца формируется, потому что он постоянно лежит на одном боку и на одной руке у мамы. Но в раннем возрасте чаще это врожденное заболевание. Оно развивается или внутриутробно, или как следствие родовых травм.
Как определить, есть ли у ребенка кривошея
Кривошея проявляется не сразу. В первые дни и даже недели жизни новорожденный свободно поворачивает голову в стороны. Но уже с третьей недели можно заметить, что ребенок не держит ее ровно: голова всегда повернута в одну сторону, может быть немного наклонена. При попытке повернуть ему голову в другую сторону, малыш может беспокоиться, плакать – эти действия будут причинять ему неудобство или даже боль.
Опытный специалист сможет нащупать утолщение с одной стороны на грудинно-ключично-сосцевидной мышце. Это именно та мышца, которая отвечает за кивание, наклоны и повороты головы.
Это важно!
Чем дольше заболевание будет развиваться без лечения, тем сильнее будут проявляться его признаки: изменения в пораженной мышце станут явными не только для врача, голова ребенка будет зафиксирована в одном положении, начнется деформация черепа и появится асимметрия лица.
К счастью, таких тяжелых последствий можно успешно избежать: в большинстве случаев при своевременно начатом лечении кривошея проходит без следа за несколько месяцев.
К какому специалисту обратиться, если у ребенка признаки кривошеи
Если вы засомневались, нет ли у малыша кривошеи, в первый месяц его жизни, когда вас еженедельно на дому навещает участковый педиатр, поделитесь с ним своими опасениями. При необходимости он направит вас к узким специалистам.
Если же тревожные признаки вы заметили позже, не ждите планового визита в детскую консультацию. Чем раньше вы начнете лечение, тем быстрее и успешнее оно будет.
В идеале малыша нужно показать детскому ортопеду. Он осмотрит ребенка, поставит диагноз и назначит лечение. Возможно, порекомендует получить консультацию невролога.
Если же в вашей поликлинике детского ортопеда нет, обратитесь к детскому хирургу или – для начала – к педиатру. Как минимум вам подтвердят или опровергнут наличие болезни и дадут направление в профильную больницу или более крупную клинику.
Для уточнения вида кривошеи и ее причины малышу может потребоваться ультразвуковое исследование или рентгенография шейного отдела. На дополнительную диагностику, если она будет необходима, направит врач – после того как осмотрит ребенка, прощупает здоровую и пораженную мышцу.
Лечение кривошеи у детей
При кривошее подходящее для конкретного случая лечение может назначить только врач. Не пытайтесь самостоятельно делать малышу массаж по роликам или статьям в интернете. Неумелыми действиями можно сильно навредить ребенку и ухудшить ситуацию.
Методы лечения кривошеи
Если кривошея не связана с повреждением шейных позвонков, методы лечения будут консервативными, то есть терапевтическими:
В редких случаях, когда кривошея вызвана неправильным строением шейных позвонков, или если консервативные методы лечения не помогают, может быть назначено оперативное лечение кривошеи.
Основные варианты неврологической патологии детей первого года жизни
Для выявления заболеваний нервной системы, проявляющихся специфической задержкой психомоторного развития, важное значение имеет оценка сопутствующих задержке развития неврологических и психопатологических признаков. Возрастная незрелость нервной системы ребенка первого года жизни определяет фрагментарность и недифференцированность наблюдаемых у него признаков. Организм, особенно новорожденного и грудного ребенка, реагирует на различные вредности ограниченным числом типовых реакций, характер которых в первую очередь зависит от возрастной фазы нервно-психического развития. Ниже представлены основные варианты, отражающие преимущественно тип нервно-психического реагирования на первом году жизни.
Учитывая высокую частоту перинатальной патологии нервной системы и возможные трудности получения квалифицированной специализированной помощи, несомненным представляется острейшая необходимость в получении родителями соответствующей научно-популярной информации.
Большую роль в оценке состояния ребенка играет состояние родничков : напряжение, выбухание родничков является очень грозным симптомом повышения внутричерепного давления. О многом говорят врачу размеры головки новорожденного : признаки гидроцефалии, если они обнаружены с первых дней жизни, обычно свидетельствуют о внутриутробной патологии мозга, тогда как постепенное развитие гидроцефалии может быть нередко следствием родового повреждения головного мозга.
Мы попробовали рассмотреть некоторые возможности общего осмотра новорожденного для поиска признаков, позволяющих заподозрить ту или иную неврологическую патологию.
Каждый из перечисленных выше признаков не может считаться доказательным, но в совокупности они приобретают большой диагностический смысл. В любом случае, разрешить ваши сомнения сможет только врач, специализирующийся в области неонатальной неврологии.
Малая двигательная и психическая активность ребенка, которая всегда ниже его дви-гательных и интеллектуальных возможностей; высокий порог и длительный отсроченный период возникновения всех рефлекторных и произвольных реакций. Депрессия часто сочетается с низкими мышечным напряжением и рефлексами, замедленной переключаемостью нервных процессов, эмоциональной вялостью, пониженной мотивацией и слабостью волевых усилий.
Гиповозбудимость может быть выражена в различна степени и проявляться либо эпизодически, либо стойко. Эпизодическое возникновение синдрома характерно для соматических заболеваний, особенно патологии желудочно-кишечного тракта, сопровождающихся гипотрофией. Иногда легкие, но стойкие проявления синдрома могут быть обусловлены типом высшей нервной деятельности. Преобладание мозговой депрессии в первые месяцы жизни наблюдают при недоношенности, у детей, перенесших кислородное голодание, внутричерепную родовую травму. Выраженная и стойкая депрессия часто сопровождается задержкой психомоторного развития, которая приобретает некоторые характерные особенности.
Задержка психомоторного развития при гиподинамическом синдроме характеризуется замедленным формированием всех условных рефлексов. В период новорожденности и в первые месяцы жизни это проявляется в отставании развития условного рефлекса на время кормления; в дальнейшем задерживается развитие всех пищевых условных рефлексов (рефлекс на положение кормления, вид груди или бутылки с молоком и т. д.), задерживается развитие пищевой, а затем зрительной и слуховой доминанты и чувствительных локальных реакций. Особенно характерна задержка развития цеп-ных двигательных сочетанных рефлексов, что наиболее отчетливо начинает проявляться со второго полугодия жизни! Такой ребенок в возрасте 6-8:мес не похлопывает рукой по одеялу или игрушке, не стучит предметом об предмет, к концу года не производит повторных выбрасываний предмета, не вкладывает предмет в предмет. Это проявляется также в голосовых реакциях: ребенок редко повторяет звуки, слоги, т. е. выполняя однократные движения и произнося отдельные звуки, он не стремится к их повторению. В результат задержки формирования условных рефлексов на сочетании слова с предметом или действием как в конкретной, так и в неконкретной ситуации начальное понимание речи и подчинение словесным :командам у этих детей происходит в более поздние сроки. При этом формируется отставание таких функций, как предметно-манипулятивная деятельность, ползанье, лепет, понимание речи, собственная речь.
При варианте гиповозбудимости в более поздние сроки отмечают формирование положительных эмоциональных реакций. Это проявляется как при общении со взрослым, так и в спонтанном поведении ребенка. В период новорожденности при общении со взрослым у таких детей обычно отсутствует ротовое внимание, в возрасте 2 мес не выражена или слабо выражена реакция радостного оживления при виде взрослого и ласковом голосе. Часто вместо мимики оживления у ребенка можно видеть только реакцию сосредоточения. Улыбка появляется позже 8-9 нед, для ее возникновения требуется комплекс раздражителей, включая и проприоцептивные, их повторность; латентный период возникновения улыбки в ответ на раздражитель удлинен.
В состоянии бодрствования ребенок остается вялым, пассивным, ориентировочные реакции возникают в основном на сильные раздражители. Реакция на новизну вялая и в большинстве случаев имеет характер пассивного изумления, когда ребенок с широко раскрытыми глазами остается неподвиж-ным при виде нового предмета, не предпринимая активных попыток приблизиться к нему, захватить его. Чем более длительный период отсутствуют активное бодрствование и ориентировочно-исследовательское поведение, тем более выражено отставание в психомоторном развитии.
Особенности эмоциональной сферы определяют вторичное недоразвитие интонационной выразительности голосовых реакций, а также специфику формирования сенсорных функций. Так, на втором возрастном этапе гиповозбудимый ребенок обычно хорошо фиксирует и прослеживает предмет, но движения глазных яблок за перемещающимся предметом у него начинаются не сразу, а после определенного латентно-го периода, как это характерно для новорожденного: глаза как бы постоянно догоняют перемещающийся в поле зрения предмет. Эти зрительные реакции отличаются непостоянством, и для их возникновения часто необходимы специальные оптимальные условия: определенное состояние ребенка, до-статочная сила и длительность раздражителя и др. Во второй возрастной период указанные реакции наиболее отчетливо и часто возникают не в положении на спине, а в вертикальном положении на руках у взрослого. Особенностью зрительного восприятия при гиповозбудимости на этом возрастном этапе является также то, что ребенок спонтанно почти не рассматривает окружающие предметы, у него отсутствует активный поиск раздражителя. Гиповозбудимый ребенок обычно поворачивает голову и глаза к невидимому источнику звука после неоднократного повторения и длительного латентного периода; слуховое восприятие, так же как и зрительное, обычно не приобретает доминантного характера.
Задержка психомоторного развития при синдроме гиповозбудимости характеризуется диспропорцией развития, которая проявляется во всех формах сенсорно-моторного поведения. Так, при достаточном развитии дифференцирована эмоциональных реакций на «своих» и «чужих» ребенок проявляет активной радости на общение со знакомыми протеста на общение с незнакомыми лицами, т. е. на в возрастных этапах остается выраженной недостаточная активность общения. Наряду со своевременным развитием отдельных сенсорных функций наблюдается отставание в формировании интерсенсорных связей, особенно в системе тактильно-кинестетического анализатора, поэтому гиповозбудимые дети позже начинают рассматривать и сосать свои руки, ощупывать игрушки, у них с задержкой формируется зрительно-моторная координация. Отсутствие активного исследовательского поведения выражается в диспропорциональности развития зрительного восприятия. Поэтому при достаточном развитии у ребенка дифференцированного зрительного восприятия может сохраняться автоматический характер прослеживания предмета.
При динамической количественной оценке возрастного развития ребенок с синдромом гиповозбудимости в разные периоды теряет 7-9 баллов, причем максимальную потерю наблюдают в возрасте 4-5 мес, когда в норме должны активно формироваться первые интерсенсорные связи и активные формы поведения.
Двигательное беспокойство, эмоциональная неустойчивость, нарушение сна, усиление врожденных рефлексов, повышенная рефлекторная возбудимость, тенденция к патологическим движениям часто в сочетании со сниженным порогом судорожной готовности. Гипервозбудимость в причинном отношении мало специфична и может наблюдаться у детей с перинатальной патологией, некоторыми наследственными ферментопатиями и другими обменными нарушениями, врожденной детской нервностью и при минимальной мозговой дисфункции. Выраженного отставания в психомоторном развитии у этих детей может и не быть, но при тщательном обследовании обычно удается отметить некоторые негрубые отклонения.
Для нарушения психомоторного развития при синдроме гипервозбудимости характерно отставание в формировании произвольного внимания, дифференцированных двигательных и психических реакций, что придает психомоторному развитию своеобразную неравномерность. У таких детей к концу первого года жизни обычно хорошо выражены познавательный интерес к окружающему, активные формы общения, и в то же время при сильных эмоциях может проявляться общий комплекс оживления с диффузными двигательными реакциями.
Все двигательные, сенсорные и эмоциональные реакции на внешние стимулы у гипервозбудимого ребенка возникают быстро, после короткого латентного периода и так же быстро угасают. Освоив те или иные двигательные навыки, дети беспрерывно двигаются, меняют позы, постоянно тянутся каким-либо предметам и захватывают их. При этом манипулятивная исследовательская деятельность, подражательные игры и жесты у них выражены слабо. Обычно дети проявляют живой интерес к окружающему, но повышенная эмоциональная лабильность нередко затрудняет их контакт с окружающими. У многих из них отмечается длительная реакция страха на общение с незнакомыми взрослыми с активными реакциями протеста. Обычно синдром гипервозбудизмости сочетается с повышенной психичской истощаемостью. При оценке возрастного развития гипервозбудимого ребенка обычно относят не к группе задержки, а к «группе риска», если гипервозбудимость не сочетается с другими неврологическими нарушениями.
В большинстве случаев при гипертензионно-гидроцефальном синдроме имеет место увеличение размеров головы, что выясняется путем динамического измерения ее окружности и сравнения с динамикой роста и массы тела. Патологическим считают прирост окружности головы, превышающий нормальный более чем на 2 сигмальных отклонения. По мере увеличения окружности головы выявляется диспропорция между мозговым и лицевым черепом. Увеличение черепа может быть асимметричным вследствие односторонне патологического процесса либо дефекта ухода за ребенком.
Повышение внутричерепного давления у грудных детей сопровождается также расхождением черепных швов, что можно определить при пальпации и рентгенологическом исследовании. Расхождение швов наступает быстро при прогрессирующей гидроцефалии и более медленно, когда внутричерепное давление повышено нерезко или стабилизировалось. При перкуссии черепа отмечают звук «треснувшего горшка».
Другим признаком повышения внутричерепного давления является выбухание и увеличение большого родничка. При выраженном гидроцефальном синдроме могут быть открыты малый и боковые роднички. Следует, однако, иметь в виду, что изменение черепных швов и родничков выявляется лишь на определенной стадии развития патологического процесса, поэтому их отсутствие при однократном осмотре нельзя расценивать как свидетельство против наличия гипертензионно-гидроцефального синдрома.
При повышении внутричерепного давления у новорожденных и грудных детей расширяется венозная сеть волосистой части головы и истончается кожа на висках.
Мышечный тонус меняется в зависимости от выраженности внутричерепной гипертензии и течения заболевания. В первые месяцы жизни при повышении внутричерепного давления, особенно если оно сопровождается гипервозбудмостью и объем черепа не увеличен, мышечный тонус часто бывает повышенным, сухожильные рефлексы высокими, с расширенной зоной, иногда наблюдаются клонусы стоп. При гидроцефальном синдроме с умеренно выраженной внутричерепной гипертензией вначале наблюдают мышечную гипотонию. Если гидроцефалия прогрессирует, в дальнейшем можно отметить нарастание мышечного тонуса, раньше в ногах. Это связано с растяжением пирамидных волокон парасагиттальной области за счет увеличения желудочков мозга.
У новорожденных и грудных детей при гипертензионно-гидроцефальном синдроме часто выражен тремор рук. Он может быть частым, мелкоразмашистым или редким, крупноразмашистым типа гемибализма. Судороги наблюдаются значительно реже, они возникают обычно при быстром нарастании внутричерепной гипертензии.
Изменения на глазном дне у маленьких детей развивается не обязательно в связи с возможностью увеличения объема черепа за счет расхождения черепных швов. Однако в ряде случаев можно обнаружить расширение вен, стушеванность границ соска зрительного нерва, а в дальнейшем, при прогрессировании гидроцефалии, его отек и атрофию.
Важное значение для диагностики гипертензионного синдрома имеет определение давления спинномозговой жидкости при люмбальной пункции, которое в норме у новорожденных составляет 50-100 мм вод. ст., у грудных-60-150 мм вод. ст. При гипертензионном синдроме ликворное давление у грудных детей может повышаться до 200-3Q мм вод. ст. и выше. Состав спинномозговой жидкости при гипертензионно-гидроцефальном синдроме зависит от особенностей патологического процесса, в результате которого он возник, характера течения синдрома, стадии его развития. Чаще наблюдают нормальный состав ликвора, но могут быть белково-клеточная или клеточно-белковая диссоциация.
Наряду с клиническими, офтальмологическими и ликворологическими данными для диагностики гипертензионно-гидроцефального синдрома важное значение имеют: трансиллюминация череепа, ЭхоЭГ, краниография, компьютерная томография.
Метод трансиллюминации безопасен, ее можно проводить неоднократно и в амбулаторных условиях. Принцип метода заключается в распространении лучей света в пространстве, заполненном жидкостью. В норме у новорожденных грудных детей вокруг тубуса с источником света возникает кольцо свечения шириной от 0.5 до 3 см в зависимости от плотности костей черепа. Наиболее интенсивное свечение наблюдают в лобных областях (до 3 см), наименьшее в затылочной области (0,5—1 см). Увеличение границ свечения возникает при расширении субарахноидального пространства до 0,5 см. Просвечивание полостей внутримозговой ткани или желудочков возможно только при толщине мозговой ткани менее 1 см.
У детей с наружной и внутренней гидроцефалией выявляют симметричное свечение. Асимметричное свечение имеет место при одностороннем расширении желудочка и суоарахноидального пространства.
На ЭхоЭГ при гидроцефалии регистрируют увеличение количества отраженных эхо-сигналов, вентрикулярного индекса (норма 1,9) и амплитуды эхопульсаций. В случае асимметричного расширения желудочковой системы м-эxo смещено в сторону, противоположную увеличенному желудочку.
У детей грудного возраста при легком повышении внутричерепного давления без расхождения черепных швов краниография не дает достаточной информации для диагностики. В то же время именно краниограмма может дать объективные доказательства повышения внутричерепного давления. При прогрессировании гидроцефалии на краниограммах уже спустя 2-3 нед наблюдают расхождение черепных швов, чаще венечного и стреловидного. Асимметричное расширение черепных швов указывает на локализацию очага поражения. Истончение костей свода чeрeпa и выраженные пальцевые вдавления у детей первого года жизни указывают на относительную давность процесса приведшего к ограничению внутричерепного пространства.
Глубина и характер задержки психомоторного развив при гидроцефалии и гипертензионном синдроме варьируют в широких пределах в зависимости от первичных изменений нервной системы, вызвавших гидроцефалию, и от вторично обусловленных нарастающей гипертензией. Если деструктивные изменения мозга, вызвавшие гидроцефалию, были выраженными, даже в случае компенсации гидроцефалии консервативными или хирургическими мероприятиями, развитие ребенка значительно задерживается. В то же время присоединение и прогрессирование гипертензионно-гидроцефального синдрома при любой патологии делает задержку развития еще более выраженной и своеобразной, несмотря на компенсацию первичного процесса. Наконец, при своевременной эффективной компенсации и первичного процесса, и гидроцефалии легкая задержка развития, чаще парциальная, быстро ликвидируется.