Лхлж у детей что это такое сердца
Правда и ложь о ложных хордах
Достаточно часто при выполнении УЗИ сердца (Эхокардиографии) выявляется ложная хорда левого желудочка сердца. Синонимом этой находки являются: добавочная хорда, дополнительная хорда, атипичная хорда левого желудочка.
Что же это такое? Это соединительнотканное нитевидное образование, расположенное в полости левого желудочка сердца, и не имеющее функциональных задач в сердце, т.е. ненужное и в то же время безобидное образование сердца. Именно поэтому оно отнесено к группе так называемых «малых аномалий сердца» — т.е. таких аномалий, которые конечно, присутствуют в сердце, но прогноз его жизни практически не изменяют, а в большинстве случаев и лечения никакого не требуют.
И, вы правильно заметите, раз она, эта хорда, ложная, то, наверное, есть и настоящая!
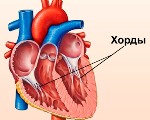
Конечно, есть! Эти-то как раз настоящие хорды расположены между папиллярными мышцами митрального клапана и створками митрального клапана, и, подобно стропам парашюта, они удерживают в натянутом состоянии створки клапана, обеспечивая его правильное функционирование.
Обнаружение ложных хорд левого желудочка сердца уже возможно при проведении ультразвукового исследования сердца плода. При выполнении же эхокардиографии ложные хорды обнаруживаются у пациентов всех возрастов – от новорожденных до пожилых пациентов. Отмечена некоторая наследственная предрасположенность к этой аномалии, и в т.ч. и нами в некоторых семьях у трех поколений выявляются ложные хорды.
Существовали высказывания, что наличие ложных хорд в сердце может быть ассоциировано с другими заболеваниями и синдромами, однако наблюдение последних лет отвергают эти предположения.
И вот тут, как всегда, на самом интересном месте, когда так все хорошо и просто должно было закончиться, перейдем к засаде.
Ложные хорды, подобно струнам музыкального инструмента, при сокращениях сердца растягиваются и укорачиваются, и с каждым сокращением сердца по ним, словно пальцы гитариста, ударяет волна изгоняемой в аорту порции крови. И, о чудо, эта хорда звучит! Значит, при наличии ложных хорд выслушивается сердечный шум. Вот в нем то, в этом шуме, и засада!
Услышав сердечные шумы, пациенту примитивно мыслящие доктора устанавливают диагноз «врожденного или приобретенного порока сердца», обрекая на значительные ограничения в жизни, трудоустройстве, на получение ненужного лечения и т.д. Мне известны многочисленные случаи, когда женщинам с такими вот «хордальными» сердечными шумами ломали судьбы, запрещая им беременеть и рожать, предполагая у них серьезную кардиологическую болезнь. А уж про случаи запретов на занятия спортом, поступления в военные училища и говорить не приходится!
Второй пункт этой засады парадоксально противоположен предыдущему абзацу. Итак, диагноз ложной хорды установлен, соответственно, и факт «хордального» сердечного шума тоже. Пациент, его родители и вся семья рада, что обошлось, можно пить шампанское. А время идет, болезни не спят, и атакуют ежедневно и еженощно, как пациентов без ложных хорд, так и с ними. И вот заболел, не дай Бог, этот пациент с ложной хордой гриппом, или скарлатиной например. Развивается кардит (воспаление сердца), появляется совершенной другой, уже патологический сердечный шум. Пациенту плохо, он обращается в поликлинику, но лечащий врач, открывая амбулаторную карту пациента, видит запись, что у него «хордальный шум», и, соответственно, игнорирует новые аускультативные данные. Адекватное лечение не назначается, время идет, а болезнь переходит в тяжелую, порою непоправимую стадию.
Что же делать, в испуге спросите вы! Вы нас совсем запутали!
Все просто! Хордальный кардиальный шум особого, музыкального тембра, который опытный врач-кардиолог четко сможет отличить от патологических и других функциональных сердечных шумов. Таким образом, уже на стадии простого осмотра и аускультации пациента такой вот опытный врач уже способен верно диагностировать эту малую аномалию сердца, или заподозрить серьезное заболевание при наличии иного сердечного шума.
А если зародились сомнения в диагнозе, всегда проведет пациенту эхокардиографию – надежный и точный метод ультразвукового исследования сердца, с уверенностью способный обнаружить как пустяковую ложную хорду, так и грозное заболевание сердца. И помните: ни ЭКГ, ни рентгеновское исследование не способно обнаружить хорду левого желудочка, эти исследования проводятся в других обоснованных целях!
И еще про ложь. Многие Интернет-ресурсы твердят одно и то же про синюшный цвет и неутешительный прогноз пациентов при ложных хордах. Будьте умнее, не позволяйте себя обманывать, а при возникновении жалоб и сомнений в вопросах здоровья и, сердца в частности, обращайтесь к специалистам, желательно, честным.
Всем здоровья! Р. Шухнин.
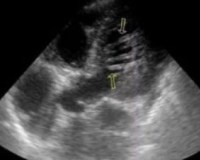
На фото: ложные (синоним: атипичные, добавочные) хорды левого желудочка сердца у грудного ребенка и взрослого.
Что такое хорда сердца и насколько она опасна для жизни: причины, лечение
В структуре сердца присутствуют сухожильные нити, которые называют хордами. В норме они крепятся к створкам клапанов, через которые проходит кровь, и не дают им провисать под действием силы тяжести. Однако иногда при диагностике может быть обнаружена дополнительная хорда. Это особенность строения сердца, которая не всегда свидетельствует об аномалии. Но в некоторых случаях она может быть опасна для здоровья и даже жизни пациента.
Что такое хорда
Сердце человека состоит из 4 камер, через которые регулярно проходит кровь – 2 желудочка и 2 предсердия. Кровоток движется через клапаны, которые открываются хордами. При натяжении клапан раскрывает створки, а при ослаблении – закрывает. Благодаря этому кровь идет только в заданном направлении и не движется назад.
Клапаны натягивают специальные продольные тяжи – хорды. Но наряду с основными нередко выявляют и дополнительные хорды. Они тоже крепятся к определенным частям сердца, однако не принимают никакого участия в перекачивании крови. Поэтому их также называют ложными хордами.
Почему появляются ложные хорды сердца
Ложные хорды достаточно легко обнаружить уже в сердце ребенка. Причем делают это педиатры во время прослушивания грудной клетки (по наличию сердечных шумов). Как правило, дополнительные хорды формируются во время развития плода. Основными причинами их появления выступают:
Наследственность – например, у родителей или у дедушек, бабушек тоже был такой диагноз.
Неправильный образ жизни матери, особенно во время беременности (курение, употребление алкоголя, бесконтрольный прием лекарств, токсических веществ), наличие у нее хронических или инфекционных болезней.
Генетический фактор – мутация генов или хромосом.
Несбалансированное питание – избыток животного жира.
Тяжелая нагрузка во время беременности.
Неблагоприятная экологическая обстановка.
Постоянный, сильный стресс.
Ухудшение иммунитета по разным причинам.
Дополнительная хорда: симптомы
Человек может комфортно прожить всю жизнь с дополнительными хордами, не подозревая об их существовании. Чаще всего они не вызывают никаких ощущений. Но иногда пациенты могут отмечать такие симптомы:
периодическое проявление усталости;
боль в области сердца;
учащенное сердцебиение (сердце «выскакивает»), особенно во время волнения, конфликта.
Описанные симптомы необязательно говорят о наличии хорды, поскольку они могут быть связан и с другими причинам. Поэтому для точного определения причины необходимо пройти профессиональную диагностику.
Диагностика
В первую очередь необходимо обратиться к терапевту или детскому врачу (педиатру), который прослушает сердечный ритм с использованием стетоскопа. Услышать сердечный шум очень просто, поэтому терапевт без труда поставит предварительный диагноз уже после первого осмотра.
Далее пациент может быть направлен на прохождение дополнительной диагностики:
ЭКГ в спокойном состоянии и после нагрузки;
измерение артериального давления;
Благодаря проведенным обследованиям можно точно определить наличие хорды, степень ее опасности для здоровья, а также другие заболевания (при наличии).
Лечение заболевания
Если ложная хорда не угрожает жизни и не оказывает влияние на здоровье, показано профилактическое наблюдение у кардиолога. Причем лечение как таковое обычно не назначается – пациент регулярно посещает специалиста каждые 3-6 месяцев.
Если ситуация опасная, и хорда угрожает работе сердца (может привести к остановке), показано оперативное вмешательство с целью ее удаления. Подобное решение принимается, если работа сердца сильно нарушена, из-за чего происходят регулярные сбои в распределении кровотока.
Также допускается применять и народные средства лечения (по согласованию с врачом):
ежедневно принимать горсть изюма с утра (на голодный желудок);
принимать отвары валерианы;
пить чай на основе перечной мяты или цветков календулы.
Могут ли быть осложнения
Если пациент не обращается к врачу или игнорирует установленный курс терапии, предпочитая самолечение, могут возникнуть осложнения, в том числе тяжелые:
нарушения ритма сердца (тахикардия);
Прогноз на выздоровление и профилактика
В большинстве случаев прогноз благоприятный. Так, 90% пациентов ведут нормальный образ жизни, занимаются физическими нагрузками. При этом возможность занятий профессиональным спортом следует согласовать с кардиологом.
Реже пациенты жалуются на повышенную утомляемость, общую слабость, особенно в период стресса. В таком случае следует скорректировать образ жизни, при необходимости поменять окружение, работу. Это особенно важно при наличии ранее выявленных патологий сердца, в том числе стенокардии, тахикардии и других, а также после перенесенного инфаркта.
В качестве основных мер профилактики показано:
отказ от курения, алкоголя;
регулярные физические упражнения;
избегание стрессовых ситуаций;
соблюдение режима дня;
Дополнительная хорда сердца у ребенка
Дополнительная хорда сердца у ребенка — это малая аномалия развития, которая представляет собой тяж, расположенный внутри желудочка. Возникает из-за наследственной или впервые возникшей генетической мутации, нарушающей дифференцировку кардиальных тканей во внутриутробном периоде. Протекает бессимптомно либо проявляется кардиалгиями, перебоями в работе сердца, повышенной утомляемостью. План диагностических мероприятий включает ЭхоКГ, ЭКГ, постановку функциональных нагрузочных тестов. Лечение бессимптомных хорд не проводится, при развитии осложнений назначают патогенетические препараты, иногда требуется помощь детских кардиохирургов.
МКБ-10
Общие сведения
Впервые патология была описана в 1893 г. и носила название «мышечный тяж». Современный термин появился позднее благодаря расположению образования, фактически пересекающего полость желудочка. По данным эхокардиографии, частота обнаружения хорд колеблется от 0,5% до 68% в популяции, что обусловлено отсутствием единых критериев диагностики. У мальчиков аномалия встречается в 2-3 раза чаще. Поскольку формирование дополнительной хорды у детей происходит во время внутриутробного развития, тяжи могут выявляться в любом возрасте. Пики заболеваемости отсутствуют.
Причины
Аномальные тяжи являются одной из разновидностей дисплазии соединительной ткани сердца (ДСТС), поэтому четкие этиологические факторы их появления не установлены. В современной педиатрии считается, что возникновение малых аномалий связано с действием неблагоприятных факторов в раннем внутриутробном периоде развития плода. Среди основных причин патологии можно выделить следующие:
Патогенез
Основная теория заключается в том, что образование дополнительной мышечной трабекулы происходит в процессе эмбрионального развития ребенка. Тяжи формируются из внутреннего слоя миокарда при отшнуровке сосочковых мышц. При нарушении дифференцировки клеток часть из них идет на создание папиллярных структур, а оставшиеся клетки организуются в добавочные хорды и располагаются внутри полости желудочка.
Морфологические изменения при дисплазии характеризуются изменениями структуры коллагеновых и эластиновых волокон, нарушением нормального соотношения гликопротеидов, протеогликанов и фибробластов. При этом наблюдается патология пространственной организации белков и белково-углеводных комплексов. Ряд авторов отводят важную роль гипомагниемии в патогенезе хорд и вызываемых ими симптомов.
Классификация
Выделение вариантов внутрисердечных хорд — дискутабельный научный вопрос, поскольку на сегодняшний день существует несколько классификаций. Гистологические исследования секционного материала дают возможность разделить тяжи в сердце на 3 вида:
Среди фиброзно-мышечных до 4,7% составляют образования, которые содержат проводящие кардиомиоциты.
А.А. Корженков предложил разделить хорды на 5 вариантов по локализации. Самые частые из них: поперечные (до 60% случаев) и диагональные (30-35%). К редким разновидностям внутрисердечных тяжей относят продольные (2-3%), множественные (1-2%), с тремя и более точками прикрепления (до 1%). Дополнения классификации включают определение длины и толщины образования, его расположения относительно основных анатомических ориентиров.
Симптомы
Для добавочных хорд сердца у детей характерна вариабельность течения: от бессимптомных вариантов, выявляющихся при инструментальной диагностике по другому поводу, до явных признаков нарушений сердечной деятельности и общего состояния. По наблюдениям врачей, малые аномалии являются основной причиной наличия функциональных сердечных шумов, которые хотя бы раз в жизни диагностируются у каждого второго-третьего ребенка.
Около 50% больных с дополнительными хордами иногда испытывают боли в сердце. Ребенок жалуется на покалывание, ноющие или давящие ощущения, которые не имеют четкой связи с физическими или эмоциональными нагрузками. Примерно с такой же частотой возникают аритмии, которые ощущаются как сильное сердцебиение или, наоборот, замирание сердца на несколько секунд, что сопровождается ухудшением самочувствия.
У многих детей наблюдается плохая переносимость физических нагрузок, утомляемость после коротких спортивных занятий в школе. При интенсивных тренировках возможны обмороки, длительное усиленное сердцебиение, повышенный прилив крови и жара к голове. Иногда ребенок ощущает нехватку воздуха, вследствие чего он начинает делать быстрые и глубокие вдохи. Среди атипичных эквивалентов одышки называют частую зевоту, покашливание, першение в горле.
Поскольку ДСТС обычно комбинируется с другими стигмами дизэмбриогенеза, у ребенка могут быть нарушения формы черепа и лица, неправильный разрез глаз, асимметрия туловища и конечностей. Изредка добавочные хорды выступают одним из проявлений синдрома Марфана: в таком случае ребенок имеет характерное астеническое телосложение, обвисшую истонченную кожу и другие патогномоничные симптомы.
Осложнения
Дополнительные хорды в 73% случаев ассоциированы с синдромом ранней реполяризации желудочков, что повышает риск развития пароксизмальной наджелудочковой тахикардии. При наличии ДСТС в 4-6 раз чаще встречается феномен предвозбуждения желудочков (Вольфа-Паркинсона-Уайта), который провоцирует тяжелые аритмии. Прослеживается четкая закономерность: чем ближе к базальной части межжелудочковой перегородки расположен тяж, тем выше его аритмогенность.
Ребенка с дополнительной хордой в сердце намного чаще беспокоят синкопальные состояния, обусловленные пароксизмами нарушений сердечного ритма и расстройствами регуляции сосудистого тонуса. У 30% обнаруживают геморрагический синдром, который развивается на фоне мезенхимальной дисплазии. Он проявляется кровоточивостью десен, частыми носовыми кровотечениями, у девочек-подростков дополнительной жалобой становятся длительные и обильные менструации.
Диагностика
При стандартном клиническом обследовании у детского кардиолога обнаруживаются неспецифические признаки кардиопатологии. Пальпация и перкуссия не дают ценных сведений, а при аускультации врач зачастую выявляет у ребенка функциональные систолические шумы. Для визуализации малых аномалий и детальной оценки сердечной деятельности эффективны следующие диагностические методы:
Лечение дополнительной хорды сердца у ребенка
Если дополнительная хорда не сопровождается нарушениями работы сердца, в детской кардиологии придерживаются выжидательной тактики, периодически проводят повторные обследования. Большинству пациентов с дополнительной сердечной хордой не требуется специальное лечение. Наличие кардиалгий, аритмий и других симптомов — показание к назначению патогенетической и симптоматической терапии. При комбинированных дисплазиях сердечной ткани требуется консультация кардиохирурга.
Прогноз и профилактика
В большинстве случаев хорды существуют бессимптомно или малосимптомно, не влияют на повседневную жизнь пациента. Прогноз благоприятный, если у ребенка отсутствуют другие дисплазии или пороки сердца. При наследственных или мультифакторных нарушениях соединительной ткани прогноз ухудшается. Учитывая неясность этиопатогенетических особенностей ДСТС, меры профилактики не разработаны.
Основные малые аномалии сердца
К малым аномалиям развития сердца (сокращённо МАРС) относят ряд патологических изменений, наблюдающихся в анатомической структуре сердца и сосудов у детей. В некоторых случаях МАРС могут приводить к серьёзным последствиям для кровообращения, поэтому нуждаются в постоянном наблюдении и серьёзном подходе при проведении клинического обследования.
Благодаря современным диагностическим подходам (эхокардиография и УЗИ сердечных сосудов), выявить подобные отклонения и принять меры медикам гораздо проще, чем раньше.
В данном материале будут рассмотрены основные патологии, с которыми может столкнуться медицинский специалист в ходе своей профессиональной деятельности.
Пролапс митрального клапана
Под пролапсом понимают анатомический дефект в митральном сердечном клапане. Он расположен между левым желудочком и предсердием. При сокращении предсердия он открывается, что обеспечивает свободное поступление крови в желудочек — и далее, по общему кровотоку. Если развивается серьёзная патология митрального клапана, происходит «прогибание» его створок. В худшем случае, кровь частично остаётся в левом предсердии, что чревато неприятной симптоматикой:
Обычно такие симптомы являются скорее исключением из правил, и незначительный пролапс митрального клапана не представляет угрозы для жизни и здоровья ребёнка. Опасен выраженный пролапс. Он проявляется сильным прогибанием створок и более серьёзными нарушениями сердечной деятельности (при второй и третьей степени).
Открытое овальное окно
Это отверстие, расположенное между двумя верхними камерами сердца (левым и правым предсердиями). Оно выполняет функции «дверцы» во время развития ребёнка в утробе матери. Через неё кровь сбрасывается у плода справа налево. Так происходит обмен кровотоком между малым и большим кругами кровообращения. Открытое овальное окно у ребёнка до рождения на свет играет большую роль, «помогая» неразвитым лёгким справляться с кровотоком. Именно оно обеспечивает проход крови к левому предсердию и аорте.
Когда ребёнок рождается и его лёгкие, расправляясь, начинают работать в полную силу, овальное окошко «автоматически» закрывается. На его месте остаётся маленькое углубление. Однако бывают случаи, когда овальное окно не закрывается после рождения малыша. Важно иметь в виду, что к порокам сердца такая аномалия не относится, а выявить её можно при проведении эхокардиографии. Обычно, для этого применяют методику пузырькового контраста, и если у малыша овальное окно не закрыто, воздушные пузырьки при обследовании станут перемещаться справа налево.
Аневризма межпредсердной перегородки
Стенка между левым и правым предсердием иногда может быть искривлена. Происходит её выпячивание в сторону – вправо либо влево. Чаще всего причиной её развития у детей выступает наследственный фактор. Спровоцировать развитие аневризмы межпредсердной перегородки могут и внутриутробные инфекции. В каждом возрасте можно выделить разные клинические проявления этой аномалии:
Во избежание разрыва аневризмы её следует регулярно наблюдать и проводить современные диагностические манипуляции.
Ложные хорды
В нашем сердце есть так называемые «истинные хорды», состоящие из плотных мышц. Расположены они в обоих желудочках сердца и прикреплены своими окончаниями к двум клапанам — трискупидальному и митральному. Их функция состоит в том, чтобы держать створки клапанов в естественном положении и не давать им вывернуться в полость сердца, когда желудочки сокращаются.
К ложным хордам левого желудочка относят анатомические образования, которые не прикреплены к клапанным створкам и находятся в полости сердечной камеры. Патологические хорды могут быть продольными и поперечными, а когда происходит сокращение сердца, они дают сердечные шумы, иногда напоминающие звучание скрипки.
Бывают дополнительные хорды, которые не вызывают серьёзных патологических изменений. Выявить ложные хорды можно с помощью ЭхоКГ и ультразвукового исследования. Иногда выраженной симптоматики у ребёнка нет, кроме характерного шума при прослушивании сердца, но если ложных хорд слишком много и они находятся поперечно, это может приводить в аритмии и серьёзным нарушениям кровообращения.
МАРС не относят к порокам сердца, но иногда они могут представлять реальную опасность для здоровья и жизни ребёнка. Именно поэтому своевременное выявление таких патологий очень важно для работы врача-кардиолога, а также любого специалиста, занимающегося ультразвуковой и функциональной диагностикой.
Хотите знать больше?
При поддержке Современной научно-технологической академии 31 января 2020 года состоится бесплатный вебинар «Малые аномалии в эхокардиографии». В ходе вебинара будут разобраны все малые сердечные аномалии, их причины, клиническое течение и современные способы диагностики.
Для того, чтобы стать участником образовательного мероприятия необходимо пройти регистрацию.
Клиническое значение малых аномалий развития сердца у детей
В последние годы большое внимание уделяется дисплазии соединительной ткани (ДСТ) у детей. Под ДСТ понимают врожденную аномалию соединительно-тканной структуры различных органов и систем, в основе которой лежит снижение содержания отдельных
В последние годы большое внимание уделяется дисплазии соединительной ткани (ДСТ) у детей. Под ДСТ понимают врожденную аномалию соединительно-тканной структуры различных органов и систем, в основе которой лежит снижение содержания отдельных видов коллагена и/или нарушение их соотношения, приводящее к снижению прочности соединительной ткани [12, 13, 24, 26].
В развитии ДСТ принимают участие эндогенные (хромосомные и генетические дефекты) и экзогенные (неблагоприятная экологическая обстановка, неадекватное питание, стрессы) факторы [12, 30, 43]. Особенность морфогенеза соединительной ткани заключается в том, что она участвует в формировании каркаса сердца практически на всех этапах онтогенеза, следовательно, влияние любого повреждающего фактора может привести к развитию ДСТ сердца [15].
В 1990 г. в классификации заболеваний сердечно-сосудистой системы Нью-Йоркской ассоциации кардиологов, а также в Омске, на симпозиуме, посвященном проблеме дисплазии соединительной ткани, был впервые выделен синдром ДСТ сердца, сопровождающий как дифференцированные, так и недифференцированные ДСТ. При синдроме ДСТ сердца в патологический процесс вовлекается его соединительно-тканный каркас — сердечные клапаны (атриовентрикулярные, полулунные, евстахиев клапан), подклапанный аппарат, перегородки сердца и магистральные сосуды.
В клинической практике, когда речь идет о морфологической основе изменений сердечно-сосудистой системы без гемодинамических нарушений, Ю. М. Белозеровым (1993) и С. Ф. Гнусаевым (1995) вместо термина «ДСТ сердца» был предложен другой — «малые аномалии развития сердца» (МАРС) [3, 8]. Согласно определению этих авторов, МАРС считаются анатомические изменения архитектоники сердца и магистральных сосудов, не приводящие к грубым нарушениям функций сердечно-сосудистой системы [9].
Классификация МАРС по С. Ф. Гнусаеву, 2001 (с изменениями)
предсердия и межпредсердная перегородка: пролабирующий клапан нижней полой вены, увеличенный евстахиев клапан более 1 см, открытое овальное окно, небольшая аневризма межпредсердной перегородки, пролабирующие гребенчатые мышцы в правом предсердии;
трикуспидальный клапан: смещение септальной створки в полость правого желудочка в пределах 10 мм, дилатация правого атриовентрикулярного отверстия, пролапс трикуспидального клапана;
легочная артерия: дилатация ствола легочной артерии, пролапс створок;
аорта: погранично узкий и широкий корень аорты, дилатация синуса Вальсальвы, двустворчатый клапан аорты, асимметрия и пролапс створок клапана аорты;
левый желудочек: трабекулы (поперечная, продольная, диагональная), небольшая аневризма межжелудочковой перегородки;
митральный клапан: пролапс митрального клапана, эктопическое крепление хорд, нарушенное распределение хорд передней и (или) задней створки, «порхающие» хорды, дополнительные и аномально расположенные папиллярные мышцы.
До сих пор нет единого мнения о клиническом значении МАРС, многие из которых имеют нестабильный характер, связанный с ростом ребенка. Так, возможно обратное развитие увеличенного евстахиева клапана, пролабирующих гребенчатых мышц в правом предсердии, пролапса митрального клапана (ПМК), закрытие открытого овального окна, нормализация длины хорд митрального клапана и диаметра магистральных сосудов. В ряде случаев МАРС изменяются не только в качественном, но и в количественном отношении [3]. Превышение установленного порогового уровня сердечной стигматизации у здоровых детей (более 3 МАРС), по мнению С. Ф. Гнусаева (1995), свидетельствует о возможном неблагополучии как в отношении факторов, влияющих на формирование здоровья, так и показателей, характеризующих его [8].
Учитывая, что МАРС являются вариантом висцеральных ДСТ, дети, как правило, имеют выраженный полиморфизм клинико-морфологических нарушений, зависящий от степени ДСТ и вовлечения в патологический процесс других органов и систем. Выявлена ассоциативная связь между числом внешних фенотипических маркеров ДСТ и МАРС [12, 16, 21, 22]. При этом имеют значение не только число внешних фенотипических маркеров, но и «диагностический вес» каждого из них. Отмечено, что дисплазии кожи и скелета наиболее часто сочетаются с МАРС [12].
Клиническая значимость патологии соединительной ткани у лиц с ДСТ подтверждается данными о высокой частоте нейровегетативных расстройств, изменений центральной нервной системы (энурез, дефекты речи, вегетососудистая дистония (ВСД)), нарушений психики [5, 12, 24]. Как правило, у таких пациентов всегда выявляется ВСД, что, вероятно, обусловлено наследуемыми (наследственными) особенностями структуры и функции лимбико-ретикулярного комплекса, определяющими аномальный характер нейровегетативных реакций [12]. Е. В. Буланкиной (2002) установлена отчетливая взаимосвязь между вегетативной дисфункцией и ДСТ [4]. При этом выраженность диспластических изменений сочеталась с тяжестью процессов дезадаптации регуляторных механизмов и снижением стрессовой устойчивости организма. Наиболее распространенными проявлениями вегетативной дисфункции являются цефалгии, вегетативные кризы, вегетовисцеральные пароксизмы, пре- и синкопальные состояния [12, 16]. Согласно данным С. Ф. Гнусаева (1995), у лиц с ПМК выявлена недостаточность сегментарных вегетативных структур [8]. Исследования Т. М. Домницкой (2000) позволили установить прямую зависимость между ПМК, аномально расположенными трабекулами (АРТ) и распространенностью невротических (невротические реакции, невроз навязчивых состояний, панические расстройства) и энцефалопатических (церебрастенический синдром, заикание, тики, нарушения сна, энурез, гипердинамический синдром, страхи) расстройств [10].
Нередко МАРС сопровождают такие патологические состояния, как нарушения сердечного ритма и проводимости, в том числе синдром ранней реполяризации, синдром слабости синусового узла, синдром Вольф–Паркинсон–Уайта, повышение электрической активности левого желудочка, блокада правой ножки пучка Гиса, экстрасистолия и пароксизмальная тахикардия [4, 6, 8, 34]. По данным Л. А. Балыковой и соавт. (2002), у 90% больных с нарушениями сердечного ритма с помощью эхографии были выявлены МАРС (преимущественно ПМК) [2]. Однако не все МАРС сопровождаются нарушениями сердечного ритма и (или) могут являться их причиной. К аритмогенным МАРС относятся фиброзно-мышечные аномально расположенные хорды (АРХ) и АРТ, ПМК и пролапс трикуспидального клапана (ПТК), аневризма межпредсердной перегородки, увеличенный и/или пролабирующий евстахиев клапан.
Наличие проводящих кардиомиоцитов в фиброзно-мышечных АРХ и АРТ формирует дополнительные проводящие пути, чем объясняется происхождение импульса, опережающего внутрижелудочковое проведение и вызывающего раннее возбуждение прилежащих к нему сегментов с последующей их более ранней реполяризацией [12, 15, 19, 20, 28]. Имеется гистологическое подтверждение наличия проводящих клеток в АРТ с диагонально-базальной, срединно-поперечной и продольной локализацией и в АРХ, соединяющих базальные септальные отделы и боковую стенку левого желудочка [3, 10, 33]. M. Suwa и соавт. (1986) отметили возрастание частоты желудочковых экстрасистол с увеличением толщины хорды. По мнению E. Chesler и соавт. (1983), появление желудочковых экстрасистол связано с миксоматозно измененными хордами, вызывающими механическое раздражение стенки левого желудочка [27]. Факт аритмогенности АРХ и АРТ также подтверждается исчезновением у пациентов экстрасистолии в случае их самостоятельного разрыва или оперативного рассечения либо при физической нагрузке, когда уменьшается степень их натяжения [8, 10, 12]. Довольно распространенным нарушением сердечного ритма при АРХ и АРТ является и синдром раннего возбуждения желудочков [6, 12].
Аритмии при ПМК и ПТК, по данным разных авторов, встречаются от 15 до 90% случаев [11]. Среди причин аритмий рассматриваются вегетативные дисфункции, механическая стимуляция эндокарда, дефицит внутритканевого магния, психологический стресс и миксоматозная дегенерация створок клапанов [3, 10–12, 18, 27, 29, 37, 39]. Установлена прямая корреляционная зависимость между частотой, а также степенью тяжести нарушений ритма и глубиной ПМК [1]. Ряд авторов полагают, что причиной развития аритмий при ПМК и ПТК может являться турбулентный поток, возникающий в результате регургитации через клапанное кольцо во время систолы желудочков, особенно при ПТК, когда происходит механическое раздражение зоны синусового узла [3, 8, 23]. Возможным механизмом развития желудочковых экстрасистол при ПМК большинство исследователей считают избыточное натяжение папиллярных мышц вследствие их аномальной тракции при пролабировании створок [12, 14, 25, 38].
Развитие аритмий может провоцировать пролабирующий евстахиев клапан и аневризма межпредсердной перегородки: условия для возникновения аритмий возникают в результате их холмистых движений и рефлекторного раздражения ими пейсмекерных образований в правом предсердии [42].
Согласно исследованиям О. А. Дианова (1999), нарушения сердечного ритма встречались у детей с погранично узкой аортой, у которых в 32,4% случаев регистрировалась суправентрикулярная и в 10,8% — желудочковая экстрасистолии, свидетельствующие о декомпенсации адаптации, особенно в условиях физической нагрузки [4].
По данным Ю. М. Белозерова, дети с МАРС отличаются сниженными возможностями кардиогемодинамики и демонстрируют плохую переносимость физических нагрузок [3]. По данным Н. А. Мазура, установлена связь между ПМК и синдромом внезапной смерти у взрослых. Накоплено достаточно сведений о том, что дети с МАРС относятся к группе риска по развитию инфекционного эндокардита.
Таким образом, существующие результаты исследований о том, что МАРС в ряде случаев являются основой кардиоваскулярной патологии у детей. В то же время неоправданным было бы преувеличение их роли в функциональных нарушениях сердечно-сосудистой системы. Очевидно, в каждом конкретном случае значимость структурных аномалий сердца должна рассматриваться индивидуально.
Принципы терапии детей с МАРС еще до конца не сформулированы. Однако на сегодняшний день можно предложить следующую тактику ведения детей с МАРС:
Общепризнанным является применение немедикаментозных методов лечения, включающих:
Вопрос о допуске к занятиям спортом решается индивидуально. При наличии ПМК необходимо учитывать семейный анамнез (случаи внезапной смерти у родственников), наличие жалоб на сердцебиения, кардиалгии; синкопальные состояния; изменения на ЭКГ (нарушения сердечного ритма, синдром укороченного и удлиненного QT) являются основанием для принятия решения о противопоказании спортивных тренировок. Это касается и наличия АРХ, АРТ с синдромом раннего возбуждения желудочков, которые, являясь аритмогенными МАРС, могут спровоцировать нарушения сердечного ритма у спортсменов в условиях физического и психоэмоционального напряжения.
Медикаментозное лечение включает применение:
В настоящее время терапия препаратами магния при МАРС приближается к патогенетической. Это обусловлено тем, что магний входит в состав основного вещества соединительной ткани и необходим для правильного формирования волокон коллагена. В условиях магниевой недостаточности нарушается способность фибробластов продуцировать коллаген [29, 31]. Кроме того, магний оказывает мембраностабилизирующее действие, удерживает калий внутри клетки, препятствует симпатикотоническим влияниям, что делает возможным его применение для лечения нарушений сердечного ритма [40, 41].
В работах О. Б. Степуры (1999), О. Д. Остроумовой и соавт. (2004) имеются сведения о достоверном уменьшении степени ПМК, симптомов ВСД, количества желудочковых экстрасистол на фоне терапии препаратами магния [17, 18].
Целесообразным может быть признано назначение следующих препаратов:
Магнерота, содержащего соль магния и оротовую кислоту. Последняя не только усиливает реабсорбцию Mg в кишечнике, но и обладает самостоятельным метаболическим действием. Детям назначают по 500 мг магнерота (32,8 мг магния 3 раза в день в течение 1 нед, затем 250 мг 3 раза в день в течение последующих 5 нед. Принимается препарат за 1 ч до еды).
Магне В6. Выпускается в таблетках (48 мг магния или в растворе для приема внутрь (100 мг магния). Детям с массой тела более 10 кг (старше 1 года) — 5–10 мг/кг/сутки в 2–3 приема. Детям старше 12 лет — 3–4 табл. в сут, в 2–3 приема. Продолжительность курса 6–8 нед.
Калия оротата. Детям препарат назначают из расчета 10–20 мг/кг/сут в 2–3 приема за 1 ч до еды или через 4 ч после еды. Продолжительность курса — 1 мес.
Следует проводить повторные курсы терапии этими препаратами (3–4 раза в год).
Для улучшения клеточной энергетикии миокарда применяют препараты, обладающие комплексным влиянием на метаболические процессы в организме, а также являющиеся активными антиоксидантами и мембраностабилизаторами:
Кроме указанных препаратов для улучшения метаболических процессов в соединительной ткани, миокарде и в организме в целом показано применение:
Показаны повторные курсы лечения (до 3 раз в год).
При наличии ВСД проводится комплексная длительная терапия по восстановлению баланса между симпатическим и парасимпатическим отделами вегетативной нервной системы (дифференцированная фитотерапия, вегетотропные препараты, ноотропы, вазоактивные препараты — кавинтон, вазобрал, инстенон, циннаризин и др.).
Таким образом, все вышесказанное позволяет сделать вывод, что МАРС, являясь висцеральным проявлением дисплазии соединительной ткани, составляют морфологическую основу функциональных изменений сердечной деятельности и нейровегетативных расстройств. Выбор индивидуальной программы курсового лечения способствует улучшению обменных процессов в соединительной ткани и профилактирует возможные осложнения ДСТ у детей и подростков.
По вопросам литературы обращайтесь в редакцию.
Н. А. Коровина, доктор медицинских наук, профессор
А. А. Тарасова, кандидат медицинских наук, доцент
Т. М. Творогова, кандидат медицинских наук, доцент
Л. П. Гаврюшова, кандидат медицинских наук, доцент
М. С. Дзис
РМАПО, Москва