Лучше скинорен или дифферин что лучше
Наружная терапия угревой болезни: работа над ошибками
Е. Н. Волкова, Л. А. Ильин, А. Б. Воробьев, Е. О. Рюмина
Кафедра дерматовенерологии (зав. — проф. Е. Н. Волкова) московского факультета ГОУ ВПО Российский государственный медицинский университет Росздрава; Кожновенерологический диспансер № 9, Москва
Анализируются типичные ошибки в назначении и применении дифферина, описаны его структура и уникальная кинетика, результаты исследования терапевтической эффективности различных лекарственных форм. Приведены факты, свидетельствующие о высокой эффективности и безопасности дифферина в терапии угревой болезни.
Ключевые слова: вульгарные угри, постакне, адапален, дифферин, ошибки применения, эффективность
Typical mistakes in prescription and usage of differin are analyzed. Structure and unique kinetics of this preparation are described and results of effectiveness studies of different drug formulations are presented. Authors present facts illustratinf high effectiveness and safety of differin in acne therapy.
Key words: acne, post-acne, adaplen, differin, therapeutic mistakes, effectiveness
Заболевание, в основе которого лежит патология пилосебоцейного комплекса, правильнее называть угревой болезнью — УБ (точка зрения авторов), так как оно представлено комплексом симптомов, патогенетически объединенных в единый патологический процесс, и психоэмоциональными нарушениями. Термин «вульгарные угри» и «акне» характеризуют лишь один конкретный симптом заболевания [2, 7].
Сегодня накоплен огромный опыт терапии УБ, разработаны алгоритмы лечения в зависимости от степени тяжести с учетом терапевтического индекса акне как основы дифференцированного подхода к ведению больных. Современные схемы включают назначение системных препаратов и средств наружной терапии на фоне правильно подобранного базового ухода [1, 2, 8].
На сегодняшний день наиболее эффективным противоугревыми средствами для местного применения являются ретиноиды, которые способны вызывать специфический биологический ответ в результате связывания и активации рецепторов ретиноевой кислоты. К ретиноидам 3-го поколения для местной терапии акне относят адапален, представляющий собой производное нафтойной кислоты с ретиноидподобным действием.
В России адапален зарегистрирован под названием Дифферин® («Galderma», Швейцария), который выпускается в виде 0,1% геля на водной основе и 0,1% крема [3, 4, 5, 9, 11].
Несмотря на продолжительное использование дифферина для местного лечения УБ, обширного опыта его клинического применения отмечаются отдельные ошибки при его использовании. Часть из них связана с недостаточной информированностью врача и неправильной трактовкой имеющейся информации. Существует и «страх врача» при назначении местных ретиноидов.
Проведем работу над ошибками.
Ошибка 1: неправильный выбор лекарственной формы.
Адапален имеет 2 лекарственные формы для наружного применения — гель и крем. При выборе лекарственной формы следует помнить, что эффективность действия препарата определяется взаимосвязями в системе «препарат—основа—кожа». Именно правильное увлажнение рогового слоя значительно усиливает проникновение веществ.
Обычно лечение начинают с геля. Если у пациента чувствительная и сухая кожа, то рекомендован дифферин-крем. Он содержит увлажняющие некомедогенные компоненты.
Необходимо соблюдать режим дозирования. Гель и крем бережно, без особого усилия, наносят на пораженные участки кожи 1 раз в день на ночь на чистую сухую кожу.
Ошибка 2: необоснованные «завышенные» ожидания быстрого результата.
Дифферин — препарат патогенетического действия, поэтому назначение препарата сегодня не приведет к проявлению результата завтра! Это необходимо учитывать врачу и объяснять пациенту (проводить его «обучение»). Отсутствие быстрого визуального эффекта может приводить к отказу пациентов от лечения! А между тем препарат является высокоэффективным средством в лечении УБ. Его терапевтическая эффективность связана с тем, что молекула адапалена селективно связывается с ретиноидчувствительными рецепторами (RAR) у-типа сально-волосяных фолликулов (СВФ), что приводит к уменьшению сцепленности кератиноцитов и ускоряет их десквамацию (т. е. реализуется комедонолитическое действие препарата) [9, 11]. Отсутствие взаимодействия с рецепторами RAR-a СВФ, стимуляция которых ведет к появлению шелушения и резкой сухости кожи, позволяет свести к минимуму побочные реакции, которые наблюдались ранее при использовании ретиноидов 1-го поколения. Антипролиферативная активность дифферина по отношению к себоцитам связана со стимуляцией RXR-a. В результате уменьшаются размеры сальной железы и сокращается продукция кожного сала. Третьим звеном патогенеза, на которое воздействует препарат, является воспаление. Адапален ингибирует API — участок в промоторной зоне гена, что приводит к подавлению образования цитокинов — интерлейкинов (ИЛ)-1а, ИЛ-1р, и ИЛ-8; фактора некроза опухоли (ФНО-a), системы комплемента. Инактивация фермента циклооксигеназы ведет к уменьшению образования ЛТВ4 — главного посредника во взаимодействии нейтрофилов, лимфоцитов, моноцитов и эозинофилов в воспалительной реакции. Кроме того, адапален блокирует Toll-рецептор 2-го типа (TLR-2), рецепторы моноцитов, предотвращая связывание с ними микроорганизмов и последующий выброс противовоспалительных цитокинов. Таким образом, дифферин оказывает действие на все звенья патогенеза УБ [3, 8, 9, 11].
Ошибка 3: неправильное формирование группы больных.
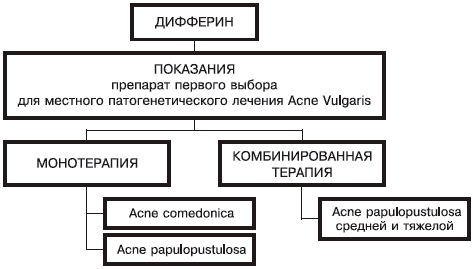
Дифферин — не панацея для лечения всех видов акне — это тоже ошибка: для его назначения существуют определенные показания (рис. 1).
Рис. 1. Показания для применения дифферина.
Ошибка 4: неправильное определение продолжительности лечения дифферином.
В среднем курс лечения составляет до 12 нед, для этого требуется не менее 30 г препарата в форме геля или крема (при нанесении препарата только на область лица). Терапевтический эффект развивается после 4—8 нед лечения, стойкое улучшение — после 3-месячного курса. Такая длительная терапия не только наиболее рациональна и эффективна, но и предотвращает формирование постакне.
Ошибка 5: неинформированность об особенностях дифферина.
Следует знать о двух нюансах.
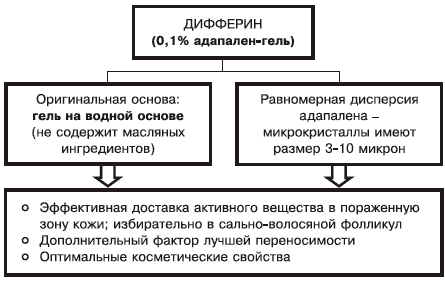
Нюанс 1: состав основы, ее физикохимические характеристики определяют как свойства препарата, так и его способность к проникновению в кожу (рис. 2).
Рис. 2. Фармакодинамическая характеристика дифферина (0,1% адапелена-геля).
Нюанс 2: размер микрокристаллов действующего вещества.
Микрокристаллы адапалена в препарате имеют диаметр от 3 до 10 мк. Оказывается, если диаметр микрокристаллов действующего вещества составляет менее 3 мк — препарат беспорядочно распределяется между сально-волосяным фолликулом и роговым слоем кожи; при диаметре более 10 мк — препарат остается на поверхности кожи.
Правильный размер частиц активного вещества в дифферине — залог эффективного лечения [9, 11]. Вопрос — так ли это в джинерике? (результатов таких исследований не предоставлено).
Ошибка 6: не учитывается возможность комбинирования препаратов.
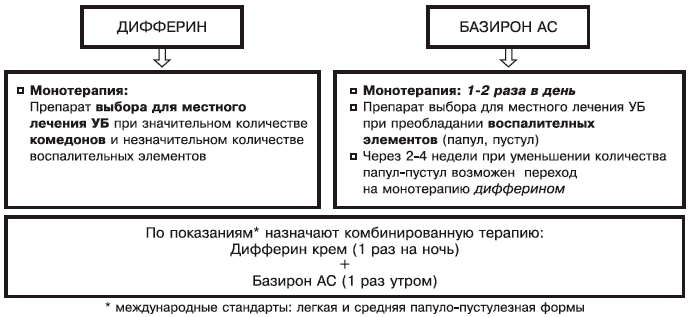
Дифферин сохраняет лечебное действие в комбинации с местными антибактериальными противоугревыми средствами (эритромицин, клиндамицин, бензоила пероксид) [3, 6, 10, 12]. Это расширяет возможности его применения даже при обилии пустулезных элементов. Наиболее целесообразно назначать дифферин в комбинации с базироном АС (рис. 3).
Рис. 3. Применение Дифферина в комбинации с Базироном АС.
Ошибка 7: недооценка показаний к применению дифферина.
Дифферин — местное средство не только для базового патогенетического лечения больных акне. Он показан как препарат поддерживающей терапии, а также при переводе пациента с системной терапии, например акнекутаном, на местную. Такая тактика — не только залог эффективного лечения, но и стойкой длительной ремиссии и профилактики постакне.
Таким образом, правильное применение дифферина позволяет избежать ошибок, преодолеть страх перед назначением ретиноидов. Повысить эффективность лечения больных УБ. Вся история применения дифферина свидетельствует о том, что он является высокоэффективным базовым препаратом для лечения акне легкой и средне-тяжелой степени — показания к его применению строго определены.
Для достижения выраженного и стойкого эффекта необходимо длительное назначение дифферина, что предотвращает появление и развитие новых элементов. При наличии папуло-пустулезных элементов целесообразно применение дифферина в комбинации с препаратом антибактериального действия — базироном АС.
Эффективность и переносимость терапии дифферином были оценены нами при наблюдении 62 пациенток в возрасте от 16 до 22 лет с длительностью заболевания от 1 года до 6 лет. У 26 (42%) пациенток высыпания локализовались только на лице, у 23 (37,1%) — на лице и груди, у 13 (20,9%) — на спине.
В зависимости от степени тяжести УБ пациентки были распределены на 2 группы. 1-ю группу (n = 29) составили больные легкой степенью акне, у которых доминировали комедоны и единичные папулы; 2-ю (n = 33) — больные папуло-пустулезной формой заболевания.
Больным 1-й группы проводили только наружное лечение дифферином в виде геля или крема (в зависимости от состояния кожи) в сочетании с правильным уходом. Препарат наносили тонким слоем 1 раз в день вечером на предварительно очищенную кожу лосьоном сетафил.
Больным 2-й группы дифферин назначали в комбинации с базироном АС в виде геля, который наносили на предварительно очищенную кожу однократно утром. Контроль количества открытых и закрытых комедонов, папул и пустул производили до начала терапии, а также каждый месяц.
Наиболее быстро регрессировали воспалительные элементы: через 3—5 нед число пустул и папул уменьшилось на 25—30%. Наблюдали значительное уменьшение жирности кожи: она становилась более матовой и ровной, исчезал сероватый оттенок. Через 6—8 нед у больных отсутствовали явления себореи и раздражения кожи; новые элементы не появлялись. В 1-й группе регресс высыпаний происходил медленнее. Количество комедонов уменьшилось, начиная с 8-й недели терапии, причем регресс элементов на спине был менее значительным. К 10—12-й неделе их число уменьшилось вдвое, новые элементы не появлялись. Заметно уменьшалась сальность кожи, улучшалась ее текстура за счет сглаживания неровностей, уменьшения толщины. Кожа приобретала естественный цвет, становилась гладкой. Улучшение кожного процесса сопровождалось значительным улучшением настроения пациенток, уменьшением тревожности.
Окончательный эффект от терапии наблюдали к концу 4—5-го месяца, когда комедоны и папулопустулезные высыпания регрессировали более чем на 70—75%. Выявлено, что нанесение базирона АС на поствоспалительные гиперпигментированные пятна и рубцы приводило к их побледнению. В результате лечения клиническая ремиссия наступила у 22 (35,5%) больных, значительное улучшение (регресс высыпаний на 70—80%) — у 26 (42%), улучшение (регресс высыпаний на 50—60%) — у 13 (21%) и неэффективным лечение оказалось у 1 больной.
Таким образом, дифферин является высокоэффективным базовым препаратом первого выбора для патогенетической терапии акне.
Для достижения выраженного и стойкого терапевтического эффекта необходимо длительное назначение дифферина. Препарат сохраняет лечебное действие в комбинации с местными антибактериальными средствами (базирон АС), что определяет целесообразность применения дифферина при наличии папуло-пустулезных элементов. Оригинальная основа (гель на водной основе), равномерная дисперсия микрокристаллов адапалена определяют эффективную доставку активного вещества в пораженную кожу (избирательно в сальноволосяной фолликул), лучшую переносимость препарата и оптимальные косметические свойства.
Рациональная терапия дифферином — залог успешной терапии угревой болезни и профилактики постакне.
1. Волкова Е. Н. // Лечащий врач. — 2007. — № 4. — С. 21— 28.
2. Волкова Е. Н., Осипова Н. К. // Рос. журн. кож. и вен. бол. — 2009. — № 5. — С. 53—58.
3. Волкова Е. Н, Осипова Н. К // Клин. дерматол. и венерол. — 2010. — № 2. — С. 72—77.
4. Гущина Н. С., Корчевая Т. А. // Рус. мед. журн. — 2005. — Т. 13, № 7. — С. 482—485.
5. Орлова Н. А // Клин. дерматол. и венерол. — 2003. — № 4. — С. 53—56.
6. Самгин М. А., Монахов С. А. // Вест. дерматол. и венерол. — 2003. — № 4. — С. 37—39.
7. Самгин М. А., Монахов С. А. // Рос. журн. кож. и вен. болезней. — 2005. — № 3. — С. 55—64.
8. Самгин М. А., Монахов С. А. // Рос. журн. кож. и вен. болезней. — 2006. — № 6. — С. 85—87.
9. Data on file. Galderma Laboratories, Ins. Medical Departament. — 1994.
10. Eady E. A., Farmery M. R, Ross J. I. et al. // Br. J. Dermatol. — 1994. — Vol. 131. — P. 331—336.
11. Michel S., Jomard A., Demarschez. // Br. J. Dermatol. — 1998. — Vol. 139 (suppl. 52). — P. 3—7.
12. Swinyer L. J., Baker M. D, Swinyer T. A., Mills O. H. Jr. // Br. J. Dermatol. — 1988. — Vol. 119, N 5. — P. 615—622.
Что лучше скинорен или дифферин?
Если это ваш первый визит, то мы настоятельно рекомендуем прочитать правила форума. Сообщения можно размещать как анонимно, так и зарегистрировавшись. Со списком всех тем, вы можете ознакомиться здесь.
Хэлп! Нужна ваша консультация. У меня очередной раз засыпало лицо прыщами, так бывает у меня в апреле и октябре месяце. Раньше я мазала Клензитом-С и все хорошо помогало, однако он наряду с обычным Клензитом пропал из всех аптек нашего города. К нашему дерматологу в больницу идти бесполезно, он настолько «деревянный», что просто страшно (не может даже родинку от меланомы отличить).. Моей подруге, живущей в Москве, при такой же проблеме врач прописывала совместное применение дифферина (утром) и скинорена (на ночь), однако у меня сейчас нет денег купить оба препарата. Отдать вот так сразу две тысячи сейчас для меня тяжело. Подскажите, что купить мне в первую очередь дифферин или скинорен? Второй препарат я тогда докуплю с зарплаты, а начать лечение хочу сейчас.
Добрый вечер!
Схема лечения хорошая, назначены препараты выбора для лечения акне. Тем не менее можно внести коррективы.
Во-первых, если нет финансовой возможности купить оба средства, стоит присмотреться к более дешевым аналогам, содержащим Адапален (Адаклин) и Азелаиновую кислоту (Азелик, Скиноклир).
Во-вторых, можно приобрести комбинированное средство, содержащее один из или оба компонента, например, Эффезел, содержащий Адапален + Бензоила пероксид.
В-третьих, подобрать более дешевые заменители: для Адапалена — Ретиноевую мазь, для Азелаиновой кислоты — препараты с Бензоила пероксидом (Базирон АС всё же дешевле Скинорена).
Только учтите, что Ретиноевая мазь содержит менее стабильный ретиноид, поэтому в отличие от препаратов Адапалена и Дифферина в частности, её следует использовать на ночь, чтобы избегать воздействия УФ-излучения в дневное время.
Если же вы не намерены отступать от рекомендаций доктора вашей подруги, то следует однозначно в первую очередь приобрести Дифферин. Адапален, содержащийся в нём не только способствует излечиванию акне, но и способствует регенерации клеток и протеканию правильных биохимических процессов в клетках, а также уменьшению следов воспаления и постакне.
Также хочется добавить, если у вас есть бугры и массивные участки поствоспалительной гиперпегментации постакне, обратите внимание на пилинг с Азелаиновой кислотой. Совместно с препаратами содержащими данную кислоту применять не стоит, но как самостоятельную процедуру для улучшения структуры и рельефа кожи можно применять.
Современные методы терапии угревой болезни
Вульгарные угри — хроническое полиэтиологическое заболевание волосяных фолликулов и сальных желез.
Вульгарные угри — хроническое полиэтиологическое заболевание волосяных фолликулов и сальных желез. Несмотря на имеющиеся эффективные средства лечения акне, за последние 10 лет отмечен рост заболеваемости как среди подростков, так и среди взрослого населения. Данное заболевание поражает до 95% пациентов в возрасте до 25 лет и более 50% — старше 25 лет. Юноши болеют чаще, чем девушки. Кроме того, стали отмечаться персистирующие формы болезни. После разрешения высыпных элементов на их месте формируются стойкие косметические дефекты: дисхромии, псевдоатрофии и рубцы.
Важными факторами патогенеза вульгарных угрей являются повышение продукции сальными железами кожного сала, изменение его химического состава, нарушение пролиферации и дифференцировки кератиноцитов, микробная колонизация сально-волосяных фолликулов.
Клинические формы акне подразделяются на невоспалительные (открытые и закрытые комедоны, милиумы) и воспалительные (поверхностные папулы и пустулы; акне глубокие индуративные, конглобатные; осложненные абсцедирующие, флегмонозные, молниеносные, акне-келоид, рубцующиеся).
Тяжесть заболевания оценивается в соответствии с классификацией, предложенной Американской академией дерматологии:
1-я степень — наличие комедонов и единичных папул;
2-я степень — папулезная сыпь и незначительное количество пустул;
3-я степень — папулы, пустулы и от 3 до 5 узлов;
4-я степень — выраженная воспалительная реакция в глубоких слоях дермы с формированием множественных болезненных узлов и кист.
Пациентам с проблемной кожей, склонной к повышенному салоотделению, раздражению и образованию комедонов, назначают препараты лечебной косметики.
Для ежедневного очищения кожи лица рекомендуется использование специальных гелей и лосьонов, обладающих кераторегулирующим, себорегулирующим и противовоспалительным действием. Ниже приводится краткая характеристика и отличительные особенности некоторых из них.
Гель «Клинанс» обладает очищающим действием на кожу, не нарушая при этом ее гидролипидную пленку; смывается водой.
Очищающий пенящийся гель «Эксфолиак» подходит для ухода за жирной и/или юношеской проблемной кожей с тенденцией к акне.
Препараты серии «Клерасил Ультра», такие как очищающий лосьон и гель для умывания, обладают противовоспалительным, антибактериальным и себоцидным действием. Гель для глубокого очищения отшелушивает омертвевшие клетки кожи, открывает поры и смягчает кожу.
Для ежедневного очищения и ухода за кожей используются средства серии «Сетафил»: гель и лосьон (наносится 2–3 раза в сутки или по мере необходимости; смывается водой или оставляется на коже).
Для очищения и ухода за смешанной и жирной кожей подходят препараты линии «Себиум», обладающие успокаивающим, кераторегулирующим и противовоспалительным действием: мицелловый раствор, мусс-очищающий гель и крем «Себиум AKN».
Мицеловый раствор подходит для смешанной и жирной проблемной кожи для очищения и снятия макияжа, обладает успокаивающим и регулирующим действием, мягко и быстро очищает кожу лица путем микроэмульгирования загрязнений, освобождает от излишков себума и макияжа, не вызывает сухости кожи (рН физиологический); краткость использования — 1–2 раза в день. Не требует смывания водой. Мусс-очищающий гель используется 1–2 раза в день, наносится на влажную кожу, вспенивается и смывается водой. Можно использовать как гель для бритья. Крем «Себиум AKN» наносят 1–2 раза в день на очищенную кожу. Он оказывает успокаивающее действие, уменьшает покраснение и раздражение, а также обладает кераторегулирующим и кератолитическим действием: уменьшает толщину рогового слоя, способствуя эвакуации себума, нормализует микрофлору кожи. Благодаря запатентованному комплексу Флюидактив® препятствует окислению сквалена.
В качестве очищающего геля для умывания используют «Сфингогель», 1–2 раза в сутки до исчезновения высыпаний, длительность курса — не менее 2 мес; в качестве поддерживающего лечения применяют 1 раз в день вечером.
С целью уменьшения воспаления и снижения риска патологического рубцевания используют спрей с термальной водой «Авен».
Для ежедневной гигиены кожи с тенденцией к акне используют очищающий пенящийся гель «Керакнил». Гель оказывает кераторегулирующее, бактерицидное, себорегулирующее, увлажняющее действие, не содержит мыла; применяется утром и вечером.
Для ухода за молодой кожей с угревой сыпью (до 25 лет) рекомендуется дневной крем «Сэлкосмет Юношеский». С целью профилактики угревой сыпи используется ночной «Юношеский крем»; средство нормализует влажность кожи, питает ее, активирует кровоснабжение, делает кожу мягкой и шелковистой.
Для уменьшения проявления сухости кожи, возникающей в процессе лечения, необходимо включать увлажняющие средства за кожей с индивидуальным подбором частоты их применения.
Лучше использовать предложенные средства в сочетании с другими, в том числе системными (в более тяжелых случаях заболевания).
Выбор тактики лечения зависит от клинической формы заболевания, его тяжести и длительности, от переносимости препаратов, наличия сопутствующей эндокринной и соматической патологии, от возраста, пола и психоэмоциональных особенностей пациента.
Наибольшие трудности представляет терапия больных со среднетяжелыми (2-й и 3-й степени тяжести) и тяжелыми (4-я степень) формами угревой болезни, при наличии индуративных, флегмонозных, конглобатных угрей и в случаях образования рубцов.
Индуративные акне формируются в результате инфильтрата (достигающего размеров боба) вокруг воспаленных волосяных фолликулов и оставляют обезображивающие рубцы.
Флегмонозные акне образуются вследствие слияния крупных пустул, глубоко залегающих, быстро созревающих и склонных к абсцедированию; флегмонозные акне багрово-красного цвета и достигают размера сливы.
Конглобатные акне представляют собой глубокие абсцедирующие инфильтраты, возникающие вокруг нескольких комедонов и фолликулитов и образующие крупные конгломераты; после их разрешения остаются келоидные рубцы.
Противоугревые средства представлены системными и местными (наружными) средствами. При лечении угревой сыпи активно используют препараты группы ретиноидов: изотретиноин, третиноин, адапален.
При тяжелой форме угревой сыпи с торпидным течением рекомендован синтетический ретиноид изотретиноин (13-цис-изомер ретиноевой кислоты).
Изотретиноин взаимодействует с ядерными рецепторами клеток, тормозит гиперпролиферацию эпителия выводных протоков сальных желез, образование детрита и облегчает его эвакуацию; за счет этого снижается выработка кожного сала и облегчается его выделение, снижается воспалительная реакция вокруг желез. Суточная доза изотретиноина составляет 0,5–1, 0 мг на 1 кг массы тела и не должна превышать 60–80 мг/сут, капсулы необходимо принимать во время еды. Препарат обладает тератогенным и эмбриотоксическим действием, в связи с чем противопоказан беременным и кормящим матерям; не рекомендуется сочетать с антибиотиками тетрациклинового ряда. Для профилактики возможных побочных эффектов в виде фациального дерматита, хейлита, «сухого конъюнктивита» целесообразно использование увлажняющих и смягчающих кремов, гигиенической помады, увлажняющих глазных капель типа «искусственной слезы» с индивидуальным подбором частоты их применения.
Препарат третиноин (Ретин А) обладает комедонолитическим и антибактериальным действием. Третиноин в виде крема или лосьона равномерно наносят на вымытую и высушенную поверхность пораженного участка кожи 1–2 раза в сутки; курс лечения составляет 4–6 нед. Могут развиться побочные эффекты в виде сухости кожи, гиперемии, отечности, гипер- или гипопигментации, фотосенсибилизации.
Препарат адапален (Дифферин) является метаболитом ретиноида. Обладает выраженной комедонолитической активностью и противовоспалительным эффектом. Основной механизм действия — связывание с ядерными рецепторами клеток эпидермиса и регуляция финальной дифференцировки кератиноцитов. Дифферин выпускается в виде крема и геля 0,1%; наносится равномерно (не втирается) на пораженные участки сухой, чистой кожи 1 раз в сутки перед сном. Терапевтический эффект развивается после 4–8 нед применения, стойкое улучшение — через 3 мес. Побочные эффекты Дифферина заключаются в гиперемии и шелушении кожи; не рекомендуется использование во время беременности и в период кормления грудью; следует избегать попадания в глаза и на губы; не следует подвергаться инсоляции на время данной терапии, не рекомендуется совместное использование с косметическими препаратами, обладающими подсушивающим или раздражающим эффектом (в том числе духами, этанолсодержащими средствами). Терапию Дифферином начинают с геля, а при чувствительной и сухой коже назначают крем, содержащий увлажняющие компоненты.
У женщин репродуктивного возраста при наличии гормональных нарушений и при неэффективности традиционной терапии показано применение антиандрогенов (Диане-35 — комбинация этинилэстрадиола 35 мкг и ципротерона ацетата 2 мг) и эстрогенов (Жанин — комбинация диеногеста 2 мг и этинилэстрадиола 30 мкг).
Комбинированные оральные контрацептивы назначают после консультации гинеколога-эндокринолога, с последующим наблюдением.
На фоне приема данных препаратов снижается деятельность сальных желез. Через 3–4 мес терапии значительно уменьшается жирность кожи и количество высыпных элементов. На основании сроков регрессирования акне рекомендовано назначать Диане-35 женщинам со 2-й степенью тяжести угревой болезни, а Жанин — при 3-й степени тяжести.
При воспалительных формах акне легкой степени рекомендуется использование наружных средств с антибактериальным действием (монотерапия); при тяжелых формах акне назначают антибиотики, а наружные антибактериальные препараты используют в качестве вспомогательной терапии. Далее представлены некоторые наружные антибактериальные средства.
Эритромициновая мазь (10 000 ЕД/г). Наносится 2 раза в сутки; продолжительность применения не должна превышать 5 нед в связи с риском развития резистентности микрофлоры.
Бензоила пероксид. Обладает широким спектром антибактериальной и противодрожжевой активности без развития микробной резистентности; оказывает комедонолитическое и противовоспалительное действие; улучшает оксигенацию тканей; подавляет продукцию кожного жира в сальных железах. Гель наносят на чистую и сухую поверхность пораженных участков кожи 1 или 2 раза в сутки.
Комплекс «эритромицин + цинка ацетат дигидрат». Оказывает противовоспалительное, антибактериальное и комедонолитическое действие. Препарат выпускается в виде порошка в комплексе с растворителем и аппликатором — для приготовления раствора для наружного применения. Приготовленный раствор наносится тонким слоем на пораженные участки кожи 2 раза в сутки: утром (до нанесения макияжа) и вечером (после умывания) в течение 10–12 нед; после высыхания раствор становится невидимым.
Азелаиновая кислота. Выпускается в виде 15%-ного геля и 20%-ного крема; наносится равномерно тонким слоем 2 раза в сутки на предварительно очищенные участки кожи, пораженные угревой сыпью. Выраженное улучшение наблюдается через 4 нед. Местные побочные реакции в виде жжения, покалывания, покраснения проходят самостоятельно в течение 15 мин; в случае сильно выраженного раздражения кожи в первые недели лечения препарат рекомендовано применять 1 раз в сутки.
Клиндамицин. Выпускается в виде 1%-ного геля; наносится тонким слоем 2 раза в сутки. Противопоказанием к назначению является указание в анамнезе колита, связанного с применением антибиотиков.
Цинка гиалуронидаза. Препарат обладает противомикробным действием, способствует усилению активности и пролиферации клеточных элементов, ускоряет регенерацию тканей, способствует поддержанию нормального тонуса и эластичности кожи. Препарат в виде геля тонким слоем равномерно наносится на тщательно очищенную кожу 2 раза в сутки; возможны побочные эффекты: ощущения жжения или стягивания кожи на месте аппликации (в начале лечения), гиперемия кожных покровов; гель не обладает фотосенсибилизирующими свойствами, не окрашивает кожу и белье.
Для быстрой коррекции локальных дефектов используют средства на основе ниацинамида — препараты серии «Эксфолиак»: крем, лосьон для жирной кожи с умеренными и острыми проблемами. «NC-гель» — средство нового поколения на основе ниацинамида. Также из серии «Эксфолиак» используют препарат «ТВИН-АК комплексный уход за кожей с устойчивыми и острыми формами высыпаний»; препарат представляет из себя уникальную комбинацию АНА (фруктовые кислоты) с ниацинамидом и действует на весь комплекс факторов, вызывающих акне.
Также на все звенья патогенеза акне воздействует регулирующая эмульсия «Вода в масле» — лечебный крем «Диакнеаль», представляющий уникальное сочетание 0,1%-ного ретинальдегида, 6%-ной гликолевой кислоты и термальной воды; рН составляет 3,5. Крем выравнивает рельеф кожи, препятствует образованию рубчиков; наносится 1 раз вечером на сухую очищенную кожу; может быть назначен в качестве базового ухода за кожей у пациентов с легким и среднетяжелым течением акне, а также в качестве поддерживающей терапии после основного курса топических ретиноидов; применяется с 15-летнего возраста.
При комедональной форме угревой сыпи рекомендовано назначать ретинол внутрь (по 100–300 тыс. МЕ 1 раз в сутки в течение 2–4 мес, до 6 мес) в комбинации с адапаленом местно (1 раз в сутки в течение 3–6 мес) или изотретиноин местно вечером 1 раз в сутки в течение 3–6 мес.
При папулезной форме угревой сыпи назначают ретинол внутрь (по 100–300 тыс. МЕ 1 раз в сутки в течение 3–4 мес, возможно до 6 мес) в комбинации с азелаиновой кислотой местно (1–2 раза в сутки в течение 3–6 мес, возможно постоянное применение) или цинка гиалуронат — местно (1–2 раза в сутки, 8–12 нед) в комбинации с бензоила пероксидом 2,5 — 10%-ный раствор (локально на воспалительные элементы 1–4 раза в сутки, 8–12 нед).
При пустулезной форме акне назначают комбинацию антибиотика с ретинолом и спиронолактоном: доксициклин внутрь по 0,1 г 1–2 раза в сутки в течение 10–14 дней (возможно до 21–28 сут), или клиндамицин внутрь по 0,15 —0,3 г 4 раза в сутки в течение 10–14 дней (возможно до 21–28 сут), или ко-тримоксазол внутрь по 480 мг 2 раза в сутки в течение 10–14 дней (возможно до 21–28 сут), или эритромицин внутрь по 250 мг 4 раза в сутки в течение 10–14 дней (возможно до 21–28 сут). Ретинол, входящий в данную схему терапии, назначают внутрь по 100–300 тыс. МЕ 1 раз в сутки в течение 2–4 мес (до 6 мес), а спиронолактон по 200 мг в сутки до 6 мес (назначают женщинам после 30 лет). Также возможна комбинация ципротерона (внутрь по 10 мг 1 раз в сутки с 5-го по 25-й день менструального цикла, 3–12 мес) с клиндамицином местно (1%-ный гель, 2 раза в сутки, 3–5 нед), или линкомицином, 3–5%-ная мазь (2 раза в сутки, 3–5 нед), или метронидазолом (1%-ный гель 2 раза в сутки, 3–5 нед), или эритромицином (1–5%-ный раствор или мазь 2 раза в сутки, 3–5 нед), или комплексом «эритромицин + цинка ацетат» (2 раза в сутки, 3–5 нед).
Также возможно назначение адапалена местно (1 раз в сутки, 3–6 мес) или изотретиноина местно вечером (1–2 раза в сутки, 8–12 нед).
При индуративной, узловато-кистозной или пустулезной форме угревой сыпи, при склонности к рубцеванию назначают изотретиноин внутрь 0,5–1 мг/кг (максимальная суточная доза — 60–80 мг) 1 раз в сутки в течение 2–4 нед; в дальнейшем дозу постепенно снижают (кумулятивная доза не должна превышать 150 мг/кг). Общая продолжительность лечения — от 4 до 6 мес. Перед назначением препарата и на протяжении всего периода лечения обязателен ежемесячный контроль биохимических показателей крови (билирубин, АСТ, АЛТ, триглицериды, холестерин).
При тяжелой форме конглобатных угрей до применения изотретиноина целесообразно назначить антибиотики (цефалоспорины, гентамицин) коротким курсом и преднизолон. Такая схема лечения позволяет уменьшить выраженность воспаления в первые месяцы лечения изотретиноином.
Возможны также следующие схемы: гентамицин в/в или в/м по 80 мг 2 раза в сутки, или цефотаксим в/в или в/м по 1–2 г 2–3 раза в сутки в течение 7–10 сут, или цефуроксим в/в или в/м по 0,75 г 3 раза в сутки, курс 7–10 дней в комбинации с преднизолоном внутрь 30–40 мг в сутки (с постепенным снижением дозы до полной отмены в течение 1 мес приема изотретиноина).
При лечении изотретиноином стойкая ремиссия ожидается через 4–6 мес от начала лечения. В случае возникновения рецидивов (тяжелые формы угревой сыпи, недостаточная кумулятивная доза препарата, при гиперандрогенемии у женщин) необходим повторный курс с дозой, составляющей не менее 50% от первоначальной.
На фоне лечения акне возможно появление сухости, раздражения, шелушения. Для устранения побочных эффектов терапии рекомендовано использование увлажняющего успокаивающего крема «Клин АК», в состав которого входит термальная вода, глюконат цинка, масло жожоба, масло каритэ. Наносится на очищенную кожу утром и/или вечером.
Для ускорения разрешения воспалительных элементов назначаются физиотерапевтические методы: электрофорез с 10–30%-ным раствором ихтиола 2–3 раза в неделю (курс — 5–10 процедур) или криотерапия (криомассаж) 2–3 раза в неделю (курс — 10 процедур).
Эффективным методом лечения узловато-кистозной формы угревой сыпи является внутриочаговое применение триамцинолона с гентамицином (мазь 4%-ная) в соотношении 1 : 1 один раз в неделю.
Для ежедневного ухода за проблемной кожей в качестве основы под макияж используют себорегулирующую матирующую эмульсию «Клинанс» 1–2 раза в день либо крем «Эксфолиак», обладающий корректирующим и матирующим эффектом. Для маскировки акне применяется двухцветный корректирующий карандаш «Клинанс», зеленая часть которого оказывает дополнительное бактерицидное и подсушивающее действие.
Крем «Клинанс К» используют в период подготовки к косметическим процедурам (химическим пилингам и косметическим чисткам лица). Хорошо переносится, снимает воспаление и обладает смягчающим эффектом (благодаря термальной воде «Авен»). Может сочетаться с наружными препаратами для лечения угревой сыпи, содержащими антибиотики, бензоила пероксидом, адапаленом. Крем нельзя использовать с ретиноидами (наружными и системными). Также возможно использование и по окончании медикаментозного противоугревого лечения в качестве поддерживающей наружной терапии.
Препараты линии «Зениак» предназначены для жирной кожи, склонной к появлению угрей. Они обладают противовоспалительным, комедонолитическим, отшелушивающим, себоцидным действием, нормализуют процессы кератинизации эпидермоцитов кожи, предотвращая таким образом формирование «рубчиков». Система постепенного высвобождения за счет использования микрогубок обеспечивает продолжительный матирующий эффект и оптимальную переносимость активных веществ; кожа очищается, увлажняется. После применения очищающего геля исчезает сальный блеск, кожа приобретает матовый оттенок, исчезают микрокисты, комедоны, угри. Препараты назначаются как в виде монотерапии, так и в сочетании с антибиотиками, синтетическими ретиноидами при невоспалительных и воспалительных формах акне и постакне.
Крем «Керакнил» обладает выраженным себорегулирующим, подсушивающим, увлажняющим эффектами. Рекомендуется применять при легкой и среднетяжелой формах акне не менее 3 мес. Отмечен хороший косметический эффект после нанесения крема благодаря матирующему действию, которое обеспечивается включением в его состав полиметилакрилата. После применения крема облегчается процедура чистки кожи, и поэтому он может быть рекомендован в качестве предпилинговой подготовки и постпилингового ведения в домашних условиях. Крем оказывает положительное воздействие на поствоспалительную пигментацию и мелкие рубцы на месте бывших угревых высыпаний.
В качестве профилактики образования атрофических рубцов, возникающих после акне или фурункулеза, рекомендуется применение геля «Контратубекс», оказывающего фибринолитическое, противовоспалительное, кератолитическое действие. Гель стимулирует клеточную регенерацию без гиперплазии, ингибирует пролиферацию келоидных фибробластов; применяется 2–3 раза в сутки, курс лечения при свежих рубцах составляет в среднем 4 нед.
Для лечения вторичных послевоспалительных изменений кожи (гиперпигментаций, псевдоатрофий, рубцов) применяется микрокристаллическая дермабразия, проводимая 1 раз в неделю курсом в 5–10 процедур. Обязательными условиями являются: полное купирование воспалительного процесса на коже, защита кожи от инсоляции во время проведения и в течение 1 мес после лечения. Поверхностные химические пилинги проводят альфагидроксильными кислотами (30–70%, рН менее 3,5). Правильно выполненное кислотное шелушение кожи позволяет в большинстве случаев достичь положительных результатов. Вместе с тем, как и любая другая процедура, различные виды химического пилинга должны выполняться по строго определенному протоколу, с учетом типа кожи, ее чувствительности, показаний и противопоказаний. Нерациональное стремление к увеличению степени воздействия кислоты на кожу может привести не только к росту осложнений и нежелательных побочных реакций, но и к снижению эффективности терапии.
Актуальность проблемы угревой болезни обусловлена высокой частотой обращений пациентов и разнообразием существующих методик лечения. Нередко после лечения, назначенного дерматологом, пациенты обращаются к косметологам, которые рекомендуют различные процедуры: ручную чистку лица, электрокоагуляцию, криотерапию, сопровождающиеся болезненными ощущениями у пациента во время их проведения; после процедур часто остаются временные последствия в виде покраснений, корочек, застойных пятен, что отрицательно сказывается на психоэмоциональном состоянии пациентов.
В настоящее время из немедикаментозных способов в комплексном лечении пациентов с акне применяются кислородно-озоновая терапия, ультразвуковой пилинг, микротоковая терапия.
На ХХ Всемирном конгрессе по дерматологии (Париж, 2002) были разработаны рекомендации и алгоритм патогенетического лечения различных форм акне (таблица).
Алгоритм лечения включает препараты первого выбора, альтернативные для мужчин и женщин, и поддерживающую терапию, включающую топические ретиноиды и бензоила пероксид.
Разумное комбинированное назначение препаратов для наружного и системного применения позволяет добиться хорошего клинического эффекта, улучшить качество жизни у большинства больных различными формами угревой болезни.
А. Г. Пашинян, доктор медицинских наук, профессор
РГМУ, Москва