Люминальный тип что это значит
РМЖ: механизмы развития
Рак молочной железы (РМЖ) — это гетерогенное заболевание, включающее в себя множество молекулярных и морфологических подтипов, возникающее вне зависимости от возраста, гормонального статуса, расы и пр. и клинически проявляющееся спектром от «безобидных» до агрессивных образований.
Этиология РМЖ в настоящее время изучена недостаточно, однако можно выявить конкретные факторы, повышающие риск возникновения данного заболевания. Одним из наиболее важных факторов риска в заболеваемости РМЖ является наследственность. Семейные формы рака составляют около 20 % от всех РМЖ, однако большую часть генов, отвечающих за эти формы, только предстоит идентифицировать. Наиболее изученные мутации генов BRCA1 и BRCA2 составляют более половины от всех доминантно наследуемых мутаций, определяющих семейные формы рака. Их наличие в геноме повышает вероятность развития заболевания в 10–30 раз в сравнении со средней в популяции, а индивидуальный риск составляет до 85 %.
Такие мутации передаются достаточно редко, тем не менее, в определенных этнических группах распространенность заболевания значительно выше (например, превалентность семейной формы РМЖ у ашкенази составляет 1 случай к 40).
В генах BRCA1 и BRCA2 было выявлено более тысячи генеративных мутаций. Чаще всего они приводят к укорачиванию белковых молекул или изменению функций уже существующих белков. Интересно, что пенетрантность патогенетических мутаций генов BRCA и возраст появления первых симптомов заболевания совершенно различны даже в пределах одной семьи. Областью исследований также являются специфические мутации BRCA, возникшие в результате взаимодействия с другими генами и/или окружающей средой. Такие мутации могут служить для определения увеличения риска возникновения BRCA-опосредованного РМЖ.
BRSA1-ассоциированный рак молочной железы наиболее характерен для женщин молодого возраста и имеет более «агрессивные» характеристики, такие как:
Такой трижды негативный подтип BRCA1-ассоциированного рака МЖ также характеризуется экспрессией генов, кодирующих цитокератины 5/6, 14 и 17, кадгерин-3. Хотя гены BRCA1 и BRCA2 кодируют множество белков с разнообразными функциями, их первоначальная роль как генов-супрессоров заключалась в поддержании геномной стабильности с помощью облегчения восстановления двухцепочечной молекулы ДНК после гомологичной рекомбинации. При потере гетерозиготности (прим. — LOH (loss of heterozygosity) – хромосомное нарушение, приводящее к потере всего гена и окружающей его хромосомной области) — то есть при утрате, изменении или угнетении «дикого», немутантного аллеля BRCA1 или BRCA2, нарушается процесс репарации ДНК, что ведет к быстрому присоединению ложных нуклеотидов (особенно во время репликации ДНК) и, в конце концов, дает начало канцерогенезу.
Также существуют гены, обладающие высокой пенетрантностью и повышающие риск возникновения заболевания, но они встречаются достаточно редко. К таким относятся TP53, PTEN, STK11/LKB1 и CDH1. Они повышают вероятность проявления заболевания в 8–10 раз, но суммарно составляют менее 1 % всех генов, являющихся причинами возникновения РМЖ. Как и BRCA1/2, эти гены являются супрессорами и передаются аутосомно-доминантно.
Повышать риск возникновения РМЖ могут мутации не только статичных, но и вариабельных элементов ДНК. Считается, что синдром Линча (доминантно наследуемое аутосомное заболевание) является фактором, увеличивающим риск возникновения РМЖ из-за генеративных мутаций в микросателлитах при нарушении репарации неспаренных оснований (mismatch repair — MMR) в генах MLH1, MSH2, MSH5, MSH6 и PMS2. Однако, по последним данным, только два гена из перечисленных — MSH6 и PMS2, непосредственно играют роль в развитии РМЖ, увеличивая вероятность возникновения заболевания в 2–3 раза. Мутации остальных генов обнаруживаются чаще при колоректальном и других видах рака.
Кроме того, последние исследования предлагают рассматривать точечные мутации (ОНП — однонуклеотидные полиморфизмы) микроРНК также в качестве фактора, повышающего вероятность возникновения заболевания. Они регулируют активность множества онкогенов и генов-супрессоров, следовательно, любые изменения в микроРНК будут отражаться на экспрессии соответствующих генов, что может модифицировать вероятность развития РМЖ. Например, проведенный недавно мета-анализ подтвердил, что ОНП, расположенные в генах pre-mir-27a и mir-196a-2, связаны со снижением риска возникновения рака молочной железы.
Подавляющее большинство РМЖ имеют спорадическое происхождение, в конечном счете их причиной является возникновение соматических и генетических изменений. Множество из них являются результатом нарушения репликации молекулы ДНК. Другие же возникают из-за воздействия экзо- и эндогенных мутагенов. Определение роли каждой выявленной мутации в процессе развития РМЖ представляет собой значительную проблему.
По данным последних исследований, подавляющее большинство выявленных соматических мутаций молекул ДНК в конкретных опухолях — это транзитные мутации-«пассажиры». Они представляют собой безвредные, биологически нейтральные изменения в структуре гена, не содействующие канцерогенезу. И, напротив, драйверные мутации-«водители», выявленные в клетках, дают преимущество в росте и развитии рака.
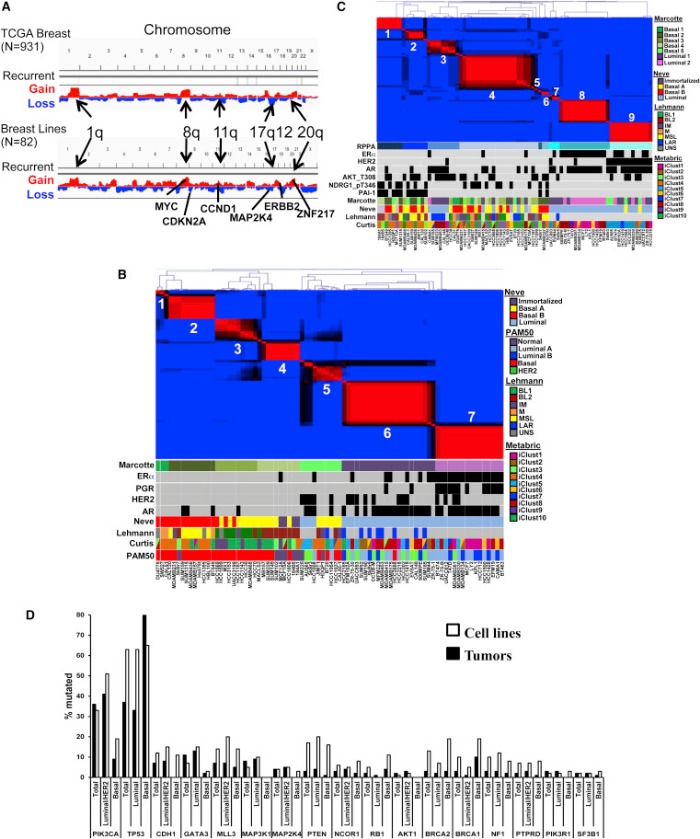
В действительности именно драйверные мутации находят среди раковых генов-«кандидатов» (CAN — candidate cancer genes).Благодаря множественным исследованиям был создан комплексный каталог соматических мутаций и CAN. Когда определенный драйверный ген попадает в ряд различных генов рака МЖ, возникает двухвершинный геномный ландшафт, охватывающий небольшое количество одинаково мутировавших генов. Вершины этого ландшафта соответствуют наиболее часто встречающимся мутациям, опосредующим возникновения РМЖ: TP53, CDH1, PI3K (прим. — фосфатидилинозитол-3-киназы), cyclin D, PTEN, и AKT.
С другой стороны, каждая отдельная “низменность” этого геномного ландшафта представляет собой совокупность генов, которые являются причинами РМЖ не более, чем в 5 % всех случаев. Значительная гетерогенность мутаций ДНК способна объяснить вариабельность фенотипов опухолей, их поведения и ответных реакций на лечение.
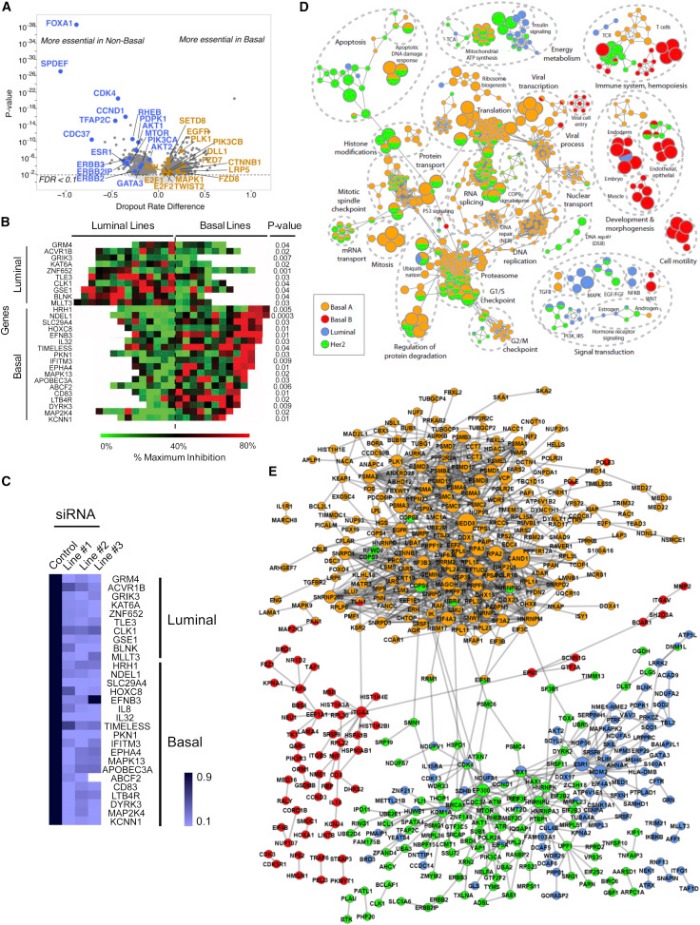
Изначально внимание ученых концентрировалось на генах «вершин», в частности потому, что только они были доступны для исследований. Однако новые данные свидетельствуют о том, что гены «низменностей» занимают центральную позицию в развитии РМЖ. Это согласуется с идеей о том, что большое количество мутаций в этих генах, уменьшающее процент их выживаемости, является направляющим фактором в процессе развития опухоли.
По новым данным, в геноме есть определенные амплифированные участки, содержащие гены, которые способны управлять канцерогенезом. Лучшим примером такого амплифицированного участка можно назвать ампликон 17q12, содержащий онкоген HER2.Этот онкоген управляет развитием наиболее агрессивного фенотипа опухоли МЖ и сейчас является мишенью моноклональной антительной терапии, пользующейся особым успехом (трастузумаб).
Было выяснено, что РНК-опосредованное вмешательство приводит к нарушению амплификации генов в ампликоне 17q12. В результате происходит снижение клеточной пролиферации и усиление апоптоза. Таким образом, ампликон 17q12 участвует в зашифровке конкретной генетической программы, влияющей на онкогенез. Существует еще несколько ампликонов, которые, в дополнение к 17q12, участвуют в развитии ракового фенотипа. Например, 11q13(CDN1)и 8q24(MYC), 20q13. Эти участки содержат наборы генов, которые участвуют в поддержании хромосомной целостности регуляции метаболизма ДНК.
Таким образом, наличие этих функционирующих ампликонов может определять ответ ДНК на повреждающие агенты, используемые в качестве противораковой терапии. Вклад генетических изменений в функционирование может проявляться в виде гиперэкспрессии не только отдельного гена, но и целых генетических «кассет» —ампликонов. Однако, благодаря развитию технологий в области идентификации и классификации генетических мутаций возникают новые возможности в диагностике и лечении каждого отдельного пациента.
Исторически раковые опухоли молочной железы классифицировались по патоморфологическим отличиям, а именно по стадии и степени дифференцировки. В качестве важных диагностических критериев, которые отражают биологию опухоли, также можно рассматривать гистологические особенности опухоли, наличие лимфососудистой инвазии и пролиферативный статус. Спустя время, знания о биологии РМЖ существенно увеличились и привели к пониманию, что рак молочной железы представляет собой гетерогенную группу опухолей, а поведение опухоли и ее ответ на лечение предопределены лежащими в основе биологическими особенностями. Современная классификация рака молочной железы основывается на иммуногистохимических (ИГХ) показателях — т. е. на экспрессии определенных биомаркеров. К таким относятся эстрогеновые рецепторы (ER), прогестероновые рецепторы (PR), рецепторы человеческого эпидермального фактора роста 2 (HER2) и пролиферативный индекс (Ki67).
Таким образом, в настоящее время опухоли молочной железы можно поделить на ER-положительные/-отрицательные, HER2-положительные/отрицательные и трижды негативные(ER-, PR-, HER2-). Показатели экспрессии этих двух маркеров в различных комбинациях могут использоваться в качестве важных диагностических критериев. Например, ответ на гормонотерапию будет существенно отличаться у опухолей ER+/HER- и ER+/HER+.
Люминальный тип рака молочной железы (ER+)
Этот тип РМЖ непосредственно связан с экспрессией эстрогена и изменениями эстроген-ассоциированных сигнальных путей. Эстроген – это стероидный гормон, который проявляет свое действие, связываясь с ядерным эстрогеновым рецептором. До связывания со своим лигандом, рецептор «скреплен определенным образом со специальными регуляторными белками и располагается в промоторном участке эстроген-зависимого гена. Это необходимо для управления процессами транскрипции множества генов, включая гены факторов роста.
Уровень экспрессии эстрогеновых рецепторов является важнейшим диагностическим критерием, поскольку демонстрирует то, как клетка будет отвечать на антиэстрогены, рекомендованные в качестве лечения всех ER+ опухолей. Для всех РМЖ люминального типа характерна высокая экспрессия эстрогеновых рецепторов(люминальные опухоли = опухоли ER+) и наличие прогестероновых рецепторов (PR+).
По результатам множества исследований, было выявлено два подтипа люминального РМЖ. Это люминальные А и Б подтипы (встречаемость (?) 40 и 20 % соответственно), основное отличие которых проявляется в экспрессии HER2 и пролиферативном индексе Ki67 (прим. — если Ki-67 меньше 15%, опухоль считается слабоагрессивной, при показателе Ki-67 от 30 до 50% опухоль считается агрессивной, а при показателе Ki-67 выше 50% опухоль является высокоагрессивной).
Люминальный подтип А характеризуется достаточно низким индексом пролиферации (Ki67 HER2-положительный тип рака молочной железы (HER2+)
Рак молочной железы типа HER2+(ER+, PR+, HER2+, Ki67 ≈ 90 %) составляет от 10 до 15 % всех случаев РМЖ. HER2 (EGFR2 илиErbB2) относится к семейству рецепторов с тирозинкиназной активностью, которое также включает EGFR (HER1, ErbB1), ErbB3 иErbB4. Лиганды, которые связываются с внеклеточными доменами ErbB1, ErbB3 и ErbB4, активируют различные киназы. Белок HER2 хоть и приобретает такую конформацию, в которой связывание с лигандами невозможно, все равно принимает участие в деятельности других рецепторов этого семейства.
Генетически, возникновение HER2-положительных опухолей опосредовано высокой частотой возникновения мутаций в TP53 (72 %) и PIK3CA (39 %). На молекулярном уровне амплификация HER2 связана с нарушением контроля G1- и S-фаз клеточного цикла при гиперэкспрессии или деградации белков, отвечающих за этот процесс (например, циклины D1, E, cdk6). Кроме того, HER2 взаимодействует с важными вторичными посредниками, участвующими в передаче сигналов в клетке, включая SH2-домен содержащие белки (Src-киназы).
ER-отрицательный тип рака молочной железы (базальноподобный)
ER-подтип представляет собой гетерогенную группу опухолей, однако наиболее часто встречающимися (50–75 %, 15–20 % от всех случаев РМЖ) являются опухоли, развившиеся из базальных клеток молочной железы. Генетические мутации, характерные для данного подтипа опухолей, чаще всего возникают в TP53 (80 %). Обычно, они лишены рецепторов к эстрогену, прогестерону и человеческому фактору роста-2 (ER-, PR-, HER2-), поэтому в клинической практике получили название трижды негативных. Характерная особенность таких опухолей заключается в гиперэкспрессии генов, отвечающих за синтез цитокератинов и пролиферацию, однако гены, регулирующие нормальное протекание клеточного цикла практически не функционируют.
Хотя базальноподобные опухоли составляют бóльшую часть всех ER-отрицательных опухолей, существуют и другие их разновидности (приблизительно 6 видов), которые наглядно подтверждают гетерогенность данной группы опухолей. Некоторые из них отличаются низким уровнем клаудина (трансмембранного белка), но при этом большей экспрессией рецепторов к интерферонам и андрогенам. Пониженный уровень клаудина приводит к нарушению функционирования клеточных контактов, что является главным отличием таких опухолей от базальноподобных.
Источники:
Типы рака молочной железы
Рак молочной железы (РМЖ) – это различные и неоднородные между собой злокачественные опухоли. Друг от друга различные типы рака молочной железы отличаются первичной локализацией, характером разрастания, степенью зависимости от влияния гормонов, микроскопическим строением и пр. Знание типов рака молочной железы позволит подобрать наиболее эффективное лечение и успешно проводить профилактику рецидивов.
Инвазивный и неинвазивный рост
Некоторые типы рака молочной железы происходят из малигнизированных эпителиоцитов. Клетки эпителия отделяются от остальных тканей базальной мембраной, за которой находятся мелкие кровеносные сосуды.
Именно базальная мембрана служит своеобразной границей, проникнув через которую, опухоль получает доступ в обширной кровеносной сети, обеспечивающей питание новообразования и распространение метастаз. По отношению к базальной мембране различают 2 формы:
• In situ – рак на месте, преинвазивный, неинвазивный. Данный тип рака молочной железы характеризуют отсутствие сосудов и непрорастание в окружающие ткани. В таком состоянии в организме может присутствовать в течение десятилетий. Из-за микроскопических размеров и отсутствия клинических проявлений диагностируется редко.
• Инфильтрирующий, инвазивный – типы рака молочной железы онкоклетки которых активно проникают в соседние ткани и с током крови и лимфы разносятся в различные участки тела. От степени прорастания в другие ткани, размера онкоочага и метастазирования подразделяется на 4 стадии.
Классификация
Дольковый рак. Первично локализован в пределах одной доли. Бывает двух видов – неинвазивный и инвазивный. Считается, что неинвазивный РМЖ при пальпации похож на небольшую горошину, которая передвигается. Инвазивный представляет собой уплотнение, которое не смещается. При этом кожа над этим уплотнением может быть светлее и шероховатее. Иногда подобная форма онкозаболевания обнаруживается сразу в обеих молочных железах и метастазирует в подмышечные лимфоузлы.
Внутрипротоковый. Он также может быть как неинвазивным («рак на месте»), так и прорастать через базальную мембрану. Изначальная локализация – эпителиоциты, находящиеся внутри протоков. Неинвазивный внутрипротоковый не дает метастаз, имеет миниатюрные размеры (до 10 мм) и сравнительно медленный рост. Инвазивный прорастает сквозь базальную мембрану, достигая кровеносных сосудов, что приводит к возникновению отдаленных метастаз.
Инфильтрирующие типы рака молочной железы
Слизистый. Это достаточно редкий вид. Ее отличительная особенность – образование огромного количества слизи (муцина, коллоида), занимающего по объему до 75% всей опухоли. Относительно медленное разрастание и благоприятное течение. Обычно встречается в пожилом возрасте.
Протоковый. Среди всех типов рака молочной железы встречается наиболее часто, составляя до 80%. В отличие от внутрипротокового, выходит на пределы протока на соседние ткани. При пальпации ощущается как твердое уплотнение, которое сплетено с соседними тканями и имеет неровные контуры.
Тубулярный. Обычно развивается в период менопаузы. Изначально возникает из эпителиоцитов, а затем распространяется на жировую ткань. Образование имеет сравнительно небольшие размеры. При своевременном и адекватном лечении прогноз в большинстве случаев благоприятен.
Медуллярный. Хотя морфологически он несет в себе черты агрессивности, однако биологическое течение заболевания протекает относительно благоприятно, поэтому в случае раннего обнаружения существует шанс полностью избавиться от этой болезни. Однако если не предпринять своевременно меры, новообразование быстро разрастается и дает отсев отдаленных метастаз.
Гормонозависимые и гормононезависимые виды
Согласно иммуногистохимической классификации все разновидности РМЖ можно разделить на те, клетки которые содержат в больших количествах рецепторы к эстрогену (ER), прогестерону (PR) и эпидермальному фактору роста второго вида (Her2/neu).
Классификация гормональных видов:
• люминальный (ER+, PR+, Her2/neu±),
• позитивный Her2/neu (ER-, PR-, Her2/neu+),
• трижды негативный (ER-, PR-, Her2/neu-).
Трижды негативный (ТН). Агрессивное течение, низкая выживаемость, относительно частые рецидивы заболевания и отсутствие положительной реакции на гормональную терапию.
Позитивный Her2/neu. Клетки имеют рецепторы к эпидермальному фактору распространения второго вида, виновному в увеличении эпидермальной ткани. Как правило, это быстрорастущие опухоли с умеренной степенью агрессивности. Основным стандартом лечения таких опухолей является таргетная анти-HER2.
Люминальный. Относительно того, продуцируют ли клетки эпидермальный фактор роста или нет, различают 2 подтипа этой разновидности – А (Her2/neu-) и В (Her2/neu+). Вариант А является менее агрессивным, имеет наиболее благоприятное течение и встречается преимущественно у женщин пенсионного возраста. Вариант В более склонен к рецидивам и наблюдается у молодых.
Для подбора эффективного метода лечения вы можете обратиться за
— методы инновационной терапии;
— возможности участия в экспериментальной терапии;
— как получить квоту на бесплатное лечение в онкоцентр;
— организационные вопросы.
После консультации пациенту назначается день и время прибытия на лечение, отделение терапии, по возможности назначается лечащий доктор.
Определение экспрессии PR, ER, Ki67, HER-2 при раке молочной железы
Рак молочной железы – злокачественная опухоль железистой ткани молочной железы, является ведущей онкологической патологией у женщин. По данным Всемирной Организации Здравоохранения каждая восьмая женщина рискует заболеть этой патологией, независимо от возраста. Ежегодно в мире регистрируется от 800 тыс. – до 1 млн. новых случаев рака молочной железы (ВОЗ).
В настоящее время заболеваемость раком молочной железы возрастает в связи с проведением маммографического скрининга и общего старения населения (по данным European Society For Medical Oncology).
PR – рецептор к прогестерону.
ER – рецептор к эстрогену.
Ki67 – онкогенный белок.
HER-2 – Рецептор второго типа к человеческому эпидермальному фактору роста (human epidermal growth factor receptor 2).
Опухоли молочной железы являются гормонозависимыми опухолями. Эстроген и прогестерон оказывают стимулирующее действие на рост опухоли молочной железы. Белок Ki 67 является показателем пролиферативной активности опухолевых клеток. Повышенная экспрессия HER-2 характеризуется усилением пролиферации клеток, уменьшением количества рецепторов эстрогенов в опухоли, снижением эффективности химио- и гормонотерапии, таким образом, служит маркером неблагоприятного прогноза и повышенного риска рецидива заболевания.
На основании иммуногистохимического исследования (ИГХ) выделяют 4 подтипа рака молочной железы. Каждый подтип имеет свои особенности клинической картины, прогноз и тактику лечения.
Известно, что люминальные типы РМЖ имеют менее агрессивное течение и благоприятный прогноз по сравнению с HER-2 положительным и трижды негативным РМЖ. Особо обращает на себя внимание трижды негативный рак молочной железы (отрицательные РЭ, РП, HER2), который отличается агрессивным течением, ранним появлением метастазов и неблагоприятным прогнозом.
Молекулярно-биологические подтипы рака молочной железы
Определение в опухоли молочной железы экспрессии РЭ, РП, HER2 и Кi 67 является обязательным при диагностике РМЖ. Данное исследование включено в алгоритм диагностики и лечения рака молочной железы.
В заключении об исследовании должна содержаться информация не только о процентном содержании клеток, положительных по РЭ и РП, но и об интенсивности окрашивания. При сомнительном результате ИГХ исследования экспрессии HER2, рекомендуется проводить определение амплификации гена HER2 методом гибридизации in situ (FISH). (Согласно Практическим рекомендациям по лекарственному лечению инвазивного рака молочной железы, 2019 г.).
Для интерпретации результатов иммуногистохимического исследования рецепторного статуса опухоли молочной железы применяется шкала Allred, с помощью которой оценивается количество клеток, с рецепторами гормонов и интенсивность окрашивания при определении рецепторов. В данной шкале процент положительных клеток оценивается от 0 до 5 баллов, а интенсивность окрашивания от 0 до 3.
Показания к исследованию:
Определение экспрессии PR, ER, Ki67, HER-2 при раке молочной железы используется для выбора тактики назначения адъювантной терапии.
Адъювантная терапия – лекарственная терапия, которая назначается в дополнение к хирургическому и лучевому методам лечения и направлена на снижение риска рецидива болезни.
План адъювантной лекарственной терапии основывается на принадлежности опухоли к одному из молекулярно-биологических подтипов и стадии заболевания.
Рак молочной железы лечение
Рак молочной лечение
Залогом правильного лечения рака молочной железы является правильное обследование.
При неполноценном обследовании врач имеет неверное представление о болезни и может неправильно её лечить.
На основании этих данных производится стадирование болезни, строится лечение и прогноз.
| ОБСЛЕДОВАНИЯ при раке |  |
Рак груди стадии
Стадии рака молочных желез
Соотношение стадии рака молочной железы (I, II, III и IV) и классификации TNM по степени величины опухоли. Размер опухоли определяется при осмотре, по УЗИ, маммографии, КТ, МРТ или ПЭТ. Осмотр для установления размера опухоли наименее точен.
| Стадия 0 | Tis (рак in situ) | N0 (нет МТС в узлы) | M0 (нет метастазов в лёгкие, печень, кости, мозг и/или другие органы) |
| Стадия Ia | T1 (опухоль до 2 см) | N0 | |
| Стадия Ib | T0-1 | N1 mi (микрометастазы от 0.2 до 2.0 мм) | |
| Стадия IIa | T0-1 | N1 (МТС в 1-3 л/у) | |
| T2 (опухоль от 2, но до 5 см) | N0 | ||
| Стадия IIb | T2 | N1 | |
| T3 (опухоль > 5 см) | N0 | ||
| Стадия IIIa | T0-3 | N2 (МТС в 4-9 л/у) | |
| T3 | N1 | ||
| Стадия IIIb | T4 (любая Т врастает в кожу или грудную стенку, или есть отёк кожи железы) | N0-2 | |
| Стадия IIIc | T любая | N3 (>10 МТС в л/у или МТС в парастернальные лимфоузлы) | |
| Стадия IV | Любая Т и N | M1 (метастазы в лёгкие, печень, кости, мозг) | |
IV стадия подразумевает отдалённые метастазы (в лёгких, печени, костях, других органах, кроме лимфатических узлов) при любом размере опухоли.
Как видно из таблицы: Т4 по классификации TNM соответствует лишь III стадии рака молочной железы, а не IV.
Как быстро развивается рак молочной железы
Это означает, что до 2 см опухоль растёт несколько лет!
На какой стадии рака появляются метастазы
Стадии рмж
Рак молочных желез МКБ
| С50.0 | Сосок |
| С50.1 | Центральная часть молочной железы (раньше считали, что при этой локализации нельзя сохранять грудь. Сегодня доказано, что это не увеличивает риски для пациента) |
| С50.2 | Верхневнутренний квадрант (часто рак этой локализации невидим при маммографии, так как в железе без птоза попадает между пластинами маммографа только при обратной косой укладке) |
| С50.3 | Нижневнутренний квадрант |
| С50.4 | Верхненаружный квадрант (тут рак бывает чаще всего, потому что в этом квадранте больше всего железистой ткани) |
| С50.5 | Нижненаружный квадрант (второй по частоте РМЖ и второй по объёму железистой ткани) |
| С50.6 | Аксиллярной отросток молочной железы (такой рак часто не обнаруживается при маммографии, так как эта часть железы попадает между пластинами маммографа только при специальной косой укладке) |
| С50.8 | Злокачественная опухоль, выходящая за пределы одной и более вышеуказанных локализаций. Например, 2 опухоли в разных частях железы |
| С50.9 | Рак молочной железы без уточнения места опухоли |
Если опухоль расположена на границе квадрантов, то врач может её закодировать по своему усмотрению в любой соседний квадрант или С50.9.
Рак молочной железы классификация
Существует ещё клиническая классификация пациентов у онколога-маммолога, разделяющая их на группы:
Эта классификация иногда отражается в медицинских документах и используется для отчётности. Нередко пациенты, увидев её обозначения, неверно её истолковывают.
Стадии рака молочной железы признаки



Для того, чтобы выяснить распространения опухоли необходимо перед началом лечения пройти полноценное обследование.
Лечение рака железы
Лечение рака молочных желез напрямую зависит от его: стадии, типа, формы и биологического подтипа. Об этом смотрите на этой странице.
Типы рака молочной железы
Протоковый рак
Дольковый рак
Более детальными характеристиками рака молочной железы (чем протоковый или дольковый) являются его иммуногистохимические свойства, которые определяют в биопсийном или операционном образце опухоли. Считается, что в большей степени именно от этих иммуногистохимических свойств опухоли зависит и прогноз при раке молочной железы.
| ПРОГНОЗЫ при раке молочной железы | 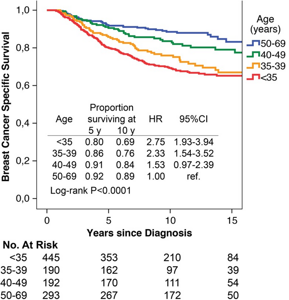 |
Формы рака молочной железы
Форма рака молочной железы зависит от количества и расположения опухолевых очагов в ткани молочной железы.
Узловой рак
Узловой или нодулярный рак молочной железы проявляет собой один единственный патологический очаг в ткани молочной железы (по маммографии, УЗИ, МРТ, КТ, ПЭТ, на ощупь и при гистологическом исследовании).
Мультицентрический рак
Мультицентрический рак молочной железы может изначально проявляться как одна опухоль (на ощупь, по маммографии или УЗИ), но при более точных методах исследования обнаруживается, что она состоит из нескольких узлов (при гистологическом исследовании, по результатам ПЭТ, МРТ, КТ или современном УЗИ и CESM-маммографии ).
Мультифокальный рак
Мультфокальный рак молочной железы подразумевает, что опухолевые узлы находятся в ткани молочной железы на расстоянии друг от друга. Узлы могут быть разного размера и нередко более мелкие узлы не замечают, сконцентрировавшись на самом крупном из них, особенно если не делают современные обследования перед началом лечения ( CESM, КТ, МРТ, ПЭТ).
Диффузный рак
Лечение такого рака подразумевает мастэктомию с реконструкцией. Органосохранные операции при нём противопоказаны.
Карцинома молочной
Рак молочной железы стадии и лечение
Начинается у всех РМЖ одинаково: под действием провоцирующих факторов происходит появление одной раковой клетки, которую не опознала и не уничтожила наша иммунная система. Именно эта клетка начинает безудержно делиться, формирует сначала маленькую неинвазивную опухоль. Без лечения и обнаружения она бесконтрольно развивается, проходя последовательно все стадии рака молочной железы: увеличивается в размерах, прорастает ткани молочной железы (становится инвазивным раком).
При правильно сделанной операции и последующем лечении на этом этапе у пациента имеются все шансы избавится от этой болезни и полностью поправиться.
| Внешние признаки рака СМОТРИТЕ ЗДЕСЬ |  |
Рак груди у женщин
Ранний рак молочной железы
Рак молочных желез лечение
Рак In Situ молочной
| Операции при раке СМОТРИТЕ ЗДЕСЬ |  |
Карцинома In Situ молочной
При обнаружении рака ин ситу по биопсии нередко мы рекомендуем своим пациентам повторить биопсию ещё раз. Дело в том, что диагноз рак in situ молочной железы по биопсии устанавливается только по результату анализа тех фрагментов, которые получили при биопсии. В других частях опухоли уже может быть инвазивный рак, который могут найти лишь при исследовании уже удалённой опухоли.
Лечение рака ин ситу
Если в карциноме in situ при морфологическом исследовании находят рецепторы к гормонам, то таким пациентам (после операции) назначают гормонотерапию.
Лучевая терапия при раке In Situ показана только после органосберегающей операции (не при мастэктомии).
Выздоровление при нём достигает 100 % случаев.

Инвазивный рак молочной
Если же опухоль была уже удалена (оперировали неинвазивный рак, а инвазию нашли уже после операции при исследовании опухоли), то выполнить биопсию сигнальных узлов в ряде случаев становится проблематично: некуда ввести изотоп или краситель. Для профилактики таких ситуаций биопсию сигнальных узлов желательно организовывать и при раке In Situ.
Метастазы молочная
Метастазы рака молочной железы могут быть только при инвазивном раке. Они происходят за счёт того, что опухоль может прорастать в свои же лимфатические и/или кровеносные сосуды. С током лимфы или крови злокачественные клетки могут отрываться и уноситься в лимфатические узлы или другие органы.
Степени рака молочной железы
Рак молочных желез на ранней стадии
Рак молочной железы 1
Рак молочной железы 1 подразумевает, что первичная опухоль (до её биопсии) имеет размер до 2 см (по маммографии, УЗИ, КТ, МРТ ПЭТ и при пальпации) и не имеет метастазов в лимфатические узлы и другие органы, не прорастает кожу (её можно ущипнуть над опухолью) или мышцы (подвижна вместе с тканью молочной железы относительно рёбер и мышц) и нет отёка кожи молочной железы (проверяется в области ареолы и над опухолью).
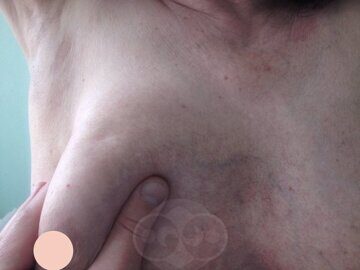
Молочная железа рак 1 стадия
При обследовании пациентки с 1 стадией рака молочной железы важно зафиксировать состояние молочной железы по маммографии или МРТ до выполнения биопсии опухоли: биопсия способна вызвать гематому, отёк, реакцию узлов и ложно усугубить стадию болезни. Это может повлечь необоснованно более агрессивное лечение.
| ОБСЛЕДОВАНИЯ при раке |  |
Для определения тактики лекарственного лечения применяется следующая градация на подтипы:
| Биологический подтип (РМЖ) | Клинико-патоморфологическое определение | Примечание |
| Люминальный А | Этот «разделительный срез» для Ki-67 индекса установлен при сравнении PAM 50 – типирования РМЖ (Cheang, 2009). Местный и центральный контроль качества окрашивания на Ki-67 является важным. Подлежит эндокринотерапии. | |
| Люминальный В | Показаны цитотоксическая терапия + анти HER-2 терапия + эндокринотерапия. | |
| Базально-подобный рак | Приблизительно 80% частичного совпадения между «трижды негативным» и «базальным» подтипами РМЖ. Но «трижды негативный» также включает некоторые особые гистологические типы – такие как медуллярную карциному и железисто-кистозную карциному с низким риском отдалённых метастазов. Показана цитотоксическая химиотерапия. | |
| Цитотоксическая терапия + анти HER-2 терапия |
Эти принципы назначения лекарственного лечения используются при всех стадиях рака молочной железы.
Рак молочной железы первой
Лечение рака молочной железы первой стадии всегда начинается с операции. Чаще всего выполняется органосохраняющая операция или органосохраняющая операция с онкопластикой и биопсия сигнальных узлов.
Негативный рак молочной железы
Все операции при раке молочной железы могут быть выполнены сотрудниками Университетского Маммологического Центра по квоте для граждан всех регионов РФ
Рак груди 1
Обнаружение метастазов в лимфатических узлах при раке груди 1 стадии (больше 2 мм) автоматически переводит этих пациенток в группу со 2 стадией болезни.
Терапия рака молочной железы
После операции рака молочной железы 1 стадии выполняется морфологическое исследование удалённой опухоли и лимфатических узлов с определением иммуногистохимического подтипа опухоли. От этих данных зависит и прогноз, и последующее лечение: химиотерапия (при агрессивных опухолях) или гормонотерапия (при чувствительности их к гормонам и низкой агрессивности по Ki67).
Всем пациенткам после органосохранной операции при раке молочной железы 1 стадии показана лучевая терапия на ложе удалённой опухоли и зоны лимфатических узлов (при обнаружении в них метастазов).
Рак молочной железы 2
| ОБСЛЕДОВАНИЯ при раке |  |
В лимфатических узлах при раке молочной железы могут быть одиночные метастазы (до 3 поражённых узлов включительно).
При этом, ко 2 стадии относят и пациенток с размером опухоли до 2 см, если у них были обнаружены метастазы в лимфатические узлы.

Также ко 2 стадии относят пациенток с опухолью более 5 см, но отсутствием метастазов в лимфатические узлы.
При этой стадии болезни не подразумевается отёк кожи молочной железы и прорастание опухоли в кожу или мышцы (кожу над опухолью можно ущипнуть в складку, а опухоль с грудью легко смещается относительно рёбер и мышц).
Рак молочной железы 2 стадия
Эта стадия относится к раннему раку. Поэтому рак молочной железы 2 стадии можно начинать лечить сразу с операции. Однако, с операции лечение начинают только если нет признаков метастазов в лимфатические узлы.
Абсолютно оправдано выполнение органосохранной операции или онкопластики с биопсией сторожевых узлов (при отсутствии метастазов в лимфатических узлах).
До начала предварительного неоадьювантного системного лечения, таким девушкам необходимо выполнить маркировку опухоли у того, у кого они потом планируются оперироваться: опухоль может исчезнуть, а маркировка позволит гарантированно удалить именно тот фрагмент железы, где она располагалась.
Рак груди 2
Рак груди лечение
Все операции при раке молочной железы могут быть выполнены сотрудниками Университетского Маммологического Центра по квоте для граждан всех регионов РФ
Лечение рмж
Химия при раке молочной железы
Рак лимфоузлов молочных желез
РМЖ 2
В развитых странах (как и в нашей клинике) при РМЖ 2 преимущественно выполняют органосохранные операции и органосохраняющие операции с онкопластикой.
Мастэктомию в большинстве случаев при РМЖ 2 можно выполнить с сохранением соска и ареолы (подкожная мастэктомия).
Гормонотерапия при РМЖ 2 показана всем, у кого при иммуногистохимическом исследовании опухоли были выявлены эстрагеновые или прогестиновые рецепторы опухоли (ER+, PR+).
Люминальный рак молочной железы
При рмж 2 и гормонозависимой опухоли (ER+, PR+) без метастазов в узлы у пременопаузальных женщин, при Ki67 до 20% (люминальный А подтип опухоли по результатам биопсии) в ряде случаев химиотерапию могут не назначить, ограничившись гормонотерапией.
При такой же малоагрессивной опухоли у женщин в постменопаузу тоже часто обходятся без химиотерапии, даже при одиночных метастазах в лимфатические узлы.
Трижды негативный рак молочной железы
Трижды негативный рак молочной железы считается наиболее агрессивной опухолью с худшим прогнозом (не чувствительный к гормонам, таргетам, имеет высокий Ki67). Поэтому при планировании его лечения необходимо использовать самые современные алгоритмы, добавляющие даже небольшой шанс на выздоровление.
Ранняя стадия рака молочной железы
Безусловно, необходимо учитывать и побочные эффекты от лечения: токсичность препаратов и возможные осложнения. При организации лечения нашим пациентам мы стремимся организовать их лечение так, как если бы они были нашими родственниками или близкими друзьями. К сожалению, нынешнее государственное финансирование не всегда позволяет всё организовать только за его счёт, но мы всегда стремимся минимизировать необходимые расходы наших больных.
Рак молочной железы 3
Рак молочной железы 3 стадии подразумевает или опухоль размером более 5 см, или/и врастание опухоли в кожу или мышцы, или/и наличие отёка кожи молочной железы, или/ метастазы более чем в 4 лимфатических узла.
| ОБСЛЕДОВАНИЯ при раке |  |
Рак груди 3
Чаще всего ошибки диагностики при раке груди 3 заключаются в необнаружении имеющегося отёка кожи в области ареолы.

3 стадия рака молочной железы
3 стадия рака молочной железы всегда требует комплексного лечения: химиотерапии или гормонотерапии, операции, лучевой терапии и последующей гормонотерапии.
Кроме химиотерапии у пациенток с Her2 позитивным раком обязательно должно проводиться таргетное лечение в течении 1 года и не только препаратом Трастузумаб (Герцептин), а и Пертозумаб.
Рак груди 3 стадия
Решение об объёме операции при раке груди 3 стадии принимается дважды: перед началом неоадьювантного лечения и после завершения неоадьювантной терапии.

Фото пациентки до и после мастэктомии и одномоментной реконструкции обеих молочных желёз при раке 3 стадии (соски и ареолы сохранить не удалось), для их реконструкции пациентка не обратилась.

Все операции при раке молочной железы могут быть выполнены сотрудниками Университетского Маммологического Центра по квоте для граждан всех регионов РФ
Рак молочной железы метода
После лучевой терапии у пациенток с гормоночувствительной опухолью проводится гормонотерапия.
Рак молочной железы 4
Такой рак молочной железы ещё называют диссеминированный.
Рак груди 4
Специалисты нашего Центра проводят обследования наших пациентов по современным алгоритмам и только у проверенных специалистов.
| ОБСЛЕДОВАНИЯ при раке |  |
| ГДЕ ОБСЛЕДОВАТЬСЯ |  |
4 стадия рака молочных желез
Рак груди 4 стадия
Фото пациентки 48 лет с 4 стадией рака молочной железы, отказавшейся во время от лечения, осложнённой распадом, мокнутием, зловонием и кровотечением. снимок сделан в операционной перед мастэктомией без реконструкции.
Это график 5-летней выживаемости у пациентов с 4 стадией рака молочной железы, в зависимости от того, какое лечение они получали:
—- Системное лечение и лучевая терапия
—- Только системное лечение
—- Системная терапия и операция
—- Системное лечение, операция и лучевая терапия
В исследовании проанализированы результаты лечения 12.838 пациентов. Из графика видно, что даже при 4 степени рака груди при использовании всех методов лечения (системная терапия + операция + лучевая терапия) удаётся достичь более высокого уровня выживаемости, по сравнению с применением только нехирургических методов лечения.
У пациентов с гормон-позитивными рецепторами и Her2-позитивной опухолью этот показатель может достигать 50%.
Все операции при раке молочной железы могут быть выполнены сотрудниками Университетского Маммологического Центра по квоте для граждан всех регионов РФ
РМЖ форум
Наиболее толковые ответы на форуме по РМЖ обсуждаются на платформе Фейсбук в группе «Рак излечим». В группе уже более 20000 участников, а ответы на вопросы пациентов дают профессионалы-врачи.
ОБСЛЕДОВАНИЕ
перед операцией при раке
Сохранение груди
С ОНКОПЛАСТИКОЙ
Рак соска или
РАК ПЕДЖЕТА
при раке молочной железы

Специалисты Университетского Маммологического Центра регулярно повышают свой профессиональный уровень, посещают отечественные и зарубежные конференции, чтобы быть в курсе всех современных тенденций в онкологии и пластической хирургии.
Автор: Чиж Игорь Александрович
заведующий, кмн, онколог высшей квалификационной категории,
хирург высшей квалификационной категории, пластический хирург
Начните своё лечение прямо сейчас:
запишитесь на консультацию по телефону: 8 (812) 939-18-00 или через форму на сайте