Лютеинизация фолликула что это такое
Синдром лютеинизации неовулирующего фолликула
Одной из причин бесплодия является синдром лютеинизации неовулирующего фолликула.
Согласно статистике, синдром достаточно распространен и является причиной возникновения сложностей с зачатием примерно у тридцати процентов женщин фертильного возраста.
Впервые синдром ЛНФ был описан в семидесятые годы XX века.
Как отмечают специалисты, синдром Гейса-Генеса (еще одно название все того же нарушения) достаточно часто присутствует у женщин с бесплодием неустановленной этиологии. Кроме того, он часто сопутствует эндометриозу и, с точки зрения многих специалистов, может расцениваться как его осложнение.
Сам механизм развития синдрома пока изучен недостаточно. По мнению одних авторов, он возникает вследствие неадекватной первой фазы менструального цикла, другие связывают его развитие с дегенерацией клеток фолликула на стадии, предшествующей овуляции, на фоне недостаточной выработки простагландинов.
Есть также гипотеза, указывающая на связь между развитием ЛНФ и нарушениями функций гипоталамо-гипофизарной системы, возникшими вследствие гиперандрогении, психических травм, различных заболеваний, имеющих инфекционную природу и т.д.
Существует версия о том, что в основе ЛНФ лежит низкое давление внутри фолликула и размягчение его стенок, вызванное воздействием протеаз.
Многие специалисты считают, что развитие синдрома во многом обусловлено нарушением синтеза гормонов, вследствие чего в яичниках возникают нарушения эндокринного характера.
Без дополнительных исследований распознать ЛНФ достаточно сложно. Дело в том, что у женщины не происходит видимых нарушений менструального цикла, однако из-за того что овуляция отсутствует, беременность наступить не может, и женщина становится бесплодной.
Для синдрома характерно увеличение длительности второй фазы базальной температуры (повышение температуры), однако при этом разница температур между показателями в первой и второй фазе не велика.
У женщин может наблюдаться слабо выраженное оволосение по мужскому типу.
В процессе УЗ-исследования врачи отмечают небольшое увеличение яичников, которые напоминают поликистозные.
Поскольку патогенез этой патологии так и не определен, какого-то алгоритма лечения не существует. Обычно назначается витаминотерапия. Если существуют воспалительные процессы органов половой системы, назначаются противовоспалительные препараты. Производится гормональная стимуляция овуляции после нормализации уровня пролактина.
После наступления беременности женщины с синдромом ЛНФ должны регулярно наблюдаться у врача. По показаниям наблюдение может происходить в условиях стационара.
Яйцеклетка не созревает: почему и что делать
Автор статьи Калинина Наталья Анатольевна Врач-репродуктолог, врач высшей категории, врач акушер-гинеколог
Зачатие происходит только в том случае, если яйцеклетка созрела и вышла из фолликула в брюшную полость. Этот процесс называется овуляцией, и обычно он приходится на середину цикла. Но в организме иногда бывают сбои, которые негативно отражаются на фертильности. Почему не созревает яйцеклетка, поможет установить высококвалифицированный гинеколог. Нарушения могут затрагивать различные звенья фолликулогенеза. И только грамотный подход к диагностике, проводимой на современном оборудовании, позволит разобраться в истинных причинах и механизмах ановуляции.
Как созревает яйцеклетка
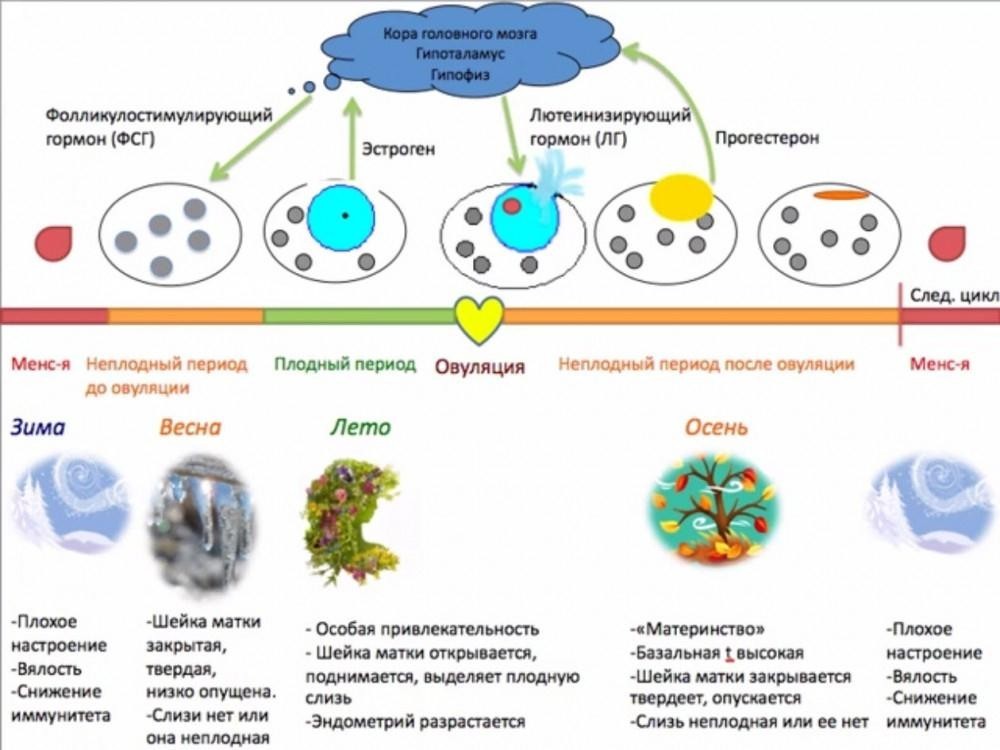
Овуляция – это эндокринно-опосредованный процесс разрыва фолликула, который происходит примерно через 35-40 часов после подъема уровня лютеинизирующего гормона (ЛГ). Яйцеклетка должна выйти в брюшную полость и затем попасть в маточную трубу.
Подъем уровня лютеинизирующего гормона инициирует окончательное созревание женской половой клетки, которая будет готова к встрече со сперматозоидом. Одновременно с этим под влиянием ЛГ активируется синтез простагландинов. Эти вещества способствуют отделению яйценосного бугорка от стенки фолликула, а также способствуют растворению мембраны фолликула и ее разрыву. Если этого не происходит, то развивается синдром пустого фолликула. В этом случае при проведении ЭКО после пункции фолликула не удается получить яйцеклетку.
В норме яичник в фазе овуляции должен сблизиться с фимбриями маточной трубы, чтобы ооцит с легкостью туда мог попасть. Этот процесс могут нарушить спайки и рубцы, кисты, эндометриоидные очаги вследствие механического давления или посредством нарушения моторики маточной трубы.
Таким образом, процесс созревания фолликулов очень сложный. И только его грамотное моделирование, учитывающее физиологические особенности, может привести к желаемым результатам в рамках лечения эндокринного бесплодия.
Персонифицированный подход к каждой женщине центра репродуктивного здоровья «СМ-Клиника» позволяет добиваться наилучших терапевтических результатов. Врачи разбираются в каждом случае до мельчайших подробностей, отвечают на вопрос, может ли яйцеклетка не созреть, и выявляют факторы, которые этому способствуют, чтобы провести коррекцию имеющихся нарушений.
Как может повести себя фолликул
Созревание фолликула происходит в первой фазе менструального цикла. В норме этот процесс завершается овуляцией, при этом эндометрий становится достаточно толстым, чтобы в последующем быть в состоянии принять оплодотворенную яйцеклетку (после процесса секреторной трансформации).
Однако процесс фолликулогенеза может нарушиться. Основные варианты нарушения:
Во всех случаях нарушается репродуктивная функция женщины, и может развиваться эндокринное бесплодие.
Причины, по которым не созревает яйцеклетка
Основными причинами нарушенной овуляции являются эндокринные факторы – недостаточная активность щитовидной железы или гипофиза, который вырабатывает тропные гормоны, стимулирующие яичник. Также яйцеклетка не созревает правильно при повышенном уровне мужских половых гормонов или пролактина. Зачастую подобные эндокринные расстройства можно заподозрить по нарушению менструального цикла. У женщин месячные приходят нерегулярно, могут быть скудными или обильными.
Процесс выхода яйцеклетки из фолликула могут нарушать некоторые лекарственные препараты, которые отодвигают наступление овуляции или вовсе блокируют ее.
Естественные физиологические причины
Как ни странно это звучит, но даже в норме допускается отсутствие овуляции. В течение года может быть 2-3 менструальных цикла, которые не сопровождаются созреванием яйцеклетки и ее выходом из фолликула. Стоит отметить, что такое состояние является вариантом нормы только в том случае, если ановуляторные циклы не следуют один за другим.
Достаточно часто несозревание фолликула могут спровоцировать следующие состояния:
Патологии в органах малого таза
Основными патологиями в органах малого таза, при которых не созревает яйцеклетка, являются следующие:
Симптомы и диагностика
По клиническим симптомам бывает трудно догадаться, что яйцеклетка не созревает. Обычно подобные расстройства устанавливаются с помощью ультразвуковой оценки состояния эндометрия и яичников. На 8-9-й день менструального цикла в норме должен определяться доминантный фолликул, который увеличивается каждый день на 2-3 мм. Накануне овуляции его размер должен достигать 18-22 мм. Гранулезные клетки такого фолликула вырабатывают половые гормоны, преобладающим из которых в первую фазу цикла является эстрадиол. Он вызывает пролиферацию эндометрия, в результате чего слизистая утолщается и имеет типичную трехслойную структуру. Ближе к овуляции начинается рост желез – секреторная трансформация эндометрия, которая хорошо определяется с помощью ультразвука.
Заподозрить нарушенное созревание яйцеклетки помогают следующие симптомы:
- недостаточная толщина эндометрия; отсутствие трехслойной структуры и предовуляторных изменений; отсутствие доминантного фолликула или его малые размеры накануне овуляции.
Дополнительно для оценки фолликулогенеза может определяться концентрация в крови эстрадиола и лютеинизирующего гормона.
Когда необходима стимуляция овуляции
Стимуляция овуляции – это медикаментозное моделирование фолликулогенеза и проведение соответствующей подготовки эндометрия. Такое лечение показано тогда, когда овуляция не происходит или запаздывает. Достаточно часто синдром неовулировавшего фолликула подразумевает индукцию с помощью инъекций ХГЧ. Могут применяться и другие препараты (рекомбинантный лютеинизирующий гормон, антагонисты гонадолиберинов и т.д.). Оптимальный препарат гинеколог подбирает индивидуально каждой женщине после детального обследования.
После индукции овуляции пара должна совершить половой акт через 24-36 часов. Если уровень ЛГ в сыворотке крови уже повышен, то интимная близость должна состояться в день введения индуцирующего препарата.
Поле стимуляции овуляции гинеколог подбирает прогестероновый препарат для поддержания второй фазы менструального цикла. Это позволит подготовить эндометрий (вызвать секреторную трансформацию) для возможной имплантации оплодотворенной яйцеклетки.
Преимущества лечения в Центре репродуктивного здоровья «СМ-Клиника»
В многопрофильном холдинге центр репродуктивного здоровья «СМ-Клиника» прием ведут не только гинекологи, но и врачи других специальностей, задача которых «настроить» организм женщины на правильное функционирование и успешную реализацию репродуктивной функции. Диагностика выполняется с использованием оборудования экспертного класса, которое позволяет выявить даже незначительные отклонения в функциональном состоянии органов. В собственной лаборатории проводится оценка различных показателей, которые отражают состояние и функционирование репродуктивной системы.
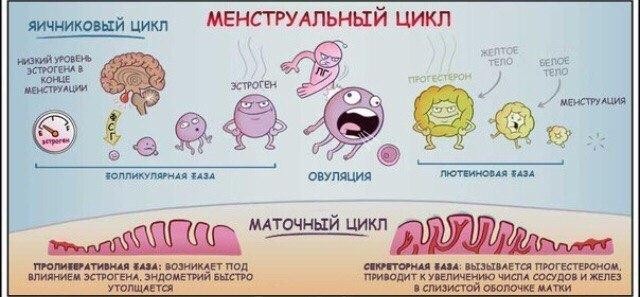
МЕНСТРУАЛЬНЫЙ ЦИКЛ
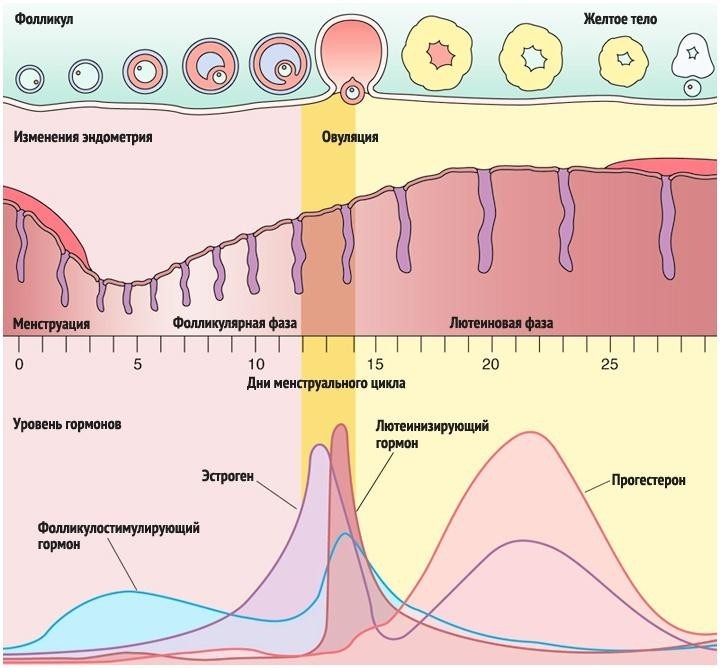
В фолликулярной фазе менструального цикла под влиянием ФСГ гипофиза начинается рост нескольких фолликулов, но стадии полного созревания достигает обычно один фолликул (созреванию и функции фолликула содействует также ЛГ), который называется доминантным.
По мере созревания фолликулов, в их клетках вырабатываются женские гормоны – эстрогены, которые приводят к пролиферации слизистого слоя матки — эндометрия.
Пролиферация – это активное деление клеток, ведущее к утолщению эндометрия. Постепенно другие фолликулы, рост которых в данном цикле начался вместе с доминантным, подвергаются атрезии и обратному развитию. Чем больших размеров достигает доминантный фолликул, тем больше его клетки вырабатывают эстрогенов. Когда количество эстрогенов достигает достаточного уровня для овуляции, происходит резкий выброс в кровь лютеинизирующего гормона (ЛГ), после чего в течение, примерно 24- 48 часов, происходит разрыв фолликула — овуляция. На месте разорвавшегося доминантного фолликула формируется желтое тело, которое функционирует в среднем 14 дней, секретируя при этом прогестерон. Прогестерон даёт начало для второй фазы менструального цикла — лютеинизирующей.
Параллельно с происходящим процессом в яичниках, в матке начинается секреторная фаза. Во время неё эндометрий обильно прорастает сосудами и железами. Яйцеклетка, вместе с фолликулярной жидкостью, попадает в брюшную полость, а в дальнейшем в маточную трубу. В случае, если состоялась встреча яйцеклетки и сперматозоида, то оплодотворение происходит в полости маточной трубы. Если этот процесс не осуществился, то неоплодотворенная яйцеклетка быстро утрачивает свою жизнеспособность (через 12 – 24 ч) и разрушается.
Если беременность не наступает, уровень ЛГ и ФСГ постепенно снижается к концу второй фазы. Эндометрий подвергается некротическим изменениям (сосуды сжимаются, питания не происходит), и затем он отторгается, наступает менструация.
Период развития доминантного фолликула может различаться как у разных женщин, так и у одной и той женщины, в разных фазах цикла. Ниже показаны три картинки — как разные авторы схематично представили физиологию менструального цикла.
Диагностика овуляции.
О наличии хронической овуляторной дисфункции свидетельствует отсутствие овуляции в 2-х циклах из 3-х. Поэтому все методы для определения овуляции необходимо использовать в 2-3 менструальных циклах.
Для диагностики овуляции (на снимке внизу) можно использовать разные методы:
— использование тест полосок для определения овуляции (более правильно дл определения повышения ЛГ);
Использование тест полосок для определения овуляции (более правильно — для определения повышения уровня ЛГ)
На определении момента резкого увеличения уровня ЛГ (лютеинизирующего гормона) в моче и основано действие современных домашних тест-полосок на овуляцию. День начала тестирования нужно определять в зависимости от продолжительности менструального цикла.
Напоминаем, что первым днем цикла является день, когда началась менструация. Длина цикла – количество дней прошедших от первого дня последней менструации, до первого дня следующей. Если у женщины регулярный цикл (всегда одинаковой продолжительности), то начинать делать тесты нужно примерно за 17 дней до начала следующей менструации, так как фаза желтого тела (после овуляции) длится 12-16 дней (в среднем, обычно – 14). Арифметика простая, от длины цикла нужно вычесть 17 дней, полученное число и будет являться днём, с которого нужно начинать определять овуляцию. Например, если обычная длина цикла 28 дней, то тестирование нужно начинать с 11-го дня, а если 35 – то с 18-г.
Если продолжительность цикла непостоянная, то нужно выбрать самый короткий цикл за последние 6 месяцев и использовать его продолжительность для вычисления дня, когда начать тестирование.
При отсутствии регулярности и наличия больших задержек – использование тестов, без дополнительного контроля за овуляцией и фолликулами, не является разумным, как по причине высокой стоимости тестов, так и при низкой их надежности (при использовании тестов раз в несколько дней овуляцию можно пропустить, а использование этих тестов каждый день – себя не оправдает).
При ежедневном использовании (или даже 2 раза в день – утром и вечером) домашние тесты дают хорошие результаты, особенно, совместно с УЗИ.
При использовании ультразвукового контроля, можно не тратить зря тесты, а подождать, пока фолликул достигнет необходимых размеров, примерно около 18-20 мм, когда он способен овулировать. Тогда можно начинать делать тесты каждый день. Тесты можно проводить в любое время дня, но по возможности следует придерживаться одного и того же времени проведения теста. При этом, чтобы концентрация гормона в моче была наиболее высокой, желательно воздержаться от мочеиспускания, как минимум в течение 4-х часов и избегать избыточного потребления жидкости перед началом тестирования, т.к. это может привести к уменьшению концентрации ЛГ в моче и снизить достоверность результата. Самое лучшее время для тестирования – это утро.
Оценка результатов.
При оценке результатов теста, необходимо сравнить линию результата с контрольной линией. Контрольная линия используется для сравнения с линией результата. Контрольная линия появляется в окне всегда, если тест был проведен правильно. Если линия результата значительно бледнее, чем контрольная линия, значит, выброс ЛГ еще не произошел, и тестирование нужно продолжать. Если линия результата такая же или темнее, чем контрольная линия, значит, выброс гормона уже произошел, и в течение 24- 36 часов наступит овуляция. Наиболее подходящими для зачатия считаются 2 дня с того момента, когда было определено, что выброс ЛГ уже произошел.
Однако, этот метод не может обеспечить 100% надежность. Так как, тесты на овуляцию показывают не саму овуляцию, а изменение уровня лютеинизирующего гормона (ЛГ) в динамике. Значительный подьём ЛГ очень характерен для фазы овуляции, однако, сам подъем ЛГ не дает 100%- гарантию, что подъем гормона связан именно с овуляцией и овуляция состоялась. Повышение уровня ЛГ может быть и в других ситуациях, в частности, при гормональной дисфункции и колебаниях других гормонов (ФСГ, ТТГ). При таких состояниях повышение гормона может произойти, а овуляция нет. Поэтому полностью полагаться на положительный результат теста не стоит.
Измерение базальной (ректальной) температуры для определения овуляции
Базальная или ректальная температура (БТ) – это температура тела в покое после, не менее, 3-6 часов сна. Температура измеряется во рту, прямой кишке или во влагалище. На температуру, измеренную в этот момент, практически не влияют факторы внешней среды. Нужно измерять именно базальную температуру, а не температуру тела под мышкой. Общее повышение температуры в результате заболевания, перегрева, физических нагрузок, принятия пищи, стресса, естественно, отражается на показателях базальной температуры и делает их недостоверными.
Метод измерения базальной температуры тела был разработан в 1953 году английским профессором Маршалом и относится к исследовательским приемам, которые основаны на биологическом эффекте половых гормонов, а именно на гипертермическом (т.е.отвечающим за повышение температуры) действии прогестерона на центр терморегуляции в головном мозге.
Измерение базальной температуры тела – это один из основных тестов функциональной диагностики работы яичников. По результатам измерения БТ строят график. Измерять базальную температуру нужно на протяжении не менее 3 менструальных циклов. График базальной температуры, составленный по всем правилам измерения, может показать наличие овуляции в цикле или ее отсутствие.
Для измерения используется обычный медицинский термометр: ртутный или электронный. Ртутным термометром базальную температуру замеряют в течение 5 минут, а электронный градусник нужно вынимать после сигнала об окончании измерения, при этом выждав несколько секунд, т.к. температура после сигнала, ещё некоторое время будет подниматься.
Основные правила измерения базальной температуры.
Обоснование метода базальной температуры тела
Базальная температура тела изменяется на протяжении менструального цикла под влиянием половых гормонов.
Во время созревания яйцеклетки на фоне относительно высокого уровня эстрогенов и низкого прогестерона (первая фаза менструального цикла, фаза пролиферации) базальная температура низкая, накануне овуляции она падает до своего минимума, а потом снова повышается, достигая максимума — в это время и проходит овуляция.
После овуляции начинается фаза высокой температуры (вторая фаза менструального цикла, фаза секреции), которая обусловлена низким уровнем эстрогенов и высоким уровнем прогестерона. Беременность под влиянием прогестерона также полностью протекает в высокой температурной фазе. Разница между «низкой» (гипотермической) и «высокой» (гипертермической) фазами составляет 0,4-0,8 °С. Только при точном измерении базальной температуры тела, можно зафиксировать уровень «низкой» температуры в первой половине менструального цикла, переход от «низкой» к «высокой» в день овуляции, и уровень температуры во второй фазе цикла.
Обычно во время менструации температура держится на уровне 37°С. В период созревания фолликула (первая фаза цикла), температура не превышает 37°С. Перед самой овуляцией она снижается, а после нее базальная температура повышается до 37,1°С и выше, за счёт влияния прогестерона. До следующей менструации базальная температура держится повышенной и незначительно снижается к первому дню менструации. Если показатели базальной температуры в первой фазе, относительно второй, высокие, то это может свидетельствовать о малом количестве эстрогенов в организме и требует коррекции лекарственными препаратами, содержащими женские половые гормоны. Наоборот, если во второй фазе, относительно первой, наблюдается низкая базальная температура, то это показатель низкого уровня прогестерона и здесь, также назначаются препараты для коррекции гормонального фона. Принимать соответствующие препараты следует только после сдачи необходимых анализов на гормоны и по назначению врача.
Как интерпретировать полученные результаты?
Термогенный эффект прогестерона приводит к повышению температуры тела как минимум на 0,33 °С и эффект этот длится до завершения лютеиновой, то есть второй фазы менструального цикла.
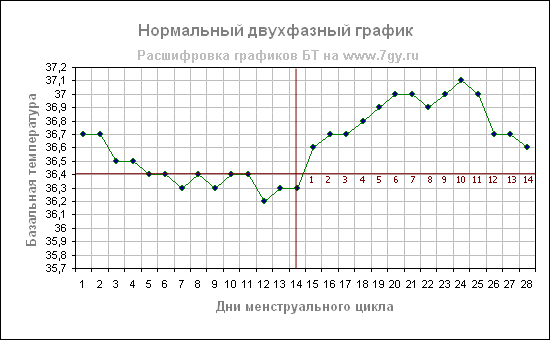
Нормальный двухфазный цикл по графику базальной температуры
На таких графиках отмечается повышение температуры во вторую фазу цикла не менее чем на 0,4 градуса; заметно «предовуляторное» и
«предменструальное» падение температуры. Длительность повышения температуры после овуляции составляет 12- 14 дней. Такая кривая типична для нормального двухфазного менструального цикла.
На примере графика видно предовуляторное западение на 12 день цикла (температура падает существенно за два дня до овуляции), а также предменструальное падение, начиная с 26 дня цикла.
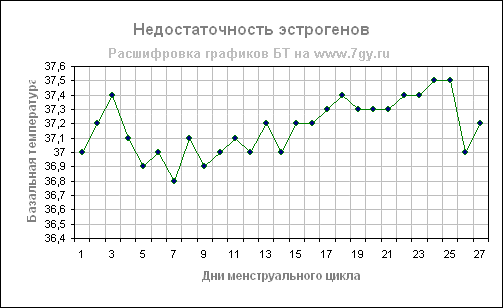
Недостаточность эстрогенов
В первой фазе цикла в женском организме доминирует гормон эстроген. Под влиянием этого гормона базальная температура до овуляции держится в среднем в пределах от 36,2 до 36,5 градусов. Если температура в первой фазе поднимается и держится выше этой отметки, то можно предположить недостаточность эстрогенов. В этом случае средняя температура первой фазы поднимается до 36,5 — 36,8 градусов и удерживается на этом уровне. В таких случаях недостаточность эстрогенов также приводит к повышенной температуре во второй фазе цикла (выше отметки в 37,1 градуса), при этом подъем температуры замедлен и занимает более 3 дней.
На примере графика температура в первой фазе выше 37,0 градусов, во второй фазе поднимается до 37,5, подъем температуры на 0,2 градуса на 17 и
18 день цикла незначителен. Оплодотворение в цикле с таким графиком очень проблематично.
Низкая температура во второй фазе менструального цикла Во второй фазе цикла базальная температура должна существенно (примерно на 0,4 градуса) отличаться от первой фазы и находиться на уровне 37,0 градусов или выше, если Вы измеряете температуру ректально. Если разница температур меньше 0,4 градусов и средняя температура второй фазы
не доходит до 36,8 градусов, то это может указывать на проблемы.
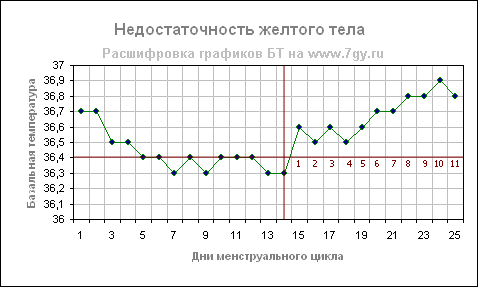
Недостаточность желтого тела
Во второй фазе цикла в женском организме начинает вырабатываться гормон желтого тела — прогестерон. Этот гормон отвечает за повышение температуры во второй фазе цикла и предотвращает наступление месячных. Если этого гормона недостаточно, то температура поднимается медленно и наступившая беременность может оказаться под угрозой.
Температура при недостаточности желтого тела повышается незадолго перед менструацией, и «предменструального» падения нет. Это может указывать на гормональную недостаточность.
Особое внимание нужно обратить на графики с короткой второй фазой. Если вторая фаза короче 10 дней, то можно также судить о недостаточности второй фазы.
Ситуации, когда базальная температура остается повышенной более 14 дней, бывает при наступлении беременности, образовании кисты желтого тела яичника, а также при остром воспалительном процессе органов малого таза.
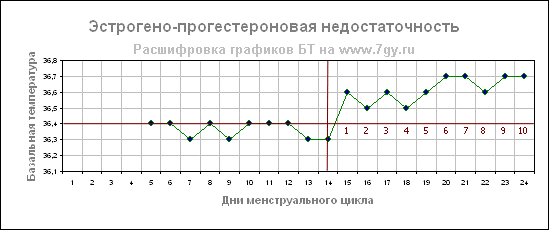
Эстроген-прогестероновая недостаточность
Если в сочетании с низкой температурой во второй фазе на графике имеется слабовыраженный подъем температуры (0,2- 0,3 С) после овуляции, то такая кривая может указывать не только на недостаток прогестерона, но и на недостаток гормона эстрогена.
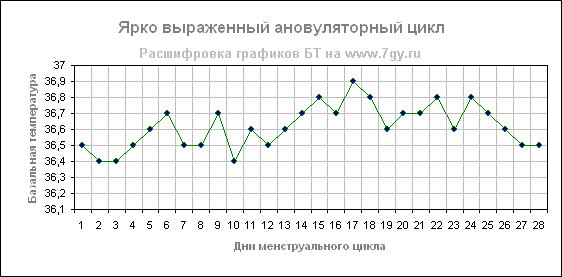
Ановуляторный цикл.
В цикле без овуляции не образуется желтое тело, которое вырабатывает гормон прогестерона и влияет на повышение базальной температуры тела. В этом случае на графике базальной температуры не видно линии подъема температуры, что говорит об отсутствие овуляции и, соответственно, речь идет об ановуляторном цикле.
Так как, у каждой женщины может быть 1-2 ановуляторных циклов в год, то один ановуляторный цикл, это ещё не причина для беспокойства. Это вариант нормы и не требует врачебного вмешательства. Но если такая ситуация повторяется в 2-3 циклах, то следует обратиться к гинекологу. Без овуляции — беременность невозможна!
Монотонная кривая возникает, когда нет выраженного подъема на протяжении всего цикла. Такой график отмечается при ановуляторном (овуляция отсутствует) цикле.
Длина менструального цикла
В норме, общая длина цикла, не должна быть короче 21 дня и не должна превышать 35 дней. Если циклы короче или длиннее, то возможно есть дисфункция яичников, которая часто является причиной бесплодия и требует лечения у гинеколога.
График базальной температуры делится на первую и вторую фазу. Разделение проходит там, где проставляется линия овуляции (вертикальная). Соответственно первая фаза цикла — это отрезок графика до овуляции, а вторая фаза цикла после овуляции.
В норме, длина второй фазы цикла составляет от 12 до 16 дней, чаще всего 14 дней. В отличие от нее длина первой фазы может сильно варьировать, и эти вариации являются индивидуальной нормой. В то же время, у здоровой женщины в различных циклах не должно наблюдаться существенных различий в длине первой фазы и второй фазы. Общая длина цикла в норме изменяется только за счет длины первой фазы.
Одна из проблем, выявляемая на графиках и подтверждаемая последующими гормональными исследованиями — это недостаточность второй фазы. Если на протяжении нескольких циклов, измеряя базальную температуру, по всем правилам, вторая фаза короче 10 дней, это — повод обратиться к гинекологу.
Разница температур
В норме разница средних температур первой и второй фазы должна составлять более 0,4 градуса. Если она ниже, то это может указывать на гормональные проблемы.
Повышение базальной температуры происходит, когда уровень прогестерона в сыворотке крови превышает 2,5-4,0 нг/мл (7,6-12,7 нмоль/л). Однако, монофазная базальная температура была выявлена у ряда пациентов с нормальным уровнем прогестерона во вторую фазу цикла. Кроме того, монофазная базальная температура отмечена, приблизительно, при 20% овуляторных циклов.
Необходимо знать, что наличие двухфазной базальной температуры не гарантирует факт наступления овуляции, так как и при лютеинизации неовулировавшего фолликула наблюдается двухфазная базальная температура. Тем не менее, продолжительность лютеиновой фазы в соответствии с данными базальной температуры и низкая скорость подъема базальной температуры после овуляции, принимаются многими авторами в качестве критериев диагностики синдрома лютеинизации неовулирующего фолликула.
Индивидуальные особенности графика базальной температуры
Низкая или высокая температура в обеих фазах при условии, что разница температур составляет не менее 0,4 градусов, не является патологией. Это индивидуальная особенность организма. Способ измерения также может повлиять на температурные значение. Обычно при оральном измерении базальная температура на 0,2 градуса ниже, чем при ректальном или вагинальном измерении.
Определение прогестерона для определения овуляции.
Диагноз ставится на основе анализа крови на прогестерон во второй фазе цикла. При регулярном менструальном цикле и подозрении на ановуляцию, необходимо провести измерение прогестерона в сыворотке крови на 20-24 дни цикла. При снижении уровня прогестерона ниже 3-4 нг/мл — цикл считается ановуляторным. Но надо помнить, что анализ крови придется сдавать на протяжении 2-3 менструальных циклов, так как о наличии хронической овуляторной дисфункции свидетельствует отсутствие овуляции в 2-х циклах из 3-х. Так же следует обратить внимание, что в норме у женщин 1- 2 цикла в год могут быть ановуляторными. Поэтому сдавать 1 раз анализ крови на прогестерон, не имеет смысла.
УЗИ фолликулометрия для определения овуляции.
На сегодняшний день фолликулометрия считается одним из самых точных методов, позволяющих определить день овуляции и, соответственно, увеличить шанс оплодотворения яйцеклетки. На самом деле фолликулометрия представляет собой ультразвуковой мониторинг, позволяющий следить за развитием и созреванием фолликула с начала и до завершения менструального цикла. Исследование необходимо повторять от 3 до 5 раз в одном менструальном цикле.
Женщинам с нормальным менструальным циклом, который длится 28 дней, как правило, первое УЗИ назначают на 8-ой или на 10-ый день менструального цикла. Естественно, в этот период трудно выделить нужный фолликул — тем не менее, можно определить наличие патологии матки и яичников, поэтому, первое УЗИ является базовым. Данные, полученные при каждом УЗИ в одном цикле, необходимо сравнивать с данными УЗИ в последующих циклах.
Пациенткам, у которых нестабильный менструальный цикл, длящийся больше или меньше 28 дней (но в пределах длительности нормального менструального цикла — 21 – 35 дней), первый осмотр назначают за шесть дней до предположительного дня овуляции, полагаясь на длительность самого короткого цикла за последние 6 месяцев.
Рассмотрим это на конкретном примере.
Считается, что вторая фаза менструального цикла стабильна и длится в среднем 14 (12-16) дней. Для определения предполагаемого дня овуляции, от последнего дня цикла надо отнять 14 дней. Если длительность менструального цикла 30 дней, то 30-14=16, — значит, овуляция предполагается на 16 день цикла (14-18), затем надо от 16 отнять 6, получается цифра 10 (8-12) — это и будет днём цикла, когда надо начинать фолликулометрию. Повторные исследования проводят с интервалом в 2-3 дня до и после периода овуляции. При более длительных менструальных циклах, решение о необходимости фолликулометрии принимает гинеколог у каждой пациентки индивидуально.
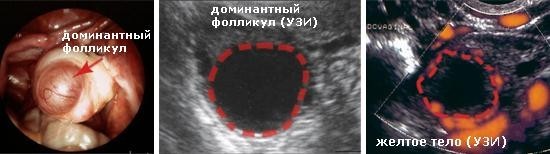
Во время первого исследования врач может заметить один, реже несколько, увеличенных фолликулов. В большинстве случаев, созревает только один доминантный фолликул — его доминирование определяется уже спустя несколько дней. В среднем диаметр фолликула составляет 12-15 мм. Но размеры его постоянно увеличиваются — на момент овуляции они чаще всего – 20-25 мм. Именно на эти детали и обращает внимание врач. Более того, сразу же после разрыва созревшего фолликула и выхода яйцеклетки, на его месте образуется желтое тело, которое еще несколько дней можно рассмотреть во время УЗИ. После овуляции, в позадиматочном пространстве присутствует небольшое количество свободной жидкости – это фолликулярная жидкость лопнувшего фолликула. Так же врач оценивает толщину эндометрия в динамике.
В идеале, также можно выполнить анализ крови на прогестерон на 20-24 день менструального цикла. Повышенный уровень прогестерона в крови, вместе с признаками овуляции по УЗИ, достоверно свидетельствует о произошедшей овуляции.
Ниже перечислены варианты, выявляемые при выполнении фолликулометрии.
Для нее характерны такие признаки, как:
2. Персистирующий фолликул.
Несмотря на то, что доминантный фолликул полностью созрел, но овуляции не произошло, и фолликул продолжил дальше персистировать. Такая ситуация может сохраняться и после месячных.
Признаками этого состояния являются:
3. Киста фолликулярная.
Это состояние, когда фолликул не только не овулировал, но и вырос в размерах больше, чем 25 мм.
Признаками такой кисты являются:
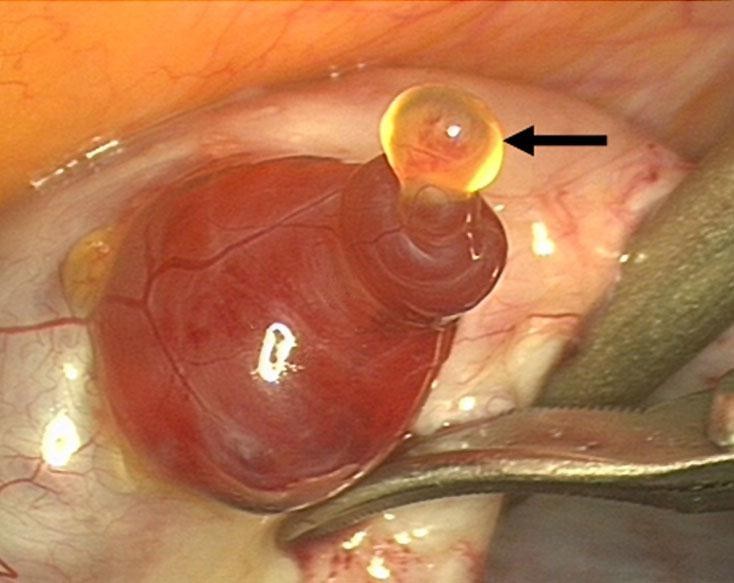
4. Лютеинизация фолликула.
Фолликул образовался, не овулировал, но, несмотря на то, что овуляции не произошло, на его месте образовалось желтое тело.
Признаки данного фолликула:
5. Нет развития фолликулов.
— фолликулы есть, но они не растут;
Лечение эндокринного бесплодия
Лечение эндокринного бесплодия, как правило, состоит из двух этапов.
На первом этапе врач проводит лечение пациентки, направленное на то, чтобы скорректировать гормональные нарушения.
На втором этапе проводит стимуляцию овуляции, при которой с помощью гормональных препаратов достигается созревание одного или нескольких доминантных фолликулов.
Коррекция эндокринной системы
Если причиной эндокринных расстройств является ожирение или похудение, вызвавшие вторичную аменорею, лечение должно включать обязательную корректировку веса. Это достигается с помощью правильной диеты и физических нагрузок, а также применения определенных лекарственных препаратов (лекарства для снижения веса назначаются врачом по строгим показаниям).
Относительно легко поддается лечению гормональное бесплодие, вызванное гиперпролактинемией — состоянием, при котором в крови повышается содержание гормона пролактина. В лечении используют две группы препаратов агонистов дофаминовых рецепторов — препараты бромокриптина и каберголина.
При синдроме поликистозных яичников (СПКЯ) часть женщин успешно проходят консервативное лечение гормонального бесплодия, однако у некоторых женщин приходится прибегать к оперативному вмешательству: к клиновидной резекции яичников или каутеризации (электро — или термокоагуляции яичников). Обе операции приводят к восстановлению нормального менструального цикла и овуляции у 60-70% женщин. Однако, к сожалению, наступление беременности у женщин после клиновидной резекции яичников, возможно только в 40-55%. Это связано, в том числе и с тем, что после такой операции в малом тазу, как правило, образуются спайки, делающие непроходимыми маточные трубы. В этом случае эндокринное бесплодие превращается в трубно-перитонеальное, которое значительно хуже поддается лечению.
При гиперадрогении лечение аменореи и ановуляции осуществляется также — путем медикаментозной гормональной коррекции функции надпочечников или яичников.
Стимуляция овуляции
При лечении эндокринного бесплодия часто необходимо стимулировать овуляцию. При этом используется препарат кломифен цитрат (кломид), который стимулирует выделение в организме фолликулостимулирующего гормона (ФСГ). При таком виде стимуляции около 10% наступивших беременностей могут оказаться многоплодными. Однако, около 30% женщин кломифенрезистентны, т.е. не реагируют на прием кломифена.
При неэффективности лечения кломифеном на протяжении 4-6 овуляторных циклов, для стимуляции овуляции прибегают к использованию гонадотропинов (ЧМГ, р-ФСГ, ХГЧ) или лапароскопии (каутеризация или клиновидная резекция яичников). При отсутствии эффекта рассматривается вопрос о проведении ЭКО.
Необходимо помнить, что по ряду причин, эффективность ЭКО после 35 лет, резко снижается.