Макролиды или фторхинолоны что лучше при пневмонии
НОВЫЕ ФТОРХИНОЛОНЫ: новые возможности лечения внебольничной пневмонии
Инфекции дыхательных путей по частоте возникновения занимают первое место среди инфекционных заболеваний человека. Несмотря на наличие в арсенале врача большого количества антибактериальных препаратов разных классов, в последние годы наблюдается отчетлив
Инфекции дыхательных путей по частоте возникновения занимают первое место среди инфекционных заболеваний человека. Несмотря на наличие в арсенале врача большого количества антибактериальных препаратов разных классов, в последние годы наблюдается отчетливая тенденция к увеличению смертности от пневмонии во всех развитых странах мира. Причина может быть связана прежде всего с ростом резистентности основных возбудителей внебольничных инфекций дыхательных путей ко многим антибактериальным препаратам. Этим объясняется интерес клиницистов к новым антибактериальным средствам, к которым отмечается меньший уровень резистентности бактерий.
Этиология внебольничной пневмонии непосредственно связана с нормальной микрофлорой «нестерильных» верхних отделов дыхательных путей (полости рта, носа, рото- и носоглотки). Из множества видов микроорганизмов, колонизующих верхние отделы дыхательных путей, лишь некоторые, обладающие повышенной вирулентностью, проникая в нижние дыхательные пути, способны вызывать воспалительную реакцию даже при минимальных нарушениях защитных механизмов. Такими типичными бактериальными возбудителями внебольничной пневмонии являются следующие перечисленные ниже микроорганизмы.
Streptococcus pneumoniae — самый частый возбудитель внебольничной пневмонии у лиц всех возрастных групп (30-50%). Наиболее остро в настоящее время стоит проблема распространения среди пневмококков пенициллинрезистентных штаммов. В некоторых странах частота устойчивости пневмококков к пенициллину может достигать 60%. Масштабных исследований распространения резистентности пневмококков к пенициллину в нашей стране не проводилось. По данным локальных исследований в Москве, частота устойчивых штаммов составляет 2%, штаммов с промежуточной чувствительностью — около 20%. Устойчивость пневмококков к пенициллину связана не с продукцией β-лактамаз, а с модификацией мишени действия антибиотика в микробной клетке — пенициллинсвязывающих белков, поэтому ингибитор-защищенные пенициллины в отношении этих пневмококков также неактивны. Устойчивость пневмококков к пенициллину обычно ассоциируется с устойчивостью к цефалоспоринам I-II поколений, макролидам, тетрациклинам, ко-тримоксазолу.
Haemophilus influenzae — второй по частоте возбудитель (10-20%), особенно у лиц, страдающих хроническими обструктивными болезнями легких, а также у курильщиков; высокой природной активностью в отношении гемофильной палочки обладают аминопенициллины, амоксициллин/клавуланат, цефалоспорины II-IV поколений, карбапенемы, фторхинолоны. Основной механизм резистентности H. influenzae связан с продукцией β-лактамаз.
Staphylococcus aureus — нечастый возбудитель пневмонии (около 5%), наиболее опасен для пожилых людей, наркоманов, алкоголиков, после перенесенного гриппа. Препаратами выбора при стафилококковых пневмониях являются оксациллин, также активны амоксициллин/клавуланат, цефалоспорины, фторхинолоны.
Klebsiella pneumoniae — редкий возбудитель внебольничной пневмонии (менее 5%), встречается, как правило, у больных с тяжелыми сопутствующими заболеваниями (сахарный диабет, застойная сердечная недостаточность, цирроз печени и др.). Наиболее высокой природной активностью в отношении этого возбудителя обладают цефалоспорины III-IV поколений, карбапенемы, фторхинолоны.
Определенное значение в этиологии пневмонии имеют также два других микроорганизма, характеризующихся особыми биологическими свойствами и внутриклеточной локализацией в макроорганизме — Micoplasma pneumoniae и Chlamidia pneumoniae. В отношении этих микроорганизмов клинически неэффективны все β-лактамные антибиотики. Наибольшей природной активностью обладают макролиды и тетрациклины, несколько менее активны ранние фторхинолоны.
В настоящее время в качестве основных средств стартовой терапии внебольничной пневмонии в амбулаторной практике обычно рекомендуются аминопенициллины (ампициллин, амоксициллин), защищенные аминопенициллины (амоксициллин/клавуланат), пероральные цефалоспорины II поколения (цефуроксим аксетил), макролиды (эритромицин, кларитромицин, рокситромицин, азитромицин, спирамицин, мидекамицин). При тяжелом течении пневмонии у госпитализированных больных целесообразно применение парентеральных цефалоспоринов III поколения или фторхинолонов. Клиническая эффективность всех указанных препаратов примерно одинакова, однако при лечении внебольничной пневмонии ни один из этих антибиотиков не может считаться идеальным.
Аминопенициллины характеризуются высокой природной активностью в отношении S. pneumoniae (амоксициллин более высокой, чем ампициллин), однако о проблемах, связанных с возрастающим распространением пенициллинрезистентных пневмококков, упоминалось выше. Имеются данные, что амоксициллин пока сохраняет клиническую эффективность в отношении штаммов пневмококка с промежуточной чувствительностью, а также в отношении устойчивых штаммов. Однако можно предположить снижение клинической эффективности амоксициллина при выделении штаммов пневмококка с высоким уровнем резистентности. Аминопенициллины неэффективны при пневмонии, вызванной S. aureus и K. pneumoniae.
Назначение амоксициллина/клавуланата и цефуроксима аксетила предусмотрено большинством международных и отечественных стандартов лечения внебольничной пневмонии ввиду высокой активности против пневмококков, гемофильной палочки, стафилококков. Однако в отношении пенициллинрезистентных пневмококков мы сталкиваемся с теми же проблемами, что и у аминопенициллинов.
Следует подчеркнуть, что все пенициллины и цефалоспорины неактивны в отношении микоплазм, а также хламидий, и поэтому клинически неэффективны при атипичных пневмониях.
Макролидные антибиотики проявляют высокую природную активность в отношении пневмококков, стафилококков, микоплазм, хламидий и низкую — в отношении гемофильной палочки. Однако в последние годы во всех регионах мира, в том числе и в нашей стране, отмечается неуклонная тенденция повышения устойчивости пневмококков к макролидам. Резистентность пневмококков обычно ассоциируется с неуспехом терапии макролидами. Следует отметить, что новые полусинтетические макролиды не имеют преимуществ перед эритромицином, когда речь идет об устойчивых штаммах пневмококков. В последние годы значение макролидов при внебольничной пневмонии пересматривается. По всей видимости, эти препараты могут быть рекомендованы только в случае нетяжелой пневмонии при подозрении на атипичную этиологию.
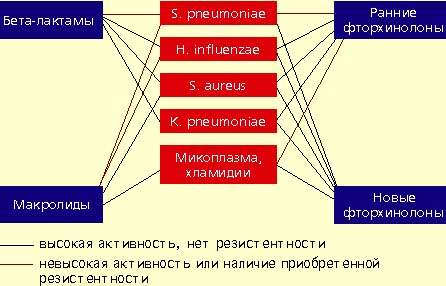 |
| Антимикробная активность бета-лактамов, макролидов и фторхинолонов в отношении наиболее значимых возбудителей внебольничной пневмонии |
Фторхинолоны обладают широким спектром антимикробной активности. Эти препараты проявляют природную активность в отношении практически всех потенциальных возбудителей внебольничной пневмонии. Однако применение ранних фторхинолонов (ципрофлоксацин, офлоксацин, пефлоксацин) при внебольничной пневмонии было ограничено из-за их слабой природной активности в отношении основного возбудителя пневмонии — S. pneumoniae. Значения минимальных подавляющих концентраций (МПК) ранних фторхинолонов в отношении пневмококков составляют от 4 до 8 мкг/мл, а их концентрация в бронхолегочной ткани значительно ниже, что недостаточно для успешной терапии. Описаны случаи, когда терапия фторхинолонами при пневмококковой пневмонии не приносила успеха.
Определенные перспективы лечения внебольничной пневмонии связаны с появлением в последние годы препаратов нового поколения фторхинолонов, которые характеризуются более высокой активностью в отношении S. pneumoniae. Современная классификация фторхинолонов представлена в таблице.
Первым препаратом нового поколения фторхинолонов является левофлоксацин, представляющий собой левовращающий изомер офлоксацина. Левофлоксацин характеризуется более высокой активностью против пневмококков (МПК = 2 мкг/мл) по сравнению с офлоксацином и ципрофлоксацином, причем препарат сохраняет активность и в отношении пенициллинрезистентных штаммов S. pneumoniae. Левофлоксацин — это первый и пока единственный антибактериальный препарат, который официально рекомендован в США для лечения пневмонии, вызванной пенициллинрезистентными пневмококками. Среди новых фторхинолонов только левофлоксацин выпускается в двух лекарственных формах — для приема внутрь и для внутривенного введения. Поэтому левофлоксацин может применяться не только в амбулаторной практике, но и при тяжелых пневмониях у госпитализированных больных. В большом количестве клинических исследований показана высокая эффективность левофлоксацина при внебольничной пневмонии в дозе 500 мг, вводимой однократно в сутки. К несомненным достоинствам левофлоксацина можно отнести его хорошую переносимость.
Вторым препаратом нового поколения фторхинолонов, внедренным в клиническую практику, был спарфлоксацин. Он зарегистрирован в нашей стране и выпускается только в пероральной форме. Однако наряду с доказанной высокой клинической эффективностью следует отметить ряд нежелательных эффектов, отмеченных при его применении. Прежде всего речь идет о существенной фототоксичности спарфлоксацина (т. е. повышенной чувствительности кожи к ультрафиолету); по некоторым данным, частота возникновения этого нежелательного явления составляет более 10%. Фототоксичность характерна для всех препаратов класса фторхинолонов, однако при использовании других препаратов этой группы (например, левофлоксацина, офлоксацина, ципрофлоксацина) это побочное явление возникает гораздо реже. К другим достаточно серьезным нежелательным явлениям, связанным с приемом спарфлоксацина, относится удлинение интервала QT на ЭКГ, что может сопровождаться появлением желудочковых аритмий, иногда опасных для жизни. Клиническое значение этого феномена до конца не ясно, однако известен факт отзыва с рынка препарата этого класса (грепафлоксацина) именно по данной причине. Таким образом, спарфлоксацин, по всей видимости, не может быть рекомендован для рутинного применения в амбулаторной практике при пневмонии, учитывая наличие других, более безопасных препаратов этой группы.
Последним зарегистрированным в нашей стране новым фторхинолоном является моксифлоксацин. Пока он существует только для перорального приема, однако в следующем году ожидается появление в клинической практике парентеральной лекарственной формы. Моксифлоксацин характеризуется очень высокой природной активностью в отношении пневмококков (МПК = 0,25 мкг/мл), в том числе пенициллинрезистентных штаммов, а также более высокой активностью (по сравнению с ранними фторхинолонами) в отношении микоплазм и хламидий. Моксифлоксацин в суточной дозе 400 мг (однократно) показал высокую клиническую эффективность и хорошую переносимость при внебольничной пневмонии. В контролируемых исследованиях не отмечено клинически значимого удлинения интервала QT и существенной фототоксичности.
Ряд перспективных препаратов нового поколения фторхинолонов в настоящее время проходят стадию клинического изучения. В 2001 году ожидается разрешение клинического применения в России еще двух препаратов этой группы — гемифлоксацина и гатифлоксацина.
Основы антибактериальной терапии внебольничной пневмонии у больных пожилого возраста
Какие возбудители пневмонии наиболее типичны у пожилых людей? Каковы принципы выбора антибиотиков у пожилых людей? Важным фактором риска развития острой пневмонии является пожилой и старческий возраст, что приобретает особое значение в связи с увеличе
Какие возбудители пневмонии наиболее типичны у пожилых людей?
Каковы принципы выбора антибиотиков у пожилых людей?
Важным фактором риска развития острой пневмонии является пожилой и старческий возраст, что приобретает особое значение в связи с увеличением продолжительности жизни в развитых странах. Пневмонии у лиц пожилого и старческого возраста представляют серьезную проблему из-за значительной частоты, трудностей диагностики и лечения, высокой летальности. В возрастной группе старше 60 лет заболеваемость пневмонией составляет от 20 до 40 случаев на 1000 населения. В Москве распространенность внебольничных пневмоний среди лиц пожилого и старческого возраста составляет 17,4 на 1000. В последние годы отмечается тенденция к увеличению смертности от пневмонии; в середине 90-х годов она достигла отметки 18 на 100 тыс. населения.
Пневмония у лиц старше 60 лет обычно развивается в условиях анатомически измененной легочной паренхимы, нарушений вентиляции и перфузии. Возрастные изменения многих органов и тканей определяют снижение способности организма человека препятствовать проникновению патогенных микроорганизмов и противостоять развитию инфекционного процесса.
У пожилых людей инфекционное заболевание часто характеризуется скудной клинической симптоматикой: отсутствием острого начала, слабовыраженной лихорадочной реакцией, умеренными изменениями лейкоцитарной формулы. Иногда инфекция у таких пациентов протекает атипично и клинически может проявляться симптомами со стороны ЦНС (заторможенность, сонливость, слабость, нарушение сознания, изменения психики, головная боль, головокружения и т. д.), внезапным появлением или прогрессированием дыхательной, сердечной или почечной недостаточности.
Одна из особенностей больных пожилого и старческого возраста — это наличие двух или более сопутствующих заболеваний, которые, влияя как на патогенез пневмонии, так и на фармакокинетику лекарств, отягощают течение инфекционного процесса и увеличивают вероятность осложнений. У 80-90% пожилых больных наиболее часто встречаются сердечная недостаточность, хронические обструктивные заболевания легких, неврологические сосудистые заболевания, сахарный диабет, хроническая почечная недостаточность, заболевания печени, опухоли.
Выбор антибактериальной терапии пневмонии, как правило, должен быть основан на этиологическом принципе, который может включать внебольничный и внутрибольничный характер пневмонии, наличие и специфику фоновой патологии, эпидемиологическую обстановку, особенности клинико-рентгенологической ситуации. Наиболее частым возбудителем внебольничной пневмонии, в том числе и у пожилых, остается S. pneumoniae, на долю которого приходится 30% и более случаев заболевания. Однако у пожилых больных возрастает роль грамотрицательных микроорганизмов, таких как H. influenzae (8–25%), E. coli, Рoteus spp., Kl. pneumoniae. Развитие нетяжелой пневмонии у лиц старше 60 лет чаще всего связывается с инфекцией S. pneumoniae, H. influenzae и аэробными грамотрицательными микроорганизмами. В этиологической структуре внебольничной пневмонии тяжелого течения доминируют S. aureus, P. aeruginosa, L. pneumophila и K. pneumoniae.
В практической медицине не всегда удается выявить возбудитель пневмонии из-за отсутствия у 30-35% больных (а у пожилых — более 50%) продуктивного кашля в ранние сроки заболевания и значительной продолжительности традиционных микробиологических исследований. Таким образом, основным подходом в терапии внебольничной пневмонии у пожилых является эмпирический выбор антибактериальных средств.
Лечение у лиц пожилого и старческого возраста сопряжено со значительными сложностями. Основным принципом лекарственной терапии в гериатрии должно быть применение только необходимых препаратов, обладающих наибольшей эффективностью при минимальном побочном действии. В то же время, кроме лекарственной терапии пневмонии и ее осложнений, лица старше 60 лет нередко нуждаются в приеме медикаментов для лечения сопутствующих заболеваний. Несмотря на то что политерапия может привести к увеличению частоты побочных действий, отмена антиаритмических, коронароактивных и некоторых других препаратов часто невозможна. Полипрогмазию следует воспринимать как особенность, свойственную пожилому возрасту.
С возрастом изменяется фармакокинетика лекарственных средств, что может привести к изменению фармакодинамических эффектов. Возрастное уменьшение проникновения лекарств в ткани в результате снижения объема распределения и снижения уровня тканевого кровотока может являться одной из причин недостаточной клинической и бактериологической эффективности антибиотиков у больных пожилого возраста. С возрастом уменьшается уровень метаболизма лекарств в печени в результате уменьшения массы печени, печеночного кровотока и активности микросомальных ферментов, что приводит к уменьшению клиренса и повышению сывороточных концентраций тех антибактериальных средств, которые в основном метаболизируются в печени. В результате атрофии коркового слоя почек с возрастом снижается уровень клубочковой фильтрации. У больных пожилого возраста экскреция многих лекарственных средств замедляется, что приводит к увеличению их концентрации в крови. Дозы антибактериальных препаратов, имеющих преимущественно почечный путь элиминации, у пожилых больных желательно корректировать в зависимости от индивидуальной величины клубочковой фильтрации. Это особенно важно для потенциально токсичных лекарств, таких как аминогликозиды, ванкомицин, карбенициллин, тикарциллин, тетрациклины.
Антибактериальная терапия должна быть ранней и адекватной по дозе, способу применения и длительности использования, а также корригируемой в процессе лечения в зависимости от клинического эффекта. Эффективность лечения в первую очередь зависит от правильного выбора антибактериального препарата и соответствия его этиологии заболевания. Кроме того, необходимо знать о наличии и возможности антибиотикорезистентности в данной ситуации, учесть тяжесть пневмонии, функциональное состояние печени или почек и риск развития побочных эффектов.
Тяжесть пневмонии также является одним из клинических ориентиров в выборе первоначального антибактериального препарата и путей его введения. При назначении антибактериальной терапии необходимо учитывать возможные побочные эффекты препаратов и избегать назначения лекарственных средств, которые могут вызвать нежелательные эффекты и ухудшить течение основного и сопутствующих заболеваний. Не рекомендуется применять антибиотики с бактериостатическим действием (тетрациклины, хлорамфеникол, сульфаниламиды), так как вследствие снижения защитных сил пожилого организма при лечении этими препаратами высока вероятность неполного бактериологического эффекта, что увеличивает риск развития рецидива инфекции и хронизации инфекционного процесса. Кроме того, при применении бактериостатиков повышен риск селекции устойчивых штаммов микроорганизмов и развития суперинфекции.
Имеющийся опыт свидетельствует о том, что в России тяжелые внебольничные пневмонии у пожилых часто лечат комбинациями из β-лактамов и аминогликозидов, что нельзя считать достаточно обоснованным. Аминогликозидные антибиотики не активны в отношении пневмококков и атипичных патогенов, малоактивны в отношении стафилококков. В качестве аргументов в пользу такой комбинации обычно ссылаются на возможность расширения спектра действия комбинации, проявление синергизма и преодоление возможной резистентности. Однако представление о высокой степени синергизма между бета-лактамами и аминогликозидами несколько преувеличено, так как эта комбинация не приводит к усилению клинического эффекта. Устойчивость грамотрицательных микроорганизмов к цефалоспоринам III поколения в настоящее время практически всегда ассоциируется с резистентностью к гентамицину и тобрамицину (в частности, в Москве). Кроме того, использование аминогликозидов должно сопровождаться контролем функции почек и слуха.
В нашей стране в течение многих лет при эмпирическом лечении пневмоний использовали внутримышечное введение пенициллина, однако, изменение спектра возбудителей с довольно высоким удельным весом гемофильной палочки, микоплазмы и других бактерий, нечувствительных к пенициллину, диктует изменение тактики антибактериальной терапии. Появление пенициллинорезистентных штаммов пневмококка, а также необходимость введения пенициллина каждые 3-4 часа требует замены препарата первой линии для лечения амбулаторных пневмоний.
Для лиц старше 60 лет чаще применяют антибиотики широкого спектра действия. Это оправданно из-за полиэтиологичности пневмоний у этого контингента, широкой распространенности ассоциаций грамположительных и грамотрицательных микроорганизмов. Пероральное применение препаратов имеет ряд несомненных преимуществ перед парентеральным — в частности, оно безопаснее, проще и дешевле. Предпочтение следует отдать средствам с различными формами введения с использованием режима «ступенчатой» терапии.
В абсолютном большинстве случаев необходимо предпочесть монотерапию, преимущества которой состоят в уменьшении риска неадекватного взаимодействия антибактериальных средств, нежелательных взаимодействий с другими лекарственными средствами, риска развития токсических явлений, в облегчении работы медперсонала, снижении стоимости лечения.
В целях оптимизации антибактериальной терапии на основании многоцентровых исследований были предложены многочисленные алгоритмы лечения внебольничной пневмонии у пожилых больных. Так, С. В. Яковлев (1999) предлагает дифференцированный подход к терапии больных пожилого возраста, разделяя их на группы. Для амбулаторных пациентов без сопутствующей патологии препаратами выбора являются: амоксициллин/клавулановая кислота перорально и цефуроксим аксетил, как альтернативные средства — амоксициллин, ампициллин, доксициклин и грепафлоксацин. Для амбулаторных больных с сопутствующей патологией — цефтриаксон и грепафлоксацин. Амоксициллин/клавулановая кислота и фторхинолоны (ципрофлоксацин и офлоксацин) у данной категории больных являются альтернативными. У госпитализированных больных при нетяжелом и неосложненном течении пневмонии препаратами первого ряда являются цефуроксим или амоксициллин/клавуланат внутривенно. Альтернативными — грепафлоксацин, цефалоспорины III поколения (цефотаксим* или цефтриаксон) внутривенно, доксициклин. У госпитализированных больных при тяжелом течении — цефалоспорины III поколения внутривенно + макролид внутривенно. В качестве альтернативы в данной группе могут применяться фторхинолоны внутривенно.
В октябре 1998 года на VIII Национальном конгрессе по болезням органов дыхания (Москва) были представлены рекомендации по антибиотикотерапии у взрослых, разработанные Комиссией по антибактериальной политике при Минздраве РФ и РАМН, в соответствии с которыми для больных пневмонией в возрасте 60 лет и старше и с сопутствующими заболеваниями в качестве средств выбора рекомендуются «защищенные» аминопенициллины (ампициллин/сульбактам**, амоксициллин/клавуланат) или целафоспорины II поколения (цефуроксим-аксетин). Учитывая вероятность у данной группы пациентов хламидийной или легионеллезной инфекции, оправданным представляется комбинированное лечение с использованием макролидных антибиотиков.
При тяжелой внебольничной пневмонии, в том числе и у пожилых больных, средствами выбора являются парентерально вводимые цефалоспорины III поколения (цефотаксим или цефтриаксон) в комбинации с макролидами для парентерального введения (эритромицин, спирамицин). Приведенная комбинация перекрывает практически весь спектр потенциальных этиологических агентов тяжелой внебольничной пневмонии — как «типичных», так и «атипичных».
В Федеральном руководстве для врачей по использованию лекарственных средств (формулярная система) 2000 года в разделе «Противомикробные средства» для лечения внебольничной пневмонии у пациентов старше 60 лет и с сопутствующими заболеваниями рекомендованы амоксициллин/клавуланат или цефалоспорины II-III поколения + макролид. При клинически тяжелых пневмониях: бензилпенициллин + макролид парентерально, цефотаксим или цефтриаксон + макролид парентерально, фторхинолоны. При абсцедирующей пневмонии — ампициллин/сульбактам или амоксициллин/клавуланат, линкозамид + целафоспорины II-III поколения (или фторхинолоны), имипенем или меропенем.
В данных рекомендациях в основном перечислены группы препаратов (например, цефалоспорины III поколения, макролиды и т. д.) без конкретизации особенностей отдельных препаратов внутри группы и без учета разнообразных клинических, фармакокинетических и фармакоэкономических показателей. Без ущерба клинической эффективности с учетом характерных особенностей в каждой группе можно выделить наиболее оптимальные препараты для лечения внебольничной пневмонии. Так, из цефалоспоринов III поколения — цефтриаксон (длительный период полувыведения), из макролидов — спирамицин (парентеральная и пероральная формы введения), из линкозамидов — клиндамицин (активнее и безопаснее линкомицина и лучше всасывается при приеме внутрь). Из фторхинолонов предпочтительнее новые фторхинолоны (моксифлоксацин, левофлоксацин), так как ципрофлоксацин, пефлоксацин и офлоксацин характеризуются сниженной активностью против пневмококков. Карбапенемы целесообразно использовать как препараты выбора в случаях, угрожающих жизни больного, а также как препараты резерва при неэффективности предыдущей антибактериальной терапии.
Адекватный выбор первоначального антибактериального препарата имеет не только клиническое значение. Здесь нельзя также не учитывать экономические аспекты, особенно у пожилых больных, поскольку ошибка в выборе сама по себе влечет за собой экономические убытки.
В настоящее время все более актуальным становится вопрос стоимости эффективной терапии. Примерно 60% пациентов старше 65 лет относятся к льготной категории населения, имеющей право на бесплатное (или с 50%-ной скидкой) приобретение лекарственных препаратов. Поэтому вопрос правильного выбора с точки зрения фармакоэкономики и затратно-эффективного отбора лекарственного препарата для лечения пожилого человека приобретает не только медицинский, но и социальный характер.
Таким образом, основой лечения пневмоний является адекватная антимикробная терапия: учет соответствия назначаемого антибактериального средства выделенному или предполагаемому возбудителю; оптимальная дозировка; оптимизация путей введения препарата; учет осложнений заболевания и сопутствующей патологии; профилактика возможных побочных эффектов от применения препаратов; обоснованная длительность лечения; учет стоимости препарата.
Литература
1. Алексеев В. Г., Яковлев В. Н. Очерки клинической пульмонологии. М., 1998. С. 176.
2. Антибактериальная терапия пневмоний у взрослых. Учебно-метод. пособие для врачей. М.: РМ-Вести. 1998. С. 28.
3. Дворецкий Л. И. Пневмонии у больных пожилого и старческого возраста. М. РМЖ. 1998, т. 6. № 21. С. 1364-1372.
4. Дворецкий Л. И., Лазебник Л. Б., Яковлев С. В. Диагностика и лечение бактериальных инфекций у пожилых // М.: Универсум Паблишинг, 1997. С. 54.
5. Ноников В. Е. Пневмонии в пожилом и старческом возрасте // М. Ж. Клинич. геронтол. / 1995, № 1. С. 9-13.
6. Федеральное руководство для врачей по использованию лекарственных средств (формулярная система). Раздел 5: «Противомикробные средства»/ М. 2000.
7. Яковлев С. В. Внебольничная пневмония у пожилых: особенности этиологии, клинического течения и антибактериальной терапии. М.: РМЖ. т. 7, № 16. С. 763-768.
Обратите внимание!
* В России производится под торговым названием Цефосин®
** В России производится под торговым названием Сультасин®