Мальтофер или актиферрин для ребенка что лучше
Сравниваем Актиферрин и Мальтофер | Что лучше
Актиферрин и Мальтофер – это железосодержащие препараты. Они используются в практической медицине для лечения анемии, вызванной нехваткой железа. В течение двух-трех месяцев они восстанавливают запас этого элемента в крови, стимулируют синтез эритроцитов и улучшают состояние пациента. На первый взгляд действие этих препаратов кажется одинаковым, но так ли это?
Наши эксперты изучили состав и принцип действия каждого из предложенных средств и выяснили, чем Актиферрин отличается от Мальтофера. Оказалось, что Актиферрин действует быстрее, но хуже переносится, особенно в детском возрасте. Эффект от применения Мальтофера наступает медленнее, но и побочные реакции этот препарат вызывает реже.
Значит ли это, что Мальтофер лучше Актиферрина? Вовсе нет. Каждый из рассматриваемых препаратов имеет свою сферу применения и показания к использованию. Давайте вместе выясним, как действуют эти железосодержащие средства и в чем их принципиальное отличие.
Состав имеет значение: такое разное железо
Все железосодержащие препараты похожи друг на друга – они содержат тот самый элемент, который помогает справиться с анемией. Вот только структура этого железа может быть различной, что им объясняет разные свойства лекарственных средств. Мы проанализировали состав исследуемых препаратов и выяснили, чем Актиферрин принципиально отличается от Мальтофера.
Актиферрин
Актиферрин – это препарат двухвалентного железа (сульфат железа). Долгие годы именно такая форма лекарства считалась «золотым стандартом» в лечении анемии. Сульфату железа посвящено множество научных публикаций. Многочисленные клинические исследования показали, что двухвалентная форма железа быстро всасывается в тонком кишечнике и поступает в кровь. Он в течение короткого времени (1-1,5 месяца) восстанавливает запасы железа и одновременно с этим стимулирует синтез ретикулоцитов – предшественников красных кровяных клеток. Казалось бы, зачем искать что-то другое, если есть такой удобный, быстрый, эффективный и, что не менее важно, недорогой препарат?
Оказалось, все не так просто, и сульфат железа имеет свои недостатки:
Двухвалентное железо раздражает слизистую оболочку пищеварительного тракта. Оно негативно влияет на состояние желудка и двенадцатиперстной кишки – там, где происходит всасывание препарата.
Процесс всасывания железа – пассивный и дозозависимый. Чем больше препарата поступает в кишечник, тем быстрее он всасывается – и тем выше риск передозировки. Избыток железа опасен для здоровья и жизни, особенно в детском возрасте. По данным медицинской литературы, отравление солями железа встречается в 1,6% случаев, и летальность высока – до 41,2% (Кольцов О. В., 2002 г).
Актиферрин – представитель препаратов с двухвалентным железом, и он не лишен всех перечисленных недостатков. Но его используют в клинической практике – там, где нужно быстро восстановить дефицит железа. Но давайте посмотрим, что предлагается в качестве альтернативы.
Мальтофер
В состав Мальтофера входит трехвалентное железо на основе гидроксид полимальтозного комплекса. При поступлении в организм такая форма железа должна трансформироваться в двухвалентную. Этот процесс происходит медленно, и эффект при применения препарата наступает позже – спустя 2 месяца и более от начала терапии. Такая особенность не позволяет использовать Мальтофер в лечении среднетяжелых и тяжелых форм анемии, когда помощь пациенту должна быть оказана как можно скорее.
Мальтофер имеет свои преимущества перед Актиферрином и другими препаратами двухвалентного железа:
Не раздражает слизистую оболочку пищеварительного тракта.
Всасывается медленно, поэтому риск передозировки и отправления минимален.
Прослеживается однозначная международная тенденция по замене двухвалентного железа трехвалентным, однако это не всегда возможно. Клинические исследования по этому вопросу противоречивы. Например, в одном источнике указывается, что препараты трехвалентного железа лучше переносятся и в перспективе будут эффективнее (при длительном использовании). Другие исследования показывают, что гидроксидный комплекс не настолько хорош, чтобы использовать его при любом течении анемии. Данные, приведенные в журнале The Scientific World Journal от 2012 и вовсе заставляют усомниться в целесообразности полной замены двухвалентного железа трехвалентным.
Когда принимать?
Пока учены спорят о том, какая форма железа лучше, практикующие врачи ориентируются на разработанные клинические рекомендации. Согласно современным представлениям, каждый из предложенных препаратов имеет свою сферу применения и назначается при различных вариантах течения железодефицитной анемии.
Актиферрин применяется при анемии средней и тяжелой степени (гемоглобин ниже 90 г/л; данные приведены для людей старше 18 лет). В этой ситуации нужно как можно быстрее восполнить запасы железа и восстановить уровень эритроцитов в крови. Актиферрин справляется с этой задачей. Он устраняет анемию и ее основное проявление – гипоксию. Препарат улучшает насыщение кислородом тканей и снимает основные симптомы болезни:
слабость, апатия, вялость;
снижение внимания и памяти;
склонность к обморокам;
непереносимость определенной пищи;
Мальтофер в отдаленной перспективе по эффективности практически не уступает Актиферину. Он также успешно справляется с симптомами железодефицитной анемии, только происходит это медленнее. Эффект от применения препарата заметен не ранее чем через 2 месяца, тогда как на фоне приема Актиферрина больному становится лучше уже через месяц. Поэтому Мальтофер не назначается при анемии средней и тяжелой степени. Его используют при легкой форме патологии (гемоглобин 90-110 г/л), а также при скрытом дефиците железа и бессимптомном течении болезни.
Как принимать?
Актиферрин выпускается в различных формах. Для грудных детей предлагаются капли. После 2 лет назначается сироп. Взрослые могут принимать препарат в капсулах. Дозировка рассчитывается только врачом! Схема лечения определяется индивидуально исходя из тяжести течения анемии, возраста пациента и иных факторов. Самостоятельно назначение препарата недопустимо!
Мальтофер выпускается в форме капель, сиропа, жевательных таблеток и капсул. Он также вводится внутримышечно. Инъекционная форма препарата назначается тогда, когда пациент не отвечает на пероральные формы или есть противопоказания для приема Мальтофера внутрь (при болезнях пищеварительного тракта, синдроме мальабсорбции и др.).
Схема применения пероральных препаратов различается в зависимости от входящего в состав железа:
Актиферрин нужно принимать за 1-2 часа до еды. Суточную дозу следует разделить на 2-3 приема.
Мальтофер назначается во время или сразу после еды. Можно принять всю суточную дозу сразу или разделить на несколько приемов.
При внутримышечном введении средства время приема пищи значения не имеет.
5 важных правил лечения анемии:
Вылечить клинически подтвержденную анемию можно только медикаментами. Диета имеет значение, но одним лишь питанием проблему не решить.
Лечение анемии практически всегда начинается с приема пероральных препаратов (таблетки, капсулы, капли, сироп). Внутримышечные инъекции назначаются только тогда, когда иные варианты недоступны. Железо в инъекционной форме чаще вызывает нежелательные аллергические реакции вплоть до анафилактического шока.
Всасывание железа на 30% улучшается в присутствии витамина C (аскорбиновой кислоты), но и риск развития побочных эффектов при этом выше.
Медь и марганец повышают усвоение железа, поэтому их можно принимать вместе. Цинк и молибден препятствуют всасыванию железа в организме, поэтому их назначают отдельно.
Эффект от применения препаратов наблюдается спустя 3-4 недели, но лечение продолжается минимум 2 месяца. Это необходимо для того, чтобы восполнить депо железа в организме. Если слишком быстро отменить лекарство, болезнь вернется.
Эти правила актуальны и для Мальтофера, и для Актиферрина.
Какой препарат лучше переносится?
Клинические испытания и практический опыт показывают, что Актиферрин чаще вызывает нежелательные побочные эффекты:
токсическое действие на пищеварительный тракт: боли в подложечной области, тошнота, рвота, запоры или диарея;
металлический привкус во рту;
стойкое окрашивание эмали зубов и десен;
Появление таких реакций обычно становится поводом для прекращения терапии. Статистика показывает, что каждый третий пациент самовольно завершает лечение раньше срока из-за выраженных побочных эффектов.
На фоне приема препарата кал окрашивается в черный цвет, но это не опасно. В этом случае отмена препарата не показана.
Мальтофер переносится лучше. Он практически не оказывает негативного влияния на работу желудочно-кишечного тракта. Препарат не окрашивает зубы и десны, не приводит к появлению характерного металлического привкуса. Реже вызывает аллергическую сыпь по типу крапивницы, иногда – головные боли.
Меры предосторожности
Актиферрин и Мальтофер одинаково часто назначают во время беременности и в период грудного вскармливания. Но достоверных данных о безопасности этих препаратов нет, как и однозначных доказательств негативного влияния на развитие плода.
Актиферрин не рекомендуется при язвенной болезни желудка и двенадцатиперстной кишки – возможно обострение болезни. Оба препарата с осторожностью назначаются при патологии печени.
Не рекомендуется принимать препараты железа одновременно с нестероидными противовоспалительными средствами – высок риск развития нежелательных побочных реакций.
Выводы
Актиферрин быстро всасывается в пищеварительном тракте, легко усваивается и назначается при среднетяжелой и тяжелой анемии. Мальтофер действует медленно, поэтому применяется при легкой анемии и скрытом дефиците железа.
Мальтофер считается более безопасным препаратом. Он лучше переносится, реже вызывает нежелательные побочные реакции.
Прием любого из рассматриваемых препаратов должен быть согласован с врачом. После обследования специалист выставит диагноз, определится с тактикой лечения и подберет оптимальное средство с учетом конкретной клинической ситуации.
ТОП препаратов железа
Препараты железа назначаются для лечения железодефицитной анемии, которая диагностируется преимущественно у детей и женщин. Среди основных причин развития данного состояния следует выделить нерациональное питание и кровотечения. При дефиците железа в организме развивается анемия, которая характеризуется понижением гемоглобина.
Типичные признаки – бледность кожи, головокружения, быстрая утомляемость, раздражительность и вялость.
Железо, поступающее с пищей, усваивается не полностью. Недостаток жизненно необходимого микроэлемента приводит к снижению уровня ферритина и гемоглобина в крови, что чревато затруднением тканевого дыхания. Восполнять дефицит рекомендуется с помощью специальных медикаментов. Лучшие препараты железа представлены в ТОПе. Ниже описаны эффективные лекарства для взрослых, детей и беременных женщин.
Классификация антианемических средств
Причины развития железодефицитной анемии
Организм нуждается в Fe3+ для производства гемоглобина, белка, ответственного за транспортировку кислорода в ткани. Анемия возникает, когда уровень гемоглобина в эритроцитах снижается. Следовательно, когда в кровотоке недостаточно микроэлемента, органы и ткани не получают необходимый им кислород.
Тем, кто входит в группу риска и испытывает симптомы дефицита нужно обратиться к врачу. Специалист направит на анализ крови, и, возможно, предложит некоторые изменения в питании и при необходимости назначит лечение.
Рейтинг препаратов железа
Какой препарат железа при анемии выбрать подскажет ТОП-15. Мы собрали наиболее эффективные лекарственные средства, которые практически не вызывают побочных реакций. Рейтинг медикаментов основан на анализе характеристик всех медикаментов и отзывах покупателей.
ТОП лучших препаратов железа при низком гемоглобине
№1 – «Фенюльс» (капсулы)
Производитель: Ranbaxy [Ранбакси], Индия
№2 – «Феррум Лек» (жевательные таблетки)
Лучший препарат для поднятия железа, который относится к группе трехвалентных. Отличается стабильностью, не выделяя свободных ионов. По структуре активный компонент имеет схожесть с естественным соединением Fe3+, поэтому хорошо усваивается.
Ионы активно всасываются в области кишечника, что исключает вероятность интоксикации, вызванной передозировкой. «Феррум Лек» назначается младенцам и детям младшего возраста, а также могут быть использованы в период беременности.
Производитель: Lek d. d. [Лек д.д.], Словения
№3 – «Феррум Лек» (раствор)
Эффективное средство для лечения анемии, которое предназначено для лиц, страдающих нарушениями со стороны желудочно-кишечного тракта. Отличается стабильным макромолекулярным комплексом.
Производитель: Lek d. d. [Лек д.д.], Словения
№4 – «Сорбифер Дурулес» (таблетки)
Хорошее железо в таблетках, которое поэтапно высвобождается на протяжении длительного периода, постепенно насыщая организм. Используется в качестве профилактики в период беременности, при лактации и у людей, которые являются донорами крови.
Производитель: EGIS Pharmaceuticals [ЭГИС Фармасьютикалс], Венгрия
№5 – «Тотема» (раствор для приема внутрь)
Производитель: Innothera Chouzy [Иннотек Шузи], Франция
№6 – «Мальтофер» (капли)
Антианемическое средство имеет доказанную клиническую эффективность. Широко используется для новорожденных и недоношенных детей. Всасываемое вещество Fe3+ используется организмом для синтеза гемоглобина в области костного мозга или хранится в печени (где связывается с ферритином).
Производитель: Vifor [Вифор], Швейцария
№7 – «Мальтофер Фол» (жевательные таблетки)
Содержит такие действующие вещества, как гидроксид железа с полимальтозой и фолиевую кислоту. Подходит для взрослых и детей с 12 лет. Недостаток заключается в наличии вероятности передозировки.
При несоблюдении рекомендаций производителя или при индивидуальной предрасположенности организма возможно развитие побочных реакций в виде головной боли, кожного зуда, мышечных спазмов. Жевательные таблетки могут спровоцировать окрашивание кала в темный цвет, что не является отклонением.
Производитель: Vifor [Вифор], Швейцария
№8 – «Мальтофер» (таблетки жевательные)
Назначается для лечения латентного дефицита (без анемии). Таблетированная форма удобна для расчета дозировки. Исключает вероятность причинения вреда организму, вызванного передозировкой.
Производитель: Vifor [Вифор], Швейцария
№9 – «Мальтофер» (сироп)
Препарат железа при анемии, который лучше усваивается. Форма выпуска в виде сиропа удобна тем, что имеется возможность в более точном дозировании. Таблетки нужно дробить или раскалывать, чтоб добиться нужной дозы активного компонента. Сироп позволяет упростить процесс. Выпускается в виде сиропа быстрее усваивается.
Единственный недостаток – более высокая цена, чем другие формы выпуска.
Производитель: Vifor [Вифор], Швейцария
№10 – «Ферлатум» (раствор)
Производитель: Italfarmaco [Италфармако], Испания
Производитель: Italfarmaco [Италфармако], Италия
№12 – «Ферретаб» (капсулы)
Производитель: Lannacher Heilmittel [Ланнахер Хайльмиттель], Австрия
№13 – «Фероглобин В12» (капсулы)
Занимает не последние места в рейтинг препаратов железа. Способствует формированию эритроцитов и синтезу аминокислот. Медь и аскорбиновая кислота повышают эффективность всасывания основного действующего вещества. Марганец регулирует углеводные обменные процессы в организме.
Капсулы «Фероглобин В12» нормализуют биосинтез гемоглобина и активируют окислительно-восстановительные процессы, устраняя симптомы, которые сопутствуют анемии (вялость и слабость, недостаточную умственную и физическую активность).
Производитель: Vitabiotics [Витабиотикс Лтд.], Великобритания
№14 – «Актиферрин» (капли для приема внутрь)
Антианемическое средство содержит Fe3+ и D,L-серин. Способствует быстрому восстановлению нормального баланса. Уникальная фармакологическая разработка обеспечивает лучшую переносимость действующих веществ, позволяя снизить нужную дозу.
Производитель: Merckle [Меркле], Германия
Высокие дозировки могут стать причиной развития жизнеугрожающих состояний. Именно поэтому дозировку должен рассчитывать специалист. Неконтролируемый прием недопустим. Применение при беременности и лактации возможно только в том случае, если потенциальная польза для матери превышает возможный вред для ребенка.
Лучшие таблетки для поднятия уровня железа самостоятельно подобрать сложно. Важно учитывать индивидуальные особенности организма, сопутствующие заболевания и лабораторные показатели. Окончательное решение должен принимать врач. Перед покупкой обязательно проконсультируйтесь со специалистом.
Большинство покупателей отдает предпочтение таким фирмам производителям, как Lek d. d. (Словения), Vifor (Швейцария), Ranbaxy (Индия) и др. Вопрос, какие препараты железа лучше принимать, задавайте своему лечащему врачу. Рейтинг представлен исключительно в ознакомительных целях и не должен быть использован в качестве терапевтической рекомендации.
Коррекция дефицита железа у детей
Целью терапии железодефицитной анемии (ЖДА) является устранение дефицита железа и восстановление его запасов в организме. Добиться этого можно только при ликвидации причины, лежащей в основе ЖДА в организме.

Основные принципы лечения ЖДА сформулированы Л. И. Идельсоном в 1981 г.:
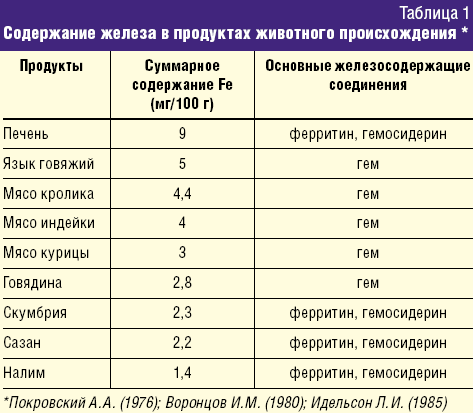
Ранее существовало мнение, что дефицит железа можно устранить назначением диеты, содержащей яблоки, гречневую крупу, гранаты и другие продукты растительного происхождения, содержащие железо. Однако в 60-е гг. ХХ века исследователями было доказано, что железо, содержащееся в продуктах в виде гема (мясо, печень, рыба), лучше усваивается в организме, чем из других соединений. Около 90% железа всасывается в 12-перстной кишке, остальное – в верхнем отделе тощей кишки. При железодефицитных состояниях абсорбционная поверхность тонкого кишечника увеличивается. Железо всасывается в 2-х формах:
Количество железа, поступающее в течение суток с пищей, содержит около 10–12 мг железа (гемовое + негемовое), но только 1–1,2 мг микроэлемента из этого количества абсорбируется. Установлено, что биодоступность гемового железа в пищевых продуктах более высокая, чем из негемовых соединений, и составляет 25–30%.
Большая часть поступающего с пищей железа представлена негемовой формой. Биодоступность железа из злаковых, бобовых, клубневых, овощей и фруктов значительно ниже, чем из гемовых соединений, и во многом зависит от преобладания в рационе факторов, ингибирующих либо потенцирующих кишечную ферроабсорбцию (табл. 3).
Несмотря на высокое содержание железа в части продуктов растительного происхождения, они не в состоянии обеспечить им организм ребенка. Присутствующие в продуктах питания растительного происхождения вещества (танины, фитины, фосфаты) образуют с Fe (III) нерастворимые соединения и выводятся с калом. Имеются также сведения о неблагоприятном влиянии на абсорбцию железа пищевых волокон, которыми богаты крупы, свежие овощи, фрукты. В кишечнике пищевые волокна практически не перевариваются, железо фиксируется на их поверхности и выводится с калом. Напротив, повышают биодоступность железа аскорбиновая кислота, животный белок (мясо, рыба), которые увеличивают абсорбцию микроэлемента. Необходимо отметить также, что продукты из мяса, печени, рыбы, в свою очередь, увеличивают всасывание железа из овощей и фруктов при одновременном их применении.
Полноценная и сбалансированная по основным ингредиентам диета позволяет лишь «покрыть» физиологическую потребность организма в железе, но не устранить его дефицит.
Естественной профилактикой ЖДА у детей первых месяцев жизни является исключительно грудное вскармливание до 4–6 мес. Известно, что концентрация железа в женском молоке составляет всего 0,2–0,4 мг/л, однако абсорбция железа из него достигает 50%, что обеспечивает потребность ребенка первых 4–6 мес. К моменту удвоения массы тела ребенка (5–6 мес) антенатальные запасы железа в его организме истощаются.
С целью профилактики ЖДА при искусственном вскармливании целесообразно у детей, относящихся к группе риска по развитию ЖДА, использовать смеси, обогащенные железом. Они назначаются доношенным детям, относящимся к группе риска (из двойни, тройни, имеющих большую прибавку в массе), начиная с 3–5 мес жизни, а недоношенным – с 1,5–2 мес. Содержание железа в смесях для искусственного вскармливания детей первого полугодия жизни составляет 3–5–8 мг/л смеси, а для детей второго полугодия – 10–14 мг/л.
Включение в питание детей продуктов прикорма, обогащенных железом (фруктовые соки, фруктовые и овощные пюре, инстантные каши), заметно повышает количество железа, поступающего с пищей в организм ребенка.
Детям в возрасте 4–6 мес, находящимся на грудном вскармливании, и младенцам после 6 мес жизни, не получающим обогащенное железом питание, целесообразно назначать препараты железа в профилактической дозе 1–2 мг/кг/день до 12–18 мес жизни.
ЖДА у детей раннего возраста связывают с ранним использованием в пищу коровьего или козьего молока, содержащего высокий уровень белка. Следует отметить, что развитие ЖДА у этих детей связано не только с низким уровнем железа в коровьем молоке, плохим его усвоением, но и потерей железа за счет микродиапедезных кишечных кровотечений. Многочисленными исследованиями отмечена взаимосвязь между количеством употребляемого неадаптированного продукта (молока, кефира) и степенью выраженности микродиапедезных кишечных кровопотерь у младенцев. Отмечено, что чувствительность к неадаптированным продуктам уменьшается с возрастом и после 2-х лет жизни микродиапедезных кишечных кровотечений на фоне приема коровьего молока не отмечается. Механизм, лежащий в основе повышенной экскреции гемоглобина с калом на фоне приема неадаптированных молочных продуктов, у детей раннего возраста точно не известен. Часть авторов связывают микродиапедезные кишечные кровотечения с непереносимостью белков коровьего молока.
Выбору препарата для коррекции ЖДА придается особое значение, поскольку длительность лечения может составлять от нескольких недель до нескольких месяцев. При этом важны не только эффективность, но и отсутствие побочных эффектов и осложнений, приверженность к проводимой терапии, особенно в педиатрической практике.
В настоящее время все препараты железа разделяют на две группы (табл. 4):
Терапия железодефицитных состояний должна быть направлена на устранение причины и одновременное восполнение дефицита железа лекарственными Fe-содержащими препаратами.
Терапия железодефицитных состояний должна проводиться преимущественно препаратами железа для приема внутрь.
Пероральный прием препаратов Fe:
Парентеральное введение препаратов железа показано лишь по специальным показаниям (синдром нарушенного кишечного всасывания, состояние после обширной резекции тонкого кишечника).
Требования к препаратам железа для приема внутрь, применяемым в детской практике:
Детям раннего возраста предпочтительно назначение железосодержащих препаратов, выпускаемых в форме капель, сиропа. Хороши для детей этой возрастной группы Актиферрин (капли, сироп), Мальтофер (капли, сироп), Феррум Лек (сироп), Гемофер (капли) (табл. 5).
Для детей подросткового возраста лучше всего назначать препараты железа типа Феррум Лека (жевательные таблетки) или Тардиферона и Ферроградумента, которые медленно всасываются, обеспечивая пролонгированную и равномерную абсорбцию медикаментозного железа в кишечнике. Как правило, эти препараты хорошо переносятся больными.
После выбора железосодержащего препарата и способа его применения необходимо определить ежедневную суточную дозу лекарственного средства и кратность приема (табл. 6).
Рекомендуемые дозы двухвалентного железа рассчитаны на основе данных, свидетельствующих, что лишь 10–15% поступающего в организм железа всасывается.
Препараты железа (III) – ГПК используются у детей с ЖДА разного возраста в терапевтической дозе 5 мг/кг/сут.
При латентном дефиците железа все препараты железа используются в половинной терапевтической дозе.
Профилактические дозы препаратов железа:
Известно, что лечение солевыми препаратами может сопровождаться расстройствами стула, в связи с чем терапию препаратами двухвалентного железа необходимо начинать с дозы, равной 1/4–1/2 от расчетной терапевтической, с последующим постепенным достижением полной дозы в течение 7–14 дней. Темп «постепенного наращивания» дозы до терапевтической зависит как от выраженности дефицита железа, так и от состояния желудочно-кишечного тракта и индивидуальной переносимости препарата. Данная методика позволяет подобрать индивидуальную дозу в зависимости от переносимости и снизить риск побочных эффектов терапии солевыми препаратами железа.
Хорошо известно, что солевые препараты железа в просвете кишечника взаимодействуют с компонентами пищи, лекарствами, затрудняя абсорбцию железа. В связи с этим солевые препараты железа рекомендуют назначать за 1 ч до приема пищи. Назначение препаратов Fe (III) – ГПК не требует применения методики постепенного наращивания дозы. Препараты этой группы назначаются сразу в полной дозе вне зависимости от еды, поскольку пища не влияет на их абсорбцию.
Терапевтический эффект при пероральном приеме железа появляется постепенно. Вначале отмечается клиническое улучшение и лишь спустя некоторое время происходит нормализация гемоглобина. Первым положительным клиническим признаком, появляющимся при лечении препаратами железа, является исчезновение или уменьшение мышечной слабости. Последнее обусловлено тем, что железо входит в состав ферментов, участвующих в сокращении миофибрилл. На 10–12 день от начала лечения повышается содержание ретикулоцитов в периферической крови. Повышение гемоглобина может быть постепенным либо скачкообразным. Чаще всего начало подъема уровня гемоглобина происходит на 3–4 нед от начала терапии. Как показали многочисленные исследования, исчезновение клинических проявлений заболевания отмечается к 1–2 мес терапии, а исчезновение тканевой сидеропении наступает на 3–6 мес лечения. Суточная доза элементарного железа после нормализации уровня гемоглобина должна соответствовать 1/2 терапевтической дозы (табл. 7). Раннее прекращение лечения препаратами железа, как правило, приводит к рецидивам ЖДА. Длительность основного курса лечения препаратами железа составляет 6–10 нед в зависимости от степени тяжести выявленной железодефицитной анемии. Продолжительность профилактического курса препаратами железа с целью создания депо железа в организме составляет:
Критерии эффективности лечения препаратами железа:
Рефрактерность железодефицитной анемии обусловлена неадекватностью назначаемой терапии или анемией, не связанной с дефицитом железа!
Парентеральные препараты при лечении железодефицитной анемии должны использоваться только по строгим показаниям!
Показания к парентеральному введению препаратов железа:
Парентеральные препараты лучше использовать не ежедневно, а с интервалом в 1–2 дня. При этом в первые 1–3 введения можно использовать половинную дозу.
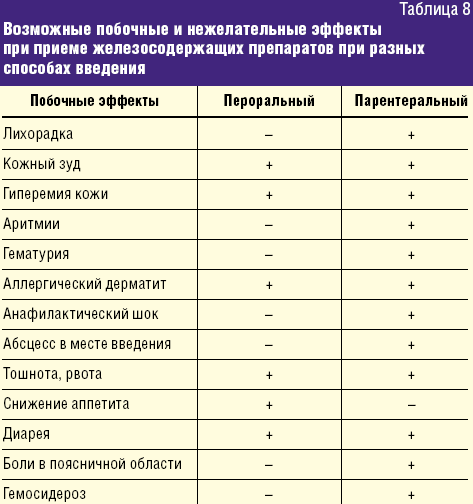
Учитывая длительность проведения ферротерапии, выбор препаратов для коррекции ЖДА у детей раннего возраста требует особого внимания. Как солевые препараты железа, так и препараты Fe(III) — ГПК полимальтозного комплекса являются эффективными при терапии ЖДС. Побочные и нежелательные явления при пероральной ферротерапии ЖДА в основном связаны с превышением рекомендуемых доз и чаще проявляются диспепсией. Побочные реакции и нежелательные эффекты, которые могут развиться при ферротерапии у детей, суммированы в таблице 8.
Парентеральные препараты железа должны применяться только строго по специальным показаниям.
Переливания крови или эритроцитарной массы при ЖДА проводятся крайне редко и строго по жизненным показаниям. Критериями для гемотрансфузии является снижение гемоглобина ниже критического уровня в сочетании с признаками нарушения центральной гемодинамики, геморрагического шока, анемической прекомы, гипоксического синдрома (табл. 9). Гемотрансфузия может проводиться и при значениях гемоглобина и гематокрита выше критических, если имеет место массивная острая кровопотеря.
Эффект от гемотрансфузий при ЖДА кратковременный. Отмечено отрицательное влияние гемотрансфузий на эритропоэз. К тому же сохраняется высокий риск трансфузионного инфицирования реципиента. При наличии витальных показаний для заместительной гемотрансфузии предпочтение отдается эритроцитарной массе или отмытым эритроцитам из расчета 10–15 мл/кг массы. Детям старшего возраста обычно переливают от 150 до 250 мл. Цельную кровь в последние годы в педиатрической практике не используют.
Профилактика ЖДА у детей включает:
1. Антенатальную профилактику:
2. Постнатальную профилактику:
Вакцинация детей с ЖДА проводится после нормализации уровня гемоглобина.
Снятие с диспансерного учета осуществляется через год.
И. Н. Захарова, доктор медицинских наук, профессор
Н. А. Коровина, доктор медицинских наук, профессор
А. Л. Заплатников, доктор медицинских наук, профессор
Н. Е. Малова, кандидат медицинских наук
РМАПО, Москва