Масляная кислота для кишечника для чего
Масляная кислота для кишечника для чего
Масляная кислота является природной жирной кислотой с короткой цепочкой, которая образуется в толстом кишечнике в результате активности кишечной микрофлоры, ферментирующей пищевые волокна и неперевариваемые углеводы. Основными продуцентами масляной кислоты являются не бифидо- и лактобактерии, а анаэробные бактерии видов Eubacterium rectale, Eubacterium ramulus, Eubacterium hallii, Roseburia cecicola, Roseburia faecis, Faecalibacterium prausnitzii и Coprococcus, а также фузобактерии, непатогенные виды клостридий.
Faecalibacterium prausnitzii – важнейший продуцент масляной кислоты в толстой кишке
У здоровых людей кишечная продукция масляной кислоты достигает 5 г/день, демонстрируя значительное снижение концентрации от слепой кишки до нисходящей ободочной кишки.
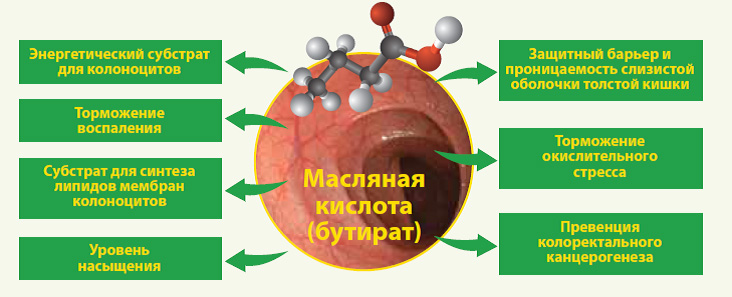
Основная функция масляной кислоты – это снабжение эпителия толстой кишки энергией для улучшения метаболизма, контроля нормального развития клетки и усиления защитной роли в отношении заболеваний толстого кишечника.
ОСНОВНЫЕ ФИЗИОЛОГИЧЕСКИЕ ЭФФЕКТЫ МАСЛЯНОЙ КИСЛОТЫ В ПОДДЕРЖАНИИ НОРМАЛЬНОГО ФУНКЦИОНИРОВАНИЯ ТОЛСТОГО КИШЕЧНИКА
Масляная кислота играет ключевую роль в обеспечении клеток кишечника энергией и является для них основным и более предпочтительным, чем глюкоза и другие субстраты, источником энергии (обеспечивает 70% потребности в энергии.
Масляная кислота контролирует рост и нормальное развитие клеток кишечника, способствуя правильному созреванию здоровых клеток. Рост опухолевых клеток масляная кислота тормозит, стимулируя их гибель.
Масляная кислота регулирует обмен воды и электролитов, стимулируя всасывание воды и электролитов. Показано, что дефицит масляной кислоты играет ключевую роль в развитии диареи, вызванной антибиотиками.
Масляная кислота поддерживает целостность слизистого кишечного барьера, стимулируя выработку защитной слизи и антимикробных белков, а также усиливает плотность контактов эпителия кишечника между собой. Тем самым, предотвращается транслокация (перемещение) бактерий из просвета кишечника во внутреннюю среду организма.
Масляная кислота оказывает противовоспалительное действие, стимулируя образование противоспалительных веществ, и предотвращая образование факторов воспаления. Противоспалительное действие масляной кислоты было показано при различных воспалительных процессах в толстом кишечнике.
Масляная кислота за счет регуляции рН (создает слабокислую среду) способствует созданию благоприятных условий для роста собственной полезной микрофлоры и неблагоприятных для условно-патогенной и патогенной микрофлоры.
Таким образом, масляная кислота играет ключевую в физиологии эпителия кишечника, являясь не только источником энергии, но и влияет на широкий спектр клеточных функций, поддерживая кишечный гомеостаз. Биологическая важность масляной кислоты подтверждается тем фактом, что многие заболевания кишечника, такие как воспалительные заболевания кишечника, нарушения его моторики и функций, опухоли толстой кишки, диарея на фоне антибактериальной терапии и др., часто сопровождаются сниженной концентрацией масляной кислоты в толстой кишке. Поэтому восстановление достаточного количества бутирата в толстой кишке рассматривается на сегодняшний день как эффективный способ поддержания гомеостаза и эубиоза толстой кишки, а также для лечения и профилактики заболеваний толстой кишки.
Физиологические и фармакологические эффекты масляной кислоты и области клинического применения.
Эффективность масляной кислоты и инулина у больных синдромом раздраженного кишечника: результаты многоцентрового исследования
В статье приведены результаты многоцентрового постмаркетингового рандомизированного проспективного сравнительного исследования по изучению эффективности препарата масляной кислоты и инулина у больных с различными вариантами синдрома раздраженного кишечник
The article presents the results of multicenter post-marketing randomized comparative prospective study of the efficacy of butyric acid and inulin in patients with different types of irritable bowel syndrome in the complex therapy.
Интерес к синдрому раздраженного кишечника (СРК) не снижается на протяжении десятков лет, поскольку данное состояние является самой распространенной формой функциональных заболеваний кишечника [1], опережая другие клинические варианты: функциональный запор, функциональную диарею, функциональный метеоризм и неспецифические функциональные расстройства кишечника.
В развитых странах распространенность СРК достигает 20%, затрагивая самый активный трудоспособный возраст 25–50 лет [2]. Обилие и разнообразие жалоб и клинических форм заболевания, динамика клинических симптомов у одного больного на протяжении нескольких лет наблюдения требуют большого количества лекарственных препаратов, а также дорогостоящих и не всегда обоснованных диагностических исследований и госпитализации. В результате прямые и косвенные затраты на больных СРК в развитых странах достигают миллиарда долларов [3, 4]. Снижение качества жизни при отсутствии тяжелой соматической патологии ведет к низкой работоспособности и частым пропускам работы, при этом более низкие показатели качества жизни отмечены у женщин и пациентов пожилого и старческого возраста с длительным анамнезом заболевания [5, 6].
Согласно Римским критериям IV [7] диагноз СРК устанавливается по клиническим симптомам: наличие болевого абдоминального синдрома, связанного с изменениями частоты и консистенции стула, проявляющимися преобладанием диареи (СРК-Д), либо запора (СРК-З), либо чередованием запора и диареи — смешанный тип СРК (СРК-С). Основным патофизиологическим механизмом в формировании клинических проявлений СРК является нарушение нейрогуморальной регуляции в системе «головной мозг — кишечник» [8–10], сопровождающееся висцеральной гиперсенситивностью и моторными нарушениями кишечника [11]. Публикации последнего десятилетия демонстрируют признаки воспалительных изменений в слизистой оболочке кишечника (low-grade inflammation) в виде гиперплазии энтерохромаффинных клеток с гиперпродукцией панкреатического пептида YY, серотонина и других биологически активных веществ и инфильтрацией слизистой оболочки кишки иммунокомпетентными клетками: макрофагами, плазмоцитами, лимфоцитами [12, 13]. Эти процессы одновременно протекают с качественными и количественными изменениями кишечной микробиоты [14–17], что ставит новые вопросы о разграничении функциональной и органической патологии и побуждает искать новые патофизиологически обоснованные подходы к лечению.
Одной из таких возможностей патогенетического лечения СРК с несколькими точками приложения является применение масляной кислоты в дополнение к стандартной симптоматической терапии. Масляная кислота (бутират) — короткоцепочечная жирная кислота (КЦЖК), естественный метаболит, синтезируемый нормальной сахаролитической микрофлорой толстой кишки. Бутират не только является основным источником энергии для кишечного эпителия, но и регулирует пролиферацию и дифференцировку колоноцитов, водно-электролитный баланс кишечника, обладает противовоспалительным действием, снижает висцеральную гиперчувствительность [18] (рис. 1).
Кроме того, недавние исследования продемонстрировали значительное достоверное снижение количества бактерий, образующих масляную кислоту (бутират), у пациентов с СРК с диареей и СРК смешанного типа, что соотносилось с большей выраженностью клинических симптомов у этих больных — абдоминальной боли и диареи [19].
В связи с этим применение препарата масляной кислоты (Закофальк) при СРК представляется перспективным и может повысить эффективность стандартной симптоматической терапии.
Цели исследования
Целью настоящего исследования было оценить безопасность и эффективность препарата масляной кислоты и инулина Закофальк у больных с различными вариантами СРК в составе комплексной терапии.
Материал и методы исследования
По единому протоколу исследования в различных медицинских центрах 10 городов Российской Федерации (Москва, Зеленоград, Королев, Казань, Санкт-Петербург, Ярославль, Екатеринбург, Томск, Красноярск, Краснодар) проведено проспективное сравнительное рандомизированное исследование по изучению эффективности препарата масляной кислоты и инулина Закофальк у больных СРК.
В исследование включались пациенты в возрасте старше 18 лет с жалобами на боль в животе, связанную с дефекацией и ассоциированную с изменением частоты и/или формы стула (критерии СРК согласно Римским критериям IV [7]).
Критерии исключения: немотивированное похудание, гематохезия, ночные симптомы, наличие симптомов менее 3 месяцев до включения в исследование, органические заболевания желудочно-кишечного тракта (язвенная болезнь, воспалительные заболевания кишечника, билиарная патология), тяжелая сопутствующая патология сердечно-сосудистой и дыхательной систем, онкологические заболевания.
На первом этапе исследования у амбулаторных больных проводился сбор анамнеза, оценка состояния. Выполнялись необходимые диагностические мероприятия (общий анализ крови и мочи, биохимический анализ крови). При заполнении индивидуальной регистрационной карты больному разъяснялись правила ведения дневника. Оценка стула осуществлялась больным по Бристольской шкале, оценка абдоминального болевого синдрома и метеоризма — по 11-балльной визуально-аналоговой шкале (ВАШ) от 0 до 10. Базовое лечение назначалось в зависимости от варианта СРК: миотропные спазмолитики и средства для восстановления частоты и характера стула. Миоспазмолитики (тримебутин 600 мг в сутки или дюспаталин 400 мг в сутки) отменялись после купирования болевого синдрома (не менее 7 дней без боли). У больных СРК с преобладанием диареи допускался разовый прием 2 мг лоперамида. Больным с СРК с преобладанием запоров рекомендовали прием Мукофалька (от 2 до 6 пакетиков в сутки в зависимости от тяжести запора).
В основной группе наблюдения на 30 дней исследования в дозе 3 таблетки в сутки за 20–30 мин до еды назначался Закофальк NMX — комбинированный препарат масляной кислоты и пребиотика инулина с постепенным высвобождением активных веществ в толстой кишке.
Каждый пациент, помимо ежедневного заполнения дневника наблюдения с отметкой о боли (да/нет), метеоризма (да/нет), количества дефекаций за день и характера стула по Бристольской шкале, один раз в неделю оценивал интенсивность боли в животе и метеоризма по 11-балльной ВАШ.
Проведено лечение 198 больных, три анкеты отбракованы из-за несоответствия протоколу исследования (в исследование не включены).
.gif)
Пациенты распределялись следующим образом: СРК-Д — 102 человека, СРК-З — 64 человека, СРК-С — 32 человека (рис. 3).
Группу контроля составили 86 пациентов с СРК. Группы сопоставимы по гендерному и возрастному составу (табл. 1).
Статистическая обработка данных
Для сравнения групп по количественным признакам применялся метод описательной и непараметрической статистики — U-критерий Манна–Уитни, соотношение межгрупповой и внутригрупповой дисперсий определялось при помощи F-критерия Фишера. Полученные результаты оценивались как статистически достоверные при значениях р
* ФБГОУ ВПО МГМСУ им. А. И. Евдокимова МЗ РФ, Москва
** ФГБУ НМЦХ им. Н. И. Пирогова МЗ РФ, Москва
*** ФГКУ ГВКГ им. Н. Н. Бурденко Минобороны России, Москва
**** Семейная медицинская клиника «Детство плюс», Зеленоград
# «Медицинская клиника В. Морозова», Зеленоград
## ГБУЗ ГП № 201 филиал № 2, Зеленоград
### МБУЗ ГБ № 2, Королев
#### МЦ «Звезда», Казань
& МЦ «Будь здоров», Казань
&& МЦ «Современные медицинские технологии», Санкт-Петербург
&&& ГАУЗ ЯО ПК № 2 КБ № 9, Ярославль
&&&& ГБКУЗ ЯО ГБ им. Н. А. Семашко, Ярославль
@ ООО «Городская больница № 41», Екатеринбург
@@ ООО «КЛДЦ», Томск
@@@ КГБУЗ КМКБ № 20 им. И. С. Берзона, Красноярск
@@@@ МБУЗ «Городская поликлиника № 11», Краснодар
Эффективность масляной кислоты и инулина у больных синдромом раздраженного кишечника: результаты многоцентрового исследования/ С. В. Левченко, И. А. Комиссаренко, А. А. Голохвастова, Е. В. Мороз, Л. Н. Павлова, Л. И. Лесняк, Т. М. Назаркина, Ю. В. Сергеева, Н. Э. Белянская, А. М. Фазылзянов, Л. И. Володавчик, О. Ю. Мищерина, Е. Н. Борисова, Д. А. Титов, В. С. Петракова, Н. Л. Гигилева, Т. Е. Раменская
Для цитирования: Лечащий врач № 2/2018; Номера страниц в выпуске: 53-60
Теги: масляная кислота, инулин, абдоминальная боль
Повышение эффективности терапии пациентов с заболеваниями печени на фоне дисбиоза кишечника короткоцепочечными жирными кислотами
Пребиотик, содержащий масляную кислоту и инулин, проявил себя как средство с многогранной клинической эффективностью. В составе комплексной терапии способствует улучшению результатов лечения заболеваний органов пищеварения, в том числе печени, и коррекции
Prebiotic, which contains butyric acid and inulin, appeared to be a medication with versatile clinical effect. In the composition of complex therapy it contributes to an improvement in the results of treating the diseases of digestive apparatus, including hepatic ones, and of dysbiosis of intestine.
В настоящее время известно, что на состояние микробиоценоза кишечника влияют различные факторы, среди которых заболевания желудочно-кишечного тракта, в том числе хронические заболевания печени (ХЗП) [4, 8, 9, 12].
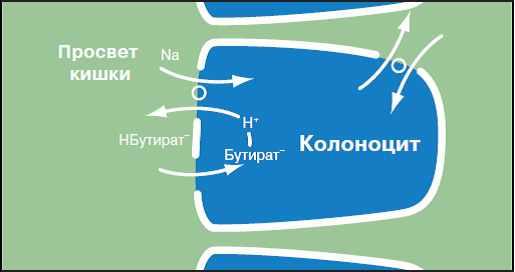
Эти ЛЖК (уксусная, пропионовая, масляная) являются важнейшими регуляторами водного, электролитного и кислотно-щелочного балансов. КЦЖК — монокарбоновые кислоты с длиной цепи до 8 атомов углерода образуются в результате анаэробной деятельности микроорганизмов толстой кишки, а также углеводного, липидного метаболизма в печени и других тканях (рис. 1, 2). В присутствии этих кислот тормозится развитие условно-патогенных штаммов, которые в большинстве своем обладают протеолитическим типом метаболизма. Подавление протеолитических штаммов сопровождается угнетением гнилостных процессов и подавлением образования аммиака, ароматических аминов, сульфидов, эндогенных канцерогенов [16]. Пропионовая кислота транспортируется в печень и включается в процесс гликонеогенеза, а уксусная поступает в ткани в качестве энергетического субстрата. Основная функция масляной кислоты — снабжение энергией клеток слизистой оболочки толстой кишки и поддержание их основных функций. Существуют два физиологических пути поставки энергетических субстратов для колоноцита: 30% энергетических нужд обеспечивается через системную циркуляцию глюкозы, 70% энергетической потребности удовлетворяется КЦЖК, главным образом бутиратом. На сегодняшний день доказано, что роль масляной кислоты не исчерпывается ее ролью как энергетического источника для колоноцитов, а заключается в регуляции многих других метаболических и сигнальных процессов в кишечнике [1]. Благодаря выработке жирных кислот происходит регуляция рН внутрикишечного содержимого и обеспечивается колонизационная резистентность. Кроме того, КЦЖК принимают участие в регуляции кишечной моторики, осуществляют дезинтоксикационную функцию за счет выведения продуктов метаболизма белков [18]. Доказана их роль в энергообеспечении эпителиальных тканей, в процессах роста и дифференцировки колоноцитов, поставки субстратов гликонеогенеза, поддержании ионного и газового обменов, активации местного и системного иммунитета и многом другом [5]. Выполнение перечисленных и многих других метаболических функций возможно лишь в том случае, если нормальная микрофлора в полной мере обеспечена необходимыми для ее роста и развития нутриентами.
В макроорганизме КЦЖК находятся как в адгезированном к поверхностям состоянии, так и в виде свободных кислот. Исследование антагонизма в отношении кишечных бактерий показало, что рост 14 из 15 исследованных видов микроорганизмов ингибировался исключительно за счет эффекта ЛЖК. Для проявления антимикробного действия этих кислот определяющим моментом являлось рН смеси, поскольку при нейтральной реакции происходила диссоциация кислот и снятие их антимикробного действия, в то время как в присутствии масляной кислоты при рН 6,0 происходила быстрая гибель сальмонелл. Помимо масляной антимикробным действием в отношении аэробных бактерий обладают также пропионовая, уксусная, молочная и другие органические кислоты, образующиеся в процессе анаэробного метаболизма. Антимикробный эффект ЛЖК более выражен в отношении псевдомонад, чем грамотрицательных энтеробактерий; отмечена четкая корреляция концентрации ЛЖК в кишечном содержимом с численностью популяций клебсиелл, протеев и других потенциально патогенных энтеробактерий [9, 10, 12].
Микрофлора желудочно-кишечного тракта выполняет ряд метаболических функций, среди которых особая роль отводится поддержанию колонизационной резистентности. Нарушение колонизационной резистентности можно считать одним из наиболее вероятных пусковых факторов различных заболеваний, в первую очередь печени, так как после всасывания в кишечнике всего ферментированного многообразия антигенов, гаптенов, питательных и биологически активных веществ поступает именно в печень. При манифестации патологии какого-либо органа трудно выделить снижение колонизационной резистентности кишечника в самостоятельное патогенетическое звено, так как различные метаболические нарушения объединяются в единый дисметаболический процесс [14, 15].
Кратковременные изменения соотношения нормальной микрофлоры пищеварительного тракта называют дисбактериальными реакциями, а стойкие — дисбиозом или дисбактериозом, хотя более правильно (и это согласуется с мировой практикой зарубежных исследователей) такие изменения эндоэкологии человека называть нарушениями микробиоценозов слизистых желудочно-кишечного тракта с клиническими или другими симптомами проявлений или без них.
У больных хроническими заболеваниями печени нарушения состава нормальной кишечной микрофлоры выявляются практически в 100% случаев, причем тяжесть клинических проявлений заболевания нередко прямо связывают с выраженностью изменений микроэкологии кишечника [2, 4, 12, 19]. Кишечная микрофлора и печень являются основными системами, при взаимодействии которых осуществляются процессы детоксикации организма. Микробиота в составе биопленки первой вступает в контакт со всеми субстанциями, поступающими в организм с пищей, водой или воздухом атмосферы [6, 7]. Она трансформирует химические вещества в нетоксические конечные продукты либо в промежуточные соединения, легко разрушаемые в печени и удаляемые из организма. Нарушение взаимодействия печени и кишечника приводит к взаимным функциональным и структурным изменениям в них самих и в организме в целом. Вследствие этого гепатоэнтеральную регуляцию различных органических и неорганических соединений можно без преувеличения причислить к кардинальным гомеостатическим механизмам. Сниженная детоксикационная функция микрофлоры при дисбиозе кишечника увеличивает нагрузку на ферментативные системы печени, что способствует возникновению в ней метаболических и структурных изменений. Обсемененность кишечника условно-патогенной и патогенной флорой у больных хроническими заболеваниями печени ускоряет нарушение пристеночного пищеварения, тормозит синтез витаминов группы В, нарушает гепатоэнтеральную циркуляцию с образованием токсичных веществ, повышает проницаемость эпителия стенок кишечника для бактерий, токсических продуктов, микро- и макромолекул. Иными словами, возникает порочный круг, который поддерживает взаимоотягощающее поражение как кишечника, так и печени. В то же время нарушения процессов синтеза и экскреции компонентов желчи при заболеваниях печени могут привести к нарушению качественного и количественного состава микробиоты кишечника и в конечном итоге к нарушениям функционирования внутренних органов и развитию поливалентных клинических проявлений развития внутренней микробной дисгармонии.
Сложность патогенеза, этапное включение отдельных патологических факторов при развитии того или иного клинико-лабораторного синдрома заболевания, разнонаправленные изменения со стороны углеводного, липидного, белкового обмена организма человека, роли иммунной системы существенно затрудняют диагностику и адекватную фармакологическую коррекцию ХЗП. Несмотря на достижения в изучении этиологии и патогенеза ХЗП, вопросы их лечения на современном этапе окончательно не решены. При этом клинические проявления дисбиоза кишечника выявляются у большинства больных с патологией гепатобилиарной системы, причем тяжесть течения ХЗП не всегда коррелирует с выраженностью нарушений микроэкологии кишечника [8, 9, 12].
В многочисленных клинических исследованиях показано, что метаболические нарушения в печени, нередко ассоциированные с нарушениями микробиоценозов кишечника, включают в себя как печеночные, так и кишечные звенья патогенеза. В формировании стеатоза и стеатогепатита выделяют экзогенные факторы риска — избыточное поступление в гепатоцит из кишечника продуктов гидролиза липидов (жирных кислот), глюкозы, фруктозы, галактозы, алкоголя, и эндогенные — повышение концентрации и нарушение окисления жирных кислот в гепатоците, образующихся при липолизе периферического жира, который усиливается при дефиците или снижении тканевой чувствительности к инсулину, накопление в гепатоцитах триглицеридов, относительный или абсолютный дефицит апопротеинов В, компонентов комплемента С1–С3. Трансформация стеатоза в стеатогепатит обусловлена: повышением продукции провоспалительного цитокина ФНО-альфа жировой тканью, увеличением концентрации свободных жирных кислот, которые оказывают прямой повреждающий эффект на мембраны гепатоцитов и активирует цитохром Р450–2Е1 с повышением перекисного окисления липидов, накоплением реактивных форм кислорода (оксидативный стресс) и образованием избыточного количества высокотоксичных ксенобиотиков. Существенное значение в трансформации стеатоза в стеатогепатит играет наличие избыточного бактериального роста в кишечнике [10, 12, 13]. Так, по результатам водородного дыхательного теста у 50–75% таких больных выявляют избыточную бактериальную пролиферацию в тонкой кишке. Максимальная выраженность роста бактерий отмечается у больных неалкогольным стеатогепатитом с исходом в цирроз печени.
Терапия дефицита КЦЖК при хронических заболеваниях печени
Изменение микрофлоры кишечника при хронических заболеваниях печени сопровождается нарушением процессов ферментации КЦЖК, что приводит к изменению их состава и концентрации в просвете. В частности, недостаток масляной кислоты приводит к структурным и функциональным изменениям на уровне колоноцита и организма в целом. В связи с этим разработан ряд лечебных мероприятий по коррекции дефицита жирных кислот с короткой цепью: назначение препаратов пробиотической группы или применение препаратов пребиотической группы.
Пробиотики в своем составе содержат микроорганизмы, участвующие в синтезе КЦЖК. Монотерапия пробиотиками в лечебной практике имеет ряд недостатков. Пробиотики не всегда могут быстро обеспечить восстановление и поддержание оптимального состояния кишечного микробиоценоза; инактивируются под действием желудочного сока, желчи, ферментов; могут воздействовать лишь на отдельные микробиоценозы; часто имеют невысокую исходную концентрацию микроорганизмов в назначаемых препаратах из-за нарушения условий их хранения. Наряду с пробиотиками и для потенцирования их активности используются для коррекции дефицита КЦЖК и пребиотики. Пребиотики способны при правильном назначении селективно стимулировать рост и/или размножение, а также метаболическую активность одного вида или определенной группы микроорганизмов собственной микрофлоры хозяина.
Пребиотическим эффектом обладают: пищевые волокна (Мукофальк); полисахариды (инулин, пектины, декстрин); олигосахариды (лактитол, лактулоза, фруктоолигосахариды, галактоолигосахариды); моносахариды (ксилит, рафиноза); растительные и микробные экстракты (дрожжевой, морковный, картофельный, кукурузный, рисовый, тыквенный, чесночный); аминокислоты (валин, аргинин, глутаминовая кислота); антиоксиданты (витамины А, С, Е, каротиноиды, соли селена); ненасыщенные жирные кислоты (эйкозапентаеновая кислота); экстракты различных водорослей и пребиотические комплексы (Флоролакт).
Механизм действия пребиотиков обусловлен тем, что они являются пищей для сахаролитической флоры, к которой относят облигатные штаммы бифидо- и лактобактерий и молочнокислых стрептококков. В толстой кишке пребиотики служат дополнительным «топливом» для интенсификации естественных процессов ферментации, которые были нарушены в результате заболевания. Образовавшиеся в результате этого летучие жирные кислоты: масляная, уксусная и пропионовая оказывают положительные клинические эффекты, которые описаны выше. Пребиотики, в отличие от пробиотиков, не изменяют свою активность при воздействии агрессивных сред пищеварительной системы, селективно стимулируют рост собственной эндогенной микрофлоры и являются лечебным энергетическим субстратом для нарушенной заболеванием собственной микрофлоры хозяина [11].
Пребиотики по лечебным воздействиям обеспечивают более стойкий клинико-бактериологический эффект. Иными словами, про- и пребиотики как лечебные препараты не до конца компенсируют нарушенные патологией звенья ферментативных процессов синтеза КЦЖК, а значит, и их терапевтические эффекты.
В России с 2011 года зарегистрирован и широко применяется для лечения ряда заболеваний ЖКТ препарат Закофальк. В его состав входит масляная кислота и инулин в дозе по 250 мг, которые помещены в полимерную мультиматриксную капсулу NMX.
Масляная кислота в норме образуется в толстой кишке в результате расщепления нормальной микрофлорой кишки неперевариваемых углеводов, поступающих вместе с пищей. Основная функция масляной кислоты — снабжение энергией клеток слизистой оболочки толстой кишки и поддержание их в здоровом функциональном состоянии.
Инулин является растворимым пищевым волокном, которое создает питательную среду для микрофлоры кишечника, тем самым стимулирует рост полезных бактерий (пребиотическое действие). Также в результате метаболизма инулина бактериями кишки образуется эндогенная масляная кислота.
Нами на кафедре внутренних болезней и нефрологии СЗГМУ им. И. И. Мечникова было проведено исследование Закофалька. Обследовано 32 пациента, средний возраст которых составил 58,24 ± 10,8 года. Основную группу (ОГ) составили 22 пациента, дополнительно получающие Закофальк с целью коррекции микрофлоры кишечника. Группу сравнения (ГС) составили 10 пациентов с ХЗП. Группы были сопоставимы по полу, возрасту, этиологической структуре, тяжести и степени активности патологического процесса. Распределение больных в зависимости от нозологии: 16 пациентов с неалкогольной жировой болезнью печени (НАЖБП) на стадии стеатогепатита (50%), с перекрестным синдромом (ПС) (первичный билиарный цирроз/аутоиммунный гепатит) 4 пациента (12,5%), с хроническим вирусным гепатитом В (ХВГВ) — 4 пациента (12,5%), хроническим вирусным гепатитом С (ХВГС) — 6 пациентов (18,8%), криптогенным гепатитом (КГ) — 2 пациента (6,2%).
Пациентам обеих групп назначался двухнедельный курс инфузионной терапии, включающей глюкозу 5% раствор, — ежедневно внутривенно капельно — 500,0, тиамина бромид (витамин В1) 3% раствор — ежедневно внутримышечно — 2,0, пиридоксина гидрохлорид (витамин В6) 5% раствор — ежедневно внутримышечно — 2,0, аскорбиновую кислоту (витамин С) 5% раствор — ежедневно внутривенно струйно — 5,0. Внутрь назначался гепатопротектор, по стандартной схеме в течение 4 недель.
Пациенты основной группы помимо традиционной терапии дополнительно получали Закофальк по 1 капсуле 2 раза в день во время еды в течение 1 месяца.
Для оценки эффективности изучалась динамика жалоб, объективного статуса пациентов, биохимических и клинических анализов крови, уровень нарушенного сознания (тест связи чисел (ТСЧ)), качество жизни, исследования кишечного микробиоценоза, уровень фекального кальпротектина.
Полученные результаты
До лечения все пациенты (100%) предъявляли жалобы на астеновегетативный синдром, нарушение стула, боли в животе, в области пупка или по ходу толстой кишки, которые имели тянущий, ноющий характер, реже — схваткообразный или колющий. Из них у 19 пациентов (59,3%) до лечения отмечалась склонность к запорам — стул 4–5 раз в неделю; у 8 пациентов (25%) — отмечались эпизоды непоследовательной диареи — стул 1–2 раза в сутки. У 5 пациентов (16,7%) отмечалось чередование поносов и запоров. Практически все пациенты (97,7%) отмечали вздутие живота, метеоризм, урчание.
Установлено, что через 5–7 дней от начала приема Закофалька отмечалась положительная клиническая динамика: уменьшение астенического синдрома и диспепсического синдрома, купирование либо смягчение метеоризма, нормализация частоты и регулярности стула отмечена у 13 (72%) больных. Однако у 3 пациентов отмечалась медленная нормализация нарушения стула, в связи с чем нами было рекомендовано увеличение дозы Закофалька до 4–6 таблеток в сутки. В результате чего у всех больных основной группы через 2 недели от начала терапии отмечалось улучшение процесса дефекации — появление более мягкого стула, уменьшение натуживания при дефекации у лиц со склонностью к констипации и уменьшение частоты эпизодов диареи у пациентов со склонностью к послаблениям. Боли в животе регрессировали у 19 пациентов (59%), у остальных значительно уменьшилась их интенсивность и частота. Ощущение вздутия полностью прошло у 15 (47%) больных, у 7 (22%) пациентов интенсивность вздутия уменьшилась (рис. 3).
В группе сравнения в процессе лечения интенсивность болей в животе уменьшалась у 7 пациентов (22%), вздутие живота сохранялось у 4 (12,5%), нормализация стула отмечалась у 1 пациента (3,1%).
1. Динамика показателей крови у пациентов с хроническими заболеваниями печени с дисбиозом толстой кишки на фоне приема Закофалька
Через 1 месяц на фоне приема Закофалька у больных ХЗП отмечалось более выраженное снижение активности ферментов аланинаминотрансферазы (АЛТ), аспартатаминотрансферазы (АСТ), щелочной фосфатазы (ЩФ) и содержания билирубина и холестерина, по сравнению с контрольной группой. Тогда как выраженных изменений уровня общего белка при приеме Закофалька не наблюдалось. В группе контроля достоверных различий не было получено практически ни по одному показателю (табл.).
2. Динамика количественных и качественных изменений состава микрофлоры у пациентов с хроническими заболеваниями печени до и после проведения терапии Закофальком
Бактериологическое исследование испражнений на дисбиоз проводилось до лечения и повторно всем пациентам на 31-й день лечения.
Было установлено, что нарушения кишечного микробиоценоза (КМ) выявлялись у всех обследованных. При этом дисбиоз 1-й степени — у 9 человек (28%), 2-й степени — у 14 человек (43,8%), 3-й степени — у 8 человек (25%), 4-й степени — у 1 человека (3,2%) (рис. 4).
У пациентов группы сравнения картина была несколько иной — как и в основной группе до лечения, отмечалось снижение представителей нормальной микрофлоры толстой кишки и рост условно-патогенной, но после проведенного лечения уровень показателей количественного и качественного состава микрофлоры толстой кишки практически не изменился. Отмечалась тенденция к увеличению количества условно-патогенных штаммов.
3. Динамика иммунологических показателей у пациентов с хроническими заболеваниями печени с дисбиозом толстой кишки на фоне приема Закофалька
Выявлено положительное влияние на состояние иммунного статуса у 82% больных, получавших Закофальк в течение 1 месяца. Отмечена тенденция к снижению содержания в сыворотке провоспалительных цитокинов IL-1-бета, IL-8 и незначительное увеличение противовоспалительного цитокина IL-4, IL-10 (рис. 6).
Кроме того, отмечается снижение показателей IL-1-альфа, IL-6, IL-8, ФНО-альфа в спонтанной, индуцированной продукции и содержание в сыворотке (рис. 7).
4. Динамика печеночной энцефалопатии у пациентов с хроническими заболеваниями печени с дисбиозом толстой кишки на фоне приема Закофалька
На фоне приема Закофалька у больных ХЗП отмечалось более выраженное снижение проявлений печеночной энцефалопатии (ПЭ). Так, время, необходимое для выполнения теста связи чисел на цифровую последовательность у всех больных основной группы (ОГ) уменьшился: ТСЧ от 51 ± 4 сек до 37 ± 2 сек (р 0,05) ТСЧ с 57 ± 4 сек до 47 ± 3 сек. При этом у пациентов в ОГ отмечалась достоверная корреляция ТСЧ и количества лактозонегативной кишечной палочки и грибов рода Candida r = 0,7 (р 0,05) и достиг 141,1 ± 32,4 мг/л, различия между показателями групп достоверны (р
Е. А. Чихачева*
П. В. Селиверстов*, кандидат медицинских наук
Н. П. Ерофеев**, доктор медицинских наук, профессор
В. П. Добрица*, доктор медицинских наук, профессор
В. Г. Радченко*, доктор медицинских наук, профессор
*ГБОУ ВПО СЗГМУ им. И. И. Мечникова МЗ РФ,
**ГБОУ ВПО СПбГУ, Санкт-Петербург

.png)
.gif)
.gif)
.gif)
.gif)
_575.gif)
.gif)