Медиализация бугристости большеберцовой кости что это
Медиализация бугристости большеберцовой кости что это
а) Стабильность бедренно-надколенникового сустава обеспечивается динамическими и пассивными мягкотканными, а также костными структурами:
• Статическими мягкотканными стабилизаторами считаются медиальный комплекс, включающий медиальную бедренно-надколенниковую связку, связку между сухожилием медиальной головки четырехглавой мышцы и бедром и медиальный удерживатель надколенника, а также аналогичные латеральные структуры
• Динамическими мягкотканными стабилизаторами являются четырехглавая мышца, которая прикрепляется к верхнемедиальной и верхнелатеральной поверхности надколенника
б) Первичным стабилизирующим фактором является геометрия суставных поверхностей, в частности медиального и латерального гребней блока мыщелка бедра, за счет которых надколенник сохраняет центральное положение при сгибании коленного сустава
в) На эти местные анатомические особенности оказывает влияние ось конечности в целом, обеспечивающая необходимые угловые и ротационные взаимодействия, способствующие стабилизации надколенника
г) Квадрицепс-угол (Q-угол) — это угол, образованный векторами движения сухожилия надколенника и четырехглавой мышцы в положении полного разгибания коленного сустава. Чем больше значение этого угла, тем сильней тенденция к латеральному смещению надколенника и выше вероятность развития нестабильности надколенника
д) Медиализация бугристости большеберцовой кости уменьшает Q-угол и тем самым снижает вероятность латерального вывиха надколенника
е) В результате взаимодействия сил, возникающих в результате натяжения сухожилия надколенника и сокращения четырехглавой мышцы, возникает значительная результирующая сила, вектор которой направлен назад
ж) Перемещение бугристости большеберцовой кости вперед изменяет положение сухожилия надколенника в сагиттальной плоскости и уменьшает силу контактного взаимодействия в бедренно-надколенниковом суставе при любом угле сгибания в коленном суставе
з) Антеромедиализация бугристости большеберцовой кости основана на применении обеих описанных механических концепций с целью уменьшить тенденцию к латеральному вывиху надколенника, снизить контактные нагрузки в бедренно-надколенниковом сочленении и относительно разгрузить нижний полюс и латеральную фасетку надколенника
и) Спорные вопросы при выборе показаний:
• Дистальные реконструктивные вмешательства могут быть весьма эффективным инструментом у пациентов с рецидивирующей нестабильностью надколенника и костными аномалиями. Клинические эффекты в отношении купирования болевого синдрома у пациентов с пателлофеморальным артрозом или болезненными деформациями являются менее предсказуемыми
Обследование и лучевая диагностика перед остеотомией бугристости большеберцовой кости (антеромедиализацией и дистализацией)
а) Клиническое обследование начинается со стандартной оценки оси конечности, походки, объема движений в коленном суставе, стабильности крестообразных и коллатеральных связок:
• Положение надколенника оценивается путем измерения квадрицепс-угла (Q-yma)
• Тест наклона надколенника используется для оценки натяжения удерживателей надколенника
• Тест скольжения надколенника позволяет оценить состоятельность МБНС
• Симптом предчувствия вывиха надколенника свидетельствует о его нестабильности: пассивное наружное смещение надколенника приводит либо к появлению у пациента ощущения, что надколенник вот-вот вывихнется, либо к его вывиху
• Антеверсию шейки бедра оценивают путем измерения и сравнения ротации бедра в тазобедренном суставе
• Трекинг надколенника оценивают, попросив пациента активно разогнуть согнутую в коленном суставе голень. У пациентов с выраженным малтрекингом надколенника будет виден положительным симптом «J», т. е. соскальзывание надколенника кнаружи. Обычно это происходит в положении терминального разгибания, когда латеральный гребень блока бедра не может препятствовать латеральному смещению надколенника
б) Стандартное рентгенологическое обследование включает рентгенограммы в прямой (переднезадней) проекции, в туннельной проекции, в боковой проекции при сгибании до 30° и аксиальных проекциях при сгибании 30° и 45°
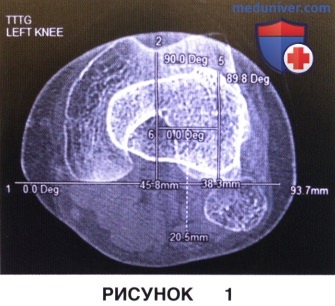
в) Компьютерная томография используется для оценки подвывиха и наклона надколенника, а также морфологии блока мыщелка бедра (латеральный блоковый гребень) и количественной оценки необходимой латерализации бугристости большеберцовой кости, для чего используется такой параметр, как расстояние между бугристостью и блоковой бороздой
г) Динамическая КТ, если возможно проведение такого исследования, позволяет оценить характер имеющегося малтрекинга надколенника
д) Магнитно-резонансная томография позволяет увидеть внутрикостные кровоизлияния, хондральные повреждения, сопутствующую патологию менисков и связок коленного сустава.
Хирургическая анатомия
а) Сухожилие надколенника прикрепляется к проксимальной части большеберцовой кости в области ее бугристости
б) В области проксимального межберцового сочленения есть риск ятрогенного повреждения передней большеберцовой артерии и глубокого малоберцового нерва
в) Подколенная артерия и вена проходят вдоль задней поверхности проксимального отдела большеберцовой кости, поэтому существует риск их перфорации бикорти-кальными винтами в случае, если они будут слишком длинными
г) Кпереди от подколенной мышцы и непосредственно на задней поверхности большеберцовой кости может располагаться аберрантная передняя большеберцовая артерия. Она наблюдается примерно у 1% пациентов и может быть при этой операции повреждена.
Положение пациента
а) Операция выполняется в положении пациента на спине
б) Во время артроскопического этапа операции возможно использование вертикального упора для бедра, который затем можно удалить.
в) Ошибки укладки пациента
г) Ошибки укладки пациента:
• При антеромедиализации бугристости большеберцовой кости риск послеоперационного перелома выше по сравнению с изолированной медиализацией
д) Нюансы техники:
• Валик под дистальной частью бедра оптимизирует доступ к коленному суставу. Если вы используете такой валик, он должен располагаться выше уровня суставной щели, чтобы сосудисто-нервные образования отдалялись от большеберцовой кости и не были скомпрометированы при введении фиксирующих винтов
е) Спорные вопросы техники:
• Антериоризация бугристости уменьшает контактные нагрузки в дистальной части бедренно-надколенникового сустава, однако увеличивает нагрузки в его проксимальной части, поэтому она относительно противопоказана при обширных хондральных повреждениях проксимальной части надколенника
Редактор: Искандер Милевски. Дата публикации: 2.4.2020
Медиализация бугристости большеберцовой кости что это
Порты и доступы:
а) Операция начинается с диагностической артроскопии с использованием стандартных переднемедиального и переднелатерального портов, в ходе которой выявляется другая возможная внутрисуставная патология коленного сустава, например, свободные внутрисуставные тела или патология менисков. Артроскопически оценивается трекинг надколенника
б) Оценивается локализация и степень хондрального повреждения. В некоторых случаях может быть необходим дебридмент хряща или микрофрактуринг
в) На основании локализации и степени хондрального повреждения принимается решение о медиализации или антеромедиализации бугристости
г) У пациентов с пателлофеморальным артрозом и отсутствием нестабильности может быть выполнена изолированная антериоризация бугристости.
Техника операции 1: Антеромедиализация
1 этап:
а) На коже маркируются необходимые ориентиры в области коленного сустава: надколенник, сухожилие надколенника и бугристость большеберцовой кости
б) Голень обескровливается резиновым бинтом, после чего раздувается турникет
в) Выполняется разрез кожи от нижнелатерального порта до точки, расположенной сразу латеральнее переднего гребня большеберцовой кости на 6 см дистальнее бугристости большеберцовой кости (рис. 2). В пределах доступа тупо и остро обнажается бугристость большеберцовой кости
г) Обнажается передний большеберцовый гребень, внутренний и наружный края сухожилия надколенника (рис. 3)
д) Нюансы 1 этапа:
• Если на основании клинических и рентгенологических признаков установлено избыточное натяжение латерального удерживателя надколенника, выполняется его релиз или удлинение
е) Ошибки 1 этапа:
• Кончик ножниц направляется в сторону от латеральной границы сухожилия надколенника для уменьшения риска пересечения сухожилия латеральной широкой мышцы

2 этап:
а) При необходимости релиз латерального удерживателя надколенника выполняется остро изогнутыми ножницами, которые направляются в сторону от надколенника (рис. 4). Латеральный релиз начинается на уровне нижнелатерального порта и продолжается проксимально до уровня верхненаружного края надколенника. Капсула коленного сустава оставляется интактной
б) Медиальный и латеральный края разреза удерживателя интенсивно коагулируются с тем, чтобы минимизировать риск формирования послеоперационной гематомы (рис. 5)
в) Нюансы 2 этапа операции:
• Мышцы переднего футляра голени отслаиваются от большеберцовой кости единым блоком с помощью скальпеля и периостального элеватора, что упрощает их рефиксацию в конце операции
г) Спорные вопросы 2 этапа операции:
• Релиз латерального удерживателя надколенника показан только при избыточном натяжении удерживателя
• Некоторые хирурги для снижения риска послеоперационной медиальной нестабильности надколенника отдают предпочтение удлинению латерального удерживателя
3 этап:
а) Мышцы переднего футляра голени остро отсекаются от передненаружного края большеберцовой кости, метафизарной части и далее вниз в пределах кожного доступа (рис. 6)
б) Медиальная зона предполагаемой остеотомии маркируется остро скальпелем и надкостница мобилизуется вдоль медиального края гребня большеберцовой кости, начиная от внутренней границы сухожилия надколенника и следуя до дистального конца предполагаемой остеотомии (рис. 7)
в) Медиальнее этого разреза надкостница мобилизуется остро, за счет чего формируется пространство, заполняемое костью по окончании основного этапа операции
г) Нюансы 3 этапа операции:
• Степень антериоризации определяется углом, под которым вводятся сверла со стороны переднемедиальной поверхности большеберцовой кости в заднелатеральном направлении
• Если планируется изолированная медиализация или антериоризация, сверла проводятся под углом 0°, т.е. параллельно полу
• Правильное размещение ретракторов позволяет предотвратить повреждение мягких тканей/сосудисто-нервных пучков
д) Ошибки 3 этапа операции:
• Угол проведения сверл не должен превышать 60°, в противном случае при остеотомии будет повреждена заднелатеральная кортикальная пластинка большеберцовой кости, что чревато переломом большеберцовой кости в послеоперационном периоде
4 этап:
а) Со стороны переднемедиальной поверхности большеберцовой кости в заднелатеральном направлении под необходимым углом, перпендикулярно длинной оси большеберцовой кости и начиная сразу проксимальнее прикрепления сухожилия надколенника проводятся несколько 2,5-мм сверл (рис. 8)
б) Зона остеотомии сужается кпереди в направлении переднего большеберцового гребня
в) Каждое следующее сверло проводится параллельно и примерно на расстоянии 1 см от предыдущего (рис. 9)
5 этап:
а) Наружная кортикальная пластинка пересекается между сверлами 1-см изогнутым остеотомом (рис. 10)
б) Медиальная кортикальная пластинка также пересекается между сверлами 1-см прямым остеотомом (рис. 11)
в) Каждое последующее сверло после этого извлекается, и медиальная остеотомия завершается 1,5-см прямым остеотомом (рис. 12)
г) Поперечная часть остеотомии завершается 1-см прямым остеотомом в поперечном направлении со стороны переднемедиальной поверхности большеберцовой кости в заднелатеральном направлении параллельно самому проксимальному сверлу. Эта часть остеотомии должна располагаться сразу проксимальнее области прикрепления сухожилия надколенника (рис. 13)
д) С медиальной стороны остеотомия завершается 2,5-см прямым остеотомом (рис. 14)
е) Остеотомированная бугристость аккуратно смещается со стороны латеральной поверхности вперед и медиально (рис. 15). Медленное, но сильное давление на бугристость обеспечивает возможность ее пластической деформации, при которой дистальный периостальный мостик остается интактным
ж) Если планируется изолированная антериоризация бугристости, она аккуратно приподнимается кпереди, а проксимальная часть образовавшегося пространства заполняется костным материалом
з) Инструментарий и импланты 5 этапа:
• При этой технике применяется набор из восьми 2,5-мм сверл.
и) Нюансы 5 этапа операции:
• При поперечной остеотомии необходимо защитить сухожилие надколенника ретрактором
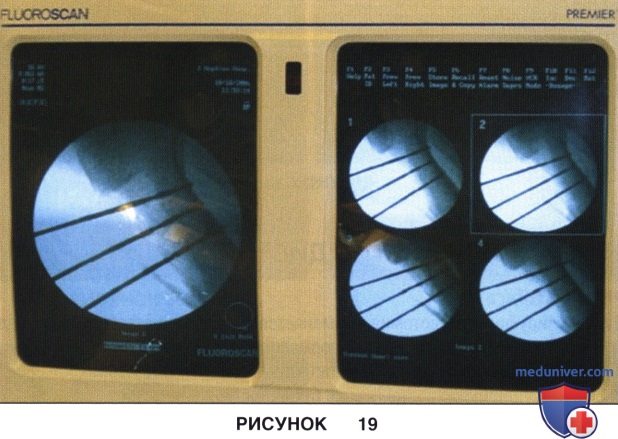
• Адекватность длины и расположения сверл и винтов оценивают флюороскопически при внутренней и наружной ротации большеберцовой кости
к) Спорные вопросы 5 этапа:
• Альтернативой сверлам и остеотомам является специализированный направитель и осциллирующая пила


6 этап:
а) По достижении желаемого смещения бугристости большеберцовой кости через проксимальную часть ее в направлении спереди назад проводится 2,5-мм сверло. Затем через бугристость проводятся еще два сверла (рис. 16)
б) После такой предварительной фиксации оценивается подвижность коленного сустава и восстановление желаемого трекинга надколенника
в) Фиксация завершается 3,5-мм кортикальными винтами (рис. 17), которые вводятся бикортикально, передняя кортикальная пластинка рассверливается 3,5-мм сверлом, для того чтобы погрузить в кость головку винта (рис. 18)
г) Ошибки 6 этапа:
• При формировании каналов для винтов сверло должно только чуть перфорировать заднюю кортикальную пластинку и не проникать в глубжележащие мягкие ткани, в противном случае существует риск повреждения заднего сосудисто-нервного пучка. На рис. 19 представлены интраоперационные флюорограммы, подтверждающие правильное расположение сверл
д) Спорные вопросы 6 этапа:
• Во избежание риска пенетрации задней кортикальной стенки и повреждения сосудисто-нервного пучка некоторые авторы рекомендуют фиксировать остеотомию двумя 4,5-мм спонгиозными винтами
• Если одной остеотомии недостаточно для восстановления удовлетворительной стабильности надколенника, возможно одновременное выполнение проксимальных стабилизирующих вмешательств или реконструкции МБНС
7 этап:
а) После промывания раны с помощью костной ложки забирается губчатая кость в области латерального края зоны остеотомии
б) Полученная костная ткань вручную помещается под нависающий медиальный край костной створки (рис. 20)
в) Медиальная надкостница подшивается к медиальному краю створки рассасывающимся шовным материалом 2-0
г) Мышцы переднего футляра голени рефиксируются к наружному краю створки с использованием рассасывающегося шовного материала №0 (рис. 21)
д) В глубине раны можно оставить дренаж, который выводится через верхнелатеральный порт.
е) Ошибки 7 этапа:
• Риск перелома проксимального конца большеберцовой кости возрастает у пациентов, передвигающихся с использованием костылей менее 6 недель. Большинство авторов рекомендуют начинать полную нагрузку на ногу после антеро-медиализации бугристости только при появлении рентгенологических признаков консолидации

Техника операции 2: Дистализация
Показания:
а) Дистализирующая остеотомия применяется в лечении нестабильности надколенника в условиях patella alta для нормализации высоты стояния надколенника:
• Комплексные дистализирующие остеотомии могут включать медиальное или переднемедиальное перемещение бугристости
• Необходимо отметить, что дистализация бугристости большеберцовой кости не показана при отсутствии patella alta, когда она может привести к формированию patella baja
Обследование и лучевая диагностика:
а) Высота стояния надколенника оценивается по рентгенограммам в боковой проекции с использованием нескольких различных рентгенологических параметров:
• Индекс Insall-Salvati описывает соотношение длины сухожилия надколенника с длиной надколенника. Значение индекса более 1,2 считается патологическим
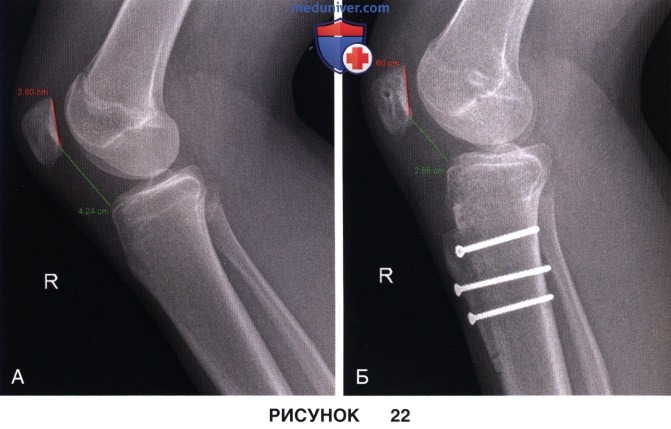
• Индекс Caton-Deschamps рассчитывается путем отношения расстояния от нижнего края суставной поверхности надколенника до передне-верхнего края плато большеберцовой кости к длине суставной поверхности надколенника. При расчете этого индекса не учитывается длина надколенника, поэтому его можно использовать для оценки высоты стояния надколенника после дистализации бугристости большеберцовой кости. В норме индекс не должен превышать 1,3 (рис. 22):
— С тем, чтобы добиться адекватного натяжения сухожилия надколенника, во время проведения обследования коленный сустав должен быть согнут до 30°

1-5 этапы: аналогичны описанным выше для антеромедиализации
6 этап:
а) С помощью осциллирующей пилы дистальная часть сформированной створки бугристости большеберцовой кости пересекается в поперечном направлении (рис. 23). С медиальной стороны остеотомия завершается 2,5-см остеотомом, и образованная створка аккуратно отделяется от оставшейся части большеберцовой кости (рис. 24)
б) Дистальный 1 см створки удаляется пилой. Степень необходимой дистализации выбирается в ходе предоперационного планирования исходя из того, насколько необходимо дистализировать бугристость, чтобы добиться нормальных значений высоты стояния надколенника (рис. 25)
в) Створка бугристости смещается дистально и антеромедиально (рис. 26)
г) Нюансы 6 этапа:
• При выполнении поперечной порции остеотомии под сухожилием надколенника последнее необходимо защитить ретрактором, который заводится под сухожилие
• Адекватность длины и расположения сверл и винтов оценивают флюороскопически при внутренней и наружной ротации большеберцовой кости.
• Следует избегать формирования диастаза в дистальной части остеотомии, в противном случае возможна замедленная консолидация или несращение остеотомии
7 этап:
а) После достижении желаемого смещения бугристости большеберцовой кости через проксимальную ее часть в направлении спереди назад проводится 2,5-мм сверло. Затем через бугристость проводятся еще два сверла (рис. 27)
б) После такой предварительной фиксации оценивается подвижность коленного сустава и восстановление желаемого трекинга надколенника
в) Фиксация завершается 3,5-мм кортикальными винтами, которые вводятся бикортикально, передняя кортикальная пластинка рассверливается 3,5-мм сверлом, для того чтобы погрузить в кость головку винта (рис. 28)
г) Спорные вопросы 7 этапа:
• Во избежание риска пенетрации задней кортикальной стенки и повреждения сосудисто-нервных структур некоторые авторы рекомендуют фиксировать остеотомию двумя 4,5-мм спонгиозными винтами
• Если одной остеотомии недостаточно для восстановления удовлетворительной стабильности надколенника, возможно одновременное выполнение проксимальных стабилизирующих вмешательств или реконструкции МБНС
д) Ошибки 7 этапа:
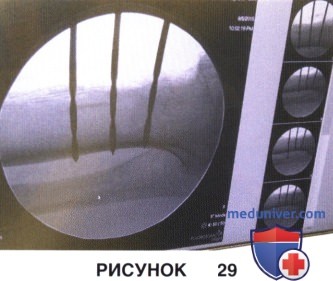
• При формировании каналов для винтов сверло должно только чуть перфорировать заднюю кортикальную пластинку и не проникать в глубжележащие мягкие ткани, в противном случае существует риск повреждения задних сосудисто-нервных структур. На рис. 29 представлены интраоперационные флюорограммы, подтверждающие правильное расположение сверл
8 этап:
а) После промывания раны с помощью костной ложки забирается губчатая кость в области проксимального и латерального края зоны остеотомии
б) Резецированный дистальный фрагмент костной створки помещается в проксимальную часть остеотомии. При необходимости сюда, а также под нависающий медиальный край костной створки можно поместить дополнительный объем костной ткани (рис. 30)
в) Медиальная надкостница подшивается к медиальному краю створки рассасывающимся шовным материалом 2-0
г) Мышцы переднего футляра голени рефиксируются к наружному краю створки с использованием рассасывающегося шовного материала №0 (рис. 31)
д) В глубине раны можно оставить дренаж, который выводится через верхнелатеральный порт.
е) Ошибки 8 этапа:
• Риск перелома проксимального конца большеберцовой кости возрастает у пациентов, передвигающихся с использованием костылей менее 6 недель. Большинство авторов рекомендуют начинать полную нагрузку на ногу после антеромедиализации бугристости только при появлении рентгенологических признаков консолидации


Редактор: Искандер Милевски. Дата публикации: 2.4.2020
Нестабильность надколенника
Антеромедиализация бугристости большеберцовой кости эффективна для лечения нестабильности надколенника
С момента описания остеотомии бугристости большеберцовой кости (антеромедиализации) в 1983 году доктор Джон П. Филкерсон сделал около 1500 подобных операций.
Многочисленные публикации демонстрируют эффективность данной процедуры, включая самую последнюю публикацию доктора Филкерсона с коллегами, показавшую хорошие результаты и отказ от необходимости проведения артропластики при минимальном периоде наблюдения в течение 15 лет. Для достижения таких результатов необходимо оптимизировать траекторию движения надколенника и немного приподнять его, чтобы снизить нагрузку, как это было показано в исследованиях на основе биомеханики в 1990 году.
Теперь, используя 3D-оттиски коленных суставов с диспластическими изменениями, мы видим, что есть еще одна причина, по которой важна антеромедиализация. Измененный блок мыщелка бедра смещается в латеральном направлении, где встречается с латерально смещенным надколенником, открывая гребень блока мыщелка бедра. Надколенник может двигаться вместе с блоком, по неправильной траектории, что может привести к его нестабильности.
Поэтому необходимо позволить надколеннику двигаться медиально с блоком мыщелка бедра, чтобы сустав мог оставаться стабильным как можно дольше, избегая повторных вывихов и оптимизируя контактные нагрузки с помощью дополнительной медиальной реконструкции.
Согласно исследованиям Йельского Университета, доктор Филкерсон вместе с коллегами – Кристин Э. Ю, Дэниел, Р. Куперман, и Кристоферов А. Шнебль установили, что в диспластически измененных коленных суставах надколенник и блок мыщелка бедра конгруэнтны, а надколенник движется вдоль латерального мыщелка с укороченной медиальной суставной фасеткой. Антеромедиализация надколенника у пациентов с латеральным вектором смещения (менее 50% пациентов с рецидивирующей нестабильностью надколенника) должна помочь надколеннику более надежно взаимодействовать с блоком мыщелка бедра, приподнять дистальный полюс, чтобы облегчить дальнейшее взаимодействие поверхностей, а также разгрузить дистальную суставную поверхность надколенника, чтобы свести к минимуму и предотвратить разрушение сустава. Необходимы дальнейшие исследования, связанные с репродукцией суставного хряща.
С помощью трехмерной визуализации изменения видны более подробно и точно, поэтому стоит учитывать, что трохлеопластика должна использоваться далеко не всегда, так как она ухудшает конгруэнтность коленного сустава. В настоящее время основным показанием для трохлеопластики является ее использование в сочетании с медиализацией бугристости большеберцовой кости для того, чтобы сделать более плоским медиальный гребень блока мыщелка бедра (выступ, который может соприкасаться с перемещенным к центру надколенником). Однако, даже такого варианта хирургического вмешательства следует избегать, проводя остеотомию бугристости большеберцовой кости, обходя гребень.
Доктора Фотиос П. Тжумакарис и Джеймс П. Брэдли показали хорошие результаты в своем исследовании у спортсменов, где использовали антеромедиализацию бугристости большеберцовой кости с небольшой латерализацией. В то же время, опираясь на данные 3D- визуализации, стало ясно, почему доктора Лю и Шубин Штейн добились таких прекрасных результатов, используя только реконструкцию медиальной пателлофеморальной связки для лечения пациентов с нестабильностью надколенника, так как у них не было латерального смещения надколенника или необходимости в остеотомии бугристости большеберцовой кости.