Медикаментозная компенсация что это
Что такое гипотиреоз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Курашова О. Н., терапевта со стажем в 27 лет.
Определение болезни. Причины заболевания
Гипотиреоз — это заболевание эндокринной системы, возникающее из-за длительно низкого уровня тиреоидных гормонов, вырабатываемых щитовидной железой, и проблем с их воздействием на организм преимущественно на тканевом уровне.
Ежегодно на каждую тысячу человек приходится 0,6-3,5% заболевших гипотиреозом. [3] [6] [8] Данное нарушение может возникнуть в любом возрасте, но обычно оно возникает у пожилых людей старше 60 лет. [14] Среди новорождённых гипотиреоз встречается в одном случае из 4-5 тысяч.
К факторам риска относятся:
В 80% случаев гипотиреоз связан с поражением защитных сил организма, т. е. аутоиммунным тиреоидитом. Он является ведущей причиной первичного гипотиреоза у взрослых людей. [3]
Риск возникновения аутоиммунного тиреоидита зависит от возраста и пола пациента: у женщин в возрасте 40-50 лет он возникает в 10-15 раз чаще, чем у мужчин. [6] [9]
При аутоиммунном тиреоидите даже на фоне длительной ремиссии функциональное состояние щитовидной железы в разное время может значительно различаться. Так, с возрастом деструктивные изменения в щитовидной железе постепенно нарастают. Этот фактор, а также наличие тиреоидных аутоантител могут спровоцировать переход субклинического (скрытого) гипотиреоза, протекающего на фоне аутоиммунного тиреоидита, в явный. Частота таких случаев составляет около 5 % в год.
Симптомы гипотиреоза
Симптомы гипотиреоза крайне обманчивы, разнообразны и не всегда заметны. Их проявление зависит от степени выраженности заболевания.
К основным клиническим проявлениям относятся: [9] [11] [14]
Патогенез гипотиреоза
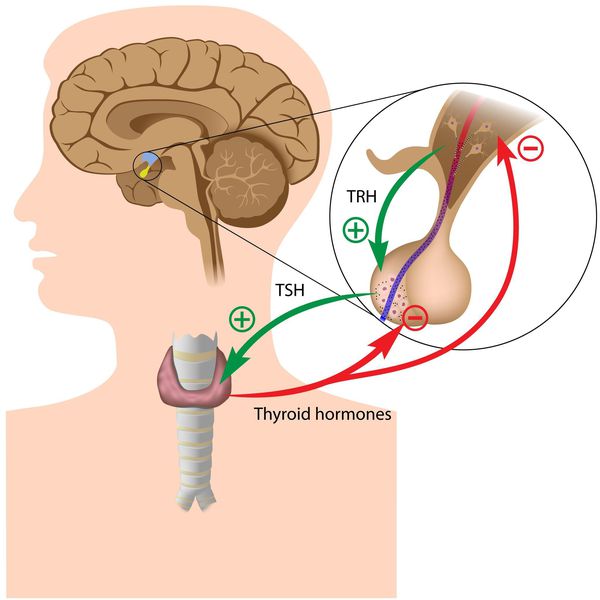
Тиреоидные гормоны, которые вырабатывает щитовидная железа, называются «трийодтиронин» (Т3) и «тироксин» (Т4). Они влияют практически на все процессы, протекающие в организме. Стимулирующее влияние на них оказывает тиреотропный гормон гипофиза (ТТГ).
Синтез тиреоидных гормонов начинается после того, как щитовидная железа захватывает йод. Он является регулятором гормоногенеза и размножения тиреоцитов — клеток эпителия щитовидной железы. Попав в тиреоциты, йодид окисляется до активной формы при помощи тиреопероксидазы — микросомального антигена, к которому образуются антитела, в частности при аутоиммунном тиреоидите. [4] [6] [7] Уровень поступления йода изменяет чувствительность тиреоцитов к воздействию ТТГ, которая усиливается при дефиците йода. [3] [6]
Исходя из этого механизма возникновения гормонов щитовидной железы, патогенетически гипотиреоз делится на три типа:
Первичный гипотиреоз возникает в 80-95% случаев и чаще всего обусловлен нарушениями общей структуры щитовидной железы, которые являются врождёнными или приобретёнными, а также сбоем секреторной функции её клеток.
Вторичный и третичный гипотиреоз возникают в 3-4% случаев. Они связаны с заболеваниями таких участков головного мозга, как аденогипофиз или гипоталамус в результате которых наблюдается стойкая нехватка гормонов щитовидной железы и нарушение секреции ТТГ гипофиза. [4] [6]
Периферический гипотиреоз развивается крайне редко — в 0-1% случаев. Основным фактором его возникновения является резистентность (сопротивляемость) тканей-мишеней (например, мозга, гипофиза, сердца, костей, печени) гормонам Т4 и Т3. [5] [6] [7]
В патогенезе аутоиммунных заболеваний щитовидной железы взаимодействуют генетические и средовые факторы. Однако точная роль тех и других не определена. Ведущее значение в гибели тиреоцитов при этих заболеваниях придают клеточным механизмам, т.е. цитотоксическим эффектам аутореактивных Т- лимфоцитов. [3] [5] Отсутствие при аутоиммунных поражениях щитовидной железы классических признаков гнойного воспаления (боли, отёка и других), обычно сопровождающих массивный некроз ткани, указывает в таких случаях на иной механизм гибели тиреоцитов. В последние годы установлено, что Т-лимфоциты способны вызывать гибель клеток-мишеней не только путём некроза, но в основном путём индукции их разрушения. [3] [5] [7] [9]
Классификация и стадии развития гипотиреоза
В Международной классификации болезней десятого пересмотра выделены две формы гипотиреоза:
Первичный гипотиреоз подразделят на три большие группы:
В последнее время разработана классификация первичного гипотиреоза, которая основывается на выраженности симптомов и результатах гормональных исследований (определяющий показатель — уровень ТТГ). В неё включают:
Осложнения гипотиреоза
Гипотиреоидная кома («спячка») — это угрожающее жизни состояние, которое чаще развивается у пожилых людей, которые долгое время не лечили тяжёлый гипотиреоз, который был у них довольно долгое время. [3] [5] [7] [9]
К основным провоцирующим факторам такого осложнения относят:
Но появление осложнений может вызвать не только отсутствие лечения, но и неграмотная медикаментозная терапия. Например, передозировка лекарствами может привести к избыточному синтезу гормонов щитовидной железы и патологиям со стороны сердечно-сосудистой системы. В связи с этим крайне важно соблюдать все рекомендации врача по лечению заболевания и ни в коем случае не лечиться самостоятельно.
Диагностика гипотиреоза
Диагностика гипотиреоза включает в себя подробный опрос пациента, осмотр и лабораторные исследования.
Так как симптомы гипотиреоза неспецифичны, он может скрываться под масками других заболеваний. Поэтому по проявлениям его иногда можно спутать с железодефицитной анемией, депрессией, аменореей, невритом и другими нарушениями. [15] [16] В связи с этим важную роль в определении гипотиреоза играют лабораторные исследования. Они показаны всем пациентам с нарушениями щитовидной железы и предполагают оценку уровня ТТГ и свободного Т4. [2] [12] Определение уровня Т3 в крови, как правило, не является информативным, так как при первичном гипотиреозе этот показатель находится в норме. [14]
На явное наличие гипотиреоза будет указывать высокий уровень ТТГ и низкий уровень свободного Т4 в крови. При субклиническом гипотиреозе уровень ТТГ также будет повышен, а уровень свободного Т4 будет находиться в пределах нормы.
После того как наличие гипотиреоза подтверждено, при помощи показателя ТТГ также определяется характер заболевания и наличие возможных осложнений. Уровень ТТГ также позволяет в значительном большинстве случаев оценить адекватность проводимой терапии: об этом будет свидетельствовать стойкий уровень ТТГ в крови в пределах нормы. [6] [7] [8]
В достаточно редких случаях проводят пробу с тиреолиберином для оценки аутоиммунных заболеваний щитовидной железы. [6] [9] [15]
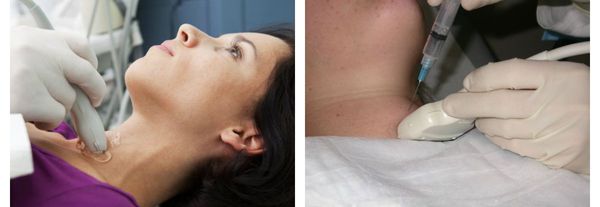
Дополнительные методы диагностики, такие как УЗИ щитовидной железы, сцинтиграфия или пункционная биопсия, используются для уточнения характера и степени выраженности заболевания. [6] [11] [12] [16]
Так как с возрастом учащаются случаи узлового зоба, выраженный шейный кифоз может смещать трахею кзади и вниз, что затрудняет пальпаторную оценку состояния щитовидной железы, в результате чего своевременная диагностика заболевания не проводится. [4] [5] [6] [7] [8]
В связи с тем, что гипотиреоз не всегда проявляет себя, среди населения принято проводить массовую диагностику данного заболевания — скрининг. Так, определение уровня ТТГ позволяет обнаружить первичный гипотиреоз у людей без каких-либо других его проявлений, а также у новорождённых (исследование проводится на 4-5 сутки жизни). При планировании беременности и на ранних её сроках также важно пройти исследование на гипотиреоз. [3] [5] [7] [9]
Лечение гипотиреоза
Цель лечения гипотиреоза — это поддержание уровня ТТГ в пределах 0,5-1,5 мМЕ/л.
Единственным методом лечения является пожизненная заместительная терапия. Начинать её стоит при уровне ТТГ более 10 мЕД/л, высоких титрах антител к ТПО и других показателях. Для этого предпочтительны препараты левотироксина натрия. Его применение противопоказано лишь в случае нелеченого тиреотоксикоза и недостаточности коры надпочечников, остром инфаркте миокарда, аллергии и индивидуальной непереносимости препарата. [16]
Обычно лечение проводится в условиях стационара. Показаниями к госпитализации пациентов с гипотиреозом служат:
Заместительная терапия первичного (манифестного) гипотиреоза показана пожизненно с назначением тироксина в средней дозе 1,6-1,8 мкг/кг. Пациентам с кардиальной патологией доза рассчитывается, исходят из расчёта 0,9 мкг/кг. Стоит отметить, что в связи с уменьшением метаболизма тиреоидных гормонов потребность в них с возрастом снижается. [5] [7] [9]
Дозы тироксина зависят от причин и патогенеза заболевания. Потребность в препарате у людей со спонтанным гипотиреозом выше, чем у пациентов с гипотиреозом, возникшим после хирургического лечения и применения радиоактивного йода.
Уровень ТТГ при диагностике гипотиреоза напрямую связан с оптимальной заместительной дозой тироксина: у большинства женщин она составляет 75-100 мкг, а у мужчин — до 150 мкг в день приёма.
Первый контроль уровня ТТГ после начатого лечения проводят через 2-3 месяца, затем один раз в шесть месяцев (при обязательном условии соблюдения пациентом схемы лечения). [6] [9] [13]
При субклиническом гипотиреозе существует риск развития манифестной формы заболевания со всеми характерными проявлениями. Так, явный гипотиреоз возникает у 20-50% пациентов в течение 4-8 лет, а присутствие антитиреоидных антител увеличивает риск до 80%. [8] [9] [10] Потому людям со скрытым гипотиреозом следует длительно наблюдаться у специалистов.
Проблемы при лечении гипотиреоза
Лечение тироксином безопасно, просто и сравнительно дешево. Но, несмотря на многолетний опыт его использования, при нём всё же могут возникать многие проблемы. Основная из них связана с несоблюдением пациента схемы лечения. Так, одновременное повышение уровней Т4 и ТТГ, по всей вероятности, будет указывать на то, что за несколько дней до визита к врачу пациент не выполнял его назначений.
Снижение эффективности установленной дозы тироксина часто связано с меньшим содержанием гормона в таблетках (например, в непатентованных препаратах) или взаимодействием лекарств при одновременном приёме других препаратов. [9] [13]
Недостаточность дозы также может быть связана с уменьшением всасывания тироксина, нарушением энтеропечёночного кровотока, ускорением кругооборота или выделением гормона с мочой, медленным снижением тиреоидной функции после лечения гипертиреоза.
Существуют и другие особенности и проблемы при лечении гипотиреоза. [6]
Лучшим критерием подбора дозы тироксина при аутоиммунном тиреоидите является исследование ТТГ и свободного Т4. При этом лечение нацелено на компенсацию гипотиреоза благодаря той же заместительной терапии и редукция зоба при помощи супрессивной терапии. [6] [9] Критериями эффективности лечения при этом будут служить:
Назначение препаратов тиреогормонов при аутоиммунном тиреоидите без нарушения функции щитовидной железы нецелесообразно, а операция может привести к состоянию, способному значительно ухудшить качество жизни пациента с возможностью развития тяжёлого гипотиреоза и инвалидизации. [9] [13]
Прогноз. Профилактика
Прогноз заболевания при своевременной диагностике и лечении благоприятный. [10] Осложнить его, особенно в отношении трудоспособности и состояния здоровья в целом, могут фибрилляция предсердий и выраженная сердечная недостаточность, развивающиеся на фоне тиреотоксикоза. [5]
В качестве неспецифической профилактики патологий щитовидной железы стоит проходить санаторно-курортное лечение по показаниям врача.
Доказано, что медикаментозная терапия при гипотиреозе становится более эффективной в сочетании с радоновыми процедурами, а азотные ванны, не содержащие радон, оказывают профилактическое воздействие. [1] [5] Благодаря этому удаётся добиться стойкости ремиссии заболевания.
Рекомендуется проведение до трёх курсов таких процедур с интервалом от 8 до 12 месяцев. Подбор схем лечения в санатории (в т.ч. медикаментозных), рациональное использование природных и климатических факторов определяют ближайший и отдалённый результат оздоровления.
Заместительная гормональная терапия у женщин в постменопаузе при гипофункции щитовидной железы.
| В последние годы в проблеме климактериче ских расстройств достигнут значительный прогресс. Основным методом их коррекции и профилактики служит заместительная гормональная терапия (ЗГТ) аналогами половых гормонов. Несмотря на доказанную целесообразность ЗГТ в климактерии, в практической деятельности можно натолкнуться на боязнь использования ЗГТ в связи с наличием экстрагенитальной патологии у женщин данного возраста, в том числе и патологии щитовидной железы. Менопауза — генетически запрограммированное угасание функции яичников. Не являясь собственно заболеванием, она приводит к нарушению эндокринного равновесия в организме женщины. Сначала возникают симптомы раннего климактерия, а затем — более глубокие и серьезные проявления, которые в значительной степени ухудшают качество жизни женщин. |
Многие женщины к периоду менопаузы имеют заболевания эндокринной системы. При обследовании женщин пери- и постменопаузаль ного возраста с жалобами, характерными для климактерического синдрома (КС), без указания на заболевания эндокринной системы в анамнезе выявлена высокая распространенность заболеваний щитовидной железы [4]. В других исследованиях показано, что климактерий также сопровождается увеличением частоты заболеваний щитовидной железы: 40% женщин имеют узловые образования и гипотиреоз [7, 11]. На этот факт следует обратить внимание, особенно в условиях йодной недостаточности, существующей во многих регионах нашей страны. В настоящее время общепризнанно, что йоддефицитные заболевания — это, как правило, скрытый гипотиреоз. Гиперплазированная тиреоидная ткань лишь на время может поддержать эутиреоидное состояние; при повышенной потребности организма в гормонах щитовидной железы, которая возни
кает в период адаптации к новым условиям, проявляется гипотиреоз [1,16].
Недостаток специфических симптомов у большинства пожилых пациентов затрудняет диагностику гипотиреоза. Кроме того, сходство клинических проявлений патологического климактерия с симптомами гипотиреоза может маскировать либо усугублять клинику одного из заболеваний. Говоря о взаимном отягощении двух патологических процессов, имеют в виду не только типичные проявления КС, но и один из компонентов менопаузального метаболического синдрома — дислипидемия [6]. Как известно, эстрогендефицитные состояния приводят к изменениям липопротеинового спектра крови. Изменения в липидограмме при рассматриваемых заболеваниях происходят в сторону увеличения атерогенного потенциала плазмы: отмечается увеличение содержания липопротеинов низкой плотности (ЛПНП), триглицеридов (ТГ) и снижение уровня липопротеинов высокой плотности (ЛПВП), незначительное повышение уровня общего холестерина (ХС).
Известна тесная взаимосвязь функции щитовидной железы и яичников во все периоды жизни женщины. В процессе возрастной перестрой ки наблюдается постепенное снижение интенсивности обменных процессов в организме, которое в определенной степени связано с изменением состояния щитовидной железы [2]. В перименопаузе прогрессирует ее инволюция и признаки гипотиреоза постепенно усиливаются [5]. Проведенные ранее исследования выявили возрастные изменения щитовидной железы, ее роль в генезе КС, а также различные варианты влияния эстрогенов на функциональную активность этого органа. Однако в этих исследованиях нет указаний на имевшуюся ранее патологию щитовидной железы. Учитывая этот факт, изучение влияния ЗГТ на функцию щитовидной железы при первичном гипотиреозе представляет интерес.
Одним из наиболее современных препаратов для ЗГТ является фемостон, содержащий 17b-эстрадиол (2 мг), в сочетании с циклическим применением дидрогестерона (10 мг). Дидрогестерон характеризуется метаболической стабильностью и отсутствием эстрогенной, андрогенной и минералокортикоидной активности, высокой биодоступностью при пероральном приеме. Препарат назначают в непрерывном режиме.
Цель исследования: оценить клиническую эффективность и приемлемость ЗГТ препаратом фемостон у женщин в постменопаузе при гипофункции щитовидной железы.
Обследованы 252 женщины в возрасте 45—60 лет, проживающие в Московском регионе и Кабардино-Балкарии, с указанием в анамнезе на патологию щитовидной железы. У всех пациенток проявления КС возникли в результате естественного угасания функции яичников. У 72 (28,6%) из них выявлен гипотиреоз. Установле ние причины первичного гипотиреоза существен но не изменяет алгоритм его лечения. Учитывая этот факт, всем пациенткам до назначения ЗГТ была проведена медикаментозная компенсация гипотиреоза лево-тироксином в индивидуально подобранной дозе (50—150 мкг/сут), и калия йодидом по показаниям. 35 человек, принявших участие в дальнейшем исследовании, были разделены на две группы: 1-я группа — 21 пациентка, получавшая терапию фемостоном, 2-я группа — 14 пациенток, которым ЗГТ не проводилась в связи с наличием абсолютных противопо казаний к ней.
Для оценки степени тяжести КС использова ли менопаузальный индекс Куппермана в модификации Е.В. Уваровой (1982). Определяли концентрацию ТТГ, T3, фракции тироксина (T4, T4cв) исходно и через 3, 6 мес терапии, УЗИ объема и структуры щитовидной железы, показатели липидного спектра крови: ХС, ТГ, липопротеинов высокой и низкой плотности (ХС-ЛПНП, ХС-ЛПВП, ХС-ЛПОНП), коэффициент атерогенно сти.
Результаты и обсуждение
Средний возраст пациенток составил 49,5±2,7 года. Длительность постменопаузы не превышала 5 лет. Средний возраст наступления менопаузы 47,4 года. Длительность течения КС на момент исследования 6,5±2,1 года. В обеих группах преобладала тяжелая и средняя степень тяжести КС
(67%) над легкими со средним значением ММИ 54,6±6,4 балла. Полученные данные подтвержда ют мнение многих исследователей о том, что на фоне экстрагенитальной патологии, в том числе и при гипофункции щитовидной железы, менопауза наступает в среднем на 1,5—2 года раньше, чем в общей популяции. КС имеет склонность к затяжному течению с преобладанием тяжелых и среднетяжелых форм, что не характерно для постменопаузы у лиц без патологии щитовидной железы. Поэтому данная категория пациенток нуждается в активном лечении климактерических расстройств.
Симптомы нейровегетативной дисфункции до лечения встречались у 87% женщин. «Горячие» приливы отмечены лишь у 52% женщин, причем их отсутствие не свидетельствовало о благополучии. Чаще пациенток беспокоили потливость, склонность к отекам, мышечная слабость. Дерматопатия в виде сухости кожи, ломкости ногтей встречалась практически у всех женщин. В процессе лечения состояние пациенток значительно улучшилось. Через 3 мес терапии процент нейровегетативной дисфункции снизился более чем в 3 раза, а к 6 мес описанные симптомы не беспокоили никого. Из психоэмоциональных нарушений женщины чаще отмечали склонность к депрессии, ослабление памяти, снижение работоспособности. Стойкие улучшения в динамике психоэмоциональных и метаболических нарушений происходили к 6 мес терапии. Исходно эти состояния выявлены у 48 и 33% женщин, а через 6 курсов — у 14 и 17% соответственно.
Через 3 мес терапии фемостоном отмечено отсутствие тяжелых форм КС, в 2 раза уменьшился процент средней и легкой степени КС (16,6 и 15 соответственно). Через 6 мес у 87% пациенток КС был купирован, 13% имели легкие формы КС. К концу лечения ММИ составил 16,4±4,3 балла.
В контрольной группе за 6 мес наблюдения положительной динамики не выявлено. Зафиксировано статистически недостоверное увеличение ММИ преимущественно за счет прогресси рования обменных и атрофических изменений.
Важным критерием приемлемости ЗГТ в постменопаузе является наличие ациклических, кровяных выделений на фоне непрерывного режима терапии. В группе женщин, получавших фемостон, таковые отсутствовали в течение всего периода наблюдения. У 6 пациенток наблюдалось закономерное менструальноподобное кровотечение (МПК). МПК не вызывали негативно го отношения ни у одной пациентки, так как были скудными и предсказуемыми. Описанные результаты убедительно показывают высокую эффективность и приемлемость применения фемостона для нормализации общего состояния женщин с КС в постменопаузе на фоне первичного гипотиреоза.
До настоящего времени вопрос о влиянии терапии половыми стероидными гормонами на тиреоидный статус остается недостаточно изученным, полученные результаты несколько противоречивы. Достоверно установлена лишь невозможность непосредственного влияния эстрогенов на гормонпродуцирующую функцию щитовидной железы в связи с отсутствием в ее ткани рецепторов к эстрогенам и прогестерону [3]. Обнаружено, что эстрогены подавляют секрецию ТТГ. Кроме того, на фоне повышения их концентра ции в печени увеличивается синтез тироксинсвя зывающего глобулина (ТСГ). Однако в исследовании D. Zamblera и соавт. демонстрируется повышение уровня T4 и T4cв на фоне ЗГТ [17]. По мнению других авторов, ЗГТ при гипотиреозе не противопоказана [9, 13]. Некоторые исследова тели считают, что повышение концентрации ТСГ в сыворотке крови увеличивает количество связанных фракций тиреоидных гормонов с уменьшением свободных, физиологически активных [12]. По последним данным, при отсутствии патологии щитовидной железы к 3 мес терапии эстрогенсодержащими препаратами повышается уровень T4 и ТСГ, тогда как уровень T4cв и ТТГ не изменяется [8, 10].
Для изучения возможного влияния ЗГТ на течение гипотиреоза мы определяли показатели функциональной активности щитовидной железы (табл. 1). Выявлено, что к 3-му месяцу терапии статистически достоверно снижается уровень T4cв, что является следствием доказанного ранее авторами увеличения содержания ТСГ [11]. При этом синтезируется ТСГ с более высоким содержанием сиаловых кислот [12]. Изменение в химической структуре ТСГ способствует формированию слабых связей между белком и тироксином, которые легко распадаются в зависимости от потребности в них тканей. Как правило, мы не фиксировали значительного уменьшения уровня T4cв. Так как при первичном гипотиреозе отсутствуют необратимые изменения в гипофизар ных резервах, то по механизму отрицательной
обратной связи достоверно увеличивается и концентрация ТТГ. К 6 мес терапии в функциони ровании тиреоидной системы отмечалось некоторое равновесие: уровень T4 и T4cв был выше исходного, а значение ТТГ находилось в пределах возрастной нормы. Значительных колебаний уровня T3 не наблюдалось. Описанные изменения уровня тиреоидных гормонов не имели клинического значения, и показаний для изменения дозы лево-тироксина не возникало. Во 2-й группе пациенток статистически достоверных изменений концентрации тиреоидных гормонов через 6 мес не произошло. Зависимости между изменением тиреоидных гормонов и динамикой климактерических расстройств не выявлено.
Таким образом, колебания уровня тиреоидных гормонов носят приспособительный характер в период адаптации к ЗГТ. Этот период у пациенток с гипотиреозом занимает около 6 мес, в то время как у женщин без патологии щитовидной железы, по данным литературы, он составляет 3 мес, что может быть связано со снижением метаболизма в печени при недостатке тиреоидных гормонов.
Повышение уровня T4 на фоне ЗГТ у женщин с первичным гипотиреозом согласуется с данными обследования 25 женщин в постменопаузе, проведенного в США [8]. Известно, что эстрогены увеличивают чувствительность тиреотрофов к ТТГ. В данной ситуации ликвидация эстрогенде фицита может повышать функциональную активность щитовидной железы при отсутствии глубоких необратимых изменений в ее ткани.
По данным УЗИ, как на фоне комбиниро ванной терапии, так и при монотерапии лево-тироксином объем щитовидной железы снизился на 8% и составил 20,9±1,3 см3. Изменений в структуре щитовидной железы не произошло.
Недостаточность гормонов щитовидной железы уже давно считается важной и достаточно распространенной причиной гиперлипидемии. Как правило, последняя при гипотиреозе является обратимой. В нашем исследовании, несмотря на адекватную компенсацию гипотиреоза, у 31 (88,6%) пациентки выявлена дислипидемия. Наиболее часто встречались IIа и IIb типы (40 и 31,4% соответственно), в 4 (11,4%) случаях — I тип, по классификации ВОЗ, и в 1 (2,8%) случае — III тип гиперлипидемии. Следовательно, у данного контингента женщин дислипидемия является частью метаболического синдрома, формирующегося в климактерии. Содержание различных классов липопротеинов на фоне лечения фемостоном представлено в табл. 2.
Таблица 1. Динамика содержания тиреоидных гормонов на фоне ЗГТ у женщин с медикаментозно компенсиро ванным гипотиреозом