Мегадолихоколон что это такое
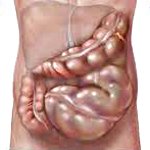
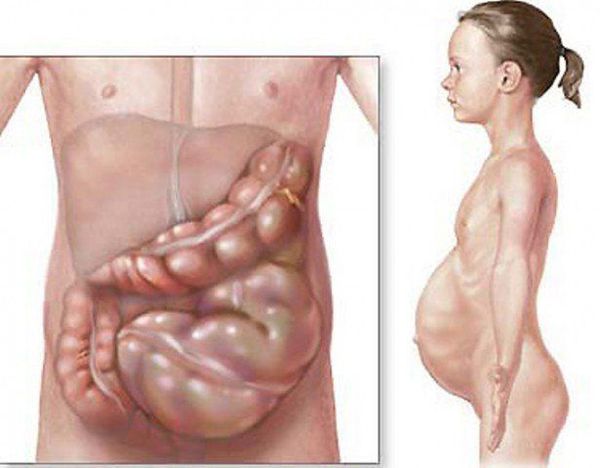
Мегаколон является патологией, которая характеризуется гипертрофическими изменениями по всему толстому кишечнику либо какого-то его отдела. При этом наблюдается увеличение просвета, удлинение и утолщение стенок органа. Расширение пищеварительного тракта такого характера ведет к нарушению перистальтики и в результате возникают запоры хронического типа, признаки интоксикации и повышенное газообразование. Об эффективных методах лечения мегаколона знают всё специалисты Юсуповской больницы, в которой можно пройти лечение на любой стадии болезни.
Классификация токсического мегаколона
Данной патологии, международная классификация болезней присвоила код К59.3 Согласно происхождению, мегаколон кишечника бывает следующих типов:
В зависимости от причин возникновения мегаколона выделяют следующие факторы:
В зависимости от обширности и локализации патологического процесса данное заболевание классифицируют по следующим характеристикам:
Причины и симптомы токсического мегаколона
Мегаколон, такое заболевание, которое может развиться по нескольким причинам. Среди этих причин выделяют следующие:
Факторы, которые предрасполагают развитии хронического мегаколона являются следующие состояния:
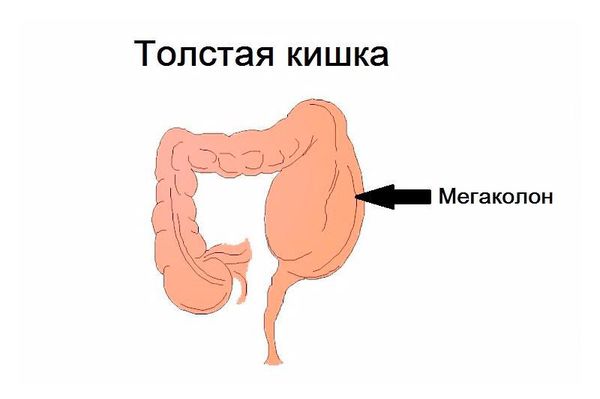
Все вышеперечисленные причины появления хронического мегаколона сужают просвет кишечника в разных его местах, что в результате приводит к затруднению выведения каловых масс из него. Избыточное количество кала провоцирует удлинение и расширение органа. Это явление называется мегадолихоколон. Перегрузка всего пищеварительного тракта приводит к атрофии гладкой мускулатуры и его нервных рецепторов. В результате большого скопления каловых масс в части патологии происходит общая интоксикация человеческого организма.
Выраженность симптомов и особенности клинической картины мегаколона зависят от общего состояния организма пациента и обширности патологического процесса.
Основными признаками, по которым определяют заболевания у взрослых, являются следующие симптомы:
У детей мегаколон в основном имеет туже клиническую картину, как и у взрослых. Но симптоматика болезни характеризуется определенными особенностями:
Лечение токсического мегаколона кишечника
Мероприятия, которые проводятся специалистами Юсуповской больницы, по выявлению мегаколона, включают клинические и дополнительные методы диагностики. Клиническое обследование проводит лечащий врач. Проктолог осуществляет следующие мероприятия:
После проведения основных методов обследования врач направляет больного на комплекс инструментальных исследований:
В Юсуповской больнице успешно применяется способ немедикаментозного лечения мегаколона, который подразумевает следующие методы:
Консервативное лечение мегаколона применяется в Юсуповской больнице при помощи следующих лекарственных препаратов:
Хирургическое вмешательство при хроническом мегаколоне применяется при следующих состояниях:
Каким образом лечить хронический мегаколон врач решает после постановки диагноза. Записаться на консультацию к проктологу Юсуповской больницы можно круглосуточно по телефону горячей линии.
Мегаколон
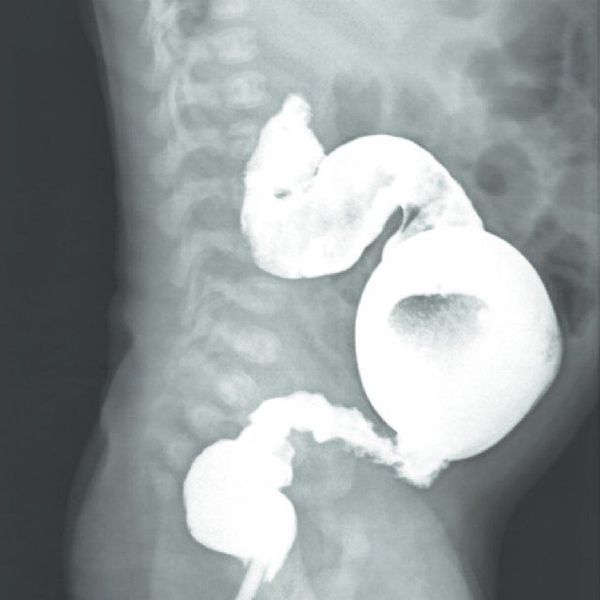
Мегаколон – это врожденное либо приобретенное увеличение всей толстой кишки или ее отдельной части. Клиника мегаколона включает упорные запоры, метеоризм, увеличение живота, каловую интоксикацию, приступы преходящей кишечной непроходимости. Заболевание диагностируется с помощью рентгеновских методов (обзорной рентгенографии, ирригоскопии), эндоскопических исследований (ректороманоскопии, колоноскопии, биопсии), манометрии. Лечение хирургическое, заключается в резекции расширенного участка толстой кишки.
МКБ-10
Общие сведения
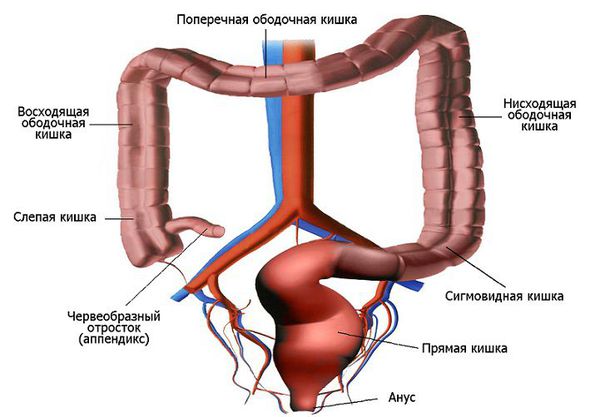
Мегаколон в проктологии встречается при таких заболеваниях как болезнь Шагаса, болезнь Гиршпрунга, идиопатический мегадолихоколон и др. При мегаколоне отмечается увеличение просвета, утолщение стенок, удлинение части или всей толстой кишки. Вследствие патологической гипертрофии происходит развитие очагового воспаления и атрофии слизистой, нарушение пассажа и эвакуации содержимого толстого кишечника. При мегеколоне изменения чаще касаются сигмовидной кишки: происходит ее расшиерение (мегасигма) в сочетании с одновременным удлинением (мегадолихосигма).
Причины мегаколона
Врожденная патология обусловлена отсутствием или дефицитарностью периферических рецепторов, нарушением проводимости по нервным путям, которые развиваются в результате нарушения миграции нейронов в процессе эмбриогенеза. Причинами приобретенного мегаколона могут выступать токсические поражения нервных сплетений в стенке толстой кишки, дисфункция ЦНС при болезни Паркинсона, травмы, опухоли, свищи, рубцовые сужения, лекарственные запоры, коллагенозы (склеродермия и др.), гипотиреоз, амилоидоз кишечника и пр. Данные факторы вызывают нарушение двигательной функции толстой кишки на том или ином протяжении и органическое сужение ее просвета.
Патогенез
Нарушение иннервации или механические препятствия затрудняют пассаж каловых масс по суженной части кишки, вызывая резкое расширение и увеличение отделов, расположенных выше. Активизация перистальтики и гипертрофия верхних отделов является компенсаторной и формируется для продвижения кишечного содержимого через аганглионарную или стенозированную зону. В дальнейшем в расширенном отделе происходит гибель гипертрофированных мышечных волокон и их замещение соединительной тканью, что сопровождается атонией измененного отдела кишки. Замедляется продвижение кишечного содержимого, возникают длительные запоры (стул отсутствует по 5-7, иногда 30 суток), угнетаются позывы на дефекацию, происходит всасывание шлаков, развитие дисбактериоза и каловой интоксикации. Подобные процессы при мегаколоне неизбежно сопровождаются задержкой развития ребенка или резким снижением трудоспособности взрослых.
Классификация
Формирование приобретенного мегаколона может быть связано с вторичными изменениями толстой кишки в результате опухолей, травм, свищей, перегибов, колитов с последующим рубцовым изменением слизистой и пр. Кроме того, причиной приобретенного мегаколона может выступать поражение парасимпатических ганглиев вследствие гиповитаминоза В1. По этиологическому фактору выделяют различные формы мегаколона: аганглионарный (болезнь Гиршпрунга), идиопатический (35 %), обструктивный (8-10 %), психогенный (3-5 %), эндокринный (1 %), токсический (1-2 %), нейрогенный (1%) мегаколон.
По локализации и протяженности участка гипертрофии в клинической проктологии различают ректальную, ректосигмоидальную, сегментарную, субтотальную и тотальную форму мегаколона. При ректальной форме заболевания поражается промежностный отдел прямой кишки, ее ампулярная и надампулярная части. Ректосигмоидальная форма мегаколона характеризуется частичным или полным поражением сигмовидной кишки. При сегментарной форме мегаколона изменения могут локализоваться в одном сегменте ректосигмоидного перехода или сигмовидной кишки либо двух сегментах, между которыми расположен участок неизмененной кишки. Субтотальный вариант мегаколона включает поражение нисходящего и части ободочного отдела толстой кишки; при тотальной форме поражается вся толстая кишка.
Клиническое течение мегаколона может быть компенсированным (хроническим), субкомпенсированным (подострым) и декомпенсированным (тяжелым).
Симптомы мегаколона
Тяжесть течения и особенности клиники заболевания напрямую связаны с протяженностью пораженного отдела и компенсаторными возможностями организма. При врожденном мегаколоне с первых дней или месяцев жизни отсутствует самостоятельный стул, развивается метеоризм, увеличивается окружность живота, нарастает хроническая каловая интоксикация. Периодически возникает рвота с примесью желчи. Опорожнение кишечника наступает только после введения газоотводной трубки, выполнения очистительной или сифонной клизмы. Для испражнений характерен гнилостный запах, содержание слизи, крови, частиц непереваренной пищи. У детей с мегаколоном наблюдается истощение, отставание физического развития, анемия.
Прогрессирующие хронические запоры и вздутие кишечника при мегаколоне приводят к истончению и дряблости брюшной стенки, формированию, так называемого, «лягушачьего живота». Сквозь переднюю брюшную стенку можно наблюдать перистальтику в раздутых петлях кишечника. Расширение и вздутие толстой кишки при мегаколоне сопровождается высоким стоянием купола диафрагмы, уменьшением дыхательной экскурсии легких, смещением органов средостения, изменением размера и формы грудной клетки (бочкообразная грудная клетка). На этом фоне развивается цианоз, одышка, тахикардия, регистрируются изменения на электрокардиограмме, создаются условия для рецидивирующих пневмоний и бронхитов.
Осложнения
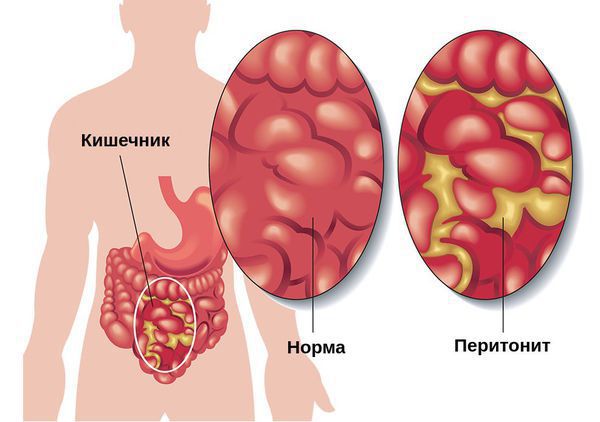
Частыми осложнениями мегаколона служат дисбактериоз и развитие острой кишечной непроходимости. При дисбактериозе в кишечнике развивается вторичное воспаление, происходит изъязвление слизистой, что проявляется «парадоксальными» поносами. Развитие обтурационной непроходимости кишечника сопровождается неукротимой рвотой и болями в животе, в тяжелых случаях – прободением толстой кишки и каловым перитонитом. При завороте или узлообразовании кишки может возникать странгуляционная кишечная непроходимость.
Диагностика
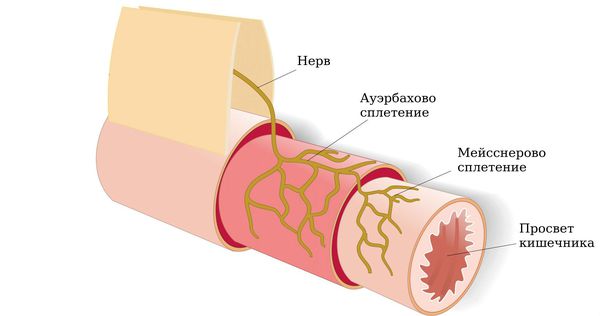
Обзорная рентгенография брюшной полости при мегаколоне выявляет раздутые и расширенные кишечные петли толстой кишки, высоко расположенный купол диафрагмы. Рентгеноконтрастная ирригоскопия позволяет определить аганглионарную зону – участок сужения толстой кишки с расширением ее вышележащих отделов, сглаженность их контуров, отсутствие складчатости и гаустр. При этом может преобладать расширение прямой (мегаректум), сигмовидной (мегасигма) или всей ободочной кишки (мегаколон). С помощью ректороманоскопии и колоноскопии производится осмотр толстого кишечника, выполняется трансанальная эндоскопическая биопсия. Отсутствие в биоптате мышечной оболочки прямой кишки нервных клеток ауэрбаховского сплетения подтверждает диагноз болезни Гиршпрунга.
Проведение аноректальной манометрии при мегаколоне необходимо для оценки ректального рефлекса и дифференциации врожденного и приобретенного мегаколона. Сохранность рефлекса свидетельствует о неповрежденности ганглиев и отсутствии болезни Гиршпрунга. Дифференциальная диагностика при мегаколоне проводится с опухолями толстой кишки, хроническим колитом, синдромом раздраженного кишечника, дивертикулярной болезнью, привычными запорами, вызванными анальными трещинами.
Лечение мегаколона
Лечебная тактика зависит от клинического течения и формы болезни. При компенсированном и субкомпенсированном течении, а также неорганических формах мегаколона предпринимается консервативный подход. Терапия мегаколона включает диету с высоким содержанием клетчатки, клизмы (очистительные, вазелиновые, гипертонические, сифонные), массаж живота, назначение бактериальных препаратов, нормализующих кишечную микрофлору, ферментных препаратов, модуляторов моторики толстой кишки, проведение ЛФК и электростимуляции прямой кишки.
При болезни Гиршпрунга требуется оперативное лечение – выполнение резекции аганглионарной зоны и расширенной части толстой кишки, которая проводится в возрасте 2-3 лет. В случае возникновения обструктивного мегаколона требуется экстренное наложение колостомы и подготовка к радикальному вмешательству.
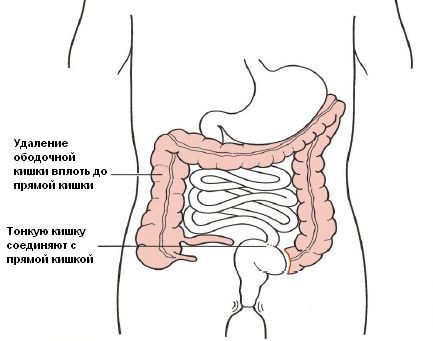
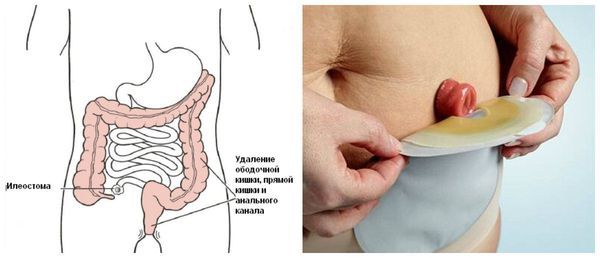
Объем резекции толстой кишки при мегаколоне определяется протяженностью поражения и может включать переднюю резекцию прямой кишки, брюшноанальную резекцию с низведением ободочной кишки, ректосигмоидэктомию с наложением колоректального анастомоза, субтотальную резекцию толстой кишки с формированием илеоректального анастомоза и др. В ходе радикального вмешательства или после него отдельным этапом производится закрытие колостомы.
Лечение других форм мегаколона заключается в устранении причин – механических препятствий (свищевой атрезии заднего прохода, рубцового стеноза, спаек), хронических запоров, гиповитаминоза, воспалений кишечника (колита, ректосигмоидита). Дальнейший прогноз определяется формой и причинами мегаколона, правильностью объема и метода операции.
Что такое мегаколон? Причины возникновения, диагностику и методы лечения разберем в статье доктора Волковой И. А., проктолога со стажем в 23 года.
Определение болезни. Причины заболевания
Врождённый мегаколон также характерен для следующих заболеваний:
Приобретённый мегаколон. Частота возникновения приобретённого мегаколона не зависит от пола и расы пациентов. Причинами могут быть:
Симптомы мегаколона
Симптомы мегаколона у пациентов могут быть выражены в различной степени. Нередко пациенты не придают значения имеющимся проявлениям, пока их состояние не ухудшится или не возникнут осложнения.
При развитии осложнений у пациентов с мегаколоном могут возникать боли в животе, выделение крови из прямой кишки, слабость, бледность, учащённое сердцебиение, повышение температуры тела, признаки обезвоживания (сухость кожных покровов и слизистых оболочек, жажда, скудное мочеиспускание).
Патогенез мегаколона
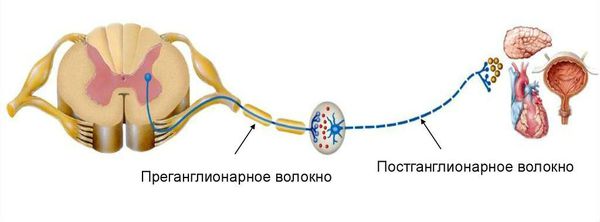
Контроль за сокращением толстой кишки осуществляют собственные нервы толстого кишечника, вегетативная (висцеральная) нервная система ( регулирующая деятельность внутренних органов) и центральная нервная система. Окончательная нервная регуляция моторики толстого кишечника идёт по постганглионарным нервам, которые отходят от нервных узлов (ганглиев) и идут к органам.
Классификация и стадии развития мегаколона
По течению мегаколон бывает двух видов:
По возникновению:
Коды заболеваний, которые могут сопровождаться мегаколоном, согласно международной классификации болезней МКБ-10:
Классификация хронического мегаколона:
Также хронический мегаколон разделяют на две группы по возрасту начала заболевания:
Осложнения мегаколона
Перфорация стенки кишки приводит к развитию диффузного или местного перитонита — воспаления в брюшной полости. При этом в брюшной полости могут формироваться абсцессы — ограниченные участки гнойного воспаления. Осложнения проявляются тяжёлым общим состоянием, которое сопровождается болью в животе, повышением температуры тела, тошнотой и рвотой, задержкой стула и газов.
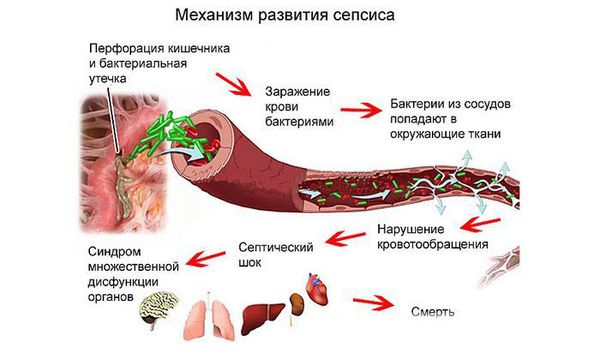
Следствием перфорации и перитонита может стать сепсис — попадание инфекции, патогенных микроорганизмов и выделяемых ими токсинов в кровеносное русло и ткани организма. При сепсисе воспалительный процесс происходит не в отдельном органе, а во всём организме. В ответ на массивное проникновение инфекционных агентов и их токсинов в кровь может развиться тяжёлое шоковое состояние — инфекционно-токсический шок. Это тяжёлое, угрожающее жизни состояние, характеризующееся нарушением кровообращения и общей интоксикацией (лихорадка на фоне высокой температуры тела, озноб, повышенная потливость, сильная головная, мышечная и суставная боль). При возникновении таких симптомов пациенту требуется неотложная медицинская помощь.
Диагностика мегаколона
Диагностика мегаколона начинается с осмотра пациента. При осмотре обычно заметно увеличение живота. Может присутствовать напряжение мышц передней брюшной стенки. При перкуссии (постукивании) обычно определяется тимпанический звук (громкий, средней высоты или высокочастотный звук, похожий на звук удара в барабан).
При пальцевом исследовании прямой кишки определяются плотные каловые массы выше аноректального кольца. Пальцевое исследование прямой кишки у пациентов с болезнью Гиршпрунга может сопровождаться выделением большого количества калового содержимого.
У пациентов с мегаректумом прямая кишка может быть заполнена и растянута каловыми массами, что нередко ведёт к зиянию ануса вследствие возникновения вторичной дисфункции внутреннего сфинктера заднего прохода. У таких пациентов может присутствовать инконтиненция (неудержание кала) и подтекание жидких каловых масс.
Дифференциальную диагностику мегаректума необходимо проводить с различными видами кишечной непроходимости:
Лабораторные исследования:
Для первичной диагностики выполняют обзорную рентгенографию брюшной полости. Это помогает уточнить ситуацию и оценить её тяжесть.
Провести дифференциальный диагноз между тотальным замедлением работы толстого кишечника и функциональным препятствием на выходе (ректосигмоидной обструкцией) возможно при помощи контроля за пассажем рентгенконтрастного вещества по кишечнику. Минимум за два дня до проведения теста пациенту рекомендуют принимать 30 г пищевых волокон ежедневно, а также исключить приём слабительных и выполнение клизм. Пациент выпивает контрастное вещество, а затем ему выполняют обзорную рентгенографию брюшной полости на первый, третий и пятый дни, чтобы точно определить проходимость кишечника, расположение, форму и функции толстой кишки.
У пациентов с тотальным замедлением работы толстого кишечника происходит замедление прохождения контрастного вещества по кишечнику с его распространением от слепой до прямой кишок. В то время как у пациентов с функциональным препятствием на выходе (ректосигмоидной обструкцией) продвижение контрастного вещества по кишечнику происходит в нормальном темпе, а затем накапливается в прямой кишке.
В дифференциальной диагностике врождённого и приобретённого мегаколона может помочь аноректальная манометрия. Это метод исследования, который позволяет оценить тонус аноректального мышечного комплекса, а также координацию сокращений стенок анальных сфинктеров и прямой кишки. Исследование проводится путём введения ректальной трубки, подключённой к прибору, который измеряет давление, оказываемое анальными сфинктерами. Если в ответ на растяжение стенки прямой кишки внутренний сфинктер ануса расслабляется, а наружный сфинктер сокращается, означает, что у пациента нет болезни Гиршпрунга. Если этот рефлекс отсутствует, необходима биопсия прямой кишки для подтверждения диагноза болезни Гиршпрунга.
Проверка задержки проводимости по n.pudendus (срамному нерву) может выявить проблемы, связанные с перистальтикой кишечника, а также механические и/или анатомические проблемы дефекации. Исследование проводят с помощью электродов, которые прикрепляются к коже в месте прохождения изучаемых нервов. Электрический ток стимулирует активность нервов, а электроды измеряют скорость и силу электрических сигналов, проходящих через нерв. Если нерв поврежден, ток будет проходить медленно и слабо.
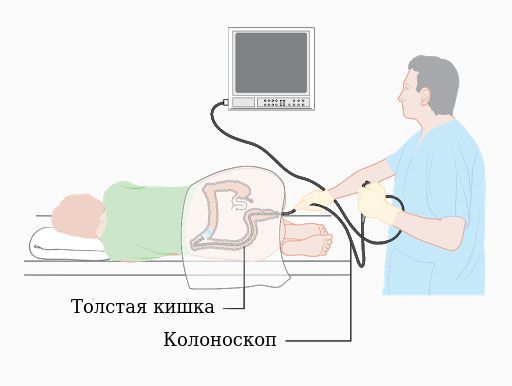
Колоноскопия необходима для исключения обтурационной причины расширения кишечника (сужения или закрытия просвета кишечника). При колоноскопии толстый кишечник исследуется с помощью специального оптического аппарата — колоноскопа, который позволяет осмотреть стенки и просвет кишки.
Гистологическое исследование позволяет определить этиологию (причину) заболевания. Тонкоигольная биопсия является установленным стандартом диагностики болезни Гиршпрунга. Однако в большинстве случаев для установления диагноза достаточно аспирационной биопсии слизистой оболочки. Для заболевания характерно отсутствие нервных клеток, поэтому болезнь Гиршпрунга не может быть исключена или подтверждена проведением обычных манометрических исследований. В других случаях биопсия не показана, так как наличие нервных клеток является нормой.
Лечение мегаколона
Лечение пациентов с хроническим мегаколоном требует мультидисциплинарного подхода с участием врачей-гастроэнтерологов, диетологов, нутрициологов, эндоскопистов, а также врачей-хирургов. Если состояние пациента не осложнилось перфорацией, первоначальный подход к ведению должен быть консервативным.
Медикаментозное лечение. Большинство экспертов считают, что ключевым моментом в лечении является размягчение каловых масс и их последующая эвакуация при помощи клизм и свечей. Также очень важна коррекция электролитных и метаболических нарушений. В то же время необходимо исключить медикаменты, влияющие на перистальтику кишечника (наркотические препараты опиоидного ряда, антихолинергические агенты, блокаторы кальциевых каналов).
Если пациенту необходима госпитализация, в лечении может помочь декомпрессия (разгрузка кишечника от газов и жидкого застойного содержимого) при помощи назогастрального зонда и газоотводной трубки. При использовании этого метода необходимо предложить пациенту часто менять положение тела. Смена позиции может помочь декомпрессии.
После стабилизации пациента с хроническим мегаколоном очень важна нормализация работы кишечника. Для улучшения моторики необходимо повышение физической активности. Для профилактики рецидива очень важна выработка привычки к ежедневному посещению туалета и дефекации “по расписанию”. При необходимости можно использовать клизмы, свечи, применять пальцевое опорожнение. В ряде случаев пациентам могут быть назначены слабительные. Нередко пациентам рекомендуют длительный приём слабительных, это зависит от индивидуальных особенностей пациента. Лучшими препаратами в этом случае являются осмотические агенты (магнезия, сорбитол, лактулоза). Следует учитывать, что лактулоза может усиливать газообразование. Стимулирующие слабительные назначают в крайнем случае, так как они могут ухудшать способность кишечника к опорожнению. Наиболее известными стимулирующими слабительными являются препараты бисакодил и листья сенны.
Диета. Важной составляющей успешного лечения является коррекция питания, а именно постоянный приём продуктов, богатых пищевыми волокнами (овощей, фруктов, круп, отрубей, сухофруктов, бобовых, хлеба из муки грубого помола). Обычно это помогает избегать запоров. Возможно использование специальных добавок с пищевыми волокнами. Обычно они содержат шелуху подорожника или клетчатку. Действенность этих препаратов может быть различной, следует подобрать препарат, который будет наиболее эффективен для конкретного пациента. Однако нужно знать, что у некоторых пациентов с тяжёлыми запорами диета с большим количеством пищевых волокон может усиливать запоры и вздутие живота. Очень важен приём достаточного количества жидкости. Таким пациентам рекомендовано пить не менее 6-8 стаканов воды ежедневно.
Оперативное лечение мегаколона может включать в себя:
Прогноз. Профилактика
Не всем пациентам показано консервативное лечение. Больные, у которых уже развились осложнения (например перфорация), нуждаются в операции. Однако в большинстве случаев пациентам необходима длительная программа консервативного лечения, направленная на нормализацию работы кишечника.
Профилактика мегаколона заключается в ведении здорового образа жизни, который подразумевает:
Обучение пациентов принципам здорового питания и образа жизни, контроль пациентов за работой кишечника являются ключевыми моментами, уменьшающими риск осложнений. Повышение эффективности контроля требует совместных усилий пациента и врача.