Мералгия парестетическая что это такое
Невропатия наружного кожного нерва бедра
Невропатия наружного кожного нерва бедра — поражение латерального кожного нерва бедра, чаще всего происходящее в паховой области и зачастую связанное с его возрастными дегенеративными изменениями. Проявляется парестезиями, болью и онемением боковой и частично передней области бедра, при интенсивном болевом синдроме — нарушением ходьбы. Диагноз невропатии устанавливается преимущественно по данным неврологического исследования, дополнительное обследование пациента проводится при помощи УЗИ, рентгенографии, КТ и включает обследование позвоночника, брюшной полости, тазобедренного сустава. Лечение предполагает фармакотерапию, локальное введение препаратов, использование физиотерапевтических методов, рефлексотерапии и массажа. В сложных случаях возможна хирургическая декомпрессия нерва.
Общие сведения
В большинстве клинических случаев невропатия наружного кожного нерва бедра имеет односторонний характер. На долю двусторонних поражений приходится около 20%. Известны семейные случаи невропатии, вероятно обусловленные генетически детерминированными особенностями строения нерва и окружающих его анатомических структур.
Анатомические особенности
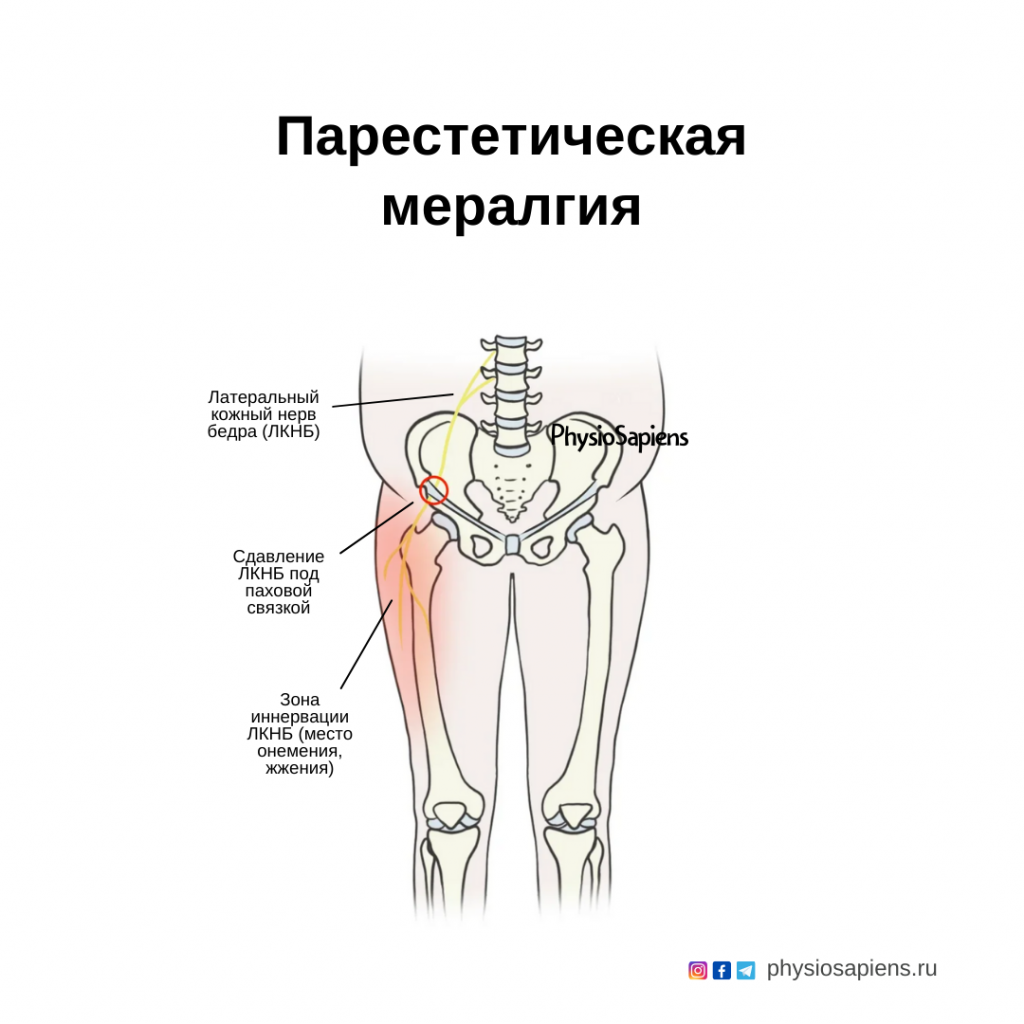
Наружный, или латеральный, кожный нерв бедра берет начало от передних ветвей спинномозговых корешков L2-L3. Направляясь спереди по поверхности подвздошной мышцы, он достигает верхней передней подвздошной ости, медиальнее которой проходит под паховой связкой и переходит на передне-латеральную поверхность бедра, где разделяется на 2-3 конечные ветви. При выходе на бедро латеральный кожный нерв образует довольно резкий изгиб кзади. В 17% наблюдений на месте изгиба имелось веретенообразное утолщение ствола нерва.
Особенностью нерва является возникновение возрастных дегенеративных изменений мякотных волокон, что объясняет манифестацию парестетической мералгии преимущественно у людей в возрасте. Происходящие в нерве изменения описывают как уменьшение диаметра и числа мякотных волокон с вторичным развитием склеротических процессов. При этом отсутствует компенсаторная гипертрофия оболочек нерва, наблюдается лишь их уплотнение.
Латеральный кожный нерв бедра и его ветви, идущие до коленного сустава, иннервируют наружную и частично переднюю поверхность бедра. Наиболее ранимым участком нерва является место его выхода на бедро. Наличие изгиба нервного ствола, его прохождение под паховой связкой и возле кости обуславливают быстрое возникновение компрессии нерва при каких-либо изменениях данной анатомической области.
Причины возникновения
Среди триггеров, способных вызвать болезнь Бернгардта-Рота, наиболее частыми являются факторы, вызывающие сдавление нерва в паховой области. К ним относятся: ношение корсета, тугого пояса или чрезмерно тесного нижнего белья; ожирение; беременность; искривление позвоночника (сколиоз, лордоз); травмы тазобедренного сустава и переломы костей таза; мышечно-тонические и нейро-рефлекторные изменения, происходящие при заболеваниях и травмах позвоночника (поясничном радикулите, остеохондрозе, дискогенной миелопатии, переломе поясничного отдела позвоночника). Вышеуказанные причины приводят к изменениям взаиморасположения анатомических структур области паховой связки, обуславливающим трение нерва о связку или ость подвздошной кости при наклонах вперед и движениях бедром.
Компрессия латерального кожного нерва возможна на уровне подвздошной мышцы. Ее причиной может выступать забрюшинная гематома, воспалительные процессы брюшной полости, варикоз малого таза, опухоли, оперативные вмешательства. Как и другие мононевропатии (например, невропатия седалищного нерва, бедренная невропатия, перонеальная и большеберцовая невропатия), болезнь Бернгардта-Рота может возникнуть при алкоголизме, сахарном диабете, отравлении тяжелыми металлами, системном васкулите, ревматизме, инфекционных заболеваниях.
Симптомы
Как правило, невропатия наружного кожного нерва бедра имеет постепенное начало. Заболевание манифестирует с онемения некоторых участков кожи на боковой стороне бедра. Затем онемение распространяется на всю боковую и частично переднюю поверхность бедра. Пациентами оно описывается как чувство «омертвения кожи» или «покрытия бедра тканью». Присоединяются парестезии — локальные ощущения холода, жжения, давления, беганья мурашек, дрожи, покалывания. Первоначально указанные симптомы имеют периодический характер, провоцируются трением одежды, ходьбой или стоянием. В дальнейшем они присутствуют постоянно. Наряду с парестезиями возникает болевой синдром, интенсивность которого снижается, когда пациент лежит, согнув ноги. Боль затрудняет ходьбу. Походка становится похожей на перемежающуюся хромоту.
Осмотр выявляет гипестезию, соответствующую зоне иннервации наружного кожного нерва. Обычно выпадает тактильная и болевая чувствительность, иногда — температурная. В отдельных клинических случаях наблюдается гиперестезия, доходящая до гиперпатии. Могут отмечаться трофические нарушения — выпадение волосков, истончение кожи, ангидроз. Пальпация точки выхода кожного нерва на бедро провоцирует возникновение боли, иррадиирующей по бедру. Двигательная сфера сохранена. Ограничения двигательной функции полностью обусловлены болевым синдромом.
Диагностика
Критериями верификации диагноза «невропатия наружного кожного нерва бедра» выступают данные неврологического осмотра. Определение генеза невралгии может потребовать консультацию ортопеда, рентгенографию позвоночника в поясничном отделе, КТ позвоночника, рентгенографию тазобедренного сустава, УЗИ или КТ сустава, УЗИ брюшной полости и малого таза. Проведение электромиографии или электронейрографии требуется в крайне редких случаях.
Дифдиагностика болезни Бернгардта-Рота проводится с поясничной радикулопатией, коксартрозом, поясничным спондилоартрозом.
Лечение
Эффективное лечение парестетической мералгии представляет собой сочетание медикаментозных, физио- и рефлексотерапевтических методов. Осуществляется неврологом. Особое значение при этом имеет устранение триггеров, вызвавших развитие невропатии. Например, снижение массы тела, удаление опухолей, лечение патологии тазобедренного сустава, коррекция вертебральных нарушений.
Купирование боли проводится назначением противовоспалительных препаратов и анальгетиков (немисулида, кеторолака, ибупрофена и пр.), в сложных случаях — локальным введением местных анестетиков (лидокаина, новокаина) или глюкокортикоидов (гидрокортизона, дипроспана) в виде блокад. Улучшение трофики пораженного нерва достигается применением вазоактивных средств (никотиновой кислоты, пентоксифиллина) и метаболических фармпрепаратов (тиоктовой к-ты, тиамина, цианокобаламина, пиридоксина и их комбинаций).
Физиолечение назначается после консультации с физиотерапевтом. Оно может включать дарсонвализацию, грязелечение, сероводородные или радоновые ванны, массаж. Возможно проведение иглоукалывания или электроакупунктуры. Однако, эффективность рефлексотерапии во многом зависит от профессионализма рефлексотерапевта.
В отдельных случаях при отсутствии должного эффекта от консервативного лечения и наличии интенсивного болевого синдрома ставиться вопрос о проведении хирургического вмешательства в области паховой связки, имеющего своей целью декомпрессию нерва.
Болезнь Рота
Болезнь Рота — патология, вызванная сдавлением наружного кожного нерва бедра в области передней подвздошной кости и паховой связки. Болезнь характеризуется неприятными ощущениями, иногда болью в пораженной части бедра. Эта патология относится к разновидностям туннельного синдрома, другое ее название — парестетическая мералгия.
Нерв, который страдает от этой патологии, состоит из нескольких ветвей, выходящих из спинного мозга. Он проходит по всему каналу и заканчивается в области колена. Этот нерв отвечает за чувствительность передней части бедра. В результате его сдавления нарушается проведение нервного импульса, атрофия нерва, воспаление и отек.
По статистике этим заболеванием в основном страдают мужчины от 50 лет (75%) и беременные женщины.
Причины
Частой причиной развития заболевания Рота выступают анатомические особенности организма человека. Еще одной из частых причин развития болезни Рота выступает ожирение, особенно в области живота и бедер.
У мужчин эта патология может усугубляться из-за ношения тугого брючного ремня. Ремень давит на область жирового живота и, тем самым сдавливает нерв. У женщин причиной может стать постоянное ношение корсетов.
Наиболее серьезной причиной развития патологии является наличие большой опухоли или гематомы в области живота.
Существует также «временная» мералгия. Такая форма образуется у беременных женщин. Возникает она в результате натягивания паховой связки, которая сдавливает нерв.
К наиболее редким причинам можно отнести сахарный диабет, малярию, опоясывающий лишай, брюшной тиф.
Симптомы
Заболеванию свойственно постепенное начало и одностороннее поражение. На отдельных участках бедра возникают неприятные ощущения: чувство покалывания, жжения, онемения. Со временем парестезии становятся постоянным спутником, спустя несколько месяцев могут присоединиться боли. Иногда полностью теряется чувствительность в пораженном участке. Нарушения движений у пациентов не наблюдаются.
Для парестетической мералгии характерно ухудшение состояния при нахождении больного в вертикальном положении или после небольших физических нагрузок. Этот признак обуславливается натяжением и напряжением пораженного нерва. А в положении лежа или сидя болевые ощущения уменьшаются.
В результате длительного течения болезни кожа пораженного бедра становится дряблой и истонченной, такое явление обусловлено нарушением питания кожи. Могут даже образоваться трофические язвы и появиться хромота в верхних отделах ног (в тяжелых случаях).
Диагностика
Диагностические мероприятия включают в себя:
Лечение
Лечение болезни Рота зависит от степени тяжести и длительности заболевания. Лечение включает в себя комплекс мероприятий.
Консервативный метод направлен на облегчение состояния больного (обезболивание) и устранение причины сдавления нерва. Болевой синдром устраняется нестероидными противовоспалительными препаратами, такими как Кеторол, Диклофенак. При неэффективности их применения назначаются противосудорожные средства.
При ожирении рекомендуется диета, направленная на снижение веса, а также физические упражнения. Проводится также противоотечная терапия диуретиками (Фуросемид, Лазикс).
Назначаются сосудистые препараты для улучшения микроциркуляции и питания в области поражения. Для восстановления передачи нервного импульса показаны антихолинэстеразные препараты.
Хорошо зарекомендовала себя в лечении болезни Рота физиотерапия: ударно-волновая терапия, электрофорез, иглоукалывание.
При неэффективности всех вышеперечисленных методов терапии и в тяжелых случаях может быть показано хирургическое лечение. Оперативное вмешательство направлено на освобождение пострадавшего нерва и профилактику его дальнейших сдавливаний.
Лечение ударно-волновой терапией
Ударно-волновая терапия — метод лечения болезни опорно-двигательного аппарата за счет свойств звука. Этот метод физиотерапии относительно новый, но уже показывает хорошие результаты. Ударно-волновая терапия выступает как вспомогательная медикаментозному лечению, а также в послеоперационный период.
Эти ударно-звуковые волны человек услышать не может, т. к. их частота довольно низкая (16-25 Герц). Для них свойственна короткая длительность импульса и высокая амплитуда давления. Действие этого метода лечения основано на разнице между акустическим сопротивлением мягких и плотных тканей. Звуковые волны проникают без труда через кожу, жировой слой и сосуды. А вот кости, мышцы и сухожилия для них являются препятствием, за счет этого и происходит эффект, подобный массажу. В этих местах происходит:
Физиотерапевты используют различные источники звуковых волн:
Эффективность ударно-волновой терапии при болезни Рота:
Улучшение часто ощущается уже после первого-второго сеанса.
Преимущества лечения ударно-волновой терапией:
Курс лечения обычно составляет от 5 до 10 процедур. Интервалы между процедурами могут составлять от 3 до 5 дней. Многие пациенты возвращаются к трудовой деятельности после курса лечения в короткие сроки.
Противопоказания к данному методу физиотерапии:
Заключение
Чтобы не допустить развитие болезни Рота следует придерживаться следующих рекомендаций:
Болезнь Рота хорошо поддается лечению и редко носит тяжелый характер течения патологии. При любом дискомфорте, возникающим в области бедра, паха, следует обратиться к неврологу.
Эксперт статьи:
Татаринов Олег Петрович
Врач высшей категории, врач невролог, физиотерапевт, специалист УВТ, ведущий специалист сети «Здоровье Плюс»
Медицинский опыт более 40 лет
Парестетическая мералгия
Парестетическая мералгия (ПМ), также известная как невралгия Бернгардта-Рота или нейропатия латерального кожного нерва бедра (ЛКНБ), происходит от греческого термина meros algos, означающего боль в бедре. ПМ вызывается повреждением ЛКНБ. Наиболее частой причиной повреждения этого нерва является его пережатие на уровне паховой связки.
Клинически значимая анатомия
ЛКНБ происходит из поясничного сплетения и образован волокнами L2 и L3 спинномозговых нервов. Он проходит через таз по направлению к передней верхней подвздошной ости (ПВПО) и выходит из малого таза под паховой связкой, перед ПВПО. Затем он раздваивается на переднюю и заднюю части по всей длине бедра; там он обеспечивает сенсорную иннервацию кожи переднелатеральной и латеральной сторон бедра.
Эпидемиология/Этиология
Хотя спонтанный случаи ПМ могут возникать в любой возрастной группе, наиболее часто она встречается в возрасте 30-40 лет. Частота возникновения у детей может быть выше, чем считалось ранее. У одной трети детей, получавших лечение по поводу остеоид-остеомы, развился МП (Anloague, 1975). Пока нет единого мнения о преобладании пола или расы. Но в одном исследовании, в котором изучались 150 случаев ПМ, было выявлено, что заболевание чаще встречается у мужчин (Harney, 2007).
Как уже упоминалось, мононейропатия ЛКНБ обычно обусловлена пережатием этого нерва при прохождении его через паховую связку. Защемление может иметь идиопатическую или ятрогенную причину.
Идиопатические (или спонтанные) причины
Ятрогенные причины
Клиническая картина
У пациентов могут быть такие симптомы, как боль, жжение, онемение, мерзлявость или зуд в переднелатеральной части бедра. Как упоминалось ранее, ЛКНБ обеспечивает сенсорную иннервацию кожи переднелатеральной и латеральной сторон бедра. Поэтому пациент с ПМ будет испытывать симптомы в этой части бедра (как поверхностные, так и глубокие).
У человека может быть легкая боль со спонтанным разрешением или более сильная боль, ограничивающая функции. Пациенты могут сообщать о боли при длительном стоянии или ходьбе. Боль может уменьшаться в положении сидя, поскольку в этом положении напряжение на ЛКНБ или паховую связку уменьшается. Это уменьшение напряжения может быть связано с уменьшением симптомов. У каждого пациента будет своя специфическая клиническая картина и распределение симптомов.
Дифференциальная диагностика
Дифференциальный диагноз включает поясничную радикулопатию L3 или невропатию бедренного нерва, хотя и то, и другое вызывает двигательную потерю в дополнение к сенсорным симптомам. Радикулопатия — это заболевание, при котором сдавление нерва на уровне поясничного отдела позвоночника вызывает боль, онемение, покалывание или мышечную слабость в нижней конечности. Причиной может быть травма, длительное давление на нерв или повреждение в результате заболевания.
Диагностические процедуры
Диагноз ПМ обычно является клиническим, основанным на симптомах, выявленных при последовательном сборе анамнеза и физикальном обследовании. Помимо осмотра, диагноз может быть поставлен на основании других дополнительных тестов, например, теста нервной проводимости.
Важно отметить, что иногда ПМ может возникать в сочетании с определенными красными флагами. В этих случаях важно исключить грыжу межпозвонкового диска или онкологический процесс.
Итоговая оценка
Для количественной оценки общего состояния здоровья можно использовать:
Для количественной оценки боли, скованности и физической функции можно использовать индекс WOMAC.
Оценка
Последовательное изучение истории болезни
Физическое обследование
Дополнительные тесты
Лечение
Целью лечения ПМ является снятие компрессии с ЛКНБ. Первым шагом будет консервативное лечение. Если оно не помогает, следующим шагом будет медикаментозное лечение. Хирургическое лечение показано, когда все вышеперечисленные методы не устраняют симптомы.
Консервативное лечение
Медикаментозная поддержка
Хирургическое лечение
К хирургическому вмешательству следует прибегать только тогда, когда все консервативные методы лечения оказались безуспешными. Консервативное лечение ПМ эффективно более чем у 90% пациентов, но пациенты с сильной и постоянной болью, несмотря на адекватное консервативное лечение, должны рассмотреть возможность хирургического лечения.
Для лечения ПМ были разработаны два хирургических метода:
Нейрэктомия устраняет положительные симптомы, но оставляет участок онемения в переднелатеральной части бедра, который обычно со временем уменьшается в размерах. Эффективность невроэктомии выше, чем при невролизе.
Физическая терапия
Кинезиотейпирование
Небольшие пилотные исследования свидетельствуют, что кинезиотейпирование должно быть частью терапии у пациентов с ПМ. Кинезиотейпирование уменьшит симптомы, испытываемые пациентом. Точные физиологические механизмы пока неизвестны. Предполагается, что этот метод позволяет увеличить лимфатический и сосудистый ток, уменьшить боль, улучшить нормальную работу мышц, увеличить проприоцепцию и помочь исправить возможные суставные деформации. Несмотря на предполагаемые преимущества, имеющихся доказательств недостаточно для применения кинезиотейпирования при ПМ. Необходимы рандомизированные плацебо-контролируемые исследования.
Акупунктура
Польза акупунктуры в качестве метода лечения при ПМ была показана в клинических испытаниях. Имеющиеся литературные данные свидетельствуют о том, что акупунктура может быть эффективной в лечении ПМ. Однако точные физиологические механизмы этого все еще находятся в стадии изучения. Необходимы дальнейшие исследования (Harney, 2007; Cheatham, 2013).
Чрескожная электронейростимуляция
Чрескожная электронейростимуляция (ЧЭНС) эффективна при лечении ПМ. Предполагается, что ЧЭНС активирует центральные механизмы для обеспечения анальгезии. Низкочастотная ЧЭНС активирует μ-опиоидные рецепторы в спинном мозге и стволе головного мозга, а высокочастотная ЧЭНС оказывает свое действие через δ-опиоидные рецепторы (Tharion, 1997; Jason, 2016).
Методы нейростимуляции
Методы нейростимуляции, включая транскраниальную магнитную стимуляцию и кортикальную электростимуляцию, стимуляцию спинного мозга и глубокую стимуляцию мозга, также были признаны эффективными в лечении нейропатической боли при ПМ (Jason, 2016).
Упражнения
Физические упражнения в течение 30 минут в день (по крайней мере три-четыре дня в неделю) позволяют справиться с хронической болью, поскольку повышают мышечную силу, выносливость и гибкость мышц (Delgado, 2015).
Возможными примерами тренировок являются (Harney, 2007):
Низкочастотная лазерная терапия
Согласно имеющимся исследованиям, НЧЛТ оказывает положительное влияние на контроль боли при ПМ, однако необходимы дальнейшие исследования с высокой научной строгостью для определения протоколов лечения, которые оптимизируют действие НЧЛТ при невропатической боли (Khalil, 2008).
Снижение веса у пациентов с ожирением
Цель физических терапевтов — способствовать успешному управлению весом и улучшению общего состояния здоровья путем соответствующего повышения уровня физической активности пациентов. Их обследование проводится для определения текущего уровня активности пациента и любых препятствий, мешающих повысить активность. Затем физические терапевты предлагают план лечения, направленный на устранение этих препятствий и обеспечение оптимальной активности для пациента (Anloague, 2009).
Мануальная терапия
Существует несколько исследований случаев применения мануальной терапии при ПМ. В этих исследованиях использовались следующие техники: техника активного освобождения, мобилизации/манипуляции на области таза, миофасциальная терапия для прямой мышцы бедра и подвздошно-поясничной мышцы, поперечный фрикционный массаж паховой связки, упражнения на растяжку для мышц бедра и таза и упражнения на стабилизацию кора. Согласно имеющимся данным, эти вмешательства могут быть эффективными и безопасными для облегчения симптомов ПМ. Для оценки этих вариантов терапии необходимы дальнейшие высококачественные исследования. В исследовании Terret приводится случай, когда мануальная терапия на области тазобедренного сустава и таза привела к возникновению ПМ (Cheatham, 2013).
Заключение
Парестетическая мералгия также известна как невралгия Бернгардта-Рота. Она вызывается повреждением латерального кожного нерва бедра. Диагноз ставится на основании анамнеза и физического обследования. ПМ в основном лечится физиотерапевтами с помощью ЧЭНС. Все остальные методы лечения, такие как кинезиотейпирование, акупунктура, низкочастотная лазерная терапия и мануальная терапия, не имеют убедительных научных доказательств и требуют дальнейшего изучения. Помимо использования ЧЭНС, физиотерапевты также могут лечить причины ПМ, повышая уровень активности пациентов, страдающих ожирением.
Парестетическая мералгия — недуг который выжидает годами…
Анатомия

От греческого mergo бедро algos боль. Однако при развитии заболевания боль возникает не сразу. Патогенез болезни под названием парестетическая мералгия бернардта рота связан с повреждением латерального бедренного нерва. Он, как и остальные, нуждается в иннервации. Когда нарушается этот процесс, происходит застой крови. Начинается развитие недуга под названием болезнь Рота.
Нерв снабжает кровью участки кожи нижней конечности. Срединная ветвь располагается в месте подвздошной кости. Если паховая связка меняет свое положение, то нерв сдавливается, происходит его компрессия. Это причина возникновения дискомфорта и болей по наружной поверхности бедра.
Обычно болезнь развивается в 3 участках:
Причины

Наклоны вперед, движения бедер провоцируют трение нерва о связку. Может развиться парестетическая мералгия. Отчего она возникает? Повышают риск заболевания следующие факторы:
Сдавление нерва в области паха — основная причина появления недуга.
Отметим, что факторами риска также бывают искривления позвоночника и различные его травмы. Развитию заболеванию способствуют некоторые хронические болезни (например, диабет). Воспалительные процессы брюшной области, различные гематомы, опухоли, оперативные вмешательства также могут вызвать заболевание. Алкоголизм, ревматизм, системный васкулит опасны развитием недуга Рота, а также других мононевропатий.
Таким образом, Синдром Рота связан с нарушением питания нерва, застоем крови в области нерва, изменениями сосудов, обменных нарушениях и болезнях, вызывающих эти проявления.
Симптомы

Клиника заболевания на ранних этапах заболевания неярко выражена. По мере развития болезни картина становится более развернутой. возникает:
Если проявляются какие-то царапины, то на их месте могут быть трофические язвы.
Характерная черта, по которой можно определить, что у человека болезнь Рота — в положении лежа на боку с согнутой ногой и притянутым к бедру животом боль и онемение проходят. Этот тест поможет сказать, стоит ли бить тревогу.
Боль во время заболевания возникает чаще всего только во время хождения. Она протекает по типу так называемой перемежающейся хромоты. Над болевым участком возникают кожные изменения. Может также развиться вертеброгенный болевой синдром.
Больной может не обращаться за помощью многие годы, потому что боли терпимы. Дискомфорт проявляется только при ходьбе.
Основным симптомам могут также соответствовать дополнительные. Такие как гипестезия. Иногда она доходит до гиперартрии. Болезнь Бернарда-рота может сопровождаться выпадением волосков, истончением кожи. Человек может продолжать двигаться, выполнять определенные действия. Ограничения в этом случае связаны с болью во время движений.
Диагностика
Поставить диагноз «парестетическая мералгия» можно без дополнительных обследований. Чтобы понять, почему развилась болезнь, достаточно внимательного исследования болезненной поражённой зоны, а также опроса пациента. Диагностирует заболевание невролог. При необходимости могут быть назначены следующие обследования:
Лечение
Симптомы болезни Бернарда Рота во время лечения продолжаются в течение нескольких месяцев. Не стоит ждать, что болезнь начнет проходить сама. Чем раньше происходит обращение к врачу, тем быстрее насупит излечение. В ходе терапии обычно назначают:
Лечебная физкультура
При данном заболевании рекомендованы следующие упражнения, которые больной может сделать сам:
Физиотерапия
Для лечения болезни Рота применяется физиотерапия и рефлексотерапия. Рефлексотерапия проводится курсами, каждые 2 недели. Важно выбрать грамотного специалиста.
Физиолечение назначается после консультации с врачом. Это может быть дарсонвализация, грязелечение, сероводородные ванны, а также массаж.
Медикаментозная терапия
Среди медикаментов во время лечения врач обычно выбирает препараты, уменьшающие боль, снимающие напряжения, отек, это такие средства, как вольтарен, индометацин, диклофенак.
Все препараты принимают курсами, очень важно соблюдать дозировку, чтобы не навредить организму. Иначе может возникнуть эрозия или язва.
Также назначают препараты для восстановления структуры нерва:
Из сосудорасширяющих средств прописывают ангиофлюкс, трентал, пентилин, витамин РР.
Гидрокортизон, преднизолон, являясь гормональными препаратами, назначаются редко.
Хирургическое лечение
Хирургическое лечение при данном типе невралгии проводится крайне редко, только в самых тяжелых случаях. Врач производит декомпрессию нерва.
Эффективная терапия может быть осуществима только в сочетании разных методов лечения. При этом важно устранить причины, без устранения которых недуг не победить (например, избыточная масса тела или патология тазовых органов).
Народные способы лечения
Что касается нетрадиционной медицины, то самыми действенными являются следующие рецепты:
Профилактика

К профилактическим мерам относятся:
Последствия
Парестетическая мералгия развивается чаще всего у людей, занимающихся сидячей работой, ведущих малоподвижный образ жизни. Если постоянно пренебрегать физической нагрузкой, то может развиться туннельный синдром. Вследствие него происходит поражение срединного бедренного нерва и даже его полная атрофия.
Такое неврологическое нарушение, как мералгия paraesthetica нельзя запускать. Как и другие болезни этой сферы, недуг нуждается в диагностики и терапии. При своевременном обращении к специалисту прогноз лечения благоприятен.