Металлический гребень у ребенка что это
Металлический гребень у ребенка что это
Тригоноцефалия (от гр. trigonos — треугольный) — это килевидная деформация черепа, возникающая в результате преждевременного заращения метопического (лобного) шва.
Термин «тригоноцефалия» впервые описан в 1862 году Велкером. В некоторых литературных источниках для обозначения данной формы краниосиностоза используется словосочетание «голова в форме киля».
Этиология и эпидемиология
В норме метопический шов начинает закрываться к концу первого года жизни и полностью исчезает к восьми годам. Преждевременное закрытие этого шва приводит к формированию черепа в виде треугольника с вершиной в центральной части лба.

Обычно краниосиностоз продолжается от глабеллы до переднего (лобного) родничка. Возникает компенсаторный рост черепа в венечном, лямбдовидном и сагиттальном швах, что приводит к увеличению мозгового отдела черепа в теменных областях. Это, в свою очередь, усиливает деформацию черепа.
С другими синостозами или аномалиями развития черепа тригоноцефалия сочетается редко.
Тригоноцефалия составляет менее 10% всех форм краниосиностозов.
Диагностика и клинические проявления
Диагностика заболевания осуществляется по данным анамнеза, клинического осмотра и дополнительных методов обследования.
В анамнезе отмечается появление характерной деформации черепа с дальнейшим её прогрессированием по мере роста ребёнка.
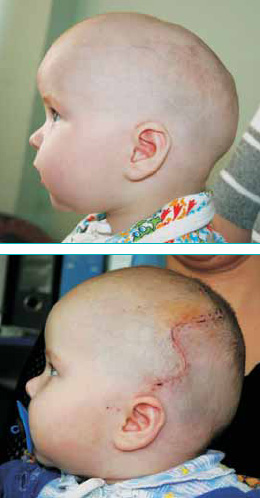
При клиническом осмотре определяется череп клиновидной формы с выступающим метопическим гребнем и смещением кзади боковых отделов лобной кости вместе с верхнеглазничными краями. Также может наблюдаться приподнятость верхних краёв глазниц и бровей.
Степень выраженности тригоноцефалии может варьировать от небольшого гребня по средней линии лба до выраженной деформации с формированием характерной треугольной формы черепа.
На компьютерной томограмме с 3D реконструкцией костей черепа выявляется уменьшение размеров лобной кости с передним смещением венечных швов и сглаженностью лобных бугров. Метопический шов отсутствует. В проекции его определяется выраженное уплотнение костной ткани. Основание черепа имеет форму капли. При этом наблюдается симметричное сужение передней черепной ямки и расширение задней.
Характерным признаком тригоноцефалии является близкое расположение друг к другу глазниц. Деформация глазниц наблюдается только выше кантальных связок. Зона глазниц, расположенная ниже кантальных связок, а также скуловые области не изменяются.
При исследовании структур головного мозга обнаруживается сужение передних рогов боковых желудочков. Повышение внутричерепного давления встречается у 4% пациентов, а нарушение развития головного мозга встречается крайне редко.
В ряде случаев тригоноцефалия может быть вторичной и развиваться на фоне недоразвития лобных долей мозга, что, в свою очередь, приводит к преждевременному закрытию метопического шва.
Лечение
Лечение только хирургическое.
Вид оперативного вмешательства зависит от степени выраженности деформации черепа. При наличии только костного гребня по средней линии лба выполняют его сглаживание. При выраженных формах тригоноцефалии используются методики ремоделирования лба, передней трети чешуи височных костей и верхней трети глазниц. Наряду с этим, при наличии близкого расположения глазниц — гипотелоризма, выполняется их разведение.
Обязательным условием успешного лечения пациентов с тригоноцефалией является раннее проведение хирургического лечения — в младенческом возрасте, что обеспечивает нормальное развитие головного мозга и предотвращает вторичные деформации черепа.
Тригоноцефалия (метопический синостоз)
Тригоноцефалия — преждевременное заращение метопического шва. Метопический шов — шов, соединяющий 2 половины лобной кости. В норме этот шов закрывается в возрасте от 8 месяцев до 2х лет. Преждевременное заращение шва вызывает деформацию свода черепа и вредней зоны лица. Важно разделять 2 состояния, появляющиеся при метопическом краниосиностозе: тригоноцефалия и асимптоматический краниосиностоз (“metopic ridge” или «mild methopic”). В первом случае закрытие метопического шва происходит внутриутробно или на 1-2 месяцах жизни. В этом случае формируется классическая деформация черепа по типу тригоноцефалии, гипотелоризм ( уменьшенное расстояние между орбитами). На месте метопического шва пальпаторно можно определить костный гребень, большой родничок закрывается к 1-2 месяцам. Так как рост лобной кости в большей степени зависит именно от метопического шва, преждевременное его закрытие приводит к гипоплазии лобной кости и верхней челюсти, что визуально выглядит как «маленькое» лицо.
Подпись: Сематическое изображение тригоноцефалии
Во втором случае закрытие метопического шва происходит позже — в 3-4 месяца, что вызывает появление костного гребня на месте метопического шва, умеренную деформацию лобной кости без развития краниоцеребральной диспропорции. В любом из этих случаев необходима консультация нейрохирурга.


Подпись: Mild metopic без признаков краниоцеребральной диспропорции.
Метопический краниосиностоз встречается с частотой 1:8000 новорожденных и составляют около 25% от общего числа краниосиностозов. В последние несколько лет отмечается увлиение частоты заболевания метопическим краниосиностозом.
В клинической картине метопического краниосиностоза приобладает гипертензионный синдром, зрительные нарушения и психические отклонения. По данным больших международных исследований снижение когнитивных функций при метопическом краниосиностозе встречается в 50-60% случаев, в то время как различные зрительные нарушения — в 70% случаев.
В большинстве случаев диагноз метопического краниосиностоза можно установить уже при рутинном осмотре ребенка неонатологом, педиатром или неврологом: при пальпации области метопического шва отмечается костный гребень на всем протяжении, более выраженный у основания черепа, «закрытый» или уменьшеный и деформированный большой родничок.
Золотым стандартом в дифференциальной диагностике метопического краниосиностоза является компьютерная томография. Именно этот метод диагностики может выявить признаки краниоцеребральной диспропорции и сдавление лобных долей головного мозга.
Подпись: СКТ с 3D реконструкцией метопического краниосиностоза
Метопический краниосиностоз с развитием тригоноцефалии является прямым показанием к опреативному лечению. Методом выбора при метопическом краниосиностозе является фронто-орбитальная реконструкция. До недавнего времени в лечении метопического краниосиностоза использовались малоинвазивные методики, однако по последним данным они являются малоэффективными.
Подпись: Метопический краниосиностоз после малоинвазивной коррекции и повторной реконструктивной операции
Фронто-орбитальная реконструкция заключается в ремоделировании лобной кости и надбровий, придании им правильной формы и фиксации пластинами. Оптимальным для выполнения оперативного вмешательства является возраст 5-8 месяцев. В более раннем возрасте оперативное вмешательство проводится только при раннем развитии краниостеноза.
Восстановительный период после оперативного вмешательства составляет около 10 дней. В это время выполняются перевязки пациента, консервативная терапия. Первые 3-4 дня после операции у ребенка сохраняется отек орбит, который не требует специфического лечения.
Для более подробной консультации Вы можете обратиться в раздел «Контакты»
Важность ранней диагностики врожденных деформаций черепа у детей
А.В. Лопатин, С.А. Ясонов, отделение челюстно-лицевой хирургии, ГУ «Российская детская клиническая больница» Росздрава
Практически любой врач курса общей анатомии помнит о существовании специфических форм черепа, таких, как скафоцефалический (вытянутый в передне-заднем направлении) и брахицефалический (увеличенный в ширину). Но редко кто вспоминает о том, что необычная форма черепа у ребенка во многих случаях является признаком преждевременного заращения черепных швов.
Конечно, все доктора знакомы с термином краниостеноз – преждевременное заращение швов черепа, приводящее к неспецифическому повреждению головного мозга вследствие недостаточного расширения полости черепа в период наиболее активного роста мозга. Когда возникает вопрос о том, как лечат краниостеноз немногие вспоминают о возможности хирургического иссечения преждевременно заросших швов и лишь единицы знают о существовании метода двухлоскутной краниотомии.
Между тем, по международной статистике, преждевременное закрытие одного из швов черепа (изолированный краниосиностоз) возникает примерной у одного из 1000 детей. Интересно отметить, что такая же частота характерна и у детей, имеющих расщелину губы. При этом ни у кого не вызывает трудностей диагностика расщелин губы, потому что таких пациентов, несомненно, видел каждый врач. Тогда как почти никто из врачей общей практики не может припомнить, видел ли он когда-нибудь ребенка с преждевременным заращением швов черепа.
Хождение по мукам
Краниосиностоз – преждевременное заращение одного или нескольких швов черепа, приводящее к формированию характерной деформации головы. Таким образом, уже в родильном доме ребенок с подозрением на краниосиностоз может быть выделен из общей массы новорожденных и направлен на дообследование. На практике, к сожалению, на этом этапе все деформации черепа, обнаруженные у детей, расцениваются врачами как особенности послеродовой конфигурации головы и им не уделяется должного внимания. В период новорожденности форме черепа также не придается большого значения. Обычный ответ педиатра на обеспокоенность родителей: «…Ничего страшного, хорошо прибавляет в весе, ушла желтуха, а голова такая оттого, что лежит на боку. Вот начнет ходить, и все исчезнет».
Психомоторное развитие детей проходит с отставанием, деформации черепа самопроизвольно не исчезают, некоторые деформации становятся менее заметными, скрываясь под волосами, другие ошибочно расцениваются врачами как иные заболевания, а третьи отступают на второй план при наличии более очевидных нарушений функции органов и систем. Зачастую малышей с краниосиностозами консультируют генетики, и нередко правильно устанавливается группа заболеваний и даже предполагается непосредственный генетический синдром. Несмотря на это, единицы таких пациентов поступают в специализированные клиники для проведения лечения. Подавляющее большинство детей, не получивших лечения, имеют сниженный интеллект и становятся инвалидами. Из-за необычной формы черепа нарушаются пропорции лица, и к периоду полового созревания у таких детей чаще, чем у других, возникают трудности в социальном общении и даже возможны суицидальные попытки.
Родители постепенно перестают обращать внимание на легкие деформации черепа, а при наличии выраженной у ребенка деформации лица детские хирурги разъясняют им, что исправление косметических дефектов проводится только в 16 лет.
Исходя из сказанного, можно заключить, что в нашей стране практически полностью отсутствует квалифицированная помощь детям с преждевременным заращением одного или нескольких швов черепа. При этом во всем мире на протяжении последних сорока лет лечению детей с врожденными деформациями черепа уделяется очень большое внимание, а разработанные методики оперативного лечения позволяют устранить компрессию мозга и значительно улучшить внешний вид детей с краниосиностозами уже в трех-шестимесячном возрасте. Основной причиной такого пробела является отсутствие доступной информации относительно особенностей диагностики и лечения врожденных деформаций черепа у детей. Для того чтобы немного исправить существующее положение, предлагаем рассмотреть самые общие вопросы диагностики и лечения краниосиностозов.
Диагностика
Рисунок 1
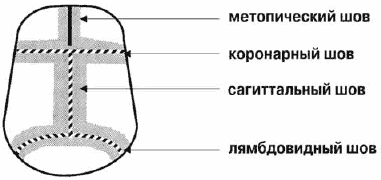
Основными швами свода черепа являются сагиттальный, коронарный, лямбдовидный и метопический (рис. 1). При преждевременном заращении костного шва происходит компенсаторный рост костей перпендикулярно к его оси (закон Вирхова). В результате появляется характерная деформация. Опишем наиболее часто встречающиеся формы краниосиностозов.
Сагиттальный краниосиностоз
Преждевременное заращение сагиттального шва приводит к увеличению передне-заднего размера черепа с нависающими лобной и затылочной областями и к уменьшению его ширины с формированием узкого овального лица (рис. 2). Такой вид деформации называют скафоцефалией, или ладьевидным черепом. Это наиболее частое заболевание среди общего числа изолированных синостозов (50-60%). Характерная форма черепа видна уже с рождения. При осмотре головы сверху заметно втяжение теменных областей, это дает ощущение циркулярной перетяжки свода черепа на уровне или чуть кзади от ушных раковин. Четко определяется большой родничок, причем его размеры не отличаются от нормы. Характерным считается наличие костного гребня, пальпируемого в проекции сагиттального шва.
Рисунок 2: а – ребенок до и б – после устранения скафоцефалии.
Метопический краниосиностоз
Самым редким представителем группы изолированных краниосиностозов является метопический краниосиностоз, или тригоноцефалия, составляющая 5-10% от общего их количества. Несмотря на это, данное заболевание, пожалуй, чаще всего распознается как врожденная деформация черепа из-за характерной клинической картины.
При раннем замыкании метопического шва происходит формирование треугольной деформации лба с образованием костного киля, идущего от надпереносья до большого родничка. При взгляде на такой череп сверху видна четкая треугольная деформация с вершиной в области надпереносья. При этом верхние и латеральные края орбит смещаются кзади, что дает ощущение разворота плоскости орбит кнаружи и уменьшения межорбитального расстояния (гипотелоризм). Деформация лба настолько необычна, что дети с тригоноцефалией часто обследуются у генетиков и наблюдаются как носители наследственных синдромов, сопровождаемых снижением интеллекта. Действительно, тригоноцефалия рассматривается как неотъемлемая часть таких синдромов, как Opitz, Oro-facio-digital syndrom, и некоторых других. Верно и то, что многие синдромальные заболевания приводят к задержке интеллектуального развития, но частота их настолько низка, а клиническая картина настолько характерна, что не стоит всех детей, имеющих лишь метопический синостоз, причислять к группе риска по развитию умственной неполноценности.
Односторонний коронарный краниосиностоз
Коронарный шов расположен перпендикулярно срединной оси черепа и состоит из двух равноценных половин. Так что при преждевременном заращении одной из его половин формируется типичная асимметричная деформация, именуемая плагиоцефалией. Вид ребенка с плагиоцефалией характеризуется уплощением верхнеорбитального края орбиты и лобной кости на стороне поражения с компенсаторным нависанием противоположной половины лба (малыш как будто хмурится одной стороной лица). С возрастом более отчетливо начинает проявляться ипсилатеральное уплощение скуловой области и искривление носа в ту же сторону. В школьном возрасте присоединяется деформация прикуса, связанная с увеличением высоты верхней челюсти и как следствие – смещением нижней челюсти на стороне преждевременно закрывшегося шва. В тяжелых случаях имеется даже компенсаторное выбухание затылочной области со стороны синостоза. Нарушения со стороны органа зрения представлены чаще всего односторонним косоглазием. Плагиоцефалия чаще других расценивается как особенности послеродовой конфигурации головы. Но в отличие от последней она не исчезает в первые недели жизни, а, наоборот, с возрастом прогрессирует.
Таким образом, огромную роль в правильной постановке диагноза играет именно форма черепа.
Из инструментальных методов диагностики наилучшим является проведение компьютерной томографии с трехмерным ремоделированием изображения костей свода черепа и лица. Это обследование помогает выявить сопутствующую патологию головного мозга, подтвердить наличие синостоза в случае изолированного повреждения и установить все заинтересованные швы в случае полисиностоза.
Лечение
Самым активным периодом роста головного мозга считается возраст до двух лет. Таким образом, с функциональной точки зрения предотвратить краниостеноз можно ранним хирургическим лечением. Оптимальным возрастом для проведения операции по поводу краниосиностоза можно считать период с 3 до 9 месяцев. Преимуществами лечения в данном возрасте можно считать:
Если лечение выполняется после пяти лет, сомнительно, что оно приведет к значительному улучшению функции головного мозга. В большей степени операция будет направлена на устранение деформации головы.
Основной особенностью современного хирургического лечения является не только увеличение объема черепа, но и исправление его формы и сочетанной деформации лица в ходе одной операции.
Обобщая вышеизложенное, еще раз отметим: в нашей стране имеется обширный пласт больных, которые в силу низкой информированности медиков о современных возможностях диагностики и лечения краниосиностозов не получают адекватной помощи. Между тем диагностика таких состояний достаточно проста и возможна уже на ранних этапах. Своевременная квалифицированная помощь детям с краниосиностозами позволяет уже в первые месяцы жизни устранить не только функциональный дефицит, но и исправить сопутствующую косметическую деформацию.
Сведения об авторах:
Андрей Вячеславович Лопатин, зав. отделением челюстно-лицевой хирургии ГУ «Российская детская клиническая больница» Росздрава, профессор, д-р мед. наук
Сергей Александрович Ясонов, врач отделения челюстно-лицевой хирургии ГУ «Российская детская клиническая больница» Росздрава
Хирургическое лечение несиндромальных краниосиностозов у детей
Общая информация
Краткое описание
АССОЦИАЦИЯ НЕЙРОХИРУРГОВ РОССИИ
ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ НЕСИНДРОМАЛЬНЫХ КРАНИОСИНОСТОЗОВ У ДЕТЕЙ (Москва, 2015)
Клинические рекомендации утверждены решением ХХХХ пленума Правления Ассоциации нейрохирургов России, г. Санкт-Петербург, 16.04.2015г
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
| Тип краниосиностоза | Пораженный краниальный шов |
| I Простые |
Затылочная плагиоцефалия
Коронарный с одной стороны
Лямбдовидный с одной стороны
Двусторонний коронарный
Диагностика
Диагностика несиндромальных КС
Стандартное ультразвуковое исследование плода на третьем триместре беременности может выявлять деформацию головки плода. Подтверждение диагноза проводится при помощи 3D УЗ-сканирования. Деформация черепа у плода и подозрение на КС является показанием для оперативного родоразрешения для предотвращения интранатальной травмы ЦНС плода и травмы родовых путей матери (опция).
Определение тактики диагностических и лечебных мероприятий проводится детским нейрохирургом с привлечением ряда врачей-специалистов (невролог, педиатр, окулист, генетик, ЛОР-врач, челюстно-лицевой хирург, рентгенолог, анестезиолог-реаниматолог и др.) (опция)
В случае необходимости к диагностике и лечению привлекаются другие врачи специалисты.
Суммарный алгоритм нейровизуализационных мероприятий у детей с несиндромальными КС представлен на схеме (рис 2).
4. Мальформация Киари I типа (может быть первичной или вторичной, вследствие кранио-церебральной диспропорции).
1.2 Картина глазного дна (отек дисков зрительных нервов) – встречается редко у детей младшего возраста, что связано с физиологическими особенностями детского возраста (рекомендация). Нормальная картина глазного дна не исключает наличие у пациента ВЧГ.
Лечение
2. Устранение деформации головы ребенка с достижением эстетического результата, что способствует дальнейшей социальной адаптации.
Примечание: Противопоказания для хирургического лечения – общие для нейрохирургических заболеваний на настоящем этапе. Основанием для отказа от операции может явиться категорическое несогласие родственников пациента с хирургическим методом, подкрепляемое письменным подтверждением. Во всех остальных случаях следует хирургическое лечение считать показанным.
(например, дистракционные устройства, пружинные дистракционные устройства, краниальные ортезы) 29.
Дистракционное лечение при помощи пружинных дистракционных устройств не имеет аналогических стадий. Период дистракции начинается непосредственно после операции, носит пассивный характер, не требует участия медицинского персонала или родственников пациента. Период дистракции непосредственно переходит в период ретенции и составляет суммарно 6 мес, после чего ребенок госпитализируется для удаления дистракционных устройств 37 (рекомендация).
1.2. Биодеградируемые пластины и винты (пины)
Детям первого года жизни вне зависимости от результатов исследования крови на группу крови и резус-фактор проводится индивидуальный подбор эритроцитарной массы (рекомендация).
2. Выполнение линейной краниотомии, краниоэктомии, кальвариоэктомии в возрасте 1-3 мес. Вмешательства связаны с рисками и недоказанной эффективностью, велика вероятность рецидива заболевания (опция).
4. Реконструктивные вмешательства, такие как прямая и обратная «пи»-пластика, «barrel-stave osteotomy»-пластика, реконструкция костей свода черепа (опция).
3. Остеотомия с установкой дистракционного аппарата (опция).
4. Хирургическое лечение может не проводиться (в случае отсутствие признаков ВЧГ и КЦДП), осуществляется динамическое наблюдение за пациентом (опция)
2. Хирургическое лечение может не проводиться (в случае отсутствие признаков ВЧГ и КЦДП), осуществляется динамическое наблюдение за пациентом (опция)
3. Контурная пластика у пациентов старшего возраста с остаточной деформацией (опция).
4. Хирургическое лечение может не проводиться (в случае отсутствие признаков ВЧГ и КЦДП), осуществляется динамическое наблюдение за пациентом (опция)
V. Односторонний синостоз лямбдовидного шва, затылочная плагиоцефалия
3. Хирургическое лечение может не проводиться (в случае отсутствие признаков ВЧГ и КЦДП), осуществляется динамическое наблюдение за пациентом (Опция)
VI. Множественные синостозы, пансиностозы
Редко встречаются у пациентов с несиндромальными КС. Проявляются различными видами деформациями. Хирургическое лечение проводится по принципам и алгоритмам простых КС. Для этой группы характерно развитие поздних синостозов, развивающихся в течение первого года (лет) жизни. Поэтому, клинические проявления и степень их выраженности может меняться в процессе роста и развития пациента. Общей направленностью тактики хирургического лечения является проведение операции в более поздние сроки, что может позволить избежать проведения повторных вмешательств при прогрессировании синостоза и вовлечении ранее сохранных швов черепа. (опция)
Информация
Источники и литература
Информация
| Сатанин Леонид Александрович | Кандидат медицинских наук, младший научный сотрудник отделения детской нейрохирургии НИИ нейрохирургииим. акад. Н.Н. Бурденко |
| Горелышев Сергей Кириллович | Доктор медицинских наук, профессор, заведующий отделением детской нейрохирургии НИИ нейрохирургииим. акад. Н.Н. Бурденко |
КЦДП – кранио-церебральная диспропорция
Алгоритмы