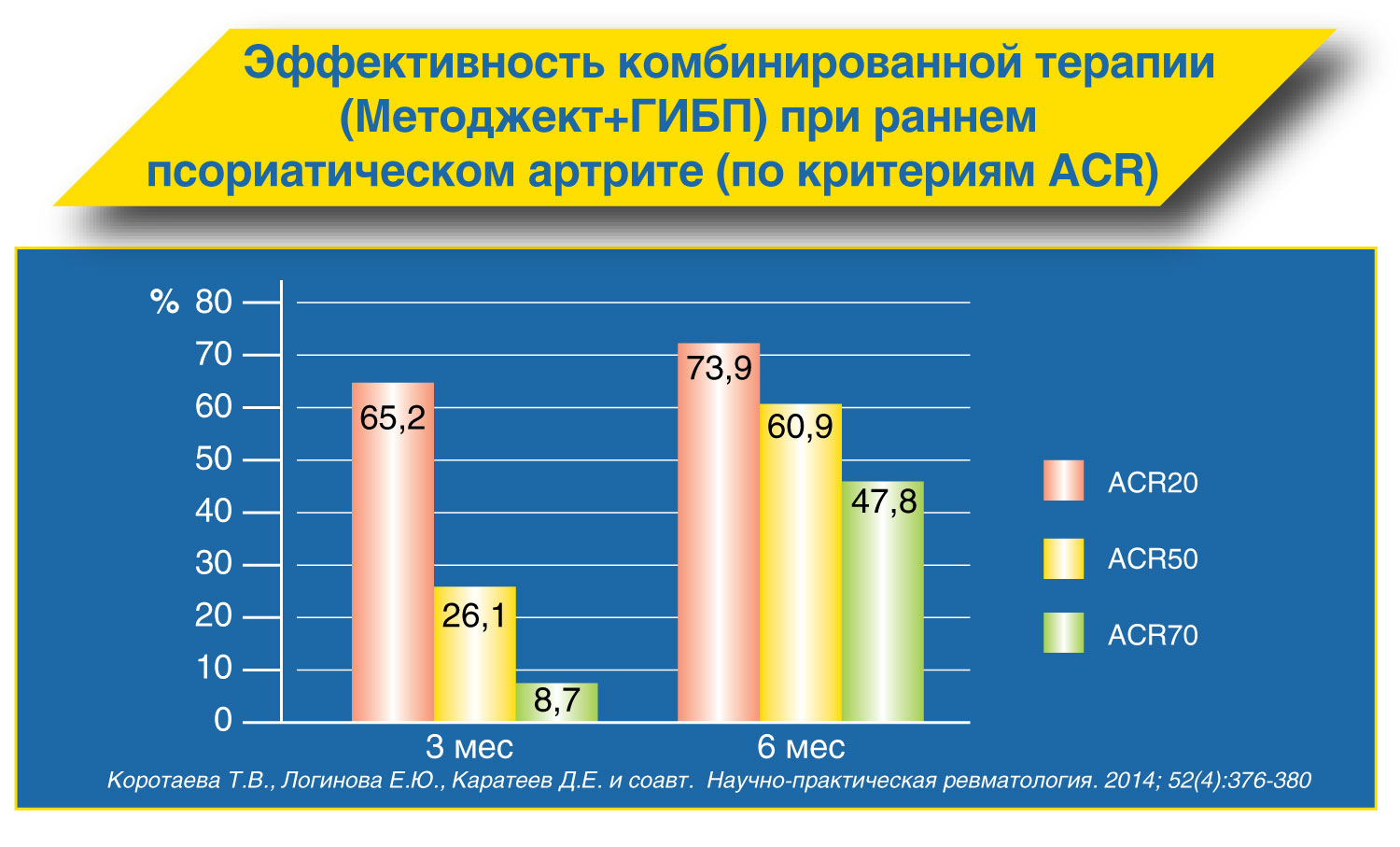
Методжект или метотрексат эбеве что лучше
Содержание
Дерматология в России
Зарегистрируйтесь!
Если Вы врач, то после регистрации на сайте Вы получите доступ к специальной информации.
Если Вы уже зарегистрированы, введите имя и пароль (форма в верхнем правом углу или здесь).
О препарате Методжект
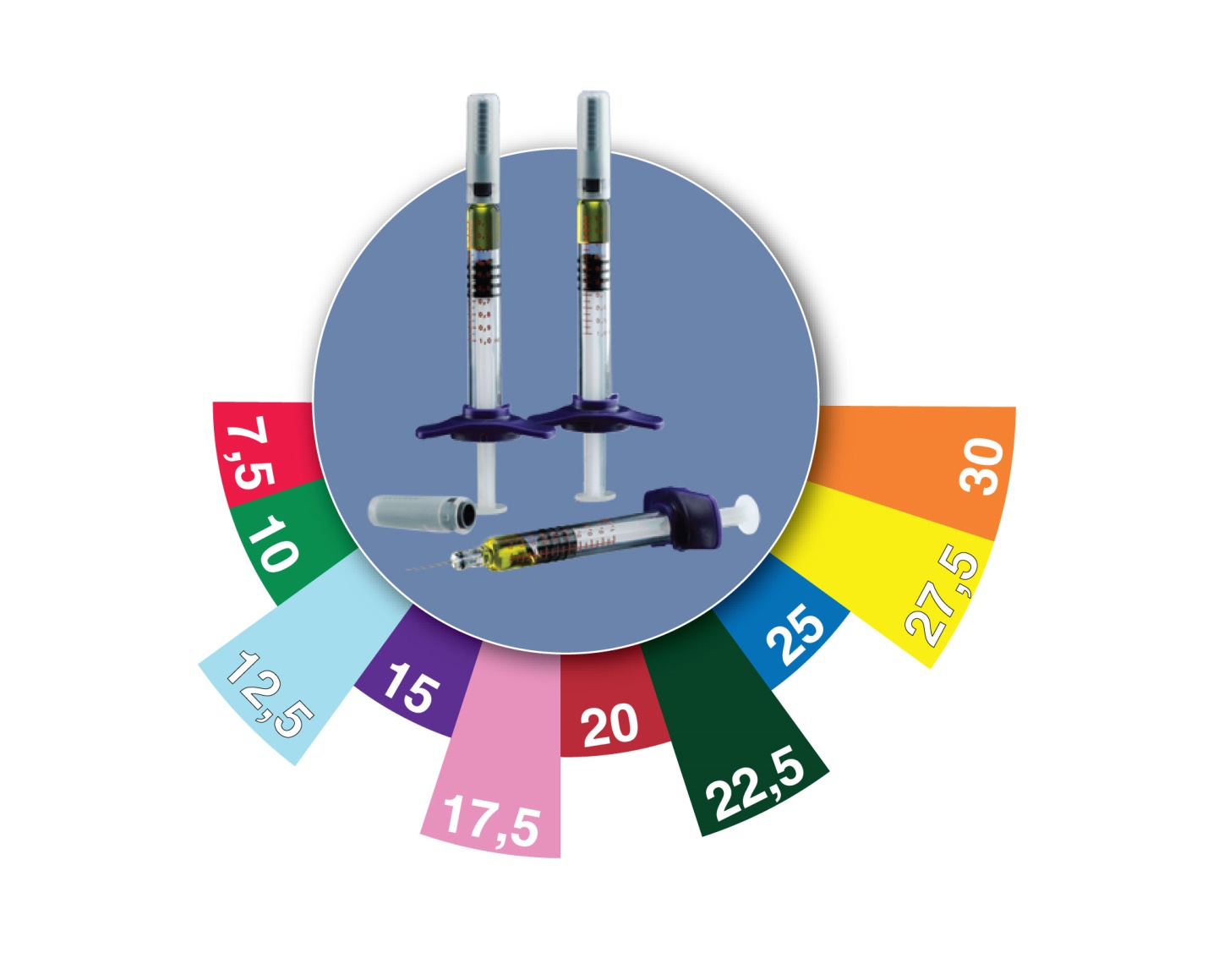
Теперь доступно 10 дозировок
Метотрексат – наиболее часто назначаемый базисный противовоспалительный препарат в терапии ревматоидного артрита у взрослых и ювенильного идиопатического артрита у детей, также широко используемый для лечения псориаза и псориатического артрита.
Методжект® – метотрексат в предварительно заполненных (уже готовых к использованию) шприцах, созданный специально для пациентов с ревматоидным артритом, ювенильным идиопатическим артритом, псориазом и псориатическим артритом и производимый в Германии. В виде инъекций метотрексат более эффективен и вызывает меньше побочных эффектов со стороны желудочно-кишечного тракта.
Предварительно заполненные шприцы с Методжектом® безопасны и просты в использовании, а также минимизируют риск передозировки, благодаря уникальному цветовому кодированию (индивидуальной окраске стопора поршня шприца и упаковки для каждой дозировки). Специальная система обеспечивает безопасное соединение иглы и шприца, а стопор поршня минимизирует риск случайного проливания препарата. Форма шприца специально разработана таким образом, чтобы препарат можно было ввести самостоятельно даже при наличии деформации суставов рук.
Лечебный эффект Методжекта® проявляется через 4-8 недель после начала терапии и нарастает в течение первых 6 месяцев. Терапия может продолжаться длительное время, вплоть до нескольких лет. Перерыв в лечении обычно вызывает ухудшение течения заболевания.
Методжект® вводится один раз в неделю, желательно в один и тот же день недели, подкожно. Препарат может храниться при комнатной температуре. Наиболее часто встречающиеся нежелательные явления Методжекта®– это снижение аппетита, тошнота, диспепсия, стоматит. При появлении любых нежелательных явлений, пожалуйста, свяжитесь с Вашим лечащим врачом. В период лечения Методжектом® строго рекомендуется еженедельный прием фолиевой кислоты. Фолиевая кислота – витамин В9, уменьшающий возможные неблагоприятные эффекты метотрексата.
Если Вы нуждаетесь в хирургической операции, планируете беременность, кормите грудью или Вам назначены другие препараты, пожалуйста, проконсультируйтесь с Вашим лечащим доктором.
Более подробная информация содержится в инструкции по медицинскому применению препарата. Проконсультируйтесь со своим лечащим доктором относительно всех вопросов, касающихся применения Методжекта®.
Литература
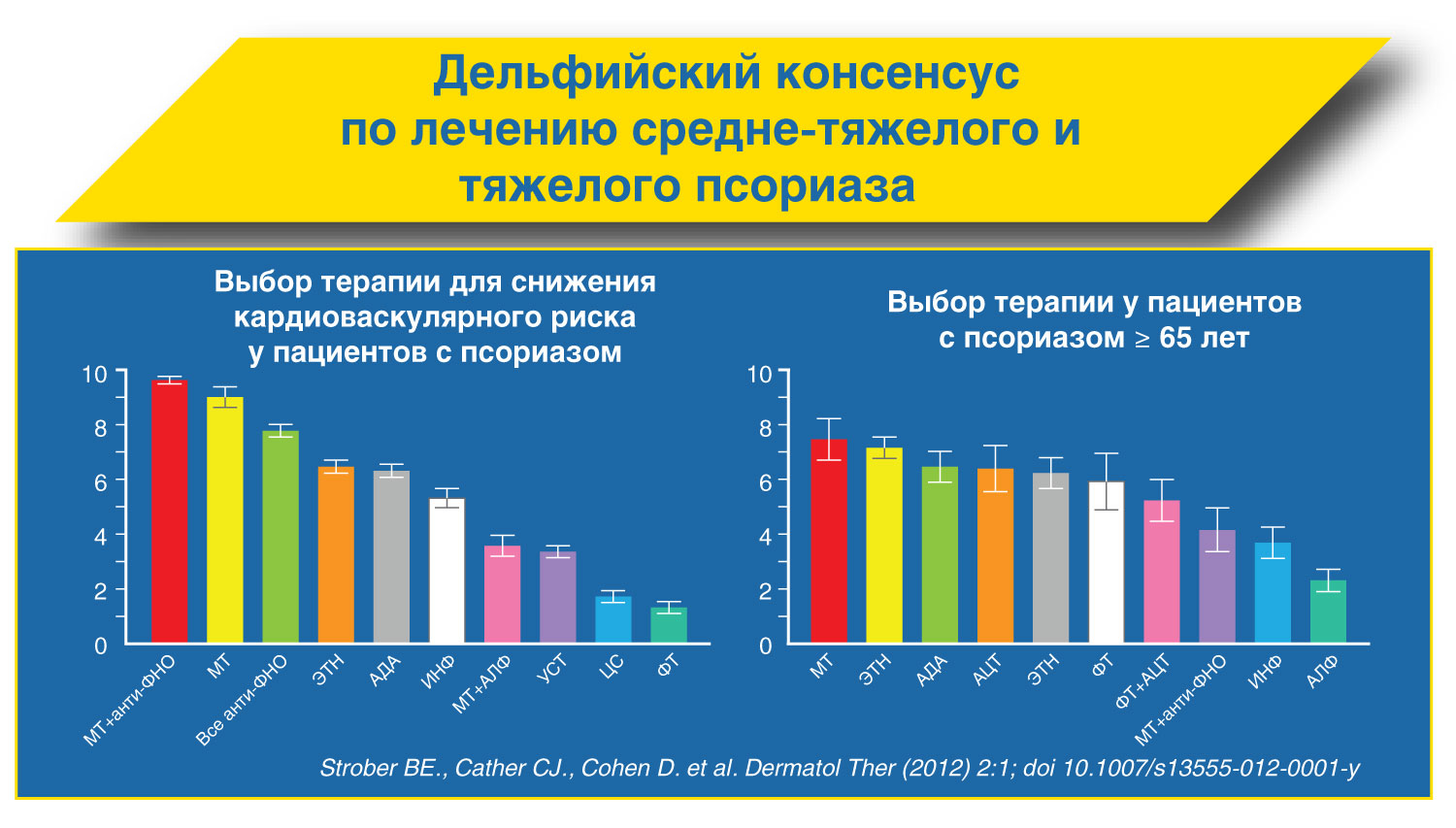
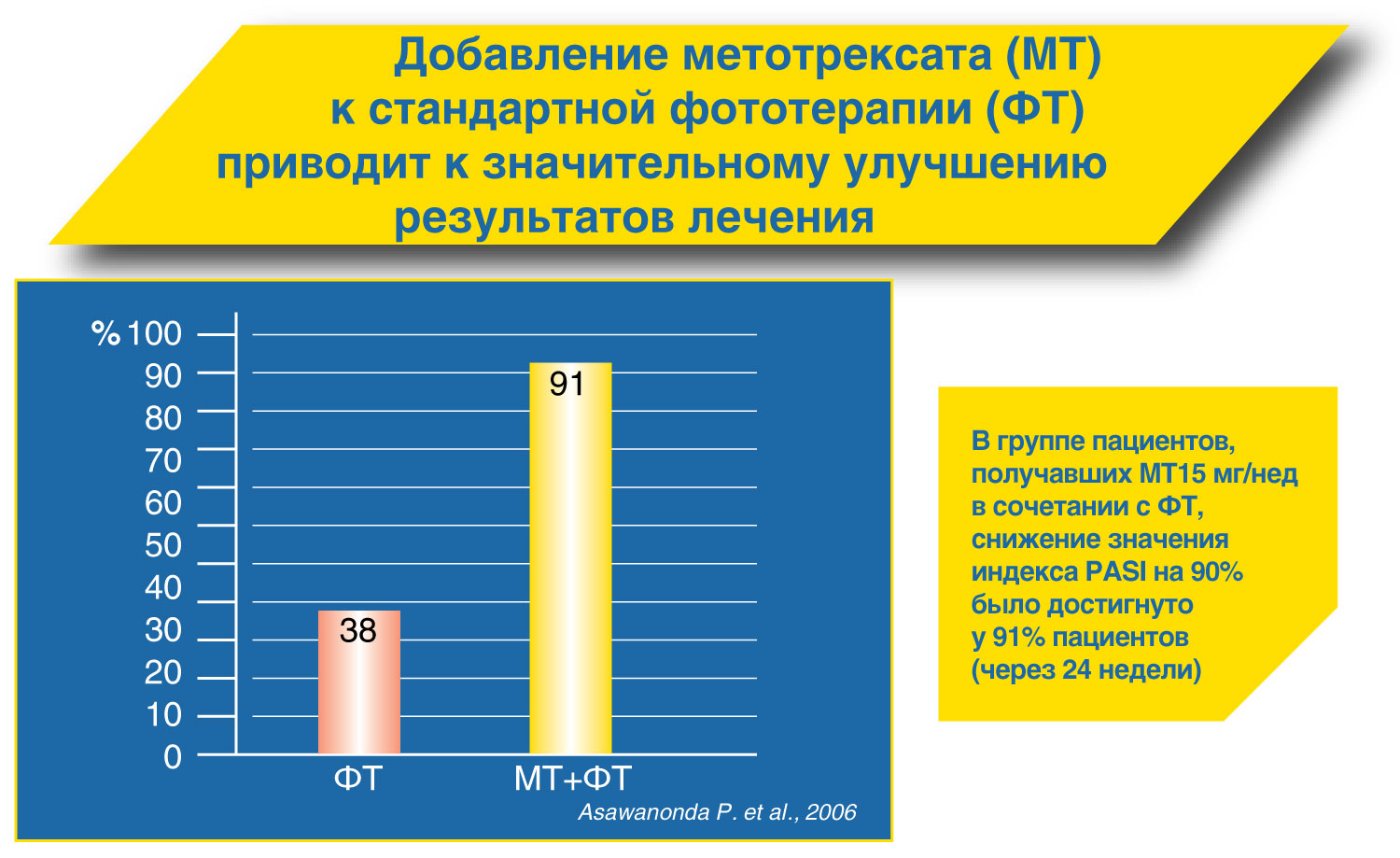
Рекомендации по лечению псориаза Метотрексат может быть рекомендован для терапии (в т.ч. долгосрочной) псориаза средне-тяжелого и тяжелого течения.
Парентеральный путь введения метотрексата является предпочтительным ввиду лучшей биодоступности препарата.
Начальная доза препарата при парентеральном применении составляет 15 мг/нед, при необходимости она может быть увеличена до 30 мг/нед
После достижения терапевтического эффекта возможна поддерживающая терапия в минимальной эффективной дозе (не более 22,5 мг/нед)
Через 24 часа после применения метотрексата обязателен прием 5 мг фолиевой кислоты Метотрексат обладает несомненными фармако-экономическими преимуществами по сравнению с другими препаратами для системной терапии псориаза.
*Федеральные клинические рекомендации по ведению больных псориазом (РОДВ, 2015)
*European S3-Guidelines on the systemic treatment of psoriasis vulgaris. Update 2015
Метотрексат в терапии псориатического артрита (рекомендации EULAR)
У больных с активным псориатическим артритом первым среди базисных противовоспалительных препаратов следует назначать метотрексат.
Лечение метотрексатом следует начинать с дозы 10 мг/нед с увеличением на 5 мг каждые 2-4 нед (до 25 мг/нед) в зависимости от эффективности и переносимости.
Парентеральное введение метотрексата обеспечивает большую биодоступность при меньшем риске возникновения нежелательных реакций.
На фоне лечения метотрексатом обязателен прием фолиевой кислоты через 24 часа после введения метотрексата.
ВЫ можете нам позвонить:
8 (8452) 98-84-68
и
+7-967-500-8468
или
Базисная терапия системных заболеваний соединительной ткани
Главным средством в лечении аутоимунных заболеваний являются, так называемые базисные препараты. Их название произошло от того, что они воздействуют на основание болезни, ее «базис». Эти препараты вызывают ремиссию и предотвращают или замедляют разрушение суставов, но не являются противовоспалительными препаратами. В настоящее время в качестве базисной терапии используют чаще всего: цитостатики, антималярийные препараты, сульфаниламиды, пеницилламин.
1. Цитостатики.
Цитостатические препараты: метотрексат, арава, азатиоприн (имуран), циклофосфан (эндоксан), циклоспорин (сандимун, экворал), проспидин и др.
Не стоит пугаться от названия «цитостатики», зная спектр их побочных эффектов: дозы этих препаратов при лечении артритов примерно в 5-20 раз меньше используемых при лечении опухолей! Использование цитостатиков помогает, как минимум, 70-80% больных, побочные явления возможны у 15-20% пациентов и редко бывают тяжелыми. Подбор доз под контролем ревматолога сводит возможность побочных эффектов к минимуму
В течение всего периода терапии цитостатиками необходимо, с помощью лабораторных методов исследования, контролировать показатели общего анализа крови,биохимических анализов и мочи у пациента. Если же пациент легко переносит цитостатическую терапию, можно ждать улучшения самочувствия уже через 2-4 недели после начала лечения.
Арава (элафра, лефлайд, лефлюнамид) рекомендуется больным, у которых артрит протекает очень активно, и тем, кто плохо переносит метотрексат. Терапевтический эффект обычно проявляется через 4-6 недель от начала приема аравы и может нарастать в течение 4-6 месяцев.
Ремикейд действует быстрее многих других базисных препаратов.
Однако применять ремикейд надо с очень большой осторожностью. До начала лечения ремикейдом необходимо выявить и пролечить все имеющиеся у пациента инфекции. Если этого не сделать, применение ремикейда может спровоцировать сильнейшее обострение недолеченных инфекционных процессов вплоть до развития сепсиса.
Также, во время лечения ремикейдом рекомендуется применять антиаллергические препараты, чтобы предотвратить возможные аллергические реакции. Стоимость препарата высокая. Лечение проводится только в стационарных условиях
Биологические препараты это одна из новейших групп препаратов для лечения артритов. Они инактивируют специальный белок (фактор некроза опухоли (ФНО)), который играет важную роль в воспалительной процессе. Эти препараты действуют быстро и эффективно уменьшают воспаление. К ним относится ингибитор ФНО этанерцепт (энбрел), анакинра (кинерет), хумира (адалимубаб), актемра (тоцилизумаб), ритуксимаб (ритуксан, мабтера), оренция (абатацепт).
Все эти препараты были разработаны в течение последнего десятилетия, а на мировом фармацевтическом рынке начали появляться не более пяти лет назад. В связи с этим они ещё весьма дороги. Ещё одним их недостатком является то, что они могут вводиться только в инъекционной форме (подкожно или внутривенно), причем в стационарных условиях, так как процедура проводится от получаса до нескольких часов под контролем специалиста. Поэтому данные препараты пока еще не получили широкого применения. Обычно их применяют в комбинации с метотрексатом или с другим базовым препаратом.
Также необходимо знать, что биологические препараты обычно не комбинируют друг с другом из-за высокой вероятности развития побочных эффектов!
Тофацитиниб – первый пероральный ингибитор янус-киназ в лечении ревматоидного артрита. Высокоэффективный и достаточно безопасный препарат. Однако высокая стоимость препарата не дает возможности говорить о его доступности для широкого круга больных.
Другие цитостатические препараты, такие как азатиоприн (имуран), циклофосфан (эндоксан) и циклоспорин (имуспорин, консупрен, сандимун, экворал) применяются только при неэффективности остальных базисных препаратов.
2. Антималярийные препараты
Антималярийные препараты делагил и плаквенил (иммард)
3. Сульфаниламиды.
4. Пеницилламин.
Пеницилламин (купренил ) при артритах обычно назначается в тех случаях, когда терапия цитостатиками не приносит больному облегчения. При системной скеродермии явяется препаратом выбора. Применение купренила при ССД основано в первую очередь на связывании препаратом альдегидных групп коллагена, что приводит к нарушению его биосинтеза и поперечного связывания отдельных молекул
Новое в лечении ревматоидного артрита
В последнее время тактика лечения ревматоидного артрита значительно изменилась. Новое в лечении ревматоидного артрита – это отказ от выжидательной позиции и раннее назначение агрессивного курса терапии. Это привело к тому, что специалистами была признана обратимость патологического процесса на ранних стадиях заболевания при назначении активной терапии сразу после установления диагноза.
Врачи клиники «Парамита» используют самые современные методы и лекарственные препараты для помощи больным ревматоидным артритом, сочетая их назначение с методами восточной терапии.
Ревматоидный артрит в цифрах
По современным представлениям ревматоидный артрит (РА) – это сложное многофакторное, хроническое, неуклонно прогрессирующее, системное аутоиммунное заболевание, в основе которого лежит длительный воспалительный процесс в организме с язвенно-деструктивным поражением и разрушением суставов.
Поражение РА населения составляет около 1% всего населения земного шара. Болеют лица любого возраста, от младенцев до пожилых людей, чаще женщины. По статистике ревматоидный артрит был установлен на 1-м году заболевания у 57,9% пациентов, остальные лечились по поводу недифференцированного (неустановленного вида) артрита (НДА), а это значит, не получали необходимой терапии. Еще через год у 33% больных этой группы был выявлен РА, то есть, их лечение замедлилось еще почти на год.
Новейшие принципы лечения РА
В последние десятилетия сформировались основные принципы терапии ревматоидных поражений, их придерживаются специалисты всего мира.
Принцип первый – ранее выявление
Лечить ревматоидные процессы непросто, результат во многом зависит от результатов обследования, установленного диагноза и предполагаемого прогноза болезни. Выявить ревматоидную патологию на ранней стадии сложно, так как похожие симптомы наблюдаются и при других заболеваниях. Поэтому очень большое значение придается выявлению РА и установлению развернутого диагноза, позволяющего сделать прогноз течения болезни у данного больного и назначить ему адекватные лечебные мероприятия.
Диагноз ревматоидного артрита ставится на основании:
ФК (функциональный класс) ревматоидного процесса позволяет оценить сохранность трудовых навыков. По степени их нарушения выделяют 4 ФК.
Диагноз должен включать в себя клиническую и рентгенологическую стадии заболевания, активность патологического процесса, наличие/отсутствие РФ и системных поражений. Это позволит подобрать больному наиболее подходящую схему лечения.
Принцип второй – раннее назначение медикаментозной терапии
Схемы лечения ревматоидного артрита нового поколения учитывают клинически подтвержденный факт, что при раннем назначении активных лечебных мероприятий патологический процесс можно остановить и даже повернуть вспять. Поэтому главной целью является раннее выявление заболевания с назначением адекватного лечения, а непосредственными задачами:
Современная тактика ведения ревматоидных поражений – это агрессивная тактика, когда больному назначается комплексное лечение с максимальными дозировками основных (базисных) противовоспалительных препаратов (БПВП). При этом противовоспалительные средства подбираются по результатам обследования. Раз в квартал проводится текущее обследование с целью проверки результативности проводимой базисной терапии. В состав медикаментозной терапии обязательно вводятся биологические препараты.
Принцип третий – сокращение симптоматической терапии
Новое в лечении ревматоидного артрита – это еще и подход к симптоматической терапии. Сейчас отказались от стандартных схем применения обезболивающих и общих противовоспалительных средств. Их назначают строго индивидуально при наличии воспалительной боли и обязательно сочетают с приемом базисных медицинских препаратов.
Допускается даже нерегулярный прием лекарств из группы нестероидных противовоспалительных препаратов (НПВП) – их принимают по мере необходимости максимально короткими курами или одноразово, используя только один препарат этой группы. Это связано с побочными эффектами НПВП – они вызывают эрозивно-язвенные поражения желудочно-кишечного тракта (ЖКТ). Еще одна опасность применения этой группы препаратов в том, что на ранних стадиях заболевания они быстро снимают все симптомы заболевания и создают иллюзию полного выздоровления. Это часто приводит к отказу больного от дальнейших лечебных мероприятий и прогрессированию ревматоидного процесса.
Еще одна группа препаратов для лечения ревматоидных поражений – глюкокортикостероиды (ГКС). Они оказывают, как симптоматическое, так (частично) и патогенетическое действие, подавляя процесс разрастания соединительной ткани в суставах, деструкцию хрящевой и костной ткани. На первых начальных стадиях ревматоидного процесса их назначают только при наличии выраженного болевого синдрома воспалительного характера – ГКС отлично снимают воспаление и боль, после чего их отменяют.
Но есть категории больных, в основном это лица преклонного возраста, которым не подходят препараты базисной терапии. В таких случаях эту роль берут на себя ГКС, назначаемые продолжительными курсами в низких дозировках. Иногда их вводят в суставы. Назначение их требует регулярного обследования больного из-за возможных побочек: остеопороза, язвенных процессов в ЖКТ и т.д.
В последние годы препараты этой группы все чаще назначают короткими курсами в высоких дозировках (пульс-терапия). Показаниями для таких процедур лечения являются тяжелые системные поражения (сердца, печени, почек).
Принцип четвертый – двигательная активность
Она необходима для профилактики контрактур и анкилозов (снижение объема движений в суставе или его полная неподвижность), а также мышечных атрофий необходима даже в период обострений – назначается щадящий комплекс лечебной физкультур – ЛФК. По мере улучшения состояния больного нагрузки увеличиваются.
Одновременно назначаются курсы лечебного массажа и физиотерапевтических процедур, усиливающих эффект ЛФК. Для сохранения нормального положения конечности назначают ношение ортезов, но только по нескольку часов в день – постоянное ношение ортезов считается неприемлемым. Двигательная активность значительно улучшает качество жизни больных с ревматоидными поражениями.
Препараты для медикаментозного лечения
Все препараты от ревматоидного артрита делятся на симптоматические и базисные. Симптоматические – это НПВП и ГКС, а базисные – синтетические и биологические.
Лекарственные средства этой группы угнетают образование фермента циклооксигеназы (ЦОГ). ЦОГ делится на два вида: ЦОГ-2, участвующую в синтезе простагландинов, поддерживающих воспаление и боль, и ЦОГ-1, поддерживающую синтез простагландинов, стимулирующих секрецию слизи в органах пищеварения и защищающих стенки органов от различных воздействий.
НПВП, подавляющие только ЦОГ-2 (Нимесулид, Мелоксикам), – это лекарства нового поколения. Они обладают селективным (избирательным) действием и почти не имеют побочного действия на ЖКТ при правильном применении. Они также применяются в современной практике.
Глюкокортикоидные гормоны
Глюкокортикоиды (Преднизолон, Дексаметазон, Метипред) назначаются при тяжелом течении ревматоидных процессов, сильных болях и поражении внутренних органов. В зависимости от состояния пациента эти препараты назначают или достаточно длительно малыми дозами (например, пожилым больным с противопоказаниями для базисной терапии), или короткими курсами очень большими дозами (пульс-терапия). Введение гормональных препаратов в полость сустава может приостановить его воспаление и формирование контрактуры.
Синтетические базисные противовоспалительные препараты
Синтетические базисные препараты применяются достаточно давно, но не потеряли своей актуальности. Курс начинается с назначения одного препарата этой группы. При высокой активности РА лечение начинают с Метатрексата, при средней и небольшой – с Сульфасалазина или Плаквенила. За эффективностью терапии тщательно наблюдают и если эффект есть, но недостаточный, присоединяют еще один базисный препарат (синтетический или биологический). Если эффекта нет, препарат меняют.
Биологические (генно-инженерные) БПВП – биологические агенты
Внутрисуставные инъекции гиалуроновой кислоты
Хондропротекторы что это как выбрать, насколько они эффективны
Артриты
Ревматоидный артрит
Ревматоидный артрит (РА) – аутоимунное ревматическое заболевание неизвестной этиологии, характеризующееся хроническим эрозивным артритом(синовитом) и системным воспалительным поражением внутренних органов.
Профилактика.
Этиология РА неизвестна, поэтому первичную профилактику не проводят.
Скрининг.
Скрининг не проводят. Иммунологические нарушения(увеличение титров РФ, АЦЦП и С-РБ) выявляют за несколько месяцев или лет до развития клинических симптомов РА.
Общая характеристика
Характерно разнообразие вариантов начала заболевания. В большинстве случаев заболевание начинается с полиартрита, реже проявления артрита могут быть выражены умеренно, а преобладают артралгии, утренняя скованность в суставах, ухудшение общего состояния, слабость, похудание, субфебрильная температура тела, лимфаденопатия, которые могут предшествовать клинически выраженному поражению суставов.
Развитию артрита за несколько недель или месяцев может предшествовать продромальный период, проявляющийся усталостью, похуданием, периодически возникающими болями в суставах (часто на фоне изменения атмосферного давления), снижением аппетита, повышенной потливостью, субфебрильной температурой тела, умеренной анемией, увеличением СОЭ.
У многих пациентов заболевание дебютирует с неспецифического поражения суставов, и его определяют как недифференцированный артрит (НА). Среди больных НА в течение первого года наблюдения 30-50% развивается достоверный РА. У 40-55%- спонтанная ремиссия, у остальных сохраняется НА или выявляют другое заболевание.
Что происходит в суставах при артрите?
Избыточная стимуляция и нарушение регуляции иммунной системы приводят к избыточной продукции T-клеток
T-клетки проходят в синовий сустава по кровеносным сосудам и выделяют провоспалительные цитокины >запускает каскад реакций в суставах> приводит к развитию воспаления
Синовиальная мембрана начинает пролиферировать и это приводит к избыточной продукции новой жидкости. Это приводит к отеку и припуханию сустава.
Хрящ истончается и это приводит к снижению защиты сустава
Паннус (грануляционная ткань) образуется из синовиальной мембраны
Костная ткань разрушается (эрозии) в областях там, где синовиальная мембрана касается кости (это может быть выявлено при радиографическом обследовании)
В поздних стадиях заболевания полости суставов могут быть полностью заполнены грануляционной тканью
Схема изменения в суставах
Лечение
Цели терапии.
Основная цель терапии – достижение стойкой ремиссии заболевания. Остальные задачи таковы:
Лечение больных РА должен проводить ревматолог по следующим причинам:
Медикаментозное лечение.
Для лечение РА используют следующие группы ЛС:
Общие положения
Терапию БПВП следует начинать как можно раньше (в пределах 3-6 месяцев с момента развития симптомов болезни), даже если пациенты формально не соответствуют диагностическим критериям РА (недифференцированный артрит)
Раннее начало лечение БПВП и ГИБП способствует улучшению функций и замедлению прогрессирования деструкции суставов. Позднее назначение БПВП(через 3-6 месяцев от начала болезни) ассоциируется со снижением эффективности монотерапии БПВП.
Нестероидные противовоспалительные препараты
В зависимости от селективности в отношении ЦОГ-2 НПВП разделяют на две категории – неселективные (Н-НПВП) и селективные (С-НПВП). НПВП более эффективно подавляют боль и воспаление, чем парацетамол. При РА НПВП применяют в комбинации с БПВП.
Глюкортикоиды:
Следует использовать ГК не в виде монотерапии, а в комбинации с БПВП.
ГК в низких/средних дозах эффективно контролируют клинические проявления и прогрессирование деструкции суставов. ГК более эффективны, чем НПВП, а соотношении эффективности/стоимости у ГК лучше, чем у НПВП.
Базисные противовоспалительные препараты
Терапию БПВП следует проводить всем больным без исключения. Терапия БПВП и ГИБП уменьшает боль и воспаление, улучшает функции и замедляет прогрессирование деструкции суставов.
При выборе терапии БПВП и ГИБП необходимо учитывать длительность заболевания( 24 месяца – развернутая стадия), активность воспаления, наличие факторов неблагоприятного прогноза, коморбидность. К факторам риска неблагоприятного прогноза относят высокие титры РФ, увеличение концентрации АЦЦП, увеличение СОЭ и концентрации СРБ, быстрое развитие деструкции в суставах.
Динамическое наблюдение за эффективностью и побочными эффектами лечения БПВП осуществляет врач-ревматолог и ( в виде исключения) врач общей практики, но при консультативной поддержке врача-ревматолога. *
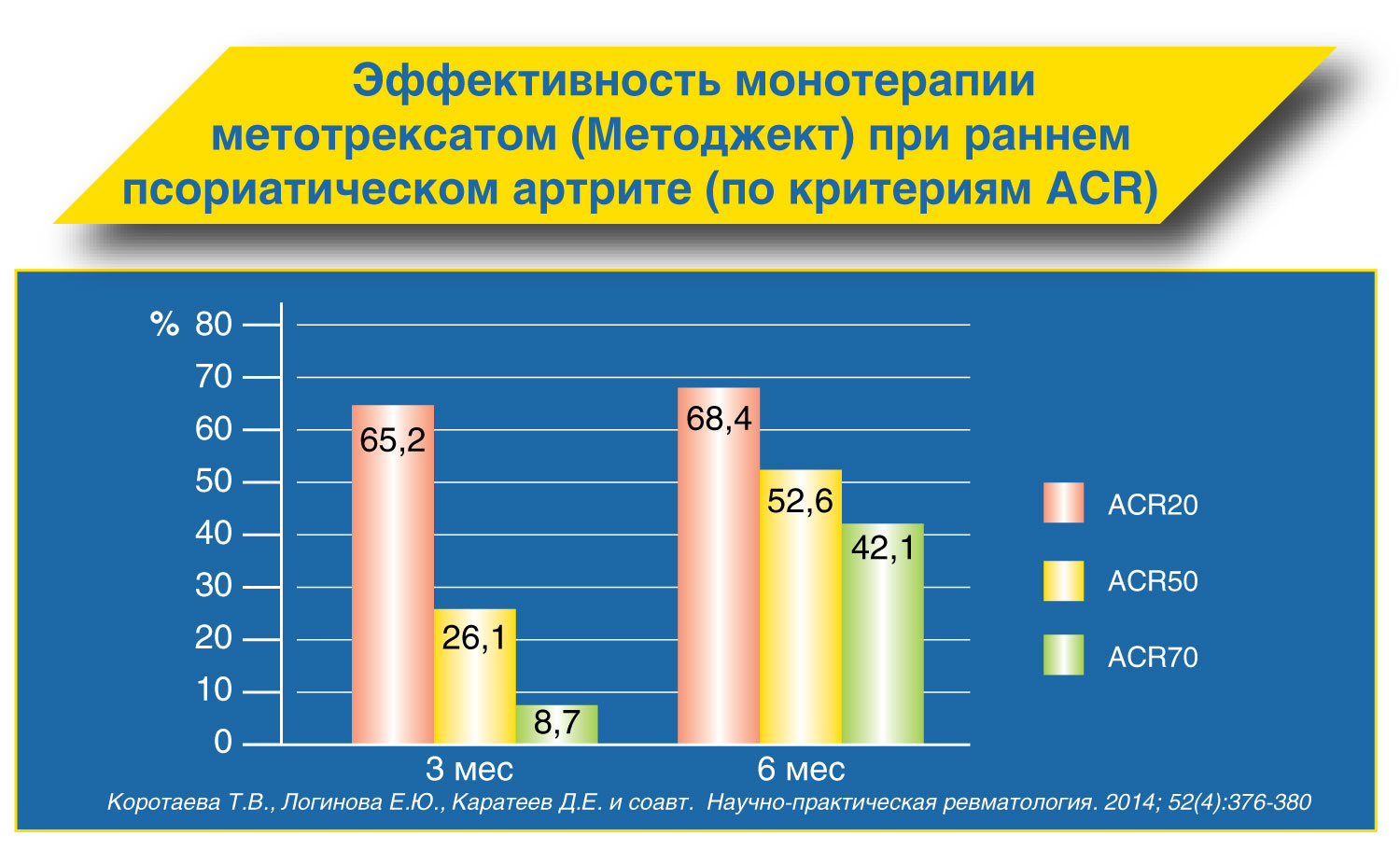
Метотрексат- наиболее эффективный БПВП, основной компонент комбинированной терапии с другими БПВП и ГИБП. По сравнению с другими БПВП обладает наилучшим соотношением эффективность/токсичность.
Монотерапия показана независимо от длительности заболевания, активности и наличия факторов неблагоприятного прогноза. У больных, впервые начавших лечение метотрексатом. Монотерапия МТ обладает лучшим соотношением эффективность/ токсичность, чем комбинированная терапия МТ и другими БПВП. При неэффективности монотерапии МТ целесообразно проведение комбинированной терапии МТ и БПВП или МТ и ГИБП.
Генно-инженерные биологические препараты (ГИБП)
Это группа лекарственных средств, характеризующихся селективным действием на определенные механизмы развития хронического воспаления и представляющая собой моноклональные антитела к иммунокомпетентным клеткам или провоспалительным цитокинам, гибридные белковые молекулы, ингибирующие активность цитокинов и взаимодействие иммунокомпетентных клеток. В настоящее время зарегистрированы 4 класса ГИБП.
— Ингибиторы ФНО-α: инфликсимаб, адалимумаб, этанерцепт, цертолизумаб пегол, голимумаб
— Анти-В-клеточные препараты: ритуксимаб
— Ингибиторы рецепторов ИЛ-6: тоцилизумаб
— Блокаторы костимуляции Т-лимфоцитов: абатацепт
*Клинические рекомендации. Ревматология, 2-е издание, исправленное и дополненное. Под ред. акад. РАМН Е.Л.Насонова
Ювенильный артрит
Ювенильный артрит (ЮА) – гетерогенная группа хронических воспалительных заболеваний суставов детского возраста, включающая различные по иммуногенетическому происхождению, патогенезу и прогнозу нозологические формы, объединенные в группу по ведущему клиническому признаку – артриту, имеющему тенденцию к прогрессирующему, потенциально инвалидизирующему течению.
Синонимом ЮА является утвержденный Всемирной лигой ревматологических ассоциаций (ILAR-international League of Associations for Rheumatology) в 1997 году термин «ювенильный идиопатический артрит»(ЮИА), который постепенно вытесняет из медицинской литературы сходный по смыслу термин «ЮХА».
В качестве синонима ЮА нередко используют термин «ювенильный РА»(ЮРА), хотя правильнее его употреблять для названия отдельной нозологической формы – эквивалента РА взрослых. ЮА – артрит неустановленной этиологии, продолжительностью более 6 недель, развивающийся у детей в возрасте не старше 16 лет при исключении другой патологии суставов.
Эпидемиология.
Варианты течения ювенильного ревматоидного артрита.
Системный вариант.
Составляет 10-20% случаев ЮА. Развивается в любом возрасте. Мальчики и девочки болеют с одинаковой частотой. Диагноз системного варианта ЮА устанавливают при наличии артрита, сопровождающегося или с предшествующей документированной лихорадкой в течении минимум 2 недель в сочетании не менее чем с двумя из следующих признаков: сыпь, генерализованная лимфаденопатия, гепато и/или спленомегалия.
Полиартикулярный вариант
Составляет 30-40% случаев ЮА. Подразделяется на два варианта в зависимости от наличия или отсутствия РФ. Иногда сопровождается субфебрильной лихорадкой и лимфоденопатией.
Олигоартикулярный вариант
Составляет около 50% случаев. По классификации ILAR подразделяется на два варианта:
Персистирующий вариант – поражением суставов с дебюта и на протяжении всего периода заболевания протекает с артритом более четырех суставов
Распространившийся вариант – в течение первых 6 месяцев отмечают олигиартикулярное поражение суставов, в дальнейшем вовлекаются «новые» суставы
Другие варианты ювенильного идиопатического артрита
Согласно классификации ILAR, и ЮИА также относят артрит, сочетающийся с энтезитом, и ПСА.
ПСА – категория больных детского возраста с псориазом и артритом, детей с артритом и семейным анамнезом, отягощенным к псориазу у родственников первой линии родства, с дактилитом и другими поражениями ногтевоц пластинки. Для характеристики артрита используют следующие критерии: возраст начала, характер артрита(симметричный и асимметричный),течение артрита(олиго- и полиартрит),Наличие АНФ, увеита.
Медикаментозное лечение.
Лекарственную терапию ЮА можно подразделить на два вида симптоматическую (НПВП и глюкокортикоиды) и патогенетическую (базисные противовоспалительные препараты БПВП).
Применение НПВП и глюкокортикоидов способствует быстрому уменьшению боли и воспалительного процесса в суставах, улучшению функций, но не предотвращает прогрессирования деструкции суставов. Терапия БПВП приостанавливает развитие деструкции, уменьшает инвалидизацию.
Современная концепция фармокотерапии ЮА подразумевает как можно более раннее назначение БПВП, т.е. пропорциональную тяжести болезни агрессивную «опережающую» тактику, направленную на предупреждение потенциальных инвалидизирующих последствий болезни.
При выборе лекарственных средств в педиатрической практике следует отдавать предпочтение оригинальным препаратам, зарегистрированным к применению у детей.