Метоклопрамид или ганатон что лучше
Перспективы применения нового прокинетика с двойным механизмом действия в терапии гастроэзофагеальной рефлюксной болезни
И.В. Маев, А.А. Самсонов, А.Н. Одинцова, Е.В. Белявцева, М.Г. Задорова
ГОУ ВПО РГМУ Росздрава, Москва Обсуждаются проблема развития гастроэзофагеальной рефлюксной болезни (ГЭРБ) и тактика ее лечения с учетом основных патогенетических механизмов. На сегодняшний день ведущим направлением в лечении ГЭРБ является кислотосупрессивная терапия, в частности, с использованием ингибиторов протонной помпы (ИПП). Однако с учетом того, что даже самые эффективные ИПП не влияют на первопричину болезни – нарушение двигательной функции пищеварительного тракта, при лечении больных ГЭРБ дополнительно показано использование лекарственных средств, обладающих прокинетическим эффектом на верхние отделы желудочно-кишечного тракта. Препаратом нового поколения прокинетиков является итоприда гидрохлорид (Ганатон) – антагонист дофаминовых D2-рецепторов и блокатор ацетилхолинестеразы. Особенности фармакодинамики и фармакокинетики Ганатона позволяют применять его у больных ГЭРБ в режиме длительной противорецидивной терапии как в комбинации с ИПП, так и в виде монотерапии.
Ключевые слова: гастроэзофагеальная рефлюксная болезнь, нижний пищеводный сфинктер, дуодено-гастральный рефлюкс, прокинетики, итоприда гидрохлорид, ингибиторы протонной помпы
В развитии многих распространенных гастроэнтерологических заболеваний, в первую очередь гастроэзофагеальной рефлюксной болезни (ГЭРБ), важную роль играют нарушения двигательной функции пищеварительного тракта. В основе развития ГЭРБ лежит нарушение моторно-эвакуаторной функции органов эзофагогастродуоденальной зоны, приводящее к систематическим, длительным забросам в пищевод желудочного и дуоденального содержимого, являющегося повреждающим агрессивным агентом для слизистой оболочки пищевода.
Патогенетические механизмы развития ГЭРБ
Считается, что ГЭРБ развивается как результат дисбаланса между агрессивным воздействием забрасываемых компонентов и трехступенчатой системой защиты пищевода, включающей противорефлюксные барьеры, механизмы очищения от кислоты и тканевую резистентность [1–3]. Компоненты, определяющие повреждающие свойства забрасываемых веществ, представлены соляной кислотой, пепсином, солями желчных кислот (связанными и свободными) и панкреатическими ферментами. Повреждение пищевода определяется значением рН желудочного содержимого. Если значение рН нейтральное или щелочное, как у пациентов после гастрэктомии или с атрофическим гастритом, повреждающими агентами являются свободные соли желчных кислот и ферменты поджелудочной железы. Вместе с тем ионы водорода являются основным повреждающим агентом рефлюктата, причем их способность оказывать повреждающее действие зависит и от времени воздействия, и от концентрации, т. е. от рН [2, 4].
Антирефлюксные барьеры, представляющие первую ступень трехступенчатой защиты пищевода, включают нижний пищеводный сфинктер (НПС), интраабдоминальный сегмент пищевода, диафрагмальные ножки, диафрагмально-пищеводную связку, розетку слизистой оболочки и острый угол Гиса [5]. Большое значение придается снижению базального давления в области НПС [6]. НПС и диафрагма – главные структуры, ответственные за создание высокого давления (от 10 до 30 мм рт. ст.) в желудочно-пищеводном переходе. Эта зона предотвращает рефлюкс, поскольку отделяет две смежные зоны низкого давления: в полости желудка (на 5 мм рт. ст.выше атмосферного давления) и в полости пищевода (на 5 мм рт. ст. ниже атмосферного давления). Тоническое давление, создаваемое гладкой циркулярной мышцей НПС, усиливается при сокращении ножек диафрагмы во время вдоха и выдоха и в моменты, когда повышается внутрижелудочное давление, например при чихании, кашле, наклоне туловища [5]. В покое тоническое сокращение НПС поддерживается кроме внутренностного тонуса его мышцы холинергическими возбуждающими нейронами. Краткое расслабление НПС при проглатывании пищи сопровождается перистальтической волной, которая закрывает и очищает просвет пищевода.
Как у здоровых людей, так и при ГЭРБ наблюдается такое явление, как преходящее, транзиторное расслабление НПС [7, 8], которое вызывается чаще всего растяжением стенок желудка при приеме пищи для уменьшения внутрижелудочного давления путем сброса воздуха из газового пузыря желудка (отрыжка воздухом). При этом кроме отрыжки воздухом (часто при расслаблении НПС) возникновение рефлюкса желудочного содержимого объясняется тем, что преходящие расслабления НПС сохраняются в зоне высокого давления так же длительно (около 20 секунд), как и расслабления НПС, инициированные глотанием, но при этом не возникает очищающей просвет пищевода перистальтической волны [9]. У больных ГЭРБ описанные явления отмечаются часто, длительно [10] и являются причиной появления симптомов заболевания (изжоги, отрыжки, срыгивания).
В целом при ГЭРБ описаны три основные ситуации, когда возникает патологический рефлюкс: при преходящем расслаблении НПС, недостаточной функции НПС и вследствие повышенного внутрибрюшного давления.
Причина частого преходящего расслабления НПС при ГЭРБ остается неясной. Вместе с тем все большее число исследователей склоняются к мнению о взаимосвязи патологии запирательного механизма НПС при ГЭРБ с нарушенной моторной активностью желудка, его замедленным опорожнением, приводящим к растяжению стенок органа, или с повышенной чувствительностью к нормальному растяжению желудка, в т. ч. на фоне воспалительного процесса в стенке желудка [11–14]. По мнению Трухманова А.С., с патофизиологической точки зрения ГЭРБ является кислотозависимым заболеванием, развивающимся на фоне первичного нарушения двигательной функции верхних отделов пищеварительного тракта [11]. Более того, ряд авторов утверждают, что нарушение моторной функции желудка может быть важным, если не главным, фактором возникновения и развития ГЭРБ [13, 15–17]. Особое внимание уделяется таким нарушениям моторики желудка и 12-перстной кишки, как желудочные дисритмии, сопровождающиеся замедленной эвакуацией из проксимальных отделов желудка, нарушения антродуоденальной координации и дуодено-гастральный рефлюкс (ДГР) [18–21]. Примечательно, что для антродуоденальной дискоординации характерными симптомами являются изжога, отрыжка кислым, горьким, срыгивание пищи, т. е. характерные симптомы ГЭРБ.
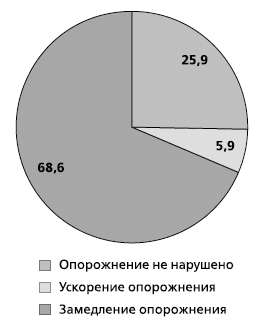
При изучении нами моторной активности желудка и 12-перстной кишки методом динамической гастросцинтиграфии у 204 пациентов с ГЭРБ выявлено значительное преобладание (68,6%) случаев замедленной желудочной эвакуации (рис. 1). Причем при III степени ГЭРБ по классификации Savary–Miller данный тип дисмоторики наблюдался в 100% случаев.
Рис. 1. Частота выявления нарушений эвакуаторной
функции желудка у больных ГЭРБ
(данные динамической гастросцинтиграфики) (%)
Периферическая компьютерная электрогастроэнтерография (ПКЭГЭГ) в 76% случаев выявила изменения по типу функциональной дискоординации моторики желудка и 12-перстной кишки. Причем до приема пищи 23,2% пациентов демонстрировали сниженную электрическую активность желудка при нормальных показателях моторной активности 12-перстной кишки с последующей нормализацией моторики желудка после приема пищи. У 45,8% больных натощак обнаружена повышенная электрическая активность 12-перстной кишки с нормализацией моторной активности после пищевой стимуляции при неизмененных показателях электрической активности желудка, т. е. транзиторная гиперкинезия 12-перстной кишки. В 31% случаев были выявлены пониженные показатели электрической активности 12-перстной кишки натощак, которые нормализовались после пищевой стимуляции с одновременным отсутствием каких-либо изменений электрической активности на частотах желудка. Характерно, что во всех трех случаях, но с разной частотой, наблюдался ДГР, который значительно чаще (93%) регистрировался у пациентов со вторым вариантом дисмоторики.
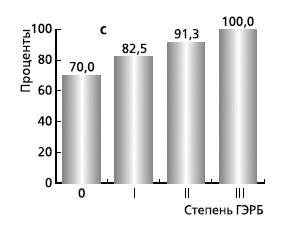
В целом частота выявления ДГР у всех больных ГЭРБ методом ПКЭГЭГ составила 82,4%, возрастая прямо пропорционально степени тяжести болезни (рис. 2). Это подтверждает данные о том, что с ростом степени тяжести ГЭРБ растет и число смешанных рефлюксов (содержимое желудка + содержимое 12-перстной кишки). Такая закономерность не может не учитываться, т. к. именно смешанные рефлюксы в большом числе случаев приводят к такому грозному осложнению ГЭРБ, как пищевод Барретта (появление в пищеводе цилиндроклеточной метаплазии плоского эпителия с угрозой развития в дальнейшем аденокарциномы).
Рис. 2. Частота выявления ДГР
у пациентов ГЭРБ методом ПКЭГЭГ
Также важную роль в патогенезе ГЭРБ играет нарушение моторики самого пищевода, включающее изменение силы и продолжительности перистальтических сокращений, повышение или снижение тонуса его сфинктеров. В патогенезе ГЭРБ имеют значение ослабление перистальтики пищевода, которое приводит к замедлению его опорожнения и снижению сократительной способности стенок пищевода при рефлюксе; снижение давления НПС; избыточная релаксация и деструктуризация его антирефлюксной функции [2].
Немаловажная роль в возникновении моторных нарушений пищевода и желудка, лежащих в основе развития ГЭРБ, отводится дисбалансу парасимпатического и симпатического звеньев нервной регуляции органов желудочно-кишечного тракта (ЖКТ) и как следствие его – нарушению перистальтической активности. Вегетативная регуляция моторно-эвакуаторной активности органов эзофагогастродуоденальной зоны осуществляется с участием основных рецепторов (холинергических, адренергических, дофаминергических, серотониновых, мотилиновых, холецистокининовых) и важнейших мессенджеров, включая гастроинтестинальные гормоны, стимулирующие (ацетилхолин, мотилин, гастрин, серотонин, инсулин, субстанция Р) и тормозящие, угнетающие моторную активность (дофамин, секретин, холецистокинин, оксид азота, глюкагон, соматостатин, энкефалины, вазоактивный интестинальный пептид). Одним из важнейших мессенджеров, оказывающих угнетающее влияние на гладкомышечные элементы желудка, является дофамин, секретируемый в отдельных участках желудочной стенки и действующий через специализированные, здесь же расположенные дофаминовые рецепторы. Дисбаланс координирующего действия стимуляторов и ингибиторов моторики органов пищеварительного тракта, выражающийся, к примеру, в избыточной дофаминовой активности, приводит к гипомоторной дискинезии пищевода, желудка, 12-перстной кишки вплоть до появления некоординированных сокращений, антордуоденальной дискоординации, функциональному гастро- и дуоденостазу. При этом часто наблюдается параллельное снижение давления в НПС, развиваются недостаточность кардии и патологический гастроэзофагеальный рефлюкс.
Определенное значение в развитии моторных нарушений, лежащих в основе патогенеза ГЭРБ, имеют влияние на моторику некоторых компонентов пищи (жиров, шоколада, цитрусовых, томатов, кофе, алкоголя и др.), а также прием медикаментозных средств (холинолитиков, β-адреноблокаторов, антагонистов кальция и доноров оксида азота – нитратов) и курение.
К органическим причинам, приводящим к развитию ГЭРБ, относят рефлюкс при грыже пищеводного отверстия диафрагмы, связанный с исчезновением угла Гиса – важного анатомического элемента запирательного механизма кардии [2].
Все вышесказанное указывает на то, что нарушение моторной активности верхних отделов ЖКТ в патогенезе ГЭРБ является определяющим фактором, который создает условия для контакта агрессивного содержимого желудка со слизистой оболочкой пищевода, возникновения морфологических изменений и клинических проявлений болезни.
Тактика лечения ГЭРБ
Вместе с тем на сегодняшний день ведущим направлением в лечении ГЭРБ является устранение закисления в пищеводе путем блокады кислотной продукции, осуществляемой обкладочными железами желудка с помощью ингибиторов протонной помпы (ИПП); связывания агрессивных компонентов желудочного содержимого; создания препятствия для контакта последних со слизистой оболочкой пищевода (путем применения антацидов, альгинатов).
Следует сказать, что данный подход к лечению ГЭРБ продиктован, с одной стороны, реальными успехами в купировании не только клинических, но и морфологических проявлений болезни, предотвращением осложнений, а при длительной поддерживающей кислотосупрессивной терапии – и стабилизацией состояния на нормальных показателях закисления пищевода. С другой стороны, до последнего времени в арсенале терапевта, гастроэнтеролога отсутствовали эффективные и безопасные средства для коррекции моторных расстройств у больных ГЭРБ, которые бы позволяли осуществлять достаточно длительный контроль моторики, не вызывая побочных эффектов, свойственных имеющимся на фармакологическом рынке прокинетикам.
В связи с этим на сегодняшний день препаратами выбора в лечении ГЭРБ, эффективно подавляющими кислотную секрецию в желудке, являются ИПП, особенно последнего поколения (пантопразол, рабепразол). При эрозивных формах болезни они становятся обязательным компонентом.
Однако следует иметь в виду, что даже самые эффективные на сегодняшний день ИПП не влияют на первопричину болезни – нарушенную функцию запирательного механизма кардии, моторику желудка и 12-перстной кишки, поэтому после прекращения их приема у большей части больных сравнительно быстро возникает рецидив заболевания. В ряде случаев ИПП не устраняют некоторые симптомы, чаще всего ассоциируемые с нарушением моторики пищевода и желудка, гиперчувствительностью желудка к растяжению. В подобных случаях при лечении больных ГЭРБ дополнительно показано использование прокинетиков.
Разбирая особенности средств, обладающих прокинетическим эффектом на верхние отделы ЖКТ, необходимо отдельно остановиться на следующих препаратах:
Опыт применения перечисленных прокинетиков при ГЭРБ, особенно таких препаратов, как метоклопрамид, домперидон и цизаприд, как в нашей стране, так и за рубежом достаточно велик, однако из-за большого спектра побочных эффектов, вызываемых препаратами прежних поколений, и кратковременности их действия целесообразность применения последних нередко ставилась под сомнение [25, 26].
Ганатон в лечении ГЭРБ
Препаратом нового поколения прокинетиков, хорошо зарекомендовавшим себя (по данным нескольких мета-анализов) при лечении ГЭРБ и функциональной диспепсии, зарегистрированным за рубежом, а с 2007 г. и в России, является итоприда гидрохлорид – Ганатон (от “gastric natural tone” – восстанавливающий нормальный тонус желудка). Это новый препарат с комбинированным механизмом действия, являющийся антагонистом дофаминовых D2-рецепторов и блокатором ацетилхолинестеразы. Итоприда гидрохлорид активизирует высвобождение ацетилхолина, одновременно препятствуя его деградации. Он обладает минимальной способностью проникать через гематоэнцефалический барьер, не влияет на продолжительность интервала Q-T и не взаимодействует с лекарственными средствами, метаболизирующимися ферментами системы цитохрома Р450, в т. ч. ИПП, часто применяемыми в лечении ГЭРБ и функциональной диспепсии. Итоприда гидрохлорид оказывает выраженное противорвотное действие, усиливает пропульсивную моторику желудка и ускоряет его опорожнение.
Открытые клинические исследования итоприда гидрохлорида в США, Японии, Германии, Индии и других странах показали высокую клиническую эффективность препарата у больных функциональной диспепсией, хроническим гастритом, диабетическим гастропарезом и ГЭРБ. Препарат отличает хорошая переносимость и отсутствие значимых побочных эффектов. У пациентов с функциональной диспепсией и диабетическим гастропарезом итоприд эффективно стимулирует сократительную способность желудка, ускоряет его опорожнение, устраняет антродуоденальную дискоординацию [27–29].
При использовании итоприда гидрохлорида в составе комбинированной терапии с ИПП у пациентов с ГЭРБ обнаружено, что данный прокинетик достоверно усиливает сократительную активность НПС, что подтверждается увеличением давления в его области, а также усиливает моторную активность желудка, ускоряет желудочную эвакуацию и нормализует нарушенную гастродуоденальную координацию [30]. Важной положительной стороной использования итоприда при ГЭРБ является не только быстрый и стойкий клинический эффект, но и возможность его длительного применения без развития каких-либо значимых побочных эффектов. Так, Inoue K. и соавт. (1999), применяя итоприд по 50 мг 3 раза в сутки в течение 7 недель у больных хроническим гастритом с явлениями рефлюкс-эзофагита, получили хороший клинический эффект: исчезновение жалоб у 67% пациентов с изжогой в отсутствие побочных эффектов [31].
Имеется и отечественный положительный опыт использования Ганатона для лечения больных ГЭРБ. Так, Минушкин О.Н. и Лощинина Ю.Н. (2008) проводили лечение больных ГЭРБ 0–I стадии рецидивирующего течения препаратом Ганатон (в режиме монотерапии) в стандартной дозе (50 мг 3 раза в сутки) в течение 25 дней. На фоне монотерапии Ганатоном изжога была полностью купирована к концу первой недели у 90% больных, а эпителизация эрозий пищевода после полного курса лечения зарегистрирована у всех пациентов с эрозивной формой ГЭРБ. Зарегистрирована также положительная динамика вегетативного статуса и показателей качества жизни пациентов по шкале SF-36 (Short-Form Health Survey).
Таким образом, с появлением на отечественном рынке эффективного и безопасного прокинетика итоприда гидрохлорида (Ганатона) открываются новые возможности проведения полноценной патогенетической терапии ГЭРБ, включая коррекцию моторных расстройств пищевода, желудка и 12-перстной кишки, восстановление их нормальной миоэлектрической активности и взаимной координации.
Применение Ганатона у больных ГЭРБ возможно как в режиме монотерапии при легких формах болезни, так и в составе комбинированного с ИПП лечения.
По-видимому, с учетом особенностей фармакодинамики и фармакокинетики препарата Ганатон возможно его применение у больных ГЭРБ в режиме длительной противорецидивной терапии и в комбинации с ИПП, и в режиме монотерапии. При этом не исключена коррекция стандартных доз обеих составляющих в сторону уменьшения.
Опыт лечения гастроэзофагеальной рефлюксной болезни
Обеспечение эффективного контроля над желудочной секрецией — одно из главных условий успешной терапии так называемых «кислотозависимых» заболеваний верхних отделов желудочно-кишечного тракта. В клинической и поликлинической практике в настоящее время для
Обеспечение эффективного контроля над желудочной секрецией — одно из главных условий успешной терапии так называемых «кислотозависимых» заболеваний верхних отделов желудочно-кишечного тракта. В клинической и поликлинической практике в настоящее время для ингибирования соляной кислоты париетальными клетками слизистой оболочки желудка чаще всего используются блокаторы Н2-рецепторов гистамина второго (ранитидин) и третьего (фамотидин) поколений, несколько реже — ингибиторы протонного насоса (омепразол, рабепразол), а для нейтрализации уже выделенной в полость желудка соляной кислоты — антацидные препараты. Антацидные препараты иногда применяются в лечении больных, страдающих так называемыми «кислотозависимыми» заболеваниями, в сочетании с Н2-блокаторами рецепторов гистамина; иногда в качестве терапии по «требованию» в сочетании с ингибиторами протонного насоса. Одна или две «разжеванные» антацидные таблетки не оказывают значительного эффекта [10] на фармакокинетику и фармакодинамику фамотидина, применяемого в дозе 20 мг.
Между этими медикаментозными препаратами существуют определенные различия, перечислим основные из них: различные механизмы действия; скорость наступления терапевтического эффекта; продолжительность действия; разная степень эффективности их терапевтического действия в зависимости от времени приема препарата и приема пищи; стоимость медикаментозных препаратов [1]. Вышеперечисленные факторы не всегда учитываются врачами при лечении больных.
В последние годы в литературе все чаще обсуждаются вопросы фармакоэкономической эффективности использования в терапии «кислотозависимых» заболеваний различных медикаментозных препаратов, применяющихся по той или иной схеме [2, 7]. Стоимость обследования и лечения больных особенно важно учитывать в тех случаях, когда больные в силу особенностей заболевания нуждаются в продолжительном лечении [4, 6], например при гастроэзофагеальной рефлюксной болезни (ГЭРБ). Это весьма распространенное заболевание, обследование и лечение таких пациентов требуют значительных расходов.
Как известно, у большей части больных ГЭРБ отсутствуют эндоскопические признаки рефлюкс-эзофагита. Однако по мере прогрессирования ГЭРБ появляются патологические изменения слизистой оболочки пищевода. Симптомы этого заболевания оказывают на качество жизни такое же воздействие, что и симптомы других заболеваний, включая и ишемическую болезнь сердца [5]. Замечено [8] отрицательное воздействие ГЭРБ на качество жизни, особенно на показатели боли, психическое здоровье и социальную функцию. У больных, страдающих ГЭРБ, высок риск появления пищевода Барретта, а затем и аденокарциномы пищевода. Поэтому при первых же клинических симптомах ГЭРБ, особенно при возникновении эндоскопических признаков эзофагита, необходимо уделять достаточное внимание своевременному обследованию и лечению таких больных.
В настоящее время лечение больных ГЭРБ проводится, в частности, препаратом фамотидин (гастросидин) в обычных терапевтических дозировках (по 20 мг или по 40 мг в сутки). Этот препарат обладает рядом достоинств: удобство применения (1-2 раза в сутки), высокая эффективность в терапии «кислотозависимых» заболеваний, в том числе и по сравнению с антацидными препаратами [9], а также большая безопасность по сравнению с циметидином. Однако наблюдения показали [1], что в ряде случаев для повышения эффективности терапии целесообразно увеличение суточной дозы гастросидина, что, по некоторым наблюдениям [1], снижает вероятность появления побочных эффектов по сравнению с использованием в повышенных дозах блокаторов Н2-рецепторов гистамина первого (циметидин) и второго (ранитидин) поколений. Преимущество фамотидина [11] перед циметидином и ранитидином заключается в более продолжительном ингибирующем эффекте на секрецию соляной кислоты обкладочными клетками слизистой оболочки желудка.
Существуют и другие преимущества блокаторов Н2-рецепторов гистамина (ранитидина или фамотидина) перед ингибиторами протонного насоса; в частности, назначение этих препаратов на ночь позволяет эффективно использовать их в лечении больных из-за отсутствия необходимости соблюдать определенную «временную» связь между приемом этих препаратов и пищи. Назначение некоторых ингибиторов протонного насоса на ночь не позволяет использовать их на полную мощность: эффективность ингибиторов протонного насоса снижается, даже если эти препараты приняты больными вечером и за час до приема пищи. Однако суточное мониторирование рН, проведенное у больных, лечившихся омезом (20 мг) или фамотидином (40 мг), свидетельствует [3] о том, что продолжительность действия этих препаратов (соответственно 10,5 ч и 9,4 ч) не перекрывает период ночной секреции, и в утренние часы у значительной части больных вновь наблюдается «закисление» желудка. В связи с этим необходим и утренний прием этих препаратов.
Определенный научно-практический интерес вызывает изучение эффективности и безопасности использования фамотидина и омеза (омепразола) в более высоких дозировках при лечении больных, страдающих «кислотозависимыми» заболеваниями верхних отделов желудочно-кишечного тракта.
Нами изучены результаты клинико-лабораторного и эндоскопического обследования и лечения 30 больных (10 мужчин и 20 женщин), страдающих ГЭРБ в стадии рефлюкс-эзофагита. Возраст больных — от 18 до 65 лет. При поступлении в ЦНИИГ у 30 пациентов выявлены основные клинические симптомы ГЭРБ (изжога, боль за грудиной и/или в эпигастральной области, отрыжка), у 25 больных наблюдались клинические симптомы, в основном ассоциируемые с нарушением моторики верхних отделов желудочно-кишечного тракта (чувство быстрого насыщения, переполнения и растяжения желудка, тяжесть в подложечной области), обычно возникающие во время или после приема пищи. Сочетание тех или иных клинических симптомов, частота и время их возникновения, а также интенсивность и продолжительность у разных больных были различными. Каких-либо существенных отклонений в показателях крови (общий и биохимический анализы), в анализах мочи и кала до начала терапии не отмечено.
При проведении эзофагогастродуоденоскопии (ЭГДС) у 21 больного выявлен рефлюкс-эзофагит (при отсутствии эрозий), в том числе у 4 больных обнаружена рубцово-язвенная деформация луковицы двенадцатиперстной кишки и у одного больного — щелевидная язва луковицы двенадцатиперстной кишки (5 больных страдали язвенной болезнью двенадцатиперстной кишки, сочетающейся с рефлюкс-эзофагитом). Кроме того, у одной больной обнаружена пептическая язва пищевода на фоне рефлюкс-эзофагита и у 8 больных — эрозивный рефлюкс-эзофагит. У всех больных, по данным ЭГДС, обнаружена недостаточность кардии (в сочетании с аксиальной грыжей пищеводного отверстия диафрагмы или без нее).
В лечении таких пациентов использовался гастросидин (фамотидин) в дозировке 40-80 мг в сутки в течение 4 недель (первые 2-2,5 недели лечение проводилось в стационаре ЦНИИГ, в последующие 2 недели пациенты принимали гастросидин в амбулаторно-поликлинических условиях). Терапию гастросидином всегда начинали и продолжали при отсутствии выраженных побочных эффектов, пациентам назначали по 40 мг 2 раза в сутки в течение 4 недель; лишь при появлении диареи и крапивницы дозировку гастросидина уменьшали до 40 мг в сутки.
Исследование было выполнено с учетом критериев включения и исключения больных из исследования согласно правилам клинической практики.
При проведении ЭГДС определяли НР, используя быстрый уреазный тест (один фрагмент антрального отдела желудка в пределах 2-3 см проксимальнее привратника) и гистологическое исследование биопсийного материала (два фрагмента антрального отдела в пределах 2-3 см проксимальнее привратника и один фрагмент тела желудка в пределах 4-5 см проксимальнее угла желудка). При обследовании больных при необходимости проводили УЗИ органов брюшной полости и рентгенологическое исследование желудочно-кишечного тракта. Полученные данные, включая и выявленные побочные эффекты, регистрировали в истории болезни.
В период проведения исследования больные дополнительно не принимали ингибиторы протонного насоса, блокаторы Н2-рецепторов гистамина или другие так называемые «противоульцерогенные» препараты, включая антацидные препараты и средства, содержащие висмут. 25 из 30 пациентов (84%) из-за наличия клинических симптомов, ассоциируемых чаще всего с нарушением моторики верхних отделов пищеварительного тракта, дополнительно получали прокинетики: домперидон (мотилиум) в течение 4 недель или метоклопрамид (церукал) в течение 3-4 недель.
Лечение больных ГЭРБ в стадии рефлюкс-эзофагита всегда начинали с назначения им гастросидина по 40 мг 2 раза в сутки (предполагалось, что в случае появления существенных побочных эффектов доза гастросидина будет уменьшена до 40 мг в сутки). Через 4 недели от начала лечения (с учетом состояния больных) при наличии клинических признаков ГЭРБ и (или) эндоскопических признаков эзофагита терапию продолжали еще в течение 4 недель. Через 4-8 недель по результатам клинико-лабораторного и эндоскопического обследования предполагалось подвести итоги лечения больных ГЭРБ.
При лечении больных гастросидином (фамотидином) учитывались следующие факторы: эффективность гастросидина в подавлении как базальной и ночной, так и стимулированной пищей и пентагастрином секреции соляной кислоты, отсутствие изменений концентрации пролактина в сыворотке крови и антиандрогенных эффектов, отсутствие влияния препарата на метаболизм в печени других лекарственных средств.
По результатам анализа обследования и лечения больных ГЭРБ в стадии рефлюкс-эзофагита в большинстве случаев терапия была признана эффективной. На фоне проводимого лечения у больных ГЭРБ с рефлюкс-эзофагитом (при отсутствии эрозий и пептической язвы пищевода) основные клинические симптомы исчезали в течение 4-12 дней; у пациентов с эрозивным рефлюкс-эзофагитом боль за грудиной постепенно уменьшалась и исчезала на 4-5-й день от начала приема гастросидина; у больной с пептической язвой пищевода на фоне рефлюкс-эзофагита — на 8-й день.
Двое из 30 больных (6,6%) через 2-3 дня от начала лечения отказались от приема гастросидина, с их слов, из-за усиления болей в эпигастральной области и появления тупых болей в левом подреберье, хотя объективно состояние их было вполне удовлетворительным. Эти больные были исключены из исследования.
По данным ЭГДС, через 4 недели лечения у 17 пациентов из 28 (60,7%) исчезли эндоскопические признаки рефлюкс-эзофагита, у 11 — отмечена положительная динамика — уменьшение выраженности эзофагита. Поэтому в дальнейшем этих больных лечили гастросидином в амбулаторно-поликлинических условиях в течение еще 4 недель по 40 мг 2 раза в сутки (7 больных) и по 40 мг 1 раз в сутки (4 больных, у которых ранее была снижена дозировка гастросидина).
Весьма спорным остается вопрос — рассматривать ли рефлюкс-эзофагит, нередко наблюдаемый при язвенной болезни (чаще всего при язвенной болезни двенадцатиперстной кишки), как осложнение этого заболевания или же считать его самостоятельным, сопутствующим язвенной болезни заболеванием? Наш многолетний опыт наблюдений показывает, что, несмотря на некоторую связь ГЭРБ и язвенной болезни (их относительно частое сочетание и даже появление или обострение рефлюкс-эзофагита в результате проведения антихеликобактерной терапии), все же язвенную болезнь и ГЭРБ (в том числе и в стадии рефлюкс-эзофагита) следует считать самостоятельными заболеваниями. Мы неоднократно наблюдали больных с частыми обострениями ГЭРБ в стадии рефлюкс-эзофагита (при наличии у них рубцово-язвенной деформации луковицы двенадцатиперстной кишки). Последнее обострение язвенной болезни (с образованием язвы в луковице двенадцатиперстной кишки) у этих больных отмечалось 6-7 и более лет назад (значительно реже, чем рецидивы ГЭРБ в стадии рефлюкс-эзофагита), однако при очередном обострении язвенной болезни с образованием язвы в луковице двенадцатиперстной кишки всегда при эндоскопическом исследовании выявляли и рефлюкс-эзофагит. Мы уверены, что при наличии современных медикаментозных препаратов лечить неосложненную язвенную болезнь значительно легче, чем ГЭРБ: период терапии при обострении язвенной болезни двенадцатиперстной кишки занимает значительно меньше времени по сравнению с терапией ГЭРБ; да и в период ремиссии этих заболеваний пациенты с язвенной болезнью двенадцатиперстной кишки чувствуют себя более комфортно, в то время как больные ГЭРБ вынуждены для улучшения качества жизни отказываться от приема значительно большего количества продуктов и напитков.
При обследовании (через 8 недель лечения) трое из 11 больных по-прежнему предъявляли жалобы, ассоциированные с нарушением моторики верхних отделов желудочно-кишечного тракта. Трое больных при хорошем самочувствии отказались от проведения контрольной ЭГДС через 8 недель. По данным ЭГДС, у 7 из 8 больных отмечено исчезновение эндоскопических признаков эзофагита (в том числе у одной больной — заживление пептической язвы пищевода).
Определение НР проводилось у всех 30 больных: в 11 случаях выявлена обсемененность НР слизистой оболочки желудка (по данным быстрого уреазного теста и гистологического исследования материалов прицельных гастробиопсий). Антихеликобактерная терапия в период лечения больным ГЭРБ в стадии рефлюкс-эзофагита не проводилась.
При оценке безопасности проведенного лечения каких-либо значимых отклонений в лабораторных показателях крови, мочи и кала отмечено не было. У 4 больных (13,3%), у которых ранее наблюдался «нормальный» (регулярный) стул, на 3-й день лечения гастросидином (в дозе 40 мг 2 раза в сутки) был отмечен, с их слов, «жидкий» стул (кашицеобразный, без патологических примесей), в связи с чем доза гастросидина была уменьшена до 40 мг в сутки. Через 10-12 дней после снижения дозы стул нормализовался без какой-либо дополнительной терапии. Интересно отметить, что еще у 4 больных, которые ранее страдали запорами, на фоне проводимого лечения стул нормализовался на 7-й день. У 3 из 30 больных (10%) на 3-4-й день приема гастросидина появились высыпания на коже туловища и конечностей (крапивница). После уменьшения дозировки гастросидина до 40 мг в сутки и проведения дополнительного лечения диазолином (по 0,1 г 3 раза в день) высыпания на коже исчезли.
Проведенные исследования показали целесообразность и эффективность терапии ГЭРБ в стадии рефлюкс-эзофагита гастросидином по 40 мг 2 раза в сутки, особенно при лечении больных с выраженными болевым синдромом и изжогой. Такое лечение может успешно проводиться в стационарных и амбулаторно-поликлинических условиях. Изучение отдаленных результатов проведенного лечения позволит определить продолжительность периода ремиссии этого заболевания и целесообразность лечения гастросидином в качестве «поддерживающей» терапии или же терапии «по требованию».
По вопросам литературы обращайтесь в редакцию