Межтеловой корпородез что это
Корпородез при операциях на позвоночнике
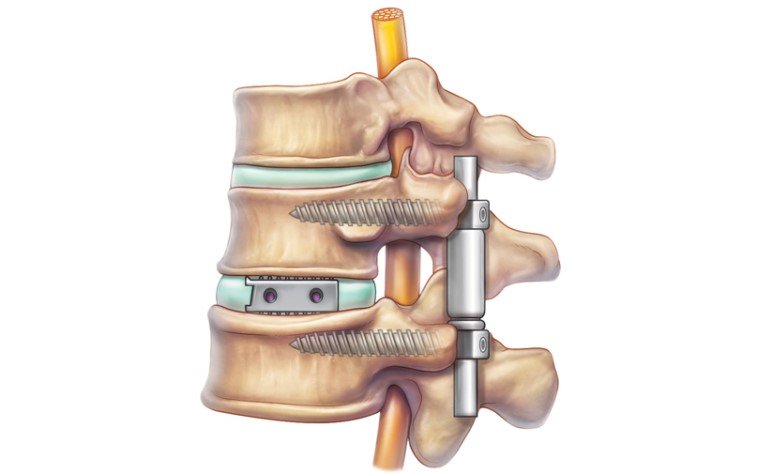
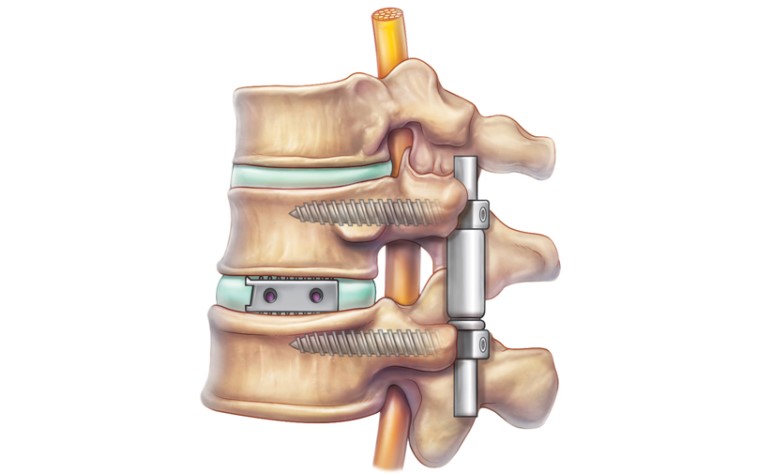
Под корпородезом понимается метод хирургического вмешательства, во время которого создаются пазы в телах позвонков. В них внедряются костные трансплантаты для стабилизации позвоночника и сращивания смежных позвонков. В клинической больнице им. А.К. Ерамишанцева в Москве такая технология применяется уже достаточно давно.
При каких заболеваниях рекомендуется
Корпородез позвоночника назначается при дегенеративных заболеваниях, серьезных травмах, существенном сужении позвоночного канала, деформациях любого участка позвоночного столба, наличии первичных и вторичных опухолей.
Метод корпородеза актуален в тех случаях, когда требуется:
Существуют некоторые противопоказания к манипуляции: беременность, запущенная форма остеопороза, инфекционное поражение кожи на месте операции, плохая свертываемость крови, тяжелое общее состояние пациента. К возможным рискам относят кровотечение, инфицирование, образование ложного сустава.
Подготовительный этап и особенности хирургического вмешательства
Первое, что делает нейрохирург, — направляет пациента на комплексное обследование. Оно включает в себя рентгенографию, КТ или МРТ, анализы мочи и крови, электрокардиографию, флюорографию. Далее специалист принимает решение о том, какой тип корпородеза принесет больше результатов и существенно сократит возможные риски.
На сегодняшний день доступны 2 вида операций:
В любом случае пазы формируются посредством современного высокоточного инструмента, а после установки трансплантата обязательно осуществляется рентгенологический контроль. Финальный шаг — наложение швов. Операция проводится под общей анестезией, запрещено принимать пищу за 8 часов до манипуляции.
Правильная реабилитация — очень важна!
Существует несколько периодов реабилитации после операции на позвоночнике:
Хотите записаться на консультацию к опытном врачу клинической больницы им. А.К. Ерамишанцева? Просто позвоните и мы найдем для вас время.
Межтеловой корпородез что это
Корпородез – это метод переднего спондилодеза, который позволяет выполнять лечение некоторых заболеваний, деформаций и травм позвоночника – как у взрослых, так и у детей. К примеру, метод корпородеза иногда применяют в лечении дегенеративных заболеваний позвоночника, повреждений позвоночника, стеноза позвоночного канала, первичных и вторичных опухолей позвоночника, деформаций позвоночника – врожденных и приобретенных.
Что такое корпородез и зачем нужен метод корпородеза?
1. С осуществлением переднего доступа во время операции на позвоночнике не затрагиваются нервы и мышцы спины больного.
2. При использовании метода корпородеза создаются условия для консолидации позвонков, сохраняется возможность их дальнейшей коррекции.
3. Костный трансплантат, поставленный на место удаленного диска позвоночника при применении метода корпородеза, в дальнейшем испытывает большее давление, что является фактором быстрого сращения двух позвонков для их стабилизации.
4. При переднем доступе во время операции на позвоночнике имеется возможность поставить трансплантат гораздо больший, чем при заднем спондилодезе – в некоторых случаях это необходимо для лучшей стабилизации позвоночника после оперативного вмешательства.
5. Хотя корпородез предполагает доступ к позвоночнику со стороны живота или по боковой линии живота, шеи пациента, в подавляющем большинстве случаев этот доступ не предполагает проникновение в брюшную полость, не задевает крупные нервные узлы и сосуды. Современная техника выполнения корпородеза на любом сегменте позвоночника разработана таким образом, чтобы риски для пациента были минимальными.
Примерная схема осуществления способа корпородеза при операциях на позвоночнике
Во время операции осуществляется доступ к телам позвонков. На вершине деформации производится дискэктомия. Для лечения дегенеративных заболеваний повоночника в нём формируются два канала — в краниальном и каудальном направлениях, с перекрытием по длине и со смещением относительно друг друга, в которые помещаются стержни из костных трансплантатов. Таким образом, один стержень-трансплантат помещается в канал на верхних позвонках, другой – в канал на нижних позвонках. Промежутки между телами позвонков хирург заполняет своеобразными «осколками» собственной костной ткани больного – так называемыми аутотрансплантатами. Это предоставляет возможность для дальнейшей хирургической коррекции пострадавших позвонков. При необходимости ограничения подвижности только в одном сегменте позвоночника во время операции формируется ниша в смежных позвонках, в которую помещается костный трансплантат.
Для справки:
• Аутотрансплантат – это костная ткань, которую берут из ребра или подвздошной кости таза самого пациента. Аутотрансплантат очень быстро приживается и не вызывает отторжения тканей, минусом является лишь необходимость ещё одной операции для взятия аутотрансплантата.
• Иногда для корпородеза используют аллотрансплантат – костную ткань, взятую из трупа и специальным образом обработанную. Плюсы аллотрансплантата – отсутствие рисков развития осложнений в зоне донорской операции, к минусам аллотрансплантата специалисты относят необходимость большего времени для приживления в теле пациента, а также отдельные случаи отторжения чужеродных тканей.
Необходимо заметить, что при тщательном отборе, современном лабораторном контроле и полной стерильности донорских тканей осложнения после операций в настоящее время сведены к минимуму.
Есть ли недостатки и риски у метода корпородеза?
Как и любая другая операция, метод корпородеза может иметь различные риски.
• К возможным осложнениям можно отнести несращение позвонков, образование ложного сустава. Эти осложнения операции в дальнейшем потребуют повторной операции – заднего спондилодеза. Но необходимо отметить, что процент успешного сращения позвонков при методе корпородеза всё же остается очень высоким – 90-95%, что является показателем самых минимальных рисков. Несращение позвонков при корпородезе в большей степени встречается у пациентов, страдающих ожирением, перенесших операции на позвоночнике ранее, получавших лучевую терапию, при сложных деформациях и многоуровневом спондилодезе.
• Кровотечения и инфицирование после корпородеза возникают очень редко, в 1-3% случаев. Профессионализм и высокая хирургическая техника специалиста, выполняющего корпородез, а также правильный послеоперационный уход за больным, сводят этот риск к нулю.
• Иногда после корпородеза даже при успешном сращении позвонков у больного остается болевой синдром, и ему назначается дальнейшая схема лечения, в зависимости от заболевания.
Последние новости
Совсем недавно стартовала уникальная программа Союзного государства помощи детям с патологиями и деформацией позвоночника, разработанная ведущими специалистами в области вертебрологии из России и Беларуси.
Сегодня эти планы воплотились на практике, подарив первым маленьким пациентам здоровое будущее, без болей и ограничений.
В выпуске новостей телеканала Диёр 24 вышел репортаж из Наманганской области республики Узбекистан о визите в областную больницу врачей-травматологов из НИИ Травматологии и ортопедии, г. Ташкент, и профессора С.В. Виссарионова из НИИ детской ортопедии, г. Санкт-Петербург.
г. Пушкин (пригород г. Санкт- Петербурга), Парковая улица 64-68, ФГУ «НИДОИ им. Г.И.Турнера»
Межтеловой корпородез что это
а) Оборудование и инструменты для переднего спондилодеза поясничного отдела позвоночника:
— Система абдоминальных ретракторов с возможностью фиксации к операционному столу.
— Оборудование для флюороскопического или рентгенологического контроля в боковой проекции.
— Сосудистые клипсы или шовный материал для лигирования сосудов.
— Длинные костные ложки.
— Длинные кусачки Керрисона.
— Пластинчатый или межтеловой дистрактор.
— Импактор.
— Длинные остеотомы (для корпорэктомии).
— Высокоскоростной бор (для корпорэктомии).
— Межтеловые спейсеры.
— Бикортикальный костный аутотрансплантат из гребня подвздошной кости.
— Кольцевидный костный аллотрансплантат из бедренной кости.
— Цилиндрические резьбовые столбики из аллокости.
— Цилиндрические резьбовые титановые кейджи.
— Титановые сетчатые кейджи.
— Кейджи из других материалов (карбоновые, биодеградируемые на основе полимолочной кислоты, из полиэфир-эфиркетона [РЕЕК]).
— Остеокондуктивный/остеоиндуктивный материал для заполнения межтеловых спейсеров.
— Аутокость из резецируемого тела позвонка.
— Губчатая аутокость из гребня подвздошной кости.
— Чипсы из кортикальной или губчатой аутокости.
— Деминерализованный костный матрикс.
— Костный морфогенетический протеин.
— Система передней стабилизации позвоночника (опционально).
б) Укладка пациента для переднего спондилодеза поясничного отдела позвоночника:
— Пациента укладывают на стандартный операционный стол, руки отводят на 90°.
— Отдельное внимание при укладке пациента следует уделить сохранению нормального лордоза поясничного отдела позвоночника: для этого под поясницу пациента подкладывают раздуваемую воздушную подушку. Сохранение нормального лордотического изгиба не только позволяет «раскрыть» передние отделы межтелового пространства, но и упрощает процесс установки межтеловых имплантов, имеющие соответствующую нормальному поясничному лордозу форму.
— Отведение рук дает возможность фиксации к операционному столу системы абдоминальных ретракторов в непосредственной близости к телу пациента и без риска развития компрессионных нейропатий верхних конечностей.
— Если в ходе операции предполагается забор костного аутотрансплантата, то соответствующим образом необходимо обработать и отграничить стерильным бельем всю переднюю брюшную стенку и область гребня подвздошной кости.
в) Доступ при переднем спондилодезе в поясничном отделе позвоночника:
— Разрез кожи длиной 12 см располагается слева от срединной линии на уровне соответствующего межтелового пространства.
— Кожа и подкожная клетчатка мобилизуются тупо пальцем до передней стенки влагалища прямой мышцы живота слева.
— Передняя стенка влагалища прямой мышцы живота рассекается продольно в непосредственной близости к срединной линии.
— Медиальный край прямой мышцы мобилизуют в кранио-каудальном направлении на протяжении 12 см.
— Затем мышца мобилизуется в направлении изнутри наружу, под мышцей становится видна дугообразная линия. Как вариант, разрез передней стенки влагалища прямой мышцы живота можно располагать латерально, в таком случае прямую мышцу живота мобилизуют снаружи внутрь.
— Тупая мобилизация тканей под дугообразной связкой, которая представляет из себя наиболее каудальную часть незавершенной задней стенки влагалища прямой мышцы, между ней и видимой на этом этапе париетальной брюшиной обеспечивает доступ в забрюшинное пространство.
— Постепенная мобилизация брюшины сначала пальцами, а затем всей кистью в направлении вверх, вниз и медиально позволяет оттеснить брюшинный мешок и обнажить переднюю поверхность позвоночника. Описанная техника основывается в первую очередь на тактильных ощущениях хирурга, а не на непосредственной визуализации операционного поля, поэтому хирург должен быть хорошо знаком с особенностями анатомии данной области. Пальпаторная локализация крупных сосудов помогает избежать их повреждения.
В ходе мобилизации брюшины хирург должен работать достаточно аккуратно, чтобы не допустить ее повреждения. Если таковое все же происходит, то дефект брюшины следует либо восстановить сразу же, либо еще более расширить его для предотвращения ущемления в этом дефекте петель кишечника.
— Во избежание повреждения необходимо локализовать расположение мочеточника — обычно он оттесняется от позвоночника вместе с брюшинным мешком.
— Следующим этапом в рану устанавливают абдоминальные ретракторы, которые фиксируются к операционному столу и позволяют сформированный доступ к позвоночнику постоянно держать открытым.
— Точность выбранного уровня операции подтверждают рентгенограммой в боковой проекции.
г) Мобилизация сосудов:
— На передней поверхности позвоночника идентифицируют аорту и нижнюю полую вену. Доступ к диску L5-S1 обычно осуществляется ниже бифуркаций этих сосудов (межподвздошный коридор). Для доступа к дискам L3-L4 и L4-L5 аорту и нижнюю полую вену необходимо мобилизовать и оттеснить правее их исходного срединного положения (левосторонний латероаортальный коридор). Как вариант, на этих уровнях можно выполнить переднебоковой доступ к межпозвонковому диску, когда дискэктомия выполняется кнаружи от аорты и нижней полой вены.
— При отсутствии рубцовых изменений забрюшинного пространства крупные сосуды достаточно легко мобилизуются с помощью тупфера. Сегментарные артерии, расположенные в зоне вмешательства и мешающие мобилизации аорты, необходимо надежно лигировать. Кроме сегментарных артерий источником весьма значительного кровотечения могут быть подвздошно-поясничные вены.
Если последние располагаются в зоне вмешательства, то их с профилактической целью также следует лигировать, поскольку кровотечение при случайном их повреждении бывает весьма непросто остановить, что может стать причиной значительной кровопотери.
— При доступе ниже бифуркаций крупных сосудов может оказаться необходимым лигировать срединные крестцовые артерию и вену.
— Анатомия крупных сосудов в этой области может отличаться значительной вариабельностью.
— При слишком близком расположении к срединной линии подвздошных сосудов для обеспечения адекватного доступа к межпозвонковому диску ассистент отводит эти сосуды с помощью ручных ретракторов в стороны и удерживает в этом положении.
д) Дискэктомия при переднем спондилодезе:
— Не следует слишком активно пользоваться электрокоагулятором в области передней продольной связки, в противном случае существует риск повреждения под чревного сплетения, которое может привести к развитию ретроградной эякуляции. Вместо этого сплетение нужно мобилизовать тупо и сместить в сторону в направлении слева направо.
— После локализации срединной линии передняя продольная связка рассекается остро скальпелем № 10 на длинной рукоятке.
— На следующем этапе с помощью различных кусачек и ложек выполняется полное удаление межпозвонкового диска.
— Хрящевое покрытие замыкательных пластинок полностью удаляется и выполняется их декортикация, тем самым завершается подготовка ложа для костного трансплантата.
— В отдельных случаях бывает необходимо увеличить высоту межтелового пространства, для чего перед установкой импланта используют набор диляторов различного размера.
— Увеличение высоты межтелового пространства позволяет увеличить и высоту межпозвонковых отверстий, способствуя тем самым непрямой декомпрессии корешков.
е) Межтеловые импланты:
— Для сохранения достигнутой высоты межтелового пространства и создания условий для формирования костного блока использует целый ряд различных межтеловых спейсеров.
— При использовании бикортикального костного аутотрансплантата из гребня подвздошной кости его устанавливают в передний отдел межтелового пространства так, чтобы кортикальный слой трансплантата служил опорой для замыкательных пластинок тел позвонков и обеспечивался максимальный контакт между ними и губчатой костью трансплантата.
— Из бедренной или плечевой аллокости формируется кольцевидный трансплантат, высота которого соответствует высоте межтелового пространства. Цилиндрическая форма этих костей очень хорошо соответствует форме замыкательных пластинок позвонков, у которых наибольшей прочностью отличается периферическая зона. Форма аллотрансплантата должна способствовать восстановлению нормального лордоза поясничного отдела позвоночника. Центральный канал трансплантата, как и в случаях использования любых других типов спейсеров, за исключением аутокости, заполняют остеокондуктивными/остеоиндуктивными материалами.
На сегодняшний день на рынке существуют кольцевидные костные аллотрансплантаты, изготовленные фабричным способом.
— Выпускаемые фабрично цилиндрические резьбовые костные аллотрансплантаты обладают определенным преимуществом в том плане, что риск их миграции ввиду наличия резьбового контакта с донорским ложем ниже.
— С целью обеспечения более стабильной по сравнению со спейсерами, устанавливаемыми методом импакции, фиксации разработаны титановые резьбовые кейджи. Их применение, по-видимому, уменьшает необходимость в дополнительной задней стабилизации позвоночника.
— Уже достаточно давно с неизменной безопасностью и эффективностью в качестве межтеловых имплантов используются титановые сетчатые кейджи, которые и до настоящего времени не утратили своей актуальности.
— На сегодняшний день широко доступны различные импактируемые кейджи из других материалов — карбоновые, биодеградируемые на основе полимолочной кислоты, из PEEK полимера.
е) Стабилизация пластиной при переднем спондилодезе (опционально):
— Стабилизация позвоночника пластиной позволяется дополнительно усилить прочность фиксации позвоночно-двигательного сегмента и снизить риск миграции межтелового спейсера.
— Вариантом такой стабилизации является использование опорных пластин, фиксируемых к телу только одного, краниального или каудального, позвонка.
— На сегодняшний день доступны системы передней стабилизации, состоящие из кейджа и интегрированной с ним низкопрофильной пластины (SynFix-LR; Synthes, Солотурн, Швейцария) или пластины, которая фиксируется к кейджу без использования винтов (ROI-A; LDR Medical, Остин, Техас). Эти конструкции обеспечивают более стабильную фиксацию, сопоставимую с таковой, обеспечиваемой дополнительной задней стабилизацией позвоночника.
е) Биологически активные вещества при переднем спондилодезе (опционально):
— Американским Управлением по контролю за продуктами питания и лекарствами в качестве препарата, способствующего формированию костного блока при ALIF, одобрено применение рекомбинантного человеческого костного морфогенетического протеина (BMP) 2 (Infuse; Medtronic, Мемфис, Теннесси).
— Частота формирования костного блока при ALIF с использованием BMP, согласно данным литературы, достигает 100%. Однако использование этого препарата может сопровождаться рядом осложнений, среди которых отмечены развитие ретроградной эякуляции и ускорение резорбции костного трансплантата.
ж) Закрытие операционной раны:
— Операционную рану промывают, после чего удаляют из нее все салфетки и ретракторы.
— Правильность установки импланта и отсутствие в ране каких-либо инородных тел еще раз подтверждают флюороскопически.
— Рана осматривается на предмет возможного кровотечения, еще раз осматриваются все наложенные ранее сосудистые лигатуры.
— Выполняется ревизия париетальной брюшины и мочеточника. Небольшие дефекты брюшины необходимо восстановить или, наоборот, рассечь широко для предотвращения ущемления петель кишечника.
— Стенки влагалища прямой мышцы живота восстанавливают с использованием рассасывающегося шовного материала.
— Кожа ушивается непрерывным внутрикожным швом.
з) Послеоперационный уход:
— В качестве метода послеоперационного обезболивания наиболее оптимальным является использование пациент-контролируемой анальгезии.
— Мобилизуют пациентов на следующий день после операции.
— Сразу после восстановления перистальтики кишечника пациента можно кормить жидкой пищей.
— В зависимости от числа оперированных уровней длительность пребывания пациента в стационаре составляет 1-3 дня.
— Перед выпиской из стационара пациентам выполняется контрольная рентгенография в положении стоя.
— При вмешательстве на нескольких уровнях в течение трех месяцев после операции рекомендуется ношение ригидного грудо-пояснично-крестцового корсета.
— При многоуровневом переднем спондилодезе возможно будет показана дополнительная задняя стабилизация позвоночника, которая может быть выполнена либо в течение этой же операции, либо отложена на некоторый срок.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Спондилодез
Спондилодезом называют хирургическое вмешательство, являющееся разновидностью артродеза. Целью операции является обездвиживание одного или нескольких позвоночно-двигательных сегментов. Это достигается за счет установки специальных конструкций, которые надежно фиксируют между собой подлежащие сращению позвонки. В результате они со временем они прочно срастаются, что полностью исключает возможность движения и развития на фоне этого болезненных ощущений.
Необходимость в выполнении спондилодеза возникает при многих патологиях позвоночника, которые не поддаются консервативному лечению. Поэтому обычно он сочетается с другими хирургическими вмешательствами. Спинальные хирурги «SL Клиника» помогут вам избавиться от проблем с позвоночником и провести спондилодез. Мы уже сумели помочь многим сотням больных с различными диагнозами, поможем и вам вернуться к полной движения жизни без боли.
Показания к проведению спондилодеза
Необходимости в устранении подвижности позвонково-двигательного сегмента возникает при спондилолистезе, нестабильности позвонков, что сопровождается сильными болями. Позвонково-двигательным сегментом позвоночника называют его структурно-функциональную единицу, в состав которой входят два смежных позвонка, расположенный между ними диск, а также фасеточный сустав и их связки.
Причины нестабильности позвонков чаще всего кроются в тяжелом остеохондрозе, при котором межпозвоночные диски сильно разрушены и полностью теряют свою функциональность. В результате этого у большого числа больных дополнительно обнаруживаются не только межпозвоночные грыжи, но и артроз фасеточных суставов, сдавливание спинного мозга и его нервных корешков.
Каждое из таких состояний сопровождается выраженными болями, которые практически в половине случаев не поддаются лечению консервативными методами. Поэтому в таких случаях пациентам назначается соответствующее ситуации оперативное вмешательство с последующим спондилодезом. Это может быть:
Чаще всего пациентам проводится удаление межпозвоночных грыж и установка на место резецированных межпозвонковых дисков специальных кейджей. Только такой комплексный подход обеспечивает полное устранение болевого синдрома и надежную профилактику их возникновения в связи с поражением этого же позвонково-двигательного сегмента в будущем.
Показаниями к проведению спондилодеза после освобождения сдавленных нервов и удаления сильно поврежденных межпозвоночных дисков являются:
В каждом отдельном случае спинальный хирург строго индивидуально подбирает вид проводимых вмешательств и разрабатывает поэтапный план течения операции. Для этого ему требуются результаты лабораторных исследований, МРТ, КТ или рентгеновские снимки.
При разработке тактики оперативного лечения обязательно принимаются во внимание имеющиеся сопутствующие заболевания и материальное положение пациента. В «SL Клиника» вы можете пройти комплексную диагностику позвоночника и получить помощь ведущих нейрохирургов, регулярно проводящих декомпрессивно-стабилизирующие операции с высокими показателями успешности. Стоимость всех видов операций и методов диагностики приведена в прайсе.
Виды спондилодеза
Декомпрессивно-стабилизирующие операции способны выполняться через передний или задний доступ. Но чаще предпочтение отдается заднему, так как выполнение переднего доступа более сложно технически и сопровождается существенным травмированием мягких тканей, что влечет за собой риск сильного кровотечения и высокую вероятность возникновения осложнений.
При заднем типе хирург получает возможность проводить манипуляции на позвоночнике, рассекая кожу, фасции и раздвигая в стороны глубокие мышцы спины. Это позволяет меньше травмировать ткани, поэтому реже приводит к возникновению нежелательных последствий и обеспечивает более легкое и быстрое протекание реабилитационного периода. Проведение спондилодеза через задний доступ в подавляющем большинстве случаев стало возможным благодаря созданию титановых кейджей, в составе которых присутствует костная крошка. Это специальные имплантаты, устанавливаемые вместо удаленных межпозвонковых дисков. Они пришли на смену костным или искусственным имплантатам и значительно повысили безопасность и эффективность хирургического вмешательства.
Если все же невозможно провести операцию задним доступом, выбирают передний. Он предполагает выполнение разреза на передней поверхности шеи, а при необходимости провести операцию на поясничном отделе хирург формирует доступ к позвоночнику через брюшную полость. Подобное в основном практикуется при:
Также существуют отличия в методах фиксации позвонков при спондилодезе. При выборе переднего метода нейрохирург стабилизирует тела позвонков. Если же выбрана методика задней фиксации хирург работает с остистыми и поперечными отростками позвонков.
Но особенно результативным, по данным проведенных исследований, является межтеловой спондилодез. Поскольку тела позвонков значительно лучше снабжаются кровью, имеют большее количество клеточных элементов и отличаются высоким потенциалом к образованию новой костной ткани, имплантированные между ними объекты приживаются значительно лучше, чем установленные между отростками позвонков. При таком способе фиксации успешного спондилодеза удается добиться в 96% случаев. В противном случае позвонки могут не срастись, что приведет к сохранению болей в спине, а в дальнейшем к тяжелым последствиям.
Спондилодез шейного отдела позвоночника
При выраженных дегенеративно-дистрофических изменениях в позвонках шейного отдела чаще всего проводится задний цервикоспондилодез с применением транспедикулярной фиксации. При необходимости стабилизации в одном положении могут подлежать 1, 2 или большее количество позвоночно-двигательных сегментов. Но этот метод требует высокого уровня профессионализма от нейрохирурга, так как сопряжен с риском повреждения нервных волокон и кровеносных сосудов.
При обнаружении высокой вероятности развития подобных осложнений на этапе предоперационной подготовки предпочтение отдается установке металлических конструкций для фиксации заднего опорного комплекса позвоночно-двигательного сегмента. Они позволяют соединить отростки позвонков, что приводит к спондилодезу.
Также может выполняться спондилодез через передне-боковой доступ. Показаниями к его проведению выступают серьезные травмы шейного отдела. В подобных случаях метод фиксации позвонков выбирается для каждого пациента индивидуально на основании результатов МРТ. Высокой эффективностью при оперативном лечении переломов шейного отдела позвоночника отличается межтеловой цервикоспондилодез, сопряженный с установкой передней фиксирующей пластины.
В результате проведенного хирургического вмешательства в большинстве случаев удается добиться полного устранения болевого синдрома, что позволяет пациентам вернуться к повседневной деятельности. В отдельных случаях возможно периодическое возникновение незначительного дискомфорта, не влияющего на трудоспособность человека.
Спондилодез поясничного отдела позвоночника
В подавляющем большинстве случаев операции на поясничном отделе позвоночника выполняются задним доступом с выбором межтелового способа фиксации позвонков. Вмешательство через передний доступ осуществляют исключительно в сложных клинических случаях и при оскольчатых переломах.
Существует несколько способов проведения межтелового спондилодеза поясничного отдела:
Чтобы иммобилизация позвоночно-двигательного сегмента была максимально надежной, нередко операция дополняется выполнением транспедикулярной фиксации. В таком случае устанавливаются специальные металлические конструкции, которые еще более упрочняют скрепление тел позвонков.
Передний межтеловой спондилодез
Методика ALIF позволяет получить предельно удобный доступ к межпозвонковым дискам и телам позвонков. Благодаря этому нейрохирургу удается свободно удалить диск, устранить патологическое сдавливание нервных корешков и спинномозгового канала, установить кейдж. При необходимости хирург производит монтаж дополнительных фиксирующих конструкций.
При применении техники ALIF удается обойти нервные пучки, что исключает вероятность их повреждения и развития соответствующих осложнений. Но она предполагает необходимость перемещения кровеносных сосудов, что может спровоцировать открытие кровотечения.
Задний межтеловой спондилодез
Метод PLIF подразумевает удаление отростков с двух сторон от позвонка. После этого осуществляется радикальная дискэктомия. По обеим сторонам позвонка устанавливаются кейджи.
Иногда их заменяют расширяющимися имплантатами. Поскольку они обладают меньшими размерами, нейрохирургу достаточно провести медиальную двустороннюю фасетэктомию (удаление фасеточных суставов) и удалить только студенистое ядро диска. Такие имплантаты оснащены винтами. Их раскручивают специальным ключом, благодаря чему кейджи прочно фиксируются в заданном положении.
Огромным преимуществом методики является возможность произвести циркулярный спондилодез в течение одной операции. Но ее выполнение сопряжено с риском повреждения нервов, так как для получения доступа к межтеловому пространству хирург должен отодвинуть их. Главной опасностью этого является развитие пареза, паралича и нарушения работы кишечника и мочевыделительных органов, что может привести к недержанию мочи и каловых масс.
Трансфораминальный спондилодез
Методика TLIF признана наименее травматичной. Она подразумевает удаление межпозвоночного диска и осуществление спондилодеза со стороны наиболее выраженного стеноза.
Трансфораминальный спондилодез позволяет сохранить целостность задних опорных структур позвоночника и выполнить весь запланированных объем даже при присутствии значительных рубцовых изменений.
Противопоказания
Спондилодез не может быть выполнен при:
Традиционно оперативное лечение показано только больным от 12 до 60 лет. В остальных случаях возможность хирургического вмешательства рассматривается группой специалистов.
Особенности реабилитации
Спондилодез не принадлежит к числу простых хирургических вмешательств. Первые сутки после нее пациент проводит в палате интенсивной терапии под постоянным медицинским контролем. Если в течение этого времени отсутствуют признаки развития осложнений, наблюдается положительная динамика, его переводят в обычную палату и разрешают вставать и самостоятельно передвигаться на небольшие расстояния.
Выписка из стационара осуществляется в разные сроки, что определяется видом проведенных операций и обширности выполненного спондилодеза. Пациент получает подробные инструкции по правилам поведения в период реабилитации, направления на посещение физиотерапевтических процедур и занятий ЛФК.
Для ускорения репаративных процессов пациентам назначается прием индивидуально подобранных лекарственных средств, а также ношение ортопедического корсета.
В среднем для окончательного восстановления организма требуется от 2 до 4 месяцев. В течение всего этого времени запрещается выполнять тяжелую физическую работу, поднимать тяжести, длительное время сидеть.
При точном выполнении всех полученных рекомендаций пациенты возвращаются к полноценной жизни и не страдают от ограничения подвижности, особенно при выполнении моно- и бисегментарного спондилодеза. Незначительные трудности могут возникнуть только при сращении нескольких позвоночно-двигательных сегментов во время наклонов.
Спондилодез в «SL Клиника»
Стоимость спондилодеза от 410 000 руб и зависит от:
— Заболевания позвоночника ( смещение позвонков или сужение позвоночного канала и т.д.)
— Фирмы производителя имплантов;
— Клиники (где будет проведена операция) и класса палаты.
— Количества позвонков, которые надо стабилизировать.
Цена включает в себя:
— Прибывание в клинике до и после операции;
— Импланты.
— Операцию;
— Наркоз;
— Наблюдение и консультация на период реабилитации.
Все услуги клиники и стоимость приведены в прайсе.
Наши спинальные хирурги помогают избавиться от боли и добиться высокого качества жизни уже более 10 лет. Регулярно осваивают новые методики консервативного и хирургического лечения, что позволят им объединить опыт и современные подходы к лечению.
Не терпите боли в спине, обращайтесь в «SL Клиника».