Мидокалм или аркоксиа что лучше
Нестероидные противовоспалительные препараты: список и цены
Нестероидные противовоспалительные препараты используются достаточно широко для подавления воспалительных процессов в организме. НПВП доступны в различных формах выпуска: таблетки, капсулы, мази. Они обладают тремя основными свойствами: жаропонижающими, противовоспалительными и болеутоляющими.
Лучший нестероидный противовоспалительный препарат может подобрать только врач, отталкиваясь от индивидуальных особенностей пациента. Самолечение в данном случае может быть чревато развитие серьезных побочных реакций или же передозировки. Предлагаем ознакомиться со списком препаратов. Рейтинг разработан на основании соотношения цена-качество, отзывов пациентов и мнения специалистов.
Как работают НПВП?
Нестероиды ингибируют агрегацию тромбоцитов. Терапевтические свойства объясняются блокадой фермента циклооксигеназы (ЦОГ-2), а также снижением синтеза простагландина. По мнению специалистов они оказывают влияние на симптомы заболевания, но не устраняют причину его возникновения. Поэтому не следует забывать о средствах, с помощью которых должны быть устранены первичные механизмы развития патологии.
Если у пациента обнаружена непереносимость НПВП, тогда они заменяются лекарствами других категорий. Часто в таких случаях применяют комбинацию противовоспалительного и болеутоляющего средства.
Как показывает практика, нецелесообразно заменять одно лекарство другим той же группы, если при приеме обнаруживается недостаточный терапевтический эффект. Удвоение дозы может привести только к клинически незначительному увеличению воздействия.
Классификация НПВП
Нестероидные противовоспалительные средства классифицируются в зависимости от того, являются ли они селективными для ЦОГ-2 или нет. Таким образом, с одной стороны, есть неселективные НПВП, а с другой – селективные ЦОГ-2.
Когда болят суставы или начинают беспокоить полученные травмы, врач может назначить препарат Анкоксиа. Это противоревматическое, нестероидное противовоспалительное средство, которое применяется для терапии пациентов с заболеваниями костно-мышечной системы, сопровождающихся болевым синдромом. Аркоксиа выпускается в форме таблеток дозировкой действующего вещества эторикоксиб 30 мг, 60 мг, 90 мг и 120 мг.
Показания к применению Аркоксиа
Противопоказания
По данным клинических исследований выявлены следующие противопоказания:
Дозы и способ применения препарата Аркоксиа
Дозировку Аркоксиа назначает сам врач
Назначает Аркоксиа только лечащий врач. Он может верно рассчитать дозировку и риски для пациента. Принимают лекарство по таблетке один раз в день вне зависимости от приема пищи. Курс лечения не должен превышать 8 дней.
Побочные эффекты при приеме Аркоксиа
Как и любой лекарственный препарат, Аркоксиа имеет ряд побочных эффектов при приеме. Что ж, список внушительный.
Аркоксиа при беременности
Прием лекарства Аркоксиа при беременности запрещен
Препарат противопоказан при беременности и в период лактации. Также, Аркоксиа противопоказана тем женщинам, которые планируют беременность, так как препарат может отрицательно влиять на женскую фертильность.
Взаимодействие с другими лекарственными средствами и алкоголем
Использование Аркоксиа не отменяет необходимости применения других групп лекарств, в том числе антибиотиков. Но стоит помнить следующее:
Аркоксиа и Кагоцел
Аркоксиа и алкоголь
Из-за того, что в инструкции нет прямого запрета на сочетание с алкоголем, сам собой возникает вопрос об их совместимости. Одновременный прием нестероидных противовоспалительных средств в сочетании с алкоголем нежелателен по причине возможного возникновения и усиления побочных эффектов. Мигрень, слабость, тошнота и рвота, аллергические реакции, диарея, дезориентация в пространстве, почечная недостаточность, увеличивается нагрузка на печень и др. Не самый приятный набор, правда? Аркоксиа в сочетании с алкоголем ведет к ухудшению работы ЖКТ и отравлению и внутреннему кровотечению. Не исключены риск инфаркта миокарда, повышение артериального давления, сердечно-сосудистая недостаточность. Но пара советов все-таки есть. Начинать пить алкоголь можно только после полного выведения препарата из организма, а значит, через 24 часа после приема последней таблетки. Это действует и наоборот: за сутки до приема Аркоксиа пить алкоголь нельзя.
Аналоги
Аналоги лекарственного препарата Аркоксиа
На сегодняшний день у препарата Аркоксиа не существует аналогов в прямом смысле слова, поэтому при необходимости замены следует обратиться к лечащему врачу.
Аркоксиа или Мовалис
Аркоксиа или Нимесил
Аркоксиа или Аэртал
Показания к применению, противопоказания и алгоритм действия идентичны Аркоксиа. В Аэртал активным компонентом является ацеклофенак. Форма выпуска: таблетки, крем для наружного применения и порошок, из которого перед применением предварительно изготавливают суспензию. Основными негативными эффектами, с которыми сталкивается пациент при приеме Аэртала являются: тошнота, рвота, боль эпигастрии, кишечная колика, диспепсия, метеоризм, анорексия, запор.
Аркоксиа или Дексалгин
Активное вещество в Дексалгин – декскетопрофен, который, сразу следует оговориться, часто вызывает аллергию. Он реализуется в таблетках и инъекциях (вводятся внутримышечно) и принимается в течение дня (таблетки 2-6 раз, уколы 2-3 раза). В остальном, это схожий по показаниям, действию и противопоказанию НВПС.
Аркоксиа или Диклофенак
Аркоксиа или Костарокс
Аркоксиа или Целебрекс
Целебрекс также относится к группе НПВС. Реализуется на рынке в форме капсул, содержащих 200 мг активного вещества – целекоксиба. Целебрекс показан при следующих заболеваниях:
Так как показания и алгоритм воздействия одинаков, то назначение Аркоксии или Целебрекса будет зависеть от врача, так как только он, проведя необходимые исследования и составив анамнез, сможет определить необходимость того или иного препарата.
Правильно питайтесь, больше двигайтесь, сохраняйте позитивный настрой, и подвижность не покинет вас!
Источники
Аркоксиа для купирования и воспаления при суставном синдроме
Выбор фармакологической терапии при спастическом мышечном гипертонусе
Основными препаратами, используемыми для снижения мышечного тонуса, являются миорелаксанты. Рассмотрены вопросы выбора терапии с использованием антиспастических препаратов в зависимости от заболевания, выраженности мышечной спастичности, побочных эффектов
Myorelaxants are the basic preparations used for reduction in the muscular tone. Issues of selection of therapy by anti-spastic preparations depending on the disease, manifestation of muscular spasticity, side effects and special features of the preparation effect are considered.
Основными препаратами, используемыми для снижения мышечного тонуса, являются миорелаксанты. По механизму действия различают миорелаксанты центрального действия (влияют на синаптическую передачу возбуждения в центральной нервной системе) и периферического действия (угнетают прямую возбудимость поперечно-полосатых мышц). При применении миорелаксантов могут возникать достаточно значимые побочные действия, которые при выборе препарата надо тщательно оценивать [1, 2].
При выборе антиспастических препаратов учитывают в основном их способность тормозить полисинаптические рефлексы (уменьшение спастики), оказывая при этом наименьшее влияние на моносинаптические рефлексы (сила мышц). Антиспастический препарат должен уменьшать мышечную спастичность при минимальном снижении мышечной силы [3, 4].
Медикаментозная терапия основана на использовании таблетированных и инъекционных форм. Применяемые внутрь антиспастические средства, уменьшая мышечный тонус, могут улучшить двигательные функции, облегчить уход за обездвиженным пациентом, снять болезненные мышечные спазмы, усилить действие лечебной физкультуры, предупредить развитие контрактур [5]. При легкой степени спастичности применение миорелаксантов может привести к значительному положительному эффекту, однако при выраженной спастичности могут потребоваться большие дозы миорелаксантов, применение которых нередко вызывает нежелательные побочные эффекты. Лечение миорелаксантами начинают с минимальной дозы, затем ее медленно повышают для достижения эффекта [6].
К миoрелаксантам центрального действия, наиболее часто используемым в России для лечения спастического мышечного гипертонуса, относятся баклофен, тизанидин, толперизон, диазепам [7, 8].
Баклофен (Баклосан, Лиорезал) оказывает антиспастическое действие преимущественно на спинальном уровне. Препарат представляет аналог гамма-аминомасляной кислоты (ГАМК), который связывается с пресинаптическими ГАМК-рецепторами, приводя к уменьшению выделения возбуждающих аминокислот (глутамата, аспартата) и подавлению моно- и полисинаптической активности на спинальном уровне, что и вызывает снижение спастичности. Препарат проявляет также умеренное центральное анальгезирующее действие. Баклофен используется при спинальном и церебральном спастическом мышечном гипертонусе различного генеза. Начальная доза составляет 5–15 мг/сут (в один или три приема), затем дозу увеличивают на 5 мг каждый день до получения желаемого эффекта. Препарат принимают во время еды. Максимальная доза баклофена для взрослых составляет 60–75 мг/сут. Побочные эффекты чаще проявляются седацией, сонливостью, снижением концентрации внимания, головокружением и часто ослабевают в процессе лечения. Возможно возникновение тошноты, запоров и диареи, артериальной гипертонии, усиление атаксии, появление парестезий. Требуется осторожность при лечении больных пожилого возраста, пациентов, перенесших инсульт, пациентов с язвенной болезнью желудка и двенадцатиперстной кишки. Баклофен противопоказан при эпилепсии, наличии судорог в анамнезе [9, 10].
При выраженной спастичности, когда обычное пероральное применение антиспастических препаратов не эффективно, показано интратекальное введение баклофена, которое впервые было предложено в 1984 г. R. Penn. Для достижения необходимой концентрации препарата в спинномозговой жидкости необходимо принимать довольно значительные дозы баклофена, что может привести к нарушениям сознания, сонливости, слабости. В связи с этим были разработаны системы, при помощи которых баклофен доставляется непосредственно в подоболочечное пространство спинного мозга при помощи подоболочечной баклофеновой насосной системы. При этом клинического эффекта добиваются гораздо меньшими дозами баклофена, чем при использовании таблетированных форм [11, 12].
Данная система состоит из резервуара, где содержится баклофен или аналогичный препарат, насоса (помпы), при помощи которого препарат дозированно подается в подоболочечное пространство спинного мозга через люмбальный катетер и блока питания. Из резервуара баклофен поступает непосредственно в спинномозговую жидкость, а его дозировка контролируется специальным радиотелеметрическим устройством. Количество поступающего в спинномозговую жидкость лекарственного препарата можно изменять в зависимости от клинической картины. Добавление баклофена в резервуар производится через 2–3 месяца при помощи чрезкожной пункции [13].
Использование баклофеновой помпы улучшает скорость и качество ходьбы больных с нефиксированными рефлекторными контрактурами, обусловленными высокой спастичностью мышц-синергистов и дисбалансом мышц-антагонистов. Имеющийся 15-летний клинический опыт применения баклофена интратекально у больных, перенесших инсульт, свидетельствует о высокой эффективности этого метода в уменьшении не только степени спастичности, но и болевых синдромов и дистонических расстройств. Отмечено положительное влияние баклофеновой помпы на качество жизни больных, перенесших инсульт [14].
Тизанидин (Сирдалуд) — миорелаксант центрального действия, агонист альфа-2-адренергических рецепторов. Препарат снижает спастичность вследствие подавления полисинаптических рефлексов на уровне спинного мозга, что может быть вызвано угнетением высвобождения возбуждающих аминокислот L-глутамата и L-аспартата и активацией глицина, снижающего возбудимость интернейронов спинного мозга. Тизанидин обладает также умеренным центральным анальгетическим действием. Препарат эффективен при церебральной и спинальной спастичности, а также при болезненных мышечных спазмах. Начальная доза препарата составляет 2–6 мг/сут в один или три приема, при индивидуальном подборе увеличение дозы происходит на 3–4 день на 2 мг. При пероральном приеме действие препарата проявляется через 30–45 минут, максимальный эффект наступает в течение 1–2 часов. Средняя терапевтическая доза составляет 12–24 мг/сут, максимальная доза — 36 мг/сут. В качестве побочных эффектов могут возникнуть сонливость, сухость во рту, головокружение и снижение артериального давления, что ограничивает использование препарата при постинсультной спастичности. Антиспастический эффект тизанидина сопоставим с эффектом баклофена, однако тизанидин при адекватном подборе дозировки лучше переносится, т. к. не вызывает общей мышечной слабости и не усиливает мышечную слабость в парализованной конечности [15, 16].
Толперизон (Мидокалм) — антиспастический препарат центрального действия, угнетает каудальную часть ретикулярной формации и обладает Н-холинолитическими свойствами. Толперизон снижает активность спинальных нейронов, участвующих в формировании спастичности, путем ограничения потока натрия через мембрану нервных клеток. Наиболее часто используется по 300–450 мг/сут в два или три приема. Снижение мышечного тонуса при назначении толперизона иногда сопровождается сосудорасширяющим действием, что следует учитывать при назначении больным с тенденцией к артериальной гипотонии. Также препарат может вызывать или усиливать у больных недержание мочи [17].
Основным побочным эффектом баклофена, тизанидина и толперизона является быстрое наступление мышечной слабости, причем в каждом случае врач должен находить баланс между снижением тонуса и усилением слабости. Кривая баланса между снижением спастического тонуса и усилением мышечной слабости у больных на фоне увеличения дозы Мидокалма, Сирдалуда или Баклофена показывает, что наиболее быстрое усиление слабости происходит при приеме Баклофена, а самый мягкий препарат, позволяющий эффективно подобрать индивидуальную дозировку, — Мидокалм. Во всех случаях, учитывая наличие узкого терапевтического окна, курс лечения начинают с небольшой дозы препарата, постепенно наращивая ее до достижения отчетливого антиспастического эффекта, но не до появления слабости [18, 19].
Диазепам (Реаланиум, Релиум, Сибазон) является миорелаксантом, поскольку обладает способностью стимулировать уменьшенное пресинаптическое торможение на спинальном уровне. Он не имеет прямых ГАМК-ергических свойств, увеличивает концентрацию ацетилхолина в мозге и тормозит обратный захват норадреналина и дофамина в синапсах. Это приводит к усилению пресинаптического торможения и проявляется снижением сопротивляемости растяжению, увеличением диапазона движений. Диазепам также обладает способностью уменьшать болевой синдром, вызываемый спазмом мышц. Наряду со снижением мышечного тонуса, развиваются заторможенность, головокружение, нарушение внимания и координации ввиду токсического действия на центральную нервную систему. Это значительно ограничивает применение диазепама в качестве миорелаксанта. Используется он, в основном, для лечения спастичности спинального происхождения при необходимости кратковременного снижения мышечного тонуса. Для лечения спастичности назначают в дозе 5 мг однократно или по 2 мг 2 раза в день. Максимальная суточная доза может составлять 60 мг. При больших дозах могут отмечаться расстройства сознания, преходящая дисфункция печени и изменения крови. Продолжительность лечения ограничена из-за возможного развития лекарственной зависимости [20].
Клоназепам является производным бензодиазепина. Клоназепам оказывает успокаивающее, центральное миорелаксирующее, анксиолитическое действие. Миорелаксирующий эффект достигается за счет усиления ингибирующего действия ГАМК на передачу нервных импульсов, стимуляции бензодиазепиновых рецепторов, расположенных в аллостерическом центре постсинаптических ГАМК-рецепторов восходящей активирующей ретикулярной формации ствола головного мозга и вставочных нейронов боковых рогов спинного мозга, а также уменьшения возбудимости подкорковых структур головного мозга и торможения полисинаптических спинальных рефлексов.
Быстрое наступление сонливости, головокружения и привыкания ограничивает применение этого препарата. Для снижения проявления возможных побочных реакций, достигать терапевтической дозы необходимо путем медленного титрования в течение двух недель. Для приема внутрь взрослым рекомендуется начальная доза не более 1 мг/сут. Поддерживающая доза — 4–8 мг/сут. Возможно назначение небольших доз в сочетании с другими миорелаксантами. Клоназепам эффективен при пароксизмальных повышениях мышечного тонуса. Противопоказан при острых заболеваниях печени, почек, миастении [21].
Дикалия клоразепат (Транксен) — аналог бензодиазепина, трансформируется в главный метаболит диазепама, обладает большей активностью и длительностью антиспастического действия, чем диазепам. Отмечен его хороший эффект при лечении в виде уменьшения фазических рефлексов на растяжение, обладает незначительным седативным эффектом. Первоначальная доза составляет 5 мг 4 раза в сутки, затем уменьшается до 5 мг 2 раза в сутки [22].
Дантролен — производное имидазолина, действует вне центральной нервной системы, преимущественно на уровне мышечных волокон. Механизм действия дантролена — блокирование высвобождения кальция из саркоплазматического ретикулума, что ведет к снижению степени сократимости скелетных мышц, редукции мышечного тонуса и фазических рефлексов, увеличению диапазона пассивных движений. Важным преимуществом дантролена по отношению к другим миорелаксантам является его доказанная эффективность в отношении спастичности не только спинального, но и церебрального генеза. Начальная доза — 25 мг/сут, при переносимости дозу увеличивают в течение 4 недель до 400 мг/сут. Побочные эффекты — сонливость, головокружение, тошнота, диарея, снижение скорости клубочковой фильтрации. Серьезную опасность, особенно у пожилых пациентов в дозе более 200 мг/сут, представляет гепатотоксическое действие, поэтому в период лечения надо регулярно следить за функцией печени. Элиминация дантролена на 50% осуществляется за счет печеночного метаболизма, в связи с этим он противопоказан при заболеваниях печени. Осторожность следует соблюдать и при тяжелых сердечных или легочных заболеваниях.
Катапресан — применяется в основном при спинальных повреждениях, действует на альфа-2-агонисты головного мозга, обладает пресинаптическим торможением. Из побочных эффектов отмечаются снижение артериального давления и депрессия. Первоночальная доза — 0,05 мг 2 раза в день, максимальная — 0,1 мг 4 раза в день.
Темазепам — взаимодействует с бензодиазепиновыми рецепторами аллостерического центра постсинаптических ГАМК-рецепторов, расположенных в лимбической системе, восходящей активирующей ретикулярной формации, гиппокампе, вставочных нейронах боковых рогов спинного мозга. В результате открываются каналы для входящих токов ионов хлора и таким образом потенцируется действие эндогенного тормозного медиатора — ГАМК. Рекомендуемая доза — 10 мг 3 раза в день. Эффективно его сочетание с баклофеном [23, 24].
Основные лекарственные средства, используемые для лечения спастического мышечного гипертонуса, представлены в табл.
Таким образом, выбор препарата определяется основным заболеванием, выраженностью мышечной спастичности, а также побочными эффектами и особенностями действия конкретного препарата.
Так, например, тизанидин и баклофен в большей степени действуют на тонус мышц-разгибателей, поэтому в случаях наличия значительного гипертонуса мышц-сгибателей руки, легкой спастичности мышц ноги их прием не показан, поскольку легкое повышение тонуса мышц-разгибателей ноги компенсирует мышечную слабость в ноге и стабилизирует походку больного. В таком случае средством выбора являются методы физического воздействия на мышцы верхней конечности.
При лечении церебральной спастичности наиболее часто применяют Сирдалуд, а при спинальной спастичности — Сирдалуд и Баклофен. Важным преимуществом перед другими миорелаксантами обладает Мидокалм, который не оказывает седативного эффекта и имеет благоприятный спектр переносимости, поэтому является препаратом выбора для лечения в амбулаторных условиях и для лечения пожилого контингента пациентов.
Допустима комбинация нескольких средств, что позволяет эффективно снижать тонус на меньших дозах каждого из препаратов. Сочетание препаратов с разными точками приложения, начиная от центров в головном мозге и до мышц, может привести к суммированию терапевтического эффекта.
Эффективность пероральных антиспастических препаратов снижается при их длительном использовании, часто возникает необходимость возрастающего повышения дозировок для поддержания начального клинического эффекта, что сопровождается увеличением частоты и тяжести побочных реакций [25–27].
В ситуации, когда спастичность носит локальный характер и системный эффект пероральных миорелаксантов нежелателен, предпочтительны локальные методы воздействия, одним из которых является локальное введение ботулотоксина [28, 29].
Литература
А. А. Королев, кандидат медицинских наук
ФГБУ «Всероссийский центр экстренной и радиационной медицины им. А. М. Никифорова» МЧС России, Санкт-Петербург
Аркоксиа при грыже позвоночника: эффективность и противопоказания
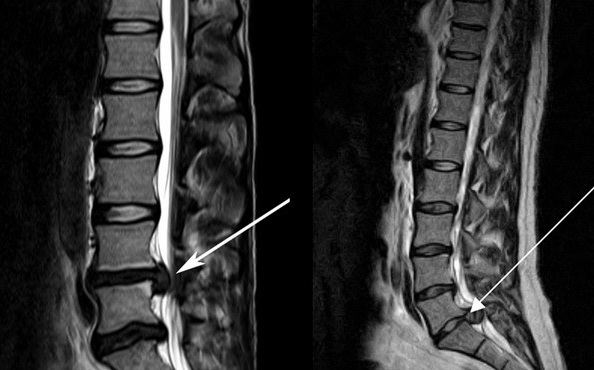
Это сравнительно новый лекарственный препарат, который нашел свое применение при различной патологии опорно-двигательного аппарата, в том числе и при дискогенных осложнениях остеохондроза, то есть при протрузиях и грыжах дисков. Когда должна применяться Аркоксиа при грыже позвоночника? Какие лекарства можно заменить этим препаратом, какой эффект будет от применения этого средства, и что должен знать пациент без медицинского образования ради своей безопасности, если ему врач назначил это лекарство, но не сообщил подробности? Об этом и некоторых других вопросах будет рассказано в этом материале, но вначале нужно ответить на самый главный вопрос: может ли Аркоксиа радикально справиться с грыжей позвоночника, то есть вылечить её совсем?
Эффективность препарата при грыже позвоночника
К сожалению, ни Аркоксиа, ни какой-либо другой таблетированный препарат, либо лекарственное средство в инъекциях, неспособно избавить пациента от протрузии и грыжи любого отдела позвоночника. Скажем больше: от грыжи не может избавить ни один вид физиотерапии, массажа, мануальной терапии, ЛФК. Грыжу не может убрать плавание, тракционное вытяжение, а также другие, даже экзотические методики.
Если грыжевое выпячивание уже образовалось, и наружные слои межпозвонкового диска разрушены, то такой твёрдый хрящевой дефект может быть ликвидирован только путем оперативного вмешательства. Современные малоинвазивные нейрохирургические операции позволяют быстро и безболезненно ликвидировать саму грыжу, и, как следствие, — избавить пациента от мучительных болей, мышечного спазма, проводниковой неврологической симптоматики, такой, как онемение и ползание мурашек, слабость в конечностях.
Можно сказать, что нейрохирургическая операция полностью излечивает человека от проблем, связанных с грыжевым выпячиванием, поскольку она ликвидирует причину боли в спине. Наука не стоит на месте, и высокоэффективные операции делают не только в США и Великобритании, но также и странах Восточной Европы, например в Чехии. Чешские нейрохирурги достигли высоких показателей, которые не отличаются от мирового уровня по отдаленным результатам оперативных вмешательств.
Все остальные способы, которые относятся к терапевтическим, или консервативным средствам лечения, непосредственно на причину, то есть на грыжу не влияют. Их задача — временно ликвидировать или уменьшать неприятные симптомы, такие, как боль, и хронический мышечный спазм, который вызывается этой болью. И самыми эффективными препаратами считаются лекарства из группы НПВС (нестероидные противовоспалительные средства). К ним принадлежит и Аркоксиа. Почему это средство считается современным и новым? Многие будут удивлены, если узнают, что достаточно дорогой препарат Аркоксиа снимает боль даже несколько хуже, чем старый, давно известный и дешёвый препарат Диклофенак. Разберёмся в этом подробнее.
Немного истории
История создания эффективных лекарственных препаратов постоянно обновляется новыми фактами, поскольку научно-технический прогресс не стоит на месте. Нестероидные противовоспалительные препараты названы так, потому что они не являются аналогами стероидных гормонов. Известно, что стероидные гормоны, например, дексаметазон или преднизолон, обладают самым сильным противовоспалительным воздействием, и это позволяет создавать сильнодействующие препараты, например, Дипроспан или Кеналог для внутрисуставного введения. Однако у гормонов существует большое количество побочных эффектов, особенно при таблетированном применении. Может развиться стероидный сахарный диабет, остеопороз, отёки. Падает иммунитет, у пациента возможно развитие грибковой инфекции на фоне длительной иммуносупрессии, вызванной стероидами.
Поэтому нестероидные препараты прочно заняли свою нишу для лечения различных воспалительных заболеваний. Основные точки приложения НПВС — это снижение температуры тела, или жаропонижающий эффект, обезболивание, и уменьшения воспаления. Лидерами по проявлению жаропонижающего эффекта можно считать ибупрофен и парацетамол (Нурофен и Панадол), мы на них останавливаться не будем.
Очень мощной обезболивающей активностью обладает кеторолак, который хорошо известен россиянам под названием Кетанов. А вот мощным и выраженным противовоспалительным эффектом обладают хорошо известные препараты, такие как Вольтарен, диклофенак, индометацин, мелоксикам, и эторикоксиб – виновник настоящей статьи. Последнее лекарственное вещество — это и есть Аркоксиа, только по МНН, или международному непатентованному наименованию.
Борьба Аркоксиа с воспалением
Известно, что основными симптомами воспаления является локальное повышение температуры или местное чувство жара, отёк мягких тканей, болезненность, покраснение кожных покровов, а также нарушение функций. Практически все эти симптомы имеют место при обострении остеохондроза, когда у пациента образовалась грыжа, пожалуй, за исключением покраснения кожных покровов, ведь воспаление происходит в глубине. Но даже там есть аналог покраснения – это полнокровие в очаге воспаления, вызванном давлением грыжи на мягкие ткани. Современные препараты из группы НПВС купируют все эти признаки, влияя на механизм воспаления.
Ключевым ферментом, который блокируется всеми этими лекарствами, оказалась циклооксигеназа (ЦОГ). Именно ее активность лежит в основе запуска воспалительного каскада, и если лекарственный препарат вызывает уменьшение её активности, или фармацевтическую блокаду, то блокируется и развитие воспаления. Поэтому все вышеперечисленные симптомы или выражены незначительно, или вообще отсутствуют. Соответственно, у пациента возникают улучшение, несмотря на то, что протрузия или грыжа осталась на своём месте.
Однако, всё не так просто. Оказывается, что фермент циклооксигеназа бывает двух типов, и только второй тип (ЦОГ-2) вызывает воспаление. ЕЕ сложная структура показана на фото.
Первый тип связан с нормальной функцией слизистой желудка и двенадцатиперстной кишки. Первые, грубые лекарства из группы НПВС подавляли обе разновидности этого фермента, являлись неселективными ингибиторами ЦОГ, и поэтому очень вредно влияли на слизистую желудка. И, пожалуй, лидером по числу осложнений, проявляющихся эрозивным гастритом и даже язвенной болезнью и кровотечением можно считать довольно грубый препарат Диклофенак. Несмотря на то, что он весьма небезопасный, зато весьма сильнодействующий, и поэтому до сих пор любим врачами и пациентами.
Но всё-таки, важна не только эффективность, но и безопасность. Поэтому стали создаваться лекарства, которые ингибируют только лишь второй тип циклооксигеназы. Это современные эффективные препараты мелоксикам, кетопрофен, нимесулид и другие. Многие знают такие лекарства, как Мовалис, Кетонал, Нимесил. Все эти препараты применяются при протрузиях и грыжах, купируют острую и хроническую боль в спине, улучшают объем движений и повышают качество жизни. Затем появилась целый класс НПВС, который получил название коксибы. Они внедрены в клиническую практику с девяностых годов прошлого века, и первым представителем стал целекоксиб, или Целебрекс. Одним из наиболее современных и эффективных препаратов является Аркоксиа, или эторикоксиб.
Принцип действия препарата
Аркоксиа — не только селективный ингибитор циклооксигеназы 2 типа, но он ещё и проявляет высокую степень селективности. Практически 95% — это связь с нужной изоформой фермента. Именно поэтому этот препарат и безопасен, и может применяться даже у пациентов со скомпрометированной слизистой оболочкой желудка и двенадцатиперстной кишки, то есть у пациентов с различными формами гастрита и даже язвенной болезни желудка, правда в период ремиссии и с прикрытием определёнными препаратами (Омепразол). Эторикоксиб, или Аркоксиа, способен ингибировать циклооксигеназу в зависимости от дозы. При этом он не оказывает никакого влияния на первый тип фермента, на который влияют весьма «древние» лекарства, такие, как Диклофенак.
После приёма стандартной дозы Аркоксиа максимальная концентрация в плазме возникает через час. Препарат перерабатывается, или метаболизируется в печени, и даже его метаболиты не влияют на циклооксигеназу 1 типа.
Показания и противопоказания
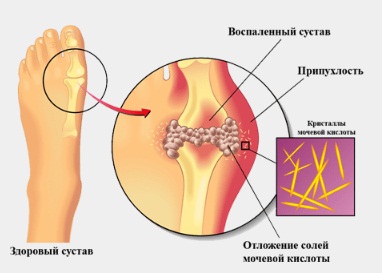
Как и другие препараты из группы НПВС, эторикоксиб показан для лечения патологии опорно-двигательного аппарата. Это различные формы остеоартроза, выраженное воспаление при системной патологии(ревматоидном и анкилозирующем спондилите). Показана Аркоксиа также в качестве симптоматического лечения болевого синдрома, связанного с воспалением при подагрическом артрите и осложненных формах остеохондроза.
Аркоксиа справляется с болью и воспалением, но разрыв механизма воспаления и ослабление симптомов вовсе не означает ликвидацию причины воспаления. Поэтому назначаться этот препарат должен лучше всего короткими курсами, в первые дни после возникновения острой боли в спине, или в поясничном отделе позвоночника.
Противопоказанием к применению является:
Противопоказан препарат Аркоксиа при беременности и во время грудного вскармливания, а также детям и подросткам, юношам и девушкам в возрасте до 16 лет. Препарат применять можно, но осторожно при наличии язвенного анамнеза, хеликобактерной инфекции, у лиц, страдающих сахарным диабетом, и хроническим алкоголизмом, а также у лиц, принимающие антикоагулянты, например Варфарин, или дезагреганты, например Курантил, клопидогрел или ацетилсалициловую кислоту.
Дозы при межпозвоночной грыже
Терапевтическая доза, которая хорошо купируют болевой синдром при межпозвонковых грыжах, — не более 90 мг один раз в сутки, а после купирования острой боли препарат назначается в дозировке 60 мг один раз в день. Длительность терапии лекарственным препаратом Аркоксиа не должна превышать недели.
В отношении этого средства действует непреложный закон, который можно применить ко всем лекарственным препаратам из группы НПВС. Доза должна быть как можно меньшей, а лечебный курс должен быть как можно короче.
Следует упомянуть, что Аркоксиа, так же, как и другие препараты из группы коксибов, не выпускаются в ампулах для парентерального введения. Поэтому в случае острой боли в спине, особенно в первый и второй день, то есть во время дебюта межпозвонковой грыжи, или её выраженного обострения, вначале можно применять инъекционные препараты, тот же самый Мовалис или даже Кетанов.
После двух-трёх дней применения инъекционных лекарств можно переходить на таблетированные средства, и здесь эторикоксиб будет одновременно достаточно мощным и безопасным препаратом.
Передозировка и побочные эффекты, взаимодействие с препаратами
Однако пока еще никому не удалось создать такой препарат, который не имел бы симптомов передозировки и побочных эффектов. Встречаются они и у различных коммерческих разновидностей эторикоксиба. Довольно часто (от 1 до 10%) встречаются такие побочные реакции, как боль в эпигастрии, подташнивание, послабление стула, вздутие живота и симптомы желудочной диспепсии, то есть отрыжка. Со стороны центральной нервной системы чаще всего пациенты отмечают головокружение, слабость и головную боль.
Иногда бывает сердцебиение, и повышение артериального давления. Частыми побочными эффектами считается отёки и задержка жидкости, а также повышение активности АЛТ и АСТ в плазме крови, то есть печеночных трансаминаз. При длительном лечении у пациентов может возникать гриппоподобный синдром, то есть лихорадка с ломотой в суставах. Все вышеперечисленные частые побочные эффекты развивались не чаще, чем в 10 % случаев. Не следует думать, что если Аркоксиа — современный и безопасный препарат, то можно его принять, и забыть. Из побочных эффектов довольно часто встречается повышение артериального давления, поэтому во время лечения препаратом обязательно необходимо контролировать цифры артериального давления, особенно у пациентов с артериальной гипертонией.
Поскольку имеет место повышение трансаминаз, то нужно следить за состоянием печени и почек, особенно у пациентов с болезнями этих органов. Если трансаминазы, то есть показатели АЛТ и АСТ будет превышать норму в два раза и выше, то лекарство необходимо отменить.
Запрещается применять это средство совместно с другими средствами из группы НПВС, например, Аркоксиа + аспирин, или Аркоксиа + Парацетамол, не говоря уже о таких очень вредных сочетаниях, как Аркоксиа плюс Диклофенак или Мовалис.
Наконец, нужно помнить, что если у пациента будет такой побочный эффект, как сонливость головокружение, то ему рекомендовано воздержаться от вождения автотранспорта и работы с потенциально опасными машинами и механизмами.
Аркоксиа — это препарат, у которого очень редко встречаются симптомы передозировки, но всё-таки при превышении дозы в 10 раз и более возможно усиление побочных эффектов. Существуют и взаимодействия этого лекарства с другими препаратами, но об этом должен позаботиться лечащий врач, разузнав все о том, какие препараты принимает пациент. Необходимо особое внимание к таким препаратам, как сердечные гликозиды, рифампицин, пероральные контрацептивы, цитостатики и иммунодепрессанты, другие лекарственные препараты.
Аналоги средства
У этого препарата существует и аналог — это Костарокс. Производит его Сандоз, и та же самая упаковка в 7 таблеток по 90 мг будет стоить от 220 и до 350 рублей. Отечественных аналогов препарата Аркоксиа настоящий момент не зарегистрировано и не производится.
Резюмируя вышеизложенное, следует сказать, что этот препарат является современным, эффективным и безопасным, но симптоматическим средством купирования воспаления и острого болевого синдрома у пациентов с осложнениями, в том числе остеохондроза, с протрузиями или грыжами.
Препарат является достаточно безопасным, и может применяться даже у пациентов, у которых в анамнезе имеется язвенное поражение желудочно-кишечного тракта, но в момент лечения он находится в стадии ремиссии.
Аркоксиа необходимо принимать как можно более коротким курсом, и в наименьшей эффективной дозировке, при этом длительность курса не должна превышать 1 недели.
Как и в случае любых других препаратов из группы НПВС, лечение Аркоксиа желательно сочетать с применением миорелаксантов центрального действия, таких как Мидокалм и Сирдалуд, с местным применением мазей, гелей и кремов, содержащих НПВС. Через несколько дней приёма желательно отходить от лекарственных препаратов и приступать к физиопроцедурам, лечебной физкультуре, и другим мероприятиям.
Напоминаем, что только современная нейрохирургическая операция может ликвидировать грыжу как физический дефект, а все лекарственные препараты, даже самые современные и дорогостоящие, на это не способны. Максимум, что может добиться пациент — это устойчивой ремиссии, до очередного обострения. Обычно хорошим сроком лекарственной ремиссии является промежуток времени в несколько месяцев, до года.




_575.gif)