Микоатропиновый синдром что это такое
Витреомакулярный тракционный синдром
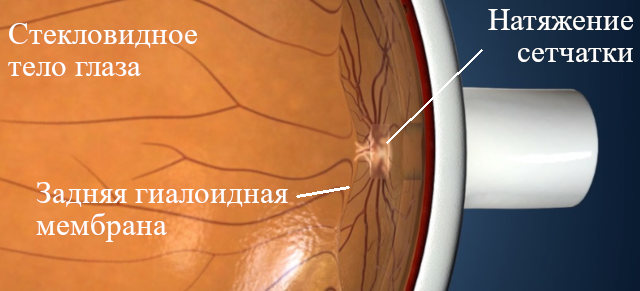
Рис.1 Схема возникновения макулярных тракций
Наш глаз изнутри заполнен гелеобразной субстанцией – стекловидным телом, которое спереди ограничено прозрачной линзой – хрусталиком, а сзади контактирует с внутренней оболочкой – сетчаткой.
Внеклеточный (экстрацеллюлярный) матрикс состоящий в основном из гиауроновой кислоты обеспечивает адгенизю (прилипание) стекловидного тела к сетчатке. [1]
С годами стекловидное тело сжимается в объёме и происходит его отхождение от заднего полюса глаза. Возникает состояние, которое называется ЗОСТ – задняя отслойка стекловидного тела.
Ингода прикрепление настолько прочное, что не позволяет стекловидному телу легко отойти от сетчатки. Особенно это опасно в центральной – макулярной зоне сетчатой оболочки. При этом возникает натяжение и отёк, что не позволяет нормально воспринимать свет.
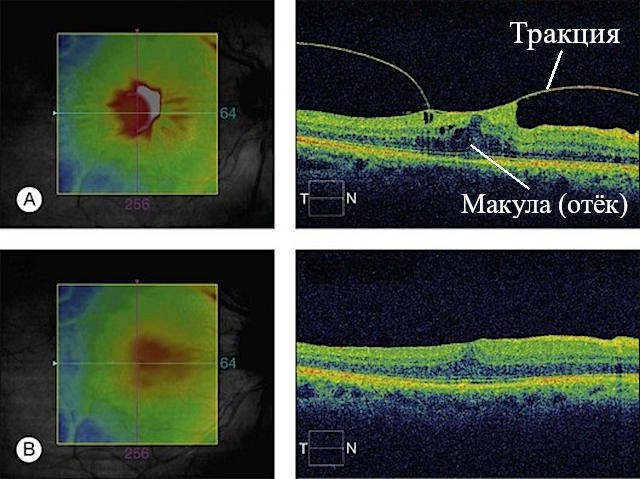
Рис.2 Зрение при витреомакулярном тракционном синдроме
Диагностика
Наиболее точный метод диагностики заболевания – оптическая когерентная томография (сокр. ОКТ). [2] Это абсолютно безболезненная, бесконтактная и занимает не более 5 минут на один глаз.
Лечение
В ряде случаев сетчатка освобождается самостоятельно и приходит в своё нормальное положение. В других ситуациях образуется макулярный разрыв – тяжёлое состояние, при котором появляется темная область в центральном поле зрения.
Есть данные, что у молодых людей витреоретинальная тракция может проходить самостоятельно, без лечения. [3]
Но такие случаи достаточно редки, т.к. в большинстве случаев ВМТС развивается у людей старше 40-50 лет, когда начинаются изменения в стекловидном теле.
Медикаментозное
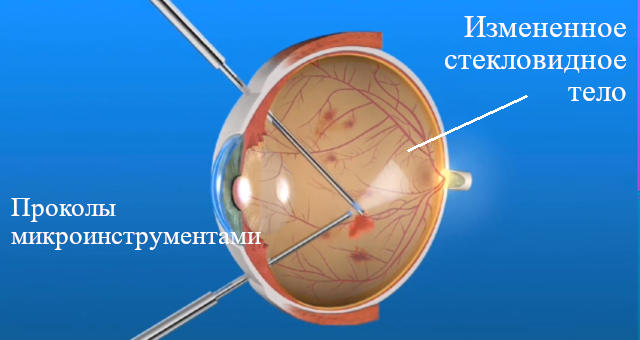
Операция
Наиболее распространенная на сегодняшний день методика – операция витрэктомия, которая успешно проводится в нашей клинике и заключается в удалении измененного стекловидного тела (замещается на раствор) и расправлении сетчатки.
Стоимость диагностики и лечения
Задать все уточняющие вопросы по стоимости и порядку приёма, записаться на консультацию в нашу офтальмологическую клинику можно по телефону в Москве +7(495)955-91-34 или онлайн у нас на сайте.
ДЕЙСТВУЮЩИЕ ВЕЩЕСТВА, КЛИНИЧЕСКАЯ КАРТИНА, ЛЕЧЕНИЕ
ДЕЙСТВУЮЩИЕ ВЕЩЕСТВА МУХОМОРОВ, ВЫЗЫВАЮЩИЕ МИКОАТРОПИНОВЫЙ СИНДРОМ
Мусцимол и иботеновая кислота были открыты в середине ХХ века. Независимые исследования в Англии, Японии и Швейцарии показали, что и токсический, и галлюциногенный эффекты вызываются именно этими веществами, а не мускарином, имеющимся в мухоморах лишь в следовых количествах.
Оба вещества распределены в плодовом теле мухоморов неравномерно. Наибольшая концентрация наблюдается в шляпке (а в пределах шляпки — в кожице и прилегающей к ней мякоти), несколько меньшая — в вольве и наименьшая — в ножке. Значительная часть иботеновой кислоты выводится в неизменном виде вместе с мочой относительно быстро — через 20-90 минут после попадания в организм. При употреблении чистой иботеновой кислоты мусцимол в моче не обнаруживается, зато обнаруживается после употребления мухомора, содержащего и иботеновую кислоту, и мусцимол.
Иботеновая кислота и мусцимол структурно родственны друг к другу и к двум основным нейромедиаторам центральной нервной системы: глутаминовой кислоте и γ-аминомасляной кислоте (ГАМКА) соответственно. Мусцимол является мощным, селективным агонистом ГАМКА-рецептора, иботеновая кислота — неселективным агонистом глутаматных NMDA-рецепторов нейронов гиппокампа, которые отвечают за общую нейронную активность. Именно этими взаимодействиями обусловлено психоактивное и токсическое действие иботеновой кислоты и мусцимола. Мусцимол при этом является основным «источником» психоактивности.
С действием иботеновой кислоты на NMDA-рецепторы связывают и ее нейротоксическую активность. При активации NMDA-рецепторов происходит выработка токсичного моноксида азота при помощи Са-зависимой NO-синтазы, что вызывает гибель клеток и разрушение мозговой ткани.
Помимо мусцимола и иботеновой кислоты, являющихся основными действующими веществами, определяющими клиническую картину при микоатропиновом синдроме, существует и ряд других, действие которых малоизучено и не оказывает существенного влияния на общий психотонический эффект. К примеру, метилтетрагидрокарболинкарбоновая кислота оказывает галлюциногенное действие. Другие мало изученные вещества, играющие роль в развитии интоксикации, следующие: мусказон (усиливает эффект мусцимола), мускарифин, стизолобовая и стизолобиновая аминокислоты, холин, бетаин, стимулянт герцинин. Мусказон, стизолобовая и стизолобиновая аминокислоты обладают антихолинергическим действием (атропиноподобный эффект).
Нередки случаи употребления мухоморов без развития интоксикации.
ДЕЙСТВУЮЩИЕ ВЕЩЕСТВА МУХОМОРОВ, ВЫЗЫВАЮЩИЕ БУФОТЕНИНОВЫЙ СИНДРОМ
Буфотенин и его аналоги содержатся во многих растениях, в коже амфибий и некоторых мухоморах, причем у последних — в наименьшей концентрации. Поэтому буфотениновый синдром в чистом виде встречается после употребления мухоморов крайне редко (по крайней мере на территории России). Обычно он в неявном виде сопровождает микоатропиново-тропановый синдром пантерного мухомора.
Помимо буфотенина, в меньшей по сравнению с ним концентрации в буфотенин-содержащих мухоморах обнаружены и другие триптамины — диметилтриптамин (ДМТ) и 5-метоксидиметилтриптамин (5-MeO-ДМТ).
ДЕЙСТВУЮЩИЕ ВЕЩЕСТВА ГРИБОВ ПСИЛОЦИБИНОВОГО РЯДА
К таким веществам относятся псилоцин, псилоцибин, беоцистин и эругинасцин, являющиеся основными (по крайней мере, по концентрации) психоактивными агентами, а также серотонин, 4-гидрокситриптамин (изомер серотонина), лизергиновая кислота[1], норбеоцистин и фенилэтиламин.
Практически все эти вещества — продукты метаболизма незаменимой аминокислоты триптофана, который является предшественником многих биологически активных веществ. Ряд психоделиков содержится в грибах непосредственно, другие образуются уже в организме человека в результате расщепления биоактивных грибных алкалоидов и аминокислот в печени.
Для всех «психотропных» продуктов триптофана характерно воздействие на обменные процессы в нервной клетке и синаптическую проводимость, что и обуславливает их психомиметический эффект.
ДЕЙСТВУЮЩИЕ ВЕЩЕСТВА ГРИБОВ ПИРОНОВОГО РЯДА (СТИМУЛЯНТЫ)
Грибы, являющиеся природными стимулянтами, до сих пор являются предметом дискуссии специалистов. Не вполне ясно, основано ли их «бодрящее» действие исключительно на энергетическом допинге (к какому прибегают, например, китайские спортсмены, употребляя перед состязаниями кордицепс), или все же каким-то образом прием таких грибов изменяет сознание употребляющего. В некоторых случаях при приеме грибов-стимулянтов отмечается не только стимулирующее воздействие (как, например, у Bondarzewia berkeleyi, B. montanus, Phaeolus schweinitzii, Meripilus giganteus), но и сопровождающееся зрительными галлюцинациями (грибы семейства строфариевых и Gymnopilus junonius).
Стимулянтами у грибов являются в основном следующие вещества: горденин, гиспидин, тирамин, бис-нор’янгонин, N-метилтирамин и меконовая кислота. Стимулирующее действие с возможным появлением галлюцинаций связывают со стерил-пиронами гиспидином [4-гидрокси-6-(3,4-дигидростерил)-2-пирон] и кавалактоном бис-нор’янгонином [4-гидрокси-6-(4-гидростерил)-2-пирон], а также с меконовой кислотой [3-гидрокси-4-оксо-4H-пирон-2,6-дикарбоксильная кислота]. Все эти три вещества являются производными пирона.
ДЕЙСТВУЮЩИЕ ВЕЩЕСТВА ПСИХОТРОПНЫХ ДОЖДЕВИКОВ (ИНДОЛАМИНОВЫЙ СИНДРОМ)
К сожалению, на сегодняшний момент такие вещества не установлены. Возможно, это производные индоламина, которые воздействующие на серотонинергические рецепторы головного мозга и способствуют возникновению слуховых галлюцинаций. Описание действия галлюциногенов дождевиков см. при описании самих грибов.
ЭРГОАЛКАЛОИДЫ
Эргоалкалоиды представляют собой класс индольных алкалоидов, родственных лизергиновой кислоте, которая, в свою очередь, образуется в процессе многоступенчатой реакции, вовлекающей триптофан и диметилаллилпирофосфат (DMAPP). Многие алкалоиды спорыньи представляют собой амиды лизергиновой кислоты, простейшим из которых является эргин (лизергамид). Более сложные можно подразделить на две группы. Первая — производные аминоспиртов, растворимые в воде (эргометрин и его изомер эргометринин). Вторая —производные полипептидов, нерастворимые в воде, делящаяся на подгруппы эрготамина (эрготамин, эргозин, а также их изомеры), эргоксина (эргостин, эргоптин, эргонин и их изомеры) и эрготоксина (эргокристин, α-эргокриптин, β-эргокриптин, эргокорнин и их изомеры).
Эрготамин, один из основных действующих алкалоидов спорыньи и некоторых кордицепсовых грибов влияют на различные органы и системы организма, в том числе на ЦНС. Одним из важных свойств эрготамина является его стимулирующее действие на мускулатуру матки. Он повышает тонус матки, в связи с чем оказывает терапевтическое действие при атонии и гипотонии матки и связанных с ними маточных кровотечениях. Для эрготамина характерна альфа-адреноблокирующая активность в сочетании с выраженным прямым сосудосуживающим действием на гладкую мускулатуру периферических и мозговых сосудов. Эрготамин обладает также антисеротониновой активностью.
Микоатропиновый синдром что это такое
COVID-19 ассоциируется с усилением свертываемости крови. У пациентов с COVID-19 часто повышен уровень Д-димера, высокая концентрация которого является предиктором смерти. Эксперты Международного общества специалистов по тромбозу и гемостазу (ISTH) полагают, что повышение уровня Д-димера в 3-4 раза у пациента с COVID-19 является самостоятельным показанием для госпитализации.
Механизм гиперкоагуляции у пациентов с COVID-19, предположительно, связан с выраженной эндотелиальной дисфункцией и индукцией агрегации тромбоцитов (эндотелий несет на себе рецепторы АПФ2 и является мишенью для вируса SARS-COV-2). Также опубликованы отдельные серии работ, в которых у пациентов с COVID-19 и массивным тромбозом выявлено повышение титров антител к фосфолипидам (https://www.nejm.org/doi/full/10.1056/NEJMc2007575), однако подобные транзиторные изменения могут носить неспецифический характер, поскольку часто выявляются при выраженной воспалительной реакции.
Сейчас назначение антикоагулянтов в профилактической дозе у госпитализированных пациентов с тяжелым течением COVID-19 с целью профилактики венозной тромбоэмболии стало практически повсеместной практикой; показано, что такая терапия снижает смертность у пациентов с COVID-19. Не определены четкие показания к назначению антикоагулянтов, до конца не решен вопрос, какие препараты при этом лучше использовать. Теоретически представляется, что нефракционированный гепарин, обладающий собственным противовоспалительным действием, может иметь определенные преимущества. Более того, есть мнение, что он может снижать связывание вирусных частиц с клетками-мишенями. С другой стороны, использование НФГ требует более частого визита медсестры к пациенту (несколько раз в сутки), что подвергает персонал большему риску. Поэтому во многих клиниках в США для профилактики ВТЭО применяют прямые пероральные антикоагулянты.
У тяжелых пациентов с COVID-19 частота тромботических осложнений остается высокой даже на фоне применения антикоагулянтов в профилактической дозе, поэтому некоторыми экспертами обсуждается возможность назначения антикоагулянтов в полной, лечебной дозе.
Учитывая отсутствие адекватной доказательной базы, тактика в отношении антикоагулянтной терапии у каждого тяжелого пациента с COVID-19 должна быть обсуждена индивидуально с учетом риска тромбозов и кровотечений.
Эксперты рекомендуют контролировать такие показатели, характеризующие свертывание крови, как протромбиновое время, уровень Д-димера, фибриногена, число тромбоцитов.
У пациентов с COVID-19 тяжелого течения достаточно часто развивается тромбоцитопения, однако геморрагические осложнения редки. Лабораторные признаки гипокоагуляции без кровотечения не требуют какой-либо коррекции.
«Внутрисосудистое свертывание крови при COVID-19 определяет весь ход болезни»
 Беседа с академиком А.Д. Макацария, крупнейшим специалистом в области клинической гемостазиологии
Беседа с академиком А.Д. Макацария, крупнейшим специалистом в области клинической гемостазиологии
Сегодня известно, что при COVID-19, в первую очередь, страдает свертывающая система крови. Вот почему у всех умерших от осложнений новой коронавирусной инфекции находят большое количество тромбов. Как это объяснить? Почему это заметили не сразу? Каким образом и почему это происходит? Можно ли предотвратить развитие такого осложнения? Об этом – наш разговор с А.Д. Макацария, академиком РАН, одним из крупнейших в мире специалистов по изучению нарушений свертываемости крови, создателем Школы клинической гемостазиологии, заведующим кафедрой Сеченовского университета. Александр Давидович и его ученики активно сотрудничают с университетом Сорбонны, Венским, Римским, Миланским и Тель-Авивским университетами, Технион в Хайфе. Под его руководителем защищено 150 кандидатских и докторских диссертаций. Автор более 1200 научных трудов, в том числе 40 монографий.
– Александр Давидович, в последнее время во всем мире появляется всё больше сообщений о том, что при COVID-19 страдает свертывающая система крови. Так ли это, и если да, то чем вы объясняете этот феномен?
– Безусловно, это так. Более того, хочу сказать, что практически нет такой инфекции (вирусной или, тем более, бактериальной), которая бы не влияла на свертывание крови. Доказательство тому – учение о сепсисе и септическом шоке как универсальной модели ДВС-синдрома – синдрома диссеминированного внутрисосудистого свертывания крови. Степень тяжести тромботических нарушений зависит от особенностей возбудителя и организма-хозяина (иммунная система, система гемостаза, наличие сопутствующих заболеваний и т.д.).
– Но ведь не у всех пациентов развивается сепсис и септический шок?
– Конечно, не у всех. Поэтому очень актуальным и далеко не изученным в настоящее время является механизм патогенеза осложнений, вызванных коронавирусной инфекцией. Во многом это обусловлено особенностями вируса, а также особенностями организма человека, начиная от количества и качества рецепторов, представленных у человека и их способностью связываться с этим вирусом. Безусловно, на исходы заболевания огромное влияние оказывает коморбидность, то есть наличие сопутствующих хронических заболеваний у пациента.
– Почему, по вашему мнению, эта особенность течения болезни проявилась не сразу?
— Я считаю, что все это проявилось сразу, но не было адекватно оценено врачами изначально: еще не было такого количества вскрытий и широкого тестирования на гемостазиологические маркеры. Надо сказать, мы занимаемся изучением этой проблемы довольно давно, практически с самого начала эпидемии. Еще в самом начале апреля мы опубликовали работу, основанную на первых наблюдениях наших китайских коллег. Работа называлась «COVID-19 и синдром диссеминированного внутрисосудистого свертывания крови». Она имела чрезвычайно широкий резонанс, поскольку уже тогда врачи начали понимать роль свертывающей системы крови в инфекционном процессе.
– Каков механизм тромбообразования при covid-19 и отличается ли он от этого процесса при других патологиях?
– Это очень непростой вопрос. На сегодняшний день однозначно можно утверждать – при этом вирусе с самого начала имеет место активация гемостаза, внутрисосудистое свертывание крови и тромбообразование в сосудах мелкого калибра жизненно важных органов. При этом повреждаются не только легкие, а блокада микроциркуляции и ее необратимый характер определяют исход заболевания. Позднее начало антикоагулянтной терапии является неблагоприятным фактором. Причем этот процесс внутрисосудистого свертывания в капиллярах легкого играет важную роль в развитии острого респираторного дистресс-синдрома (ОРДС), о котором все говорят. Но далеко не все с самого начала уловили связь между внутрисосудистым свертыванием крови и ОРДС.
В западной литературе даже появился термин «легочная интраваскулярная коагуляция». Практически во всех случаях имеет место активация системного воспалительного ответа. Это общебиологическая реакция, которая особенно проявляется в ответ на инфекцию, вирусные возбудители. Международные организации признали, что коронавирусная инфекция – это сепсис.
Таким образом, цитокиновый и тромботический шторм усугубляют состояние больного и определяют степень тяжести. Но есть и особенности. Возможно, при COVID-19 в первую очередь повреждается фибринолиз – часть системы гемостаза, которая обеспечивает процесс разрушения уже сформированных кровяных сгустков, тем самым, выполняя защитную функцию предотвращения закупорки кровеносных сосудов фибриновыми сгустками. Отсюда синдром фибринирования при меньшей частоте геморрагических осложнений. И отсюда же открывается перспектива применения тромболитиков, о чем сейчас так много говорят и пишут. А впервые предложили такую схему наши американские коллеги.
– А ведь есть немало людей с нарушениями свертываемости крови. Сейчас, во время эпидемии, для них настали трудные времена.
– Это так. В нашей популяции есть люди не только с явными, но и со скрытыми нарушениями гемостаза, предрасполагающими к тромбозам – генетические тромбофилии, антифосфолипидный синдром и ряд других заболеваний, сопровождающихся избыточной активацией системы гемостаза; а также люди с высокой готовностью к супервоспалительному ответу (врожденные факторы и ряд ревматологических и иммунных заболеваний). Им сейчас важно контролировать своё состояние, а врачам не забывать об этом.
Вообще надо сказать, что открытие NET расширило горизонты в понимании биологии нейтрофилов и роли этих клеток в организме. Использование организмом хозяина хроматина в сочетании с внутриклеточными белками в качестве естественного противомикробного агента имеет древнюю историю и меняет наше представление о хроматине как только о носителе генетической информации. Благодаря избыточному и неконтролируемому формированию NET, нейтрофилы могут способствовать развитию патологического венозного и артериального тромбоза, или «иммунотромбоза», а также играют важную роль в процессах атеротромбоза и атеросклероза. Высвобождение NET является, как выяснилось, одной из причин тромбообразования при таких состояниях, как сепсис и рак. Наличие NET при этих заболеваниях и состояниях дает возможность использовать их или отдельные компоненты в качестве потенциальных биомаркеров. NET и их компоненты могут быть привлекательны в качестве терапевтических мишеней. Дальнейшие исследования нейтрофилов и NET необходимы для разработки новых подходов к диагностике и лечению воспалительных и тромботических состояний.
– Размышляя о высокой летальности у пациентов, которым пришлось применить ИВЛ, вы констатируете, что мы, возможно, пошли не тем путем. А какой путь может оказаться более верным?
– Да, я имел в виду, что при оценке вентиляционно-перфузионных нарушений при COVID-19 превалируют перфузионные нарушения, нарушения микроциркуляции, а это значит, что главная терапевтическая мишень – восстановление нормальной перфузии тканей, то есть противотромботическая терапия, а возможно, даже и фибринолитическая. Механическая вентиляция не может решить вопрос перфузионных нарушений.
– Видите ли вы, что в связи с эпидемией стали более частыми проблемы тромбообразования в акушерско-гинекологической практике?
– Случилось так, что во многом и благодаря нашим стараниям (лекциям и публикациям), большинство акушеров сегодня осведомлены о том, что беременность – это состояние так называемой физиологической гиперкоагуляции, и этим пациенткам нередко назначаются антикоагулянты во время беременности. Тем не менее, требуются дальнейшие исследования для вынесения суждения о частоте тромбозов у беременных с COVID-19.
Вообще надо сказать, что большинство осложнений беременности либо обусловлены, либо сочетаются с высоким тромбогенным потенциалом. Генетические факторы свертывания крови, особенно антифосфолипидный синдром, являются факторами риска огромного количества осложнений беременности – это и внутриутробные гибели плода, и неудачи ЭКО, и задержка внутриутробного развития плода, и преждевременная отслойка плаценты, что приводит к тяжелым тромбогеморрагическим осложнениям, это, наконец, тромбозы и тромбоэмболии. Поэтому, конечно, можно ожидать, что в условиях COVID-19 эти осложнения могут представлять собой еще большую опасность. Ведь вирус может быть фактором, активирующим факторы свертываемости крови. Конечно, тут нужны обобщающие исследования, но уже сейчас наши отдельные наблюдения говорят о том, что риск таких осложнений возрастает.
– Являются ли, на ваш взгляд, одним из проявлений этой проблемы случаи тяжелого течения covid-19 в педиатрии (состояния, похожие на синдром Кавасаки)?
– Глава ВОЗ Тедрос Аданом Гебрейесус призвал врачей всех стран обратить особое внимание на сообщения о том, что у некоторых детей, заразившихся коронавирусом, проявляются симптомы, схожие с еще одним заболеванием — синдромом Кавасаки (мультисистемным воспалительным синдромом). Действительно, в сообщениях из Европы и Северной Америки говорилось, что некоторое число детей поступало в отделения интенсивной терапии с мультисистемным воспалительным состоянием, с некоторыми симптомами, похожими на синдром Кавасаки и синдром токсического шока.
Синдром Кавасаки был впервые описан в 1967 году японским педиатром по имени Томисаку Кавасаки. Он обычно поражает детей до пяти лет. При этом синдроме у пациента начинается воспаление кровеносных сосудов (васкулит) и лихорадка. Болезнь Кавасаки имеет четко выраженный набор симптомов, включая постоянно высокую температуру, покраснение глаз и области вокруг рта, сыпь на теле и покраснение и отек ног и рук.
13 мая нынешнего года в авторитетном медицинском издании The Lancet было опубликовано исследование итальянских врачей, которые сообщили, что в провинции Бергамо, одной из наиболее пострадавших от эпидемии коронавируса, была зафиксирована вспышка синдрома Кавасаки или схожего с ним синдрома.
Важно, что в большинстве случаев дети также имели положительный результат теста на антитела к КОВИД-19, предполагая, что синдром последовал за вирусной инфекцией.
Болезнь Кавасаки имеет тенденцию проявляться в группах генетически похожих детей и может выглядеть немного по-разному в зависимости от генетики, лежащей в основе группы. Это говорит о том, что различные триггеры могут вызывать воспалительную реакцию у детей с определенной генетической предрасположенностью.
Вполне возможно, что атипичная пневмония SARS-COV-2, вызванная вирусом COVID-19, является одним из таких триггеров. Это важный вопрос, требующий пристального изучения.
– Александр Давидович, как вы думаете, почему у всех COVID-19 проявляется по-разному?
– Тут очень важна проблема факторов риска. Всё дело в том, что, помимо видимых болезней типа сахарного диабета или гипертонии, существуют болезни невидимые, о которых мы зачастую даже не подозреваем. В последние годы большое распространение получило учение о генетической тромбофилии. Во всем мире это примерно до 20 процентов людей, которые являются носителями той или иной формы генетической тромбофилии. С этим можно жить сто лет, но если возникает инфекция, травма, делается операция – больной может погибнуть от тромбоэмболии, даже если операция выполнена на высочайшем техническом уровне. Причиной тому – скрытая генетическая тромбофилия – мутация, которая делает её носителя подверженным высокому риску тромбообразования.
Высокая контагиозность вируса и большое количество заболевших поневоле «позволяет» вирусу выявить людей с изначальной явной или скрытой предрасположенностью к тромбозам. Это пациенты не только с генетической тромбофилией или антифосфолипидным синдромом, но и с сахарным диабетом, ожирением, ревматическими болезнями и другими патологическими состояниями, ассоциированными с повышенным свертыванием и/или воспалением.
– Какие методы профилактики и лечения covid-19 вы считаете перспективными?
– Помимо уже названных, это противовирусная терапия, терапия специфическими иммуноглобулинами, противотромботическая терапия и лечение, направленное на снижение воспаления (так называемые антицитокиновые препараты). Многое нам предстоит ещё понять об этом новом для нас заболевании, но постепенно мы движемся в сторону лучшего объяснения многих его механизмов. Вы знаете, я всегда много работал, но, пожалуй, никогда ещё я не был так занят исследовательской и практической работой, как сейчас. Уверен, что она даст свои важные результаты.
Беседу вела Наталия Лескова.

 Беседа с академиком А.Д. Макацария, крупнейшим специалистом в области клинической гемостазиологии
Беседа с академиком А.Д. Макацария, крупнейшим специалистом в области клинической гемостазиологии