Микрофлора полиморфно палочковая что это
Что такое бактериальный вагиноз (дисбактериоз влагалища)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Чурсиной Ю.А., гинеколога со стажем в 7 лет.
Определение болезни. Причины заболевания
Бактериальный вагиноз — это инфекционное невоспалительное заболевание, при котором во влагалище происходит обильный рост определённых микроорганизмов и резкое снижение молочнокислых бактерий, обладающих защитными свойствами.
Причины бактериального вагиноза весьма разнообразны. К ним можно отнести как банальные нарушения интимной гигиены, так и более сложные ситуации.
К факторам, влияющим на микрофлору и способствующим возникновению болезни можно отнести:
Возможен ли бактериальный вагиноз у мужчин
Бактериальный вагиноз у мужчин невозможен. Однако мужчина может быть носителем инфекции, которая станет причиной бактериального вагиноза у женщины.
Бактериальный вагиноз у ребёнка
Биоценоз микрофлоры ребёнка формируется при прохождении через родовые пути матери. Если мама — носитель возбудителей бактериального вагиноза, то такая же флора будет и у ребёнка. В таком случае у девочки может развиться бактериальный вагиноз.
Влияние вагиноза на процесс зачатия и на беременность
Бактериальный вагиноз связан со следующими заболеваниями: бесплодие, невынашивание беременности, замершие беременности, преждевременные роды, хориоамнионит (инфицирование оболочек плода и жидкости, окружающих ребёнка в утробе матери) и истмико-цервикальная недостаточность (преждевременное открытие шейки матки при беременности). В основе этих заболеваний лежит хронический эндометрит, возникающий под влиянием возбудителей вагиноза.
Симптомы бактериального вагиноза
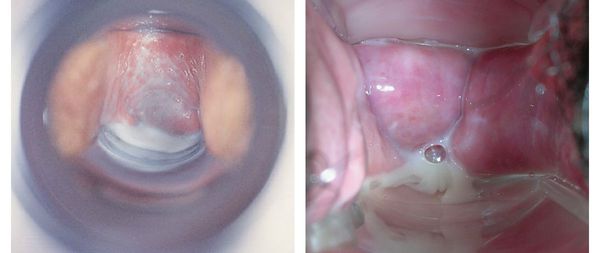
Основной признак бактериального вагиноза — это обильные жидкие однородные выделения из половых путей с неприятным запахом. Они могут быть серого или белого цвета.
Чувство жжения и зуда также характерны для вагинита — воспалительного процесса во влагалище. От бактериального вагиноза его отличает чувство сухости влагалища, а также покраснение и отёк его оболочки.
Патогенез бактериального вагиноза
У бактериального вагиноза нет одного конкретного возбудителя — он может быть вызван различными микроорганизмами. К наиболее частым причинам вагиноза относят не только упомянутые G.vaginalis, но и фузобактерии, пептострептококки, вейлонеллу, вагинальный атопобиум, а также бактерии Peptoniphilus, Prevotella, P. bivia и M. Mulieris. Чаще всего развитие болезни провоцирует сочетание 2-3 микроорганизмов и более.
Как передаётся бактериальный вагиноз
Классификация и стадии развития бактериального вагиноза
На данный момент какая-либо классификация и разделение на стадии заболевания отсутствуют. Кода в МКБ-10 (Международной классификации болезней), который бы соответствовал диагнозу «Бактериальный вагиноз», тоже нет. Для кодирования данного состояния используются другие коды. Чаще всего его относят к «N86. Другие воспалительные заболевания влагалища», что является неправильным и не всегда корректным.
Ранее использовалась классификация, предложенная Е.Ф. Кира в 1995 году. Согласно ей, выделяли четыре типа вагинального микробиоценоза — совокупности микроорганизмов, обитающих во влагалище:
Сегодня такая классификация не используется из-за значительного расширения познаний о микробиоценозе влагалища и появлении современных методов лабораторной диагностики.
Классификация бактериального вагиноза на основании микроскопического исследования:
Осложнения бактериального вагиноза
Чем опасен бактериальный вагиноз
Диагностика бактериального вагиноза
Диагностика бактериального вагиноза обычно не представляет существенных трудностей. Тем не менее при постановке диагноза часто можно встретить ошибки: как гипердиагностику (когда пациентке приписывается болезнь, которой у неё на самом деле нет), так и гиподиагностику.
Чаще всего правильно определить заболевание удаётся уже при первом обращении женщины к врачу. В таких случаях диагноз ставится на основании характерных жалоб, данных осмотра и Рh-метрии влагалищных выделений. Иногда может понадобится достаточно обширное клинико-лабораторное обследование.
Какие показатели важны для диагностики бактериального вагиноза
В диагностике бактериального вагиноза используются критерии R. Amsel. К ним относятся:
Диагноз «Бактериальный вагиноз» устанавливается при наличии минимум трёх признаков.
Также существует полуколичественная оценка мазков влагалищной жидкости, окрашенных по Граму, по шкале от 0 до 10. Сейчас этот метод практически не используется.
Для лабораторной диагностики бактериального вагиноза применяется метод PCR Real Time в рамках комплексного анализа микрофлоры влагалища. Существует ряд тест-систем, самыми распространёнными из которых являются Фемофлор 16+КВМ и Фемофлор скрин. Данные тест-системы позволяют получить достаточно полное представление об особенностях микробиоценоза влагалища женщины и назначить обоснованное лечение.
К клиническим методам диагностики относят различные экспресс-тесты: Fem-exam, BVBlue, Pip-activity TestCard. Однако все они диагностики широко не применяются в клинической практике. В основном это связано с их недостаточной чувствительностью.
Дифференциальная диагностика с трихомониазом, кандидозом и уреаплазмозом
Лечение бактериального вагиноза
К какому врачу обратиться
Лечением бактериального вагиноза занимается гинеколог.
Когда стоит обратиться к врачу
К врачу следует обратиться при появлении симптомов бактериального вагиноза: обильных выделениях из половых путей с неприятным запахом, зуде или жжении во влагалище и в области прямой кишки, нарушении мочеиспускания и болезненных ощущениях во время или после полового акта.
Как лечить вагиноз дома. Народные средства от бактериального вагиноза
Ни в коем случае нельзя заниматься самолечением — его должен назначать врач, иначе это может негативно сказаться на здоровье женщины.
Чем лечить бактериальный вагиноз
Для устранения бактериального вагиноза используют антисептические средства и различные комбинированные препараты. В настоящее время доказана эффективность двухэтапной схемы лечения бактериального вагиноза: первый этап заключается в применении антисептических средств, а второй — в восстановлении микрофлоры влагалища.
Существует достаточно много как зарубежных, так и российских рекомендаций и схем лечения данного заболевания. В соответствии с Евразийскими клиническими рекомендациями по рациональному применению антимикробных средств в амбулаторной практике, при устранении бактериального вагиноза следует использовать следующие препараты [7] :
Средства терапии первой линии:
Средства терапии второй линии:
Продолжительность и кратность приёма этих средств определяется врачом индивидуально. Кроме того, существует значительное количество комбинированных препаратов.
Эубиотики (пробиотики)
Для восстановления вагинальной микрофлоры могут быть использованы вагинальные капсулы с живыми лактобактериями и гель с молочной кислотой.
Особенности лечения у беременных
В первом триместре беременности не применяют препараты системного действия. Лечение проводят только местно, свечами, например «Клиндацином». Со второго-третьего триместра, помимо местного лечения, можно применять метронидазол и клиндамицин в таблетках.
Питание при бактериальном вагинозе
Соблюдение диеты на течение бактериального вагиноза не влияет. При лечении следует исключить алкоголь, так как применяемые препараты могут замедлить расщепление этилового спирта, в результате чего общее самочувствие ухудшится.
Прогноз. Профилактика
Прогноз при своевременно начатом лечении в большинстве случаев благоприятный. Иногда возможны рецидивы заболевания. При их возникновении необходим комплексный подход к пациентке, полное клинико-лабораторное обследование и исключение сопутствующих заболеваний, которые могут увеличивать риск повторного появления бактериального вагиноза. Также нужно проконсультироваться по вопросам питания и образа жизни.
В качестве профилактики возникновения бактериального вагиноза прежде всего нужно исключить такие факторы риска, как:
Существенный вклад в развитие и рецидивы заболевания вносят частые смены половых партнёров, тяжёлые сопутствующие заболевания, злоупотребление алкоголем, курение. Всего этого следует избегать.
Немаловажную роль в профилактике играет здоровый образ жизни, адекватная физическая активность и приверженность к правильному питанию — вегетарианская диета и повышенное потребление «быстрых» углеводов увеличивают риск рецидива.
Для предупреждения бактериального вагиноза нужно следовать рекомендациям по интимной гигиене:
Можно ли заниматься сексом при бактериальном вагинозе
Заниматься сексом при бактериальном вагинозе можно, так как он не относится к заболеваниям, передающимся половым путём. Однако бактериальный вагиноз ассоциирован с уреаплазмозом и микоплазмозом, поэтому клинические проявления могут возникнуть и у сексуального партнёра заражённой женщины. Кроме того, бактериальный вагиноз зачастую сопровождается характерным «рыбным» запахом и обильными выделениями, что может стать психологической преградой для полового акта.
Бактериальная и небактериальная флора в мазке
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Нормальная микрофлора женских половых путей отличается видовым разнообразием с преобладанием анаэробных микроорганизмов Аэробы, которым для активной жизнедеятельности необходим воздух, если и встречаются в мазке на флору, то в незначительных количествах. Увеличение их содержания говорит о нарушении влагалищной среды, дисбалансе полезных и вредных бактерий.
К типовым представителям анаэробов относятся палочки Додерлейна, или молочнокислые бактерии, благодаря которым во влагалище поддерживается кислая среда, губительная для патогенов. Большое количество лактобацилл помогает сдерживать проникновение и размножение других, не полезных анаэробов, которым подходит среда без доступа воздуха, гарднерелл, а также кокковой микрофлоры, постоянно живущей на человеческом теле. Активизируясь и размножаясь, болезнетворная микрофлора в борьбе за еду начинает подавлять рост и размножение полезных лактобактерий, чему не препятствует даже введение последних извне в виде лечебных свечей.
Кокковая флора в мазке, представители которой имеют шарообразную форму, может быть представлена во всем богатстве ее видов. В норме кокки вместе с другими условно-патогенными и нейтральными микроорганизмами во влагалище присутствуют в общем объеме не более 5%. Но при ослаблении иммунной защиты, чрезмерном увлечении интимной гигиеной, использовании лекарственных средств, негативно воздействующих на лактобактерий, баланс микроорганизмов во влагалище нарушается.
В борьбе за выживание некоторые патогены сами по себе начинают истреблять молочнокислую флору. Так, обнаруженные в мазке энтерококки, как наиболее агрессивные анаэробы, могут значительно снижать поголовье палочек Дедерлейна.
Чаще всего в мазках выявляют фекальный энтерококк, который может попасть во влагалище в результате недостаточной интимной гигиены или во время полового акта. Обнаруживается бактерия у 25% женщин, но при незначительном количестве бактериальных клеток не представляет опасности. При ослаблении иммунной защиты энтерококки способны не только активно размножаться, но и уничтожать полезную микрофлору.
Мало того, обживаясь во влагалище, они могут перемещаться и в сторону мочевыводящей системы, провоцируя воспалительные процессы с выраженным болевым синдромом. При этом обнаружить энтерококки не так просто из-за их схожести со стрептококковой инфекцией, а вылечить еще сложнее. Они проявляют чувствительность к небольшой группе антибиотиков, да и те обычно лишь снижают поголовье бактерий.
Стрептококки и стафилококки – граммположительные микроорганизмы, которые постоянно живут на нашей коже и слизистых, а иногда внедряются и внутрь организма, поэтому неудивительно, что в незначительных количествах эти бактерии обнаруживаются в составе нормальной микрофлоры влагалища. Их относят к аэробным и факультативно анаэробным бактериям, которые могут жить как на воздухе (кислород для них не губителен, как для истинных или облигатных анаэробов), так и без него.
Повышение количества стрептококков и их преобладание над полезными молочнокислыми палочками Додерлейна на фоне на фоне умеренного лейкоцитоза (лейкоциты не более 50 в поле зрения) говорит о дисбалансе микрофлоры (дисбактериоз влагалища). Само по себе это состояние не считается полноценным заболеванием, но оно может стать причиной размножения другой патологической микрофлоры (гарднерелл, грибковой флоры), т.е. развития бактериального вагиноза, при котором преобладают гарднереллы и другие анаэробы, а число лактобактерий чрезвычайно мало, и кандидоза (заболевание грибковой природы).
Нужно понимать, что стрептококковая влагалищная инфекция не опасна сама по себе ни для женщины, ни для ее полового партнера с нормальным иммунитетом. Но она может представлять опасность для плода, если женщина беременна. Заражение может произойти как при внедрении инфекции сквозь плаценту (а это патологии развития ребенка, часто выкидыши на разных сроках), так и во время прохождения родовыми путями (воспалительные заболевания легких, мозга, заражение крови).
Идентичная ситуация и при обнаружении в мазке на флору стафилококка. Это также представитель условно-патогенной микрофлоры. Если его содержание во влагалищной среде менее 1% переживать не стоит. Да и небольшое повышение числа бактерий без увеличения количества лейкоцитов не считается поводом для беспокойства, поэтому рассматривать стафилококковую инфекцию нужно лишь в комплексе с подсчетом числа лейкоцитов.
Превышение количества условно-патогенной кокковой микрофлоры без повышения уровня лейкоцитов свидетельствует о патологии не воспалительного характера – дисбактериозе влагалища. А вот уже увеличение содержания лейкоцитов говорит о воспалительном заболевании, о прогрессировании которого можно судить по степени лейкоцитоза.
Наиболее опасными в плане развития гнойно-некротических процессов считаются золотистый и гемолитический стафилококк. Последний встречается значительно реже других разновидностей стафилококка. Зато с золотистым стафилококком довольно часто сталкиваются отоларингологи, диагностируя отиты, гнойные формы ангины и некоторые другие инфекционные заболевания уха-горла-носа.
Активную стафилококковую инфекцию во влагалище можно заподозрить уже по гнойным выделениям желтоватого или зеленоватого цвета, но при этом визуальной оценки недостаточно, чтобы ставить окончательный диагноз.
Дело в том, что активизация и размножение условно-патогенной кокковой микрофлоры может быть свидетельством проникновения в организм и паразитирования в нем болезнетворных бактерий, передающихся половым путем. При этом также могут обнаруживаться гнойные выделения, но возбудитель болезни будет уже другой, а значит и подход к лечению должен быть иным, не говоря уже о профилактике заражения.
Еще одним представителем кокковой флоры считается гонококк. Это грамотрицательная бактерия круглой формы из рода нессерий (Neisseria gonorrhoeae). В отличие от стрептококков, стафилококков и энтерококков, являющихся представителями условно-патогенных микроорганизмов, гонококк считается настоящим паразитом. В мазке на флору гонококки не должны присутствовать вообще, ведь они не являются постоянными жителями нашего организма. Если же они обнаружены, значит речь идет о половой инфекции.
Гонококк – возбудитель ИППП под названием «гонорея», для которой характерно гнойное воспаление, чаще всего в области мочеполовой системы. Аналогично энтерококкам, в условиях влагалищной среды эти бактерии довольно устойчивые к разным воздействиям, легко адаптируются к изменяющимся условиям жизнедеятельности и быстро развивают устойчивость к антибиотикам. Но вне организма они гибнут даже при умеренном нагревании или высыхании питательного субстрата, боятся мыльной воды и большинства антимикробных средств.
Если с условно-патогенной микрофлорой организм способен справиться самостоятельно посредством выработки нейтрофилов и других клеток иммунной системы, то патогенная флора в мазке представляет собой большую опасность, и без помощи извне справиться с нею невозможно. Даже после поглощения нейтрофилами гонококки сохраняют жизнеспособность и могут размножаться.
Мы рассмотрели представителей кокковой микрофлоры, которые могут обнаруживаться в мазках у женщин, но в реальности даже в нормальной влагалищной среде сосуществует порядка 100 разновидностей микроорганизмов, имеющих разные формы и размеры.
Помимо бактерий шарообразной формы в отделяемом влагалища можно обнаружить микроорганизмов вытянутой формы, т.е. в виде палочек. Такая форма свойственна бациллам, к которым относятся и палочки Дедерлейна.
Но палочковая флора в мазке из влагалища может быть более разнообразной, что не является оптимистичным симптомом. Обнаружение в отделяемом половых органов незначительного количества мелкопалочковых организмов вряд ли можно считать поводом для беспокойства, особенно если отсутсвуют любые симптомы недомогания. Но обильная мелкопалочковая флора может являться свидетельством гарднереллеза или дисбактериоза влагалища.
Гарднерелла, как представитель условно-патогенных факультативных анаэробов, в мазке на флору обнаруживается довольно часто, учитывая, что крепкий иммунитет многим из нас лишь только снится из-за постоянных стрессов, неполноценного питания, хронических заболеваний и других негативных внешних и внутренних факторов.
Мелкие бактерии в виде палочек не представляют особой опасности, но они могут подрывать защитные силы организма, создавая среду, для размножения и роста хламидий, гонококков, трихомонад. Сам по себе гарднереллез не относится к инфекциям, передаваемым половым путем. Бактерии могут быть обнаружены даже у тех, кто не живет половой жизнью, но подвергся влиянию факторов, ослабивших общий и/или местный иммунитет. У мужчин болезнь протекает обычно бессимптомно, а женщинам ставят диагноз бактериальный вагиноз, что сопровождается соответствующей симптоматикой: скудные выделения (белые, желтоватые или прозрачные), имеющие неприятный рыбный запах.
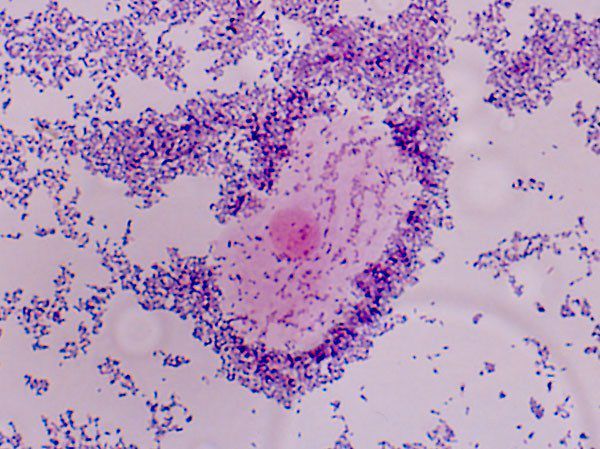
В связи с гарднереллезом часто упоминается словосочетание «ключевые клетки». Именно этой фразой помечают несколько необычную болезнь, которую одни врачи пытаются активно лечить, а другие фактически игнорируют. Ключевыми клетками называются частицы плоского эпителия с прикрепленной к ним мелкопалочковой микрофлорой по имени гарднерелла.
Ключевые клетки в мазке на флору являются прямым свидетельством бактериального вагиноза, вызванного палочковой микрофлорой (гарднереллами). У мужчин такие клетки на половом члене могут обнаруживаться лишь после полового контакта с женщиной, у которой во влагалище имеются активные гарднереллы. При ослабленном иммунитете гарднереллы присоединяются к другой флоре полового члена и могут вызывать бактериальный баланопостит (воспаление головки полового члена), особенно если бактерии скапливаются под крайней плотью из-за плохой или нерегулярной интимной гигиены.
Помимо палочек Додерлейна и гарднерелл в состав нормальной микрофлоры влагалища входят и другие бациллы, которые отличаются размером и формой палочек, но все же мельче лактобактерий. Полиморфно-палочковая флора в мазке присутствует всегда, но опасность представляет лишь при ее повышенной концентрации, ведь активно размножаясь, они начинают подавлять полезную палочковую микрофлору.
Палочки разных размеров и форм могут провоцировать развитие различных заболеваний не воспалительного (дисбактериоз) и воспалительного характера, при этом у женщины усиливаются выделения из влагалища (белые, серые, зеленоватые, имеют кисловатый запах), появляется зуд, неприятные ощущения во время мочеиспускания, боли во время полового контакта, дискомфорт внизу живота. Эти симптомы сходны с грибковой инфекцией (кандидоз), что становится причиной ошибочного диагноза во время самодиагностики. Исследование мазка позволяет избежать подобных ошибок в диагнозе, а соответственно и в лечении.
К палочковым микроорганизмам, которые можно обнаружить у человека, относится и кишечная палочка. Это грамотрицательная бактерия, большинство штаммов которой являются безвредными, а некоторые даже приносят пользу. Обитая в кишечнике они вырабатывают витамин К и помогают бороться с болезнетворными бактериями
Но полезна кишечная палочка лишь для кишечника, а попадая в другие органы она способна вызывать различные заболевания воспалительного характера (перитонит, простатит, кольпит, вагинит) или осложнять течение уже имеющихся инфекций, поэтому кишечная палочка в мазке на флору считается нехорошим симптомом. В норме этот микроорганизм не должен присутствовать во влагалище или уретре, что возможно лишь при соблюдении гигиены половых органов.
Коринебактерии, которые относятся к палочковидным грамположительным анаэробам, также могут встречаться в мазке на флору здоровой женщины. Нужно сказать, что данная бактерия имеет несколько разновидностей, среди которых есть безопасные и патогенные. Во влагалище коринебактерии нормально уживаются с другими микроорганизмами, и увеличение их числа наблюдается лишь при дисбактериозе. Сами они обычно не являются причиной нарушения биоценоза, но активно размножаясь на подготовленной другими вредителями почве они вытесняют полезных лактобактерий. Коринебактерии выделяют в 60-70% случаев урогенитальных инфекций, хотя сами по себе, являясь представителями условно-патогенной микрофлоры и обитая в организме здорового человека в приличных количествах, они не способны спровоцировать серьезное заболевание.
А вот обнаруженные в мазке из зева или носа коринебактерии уже не кажутся безобидными, ведь некоторые ее виды являются возбудителями тяжелого и опасного заболевания – дифтерита, а другие недефтерийные штаммы (дифтероиды) могут вызывать острые воспалительные заболевания верхних дыхательных путей фарингиты, отиты, лимфаденит.
Дифтероиды могут также обнаруживаться в мазке на флору, взятом из влагалища, и в небольших количествах не представляют опасности. Их нередко обнаруживают в эпителии влагалища маленьких девочек, а в носоглотке они наряду со стафилококками составляют основную массу микрофлоры.
Дифтероидная флора в мазке представляет опасность, если она вместе с другими патогенами преобладает над полезными лактобациллами. Если же лактобацилл во влагалище достаточно, концентрация условно-патогенной микрофлоры вряд ли повысится до критического уровня. В дыхательных путях дифтероиды могут размножаться лишь на фоне заметного снижения иммунитета вместе со стафилококками и другими жителями респираторной системы.
Иногда результаты мазка на флору могут вызывать некоторое замешательство. Например, фраза «коккобациллярная флора в мазке» может сбивать с толку, ведь мы знаем, что кокки – это бактерии круглой формы, а бациллы – палочкообразные микроорганизмы. Так кто же такие коккобациллы?
Коккобациллами называют группу бактерий, форма которых является промежуточной между шаром и палочкой. Это бактерии овальной немного вытянутой формы, к числу которых относят гемофильную палочку (обнаруживается в мазках из зева и носа при гриппе), гарднерелл (о них мы писали выше), хламидий (возбудитель хламидиоза), аггрегатибактер актиномицетемкомитанс (вызывает тяжелое воспаление десен).
Мы подробнее остановимся на коккобациллах, паразитирующих на половых органах. Если гарднереллез многие врачи считают несерьезной инфекцией, то о хламидийной инфекции так уже не скажешь, хотя длительное отсутствие выраженных симптомов болезни может предрасполагать к этому. Но врачи-то знают, насколько опасны хламидии.
Хламидии в мазке на флору не так-то просто обнаружить, ведь эти бактерии имеют некоторые свойства вирусов. Они внедряются в живую клетку и паразитируют внутри нее, после чего клетка становится нежизнеспособной, а бактерия меняет место жительства. Под микроскопом бактерии можно увидеть лишь при воздействии на биоматериал специальными красящими реагентами, но при этом велика вероятность ложного результата. Наиболее надежным методом определения хламидий считается ПЦР-анализ, поэтому при подозрении на хламидиоз врачи назначают именно это довольно дорогостоящее, но надежное исследование.
Опасность хламидий в том, что инфекция вызывает тяжелые воспалительные процессы и часто протекает в хронической форме, заметно ослабляя организм. Мало того длительное воспаление становится причиной образования спаек во влагалище и сужения уретрального канала, что становится причиной бесплодия у женщин и мужчин.
Еще одна опасность – это распространение инфекции на область матки, развитие воспалительных и диспластических процессов, что еще более снижает шанс забеременеть и выносить ребенка, зато повышает риск онкологических заболеваний. Как у женщин, так и у мужчин хламидиоз может перейти на органы мочевыделительной системы, суставы, печень, брюшину и т.д., провоцируя серьезные тяжело и длительно протекающие воспаления.
У беременных хламидии могут вызывать внематочные беременности, выкидыши, остановке развития плода, раннему родоразрешению. Заражение ребенка во время родов чревато развитием отита и конъюнктивита, а если бактерия и далее будет оставаться в организме, возможны проблемы с сердцем, нервной и пищеварительной системой. Для девочек заражение хламидиями в раннем возрасте чревато бесплодием в будущем.
Необычная флора в мазке
Хламидиоз – коварная инфекция, которая может долгое время протекать бессимптомно, а если симптомы появляются (в виде желтоватых выделений, жжения во время мочеиспускания, незначительного зуда в области гениталий), то незначительно выраженные, и к тому же они могут исчезнуть спустя пару недель, что вовсе не обозначает выздоровления. Схожесть с вирусами по поведению затрудняет выявление хламидий, зато «намекнуть» на их присутствие может другая бактерия – лептотрикс.
Лептотриксом называют особый вид грамотрицательных бактерий, которые имеют необычную форму – в виде тонких ниточек, напоминающих волосок, с чем и связано название микроорганизмов. Первоначально этих бактерий относили к грибковой микрофлоре, но позже остановились на том, что по своим свойствам эти микроорганизмы более сходны с бактериями, в частности с лактобациллами, что объясняет отсутствие изменений в кислотности внутренней среды влагалища при выявлении лептотрикса.
Лептортикс в мазке на флору обнаруживается в виде цепочек разной длины (от 5 мкм до 75 мкм). Они прекрасно уживаются с лактобациллами и на первых этапах развития болезни не вызывают ощутимых симптомов, поэтому могут быть выявлены случайно при гинекологическом осмотре.
Инфекция не передается половым путем, а при обнаружении бактерий у мужчин не сопровождается никакими патологическими симптомами.
У женщин в первой половине цикла обычно также нет никаких жалоб. Появляются они во второй половине цикла и сводятся к усилению выделений из влагалища (белые или прозрачные схожие по консистенции с водой, без запаха и комков), появлению зуда и жжения в области гениталий и влагалища, которые изредка усиливаются во время мочеиспускания. При этом гинекологический осмотр не показывает сколь заметной гиперемии или отека стенок влагалища.
На первый взгляд такая бактерия не кажется опасной, ведь речь не идет о воспалительном процессе. Но ее способность продуцировать молочную и некоторые другие кислоты при активном размножении может увеличивать кислотность влагалища, а это также нехорошо, как и ее снижение. При повышенной кислотности внутренней среды возможно повреждение клеток слизистой оболочки и нервных окончаний, что может стать причиной появления непонятных болей во влагалище (вульводиния).
К тому же лептотрикс, появление которого связывают с неправильным лечением молочницы и снижением местного иммунитета, зачастую является сигнализатором других инфекций, т.к. нередко сочетается с грибковой инфекцией (кандидоз), хламидиозом, трихомониазом, гарднереллезом.
С лептотриксом схожа по своему строению и другая бактерия – лептотрихия, но при этом симптомы будут несколько иными: выделения становятся обильными, приобретают сероватый оттенок и неприятный запах, помимо зуда и жжения во влагалище отмечается также болезненность во время полового акта, а исследования показывают повышение рН влагалища, т.е. снижение его кислотности. То есть мы имеем дело с одной из разновидностей бактериального вагиноза, требующего соответствующего лечения.
К тому же одна из редких разновидностей лептотрихий способна вызывать различные осложнения беременности у будущих мам. Такая флора в мазке может стать причиной воспаления оболочек плода, торможения его развития, преждевременных родов, сепсиса у ослабленных мамочек и т.д.
Некоторую схожесть с лептотриксом и лептотрихиями по своему строению имеют актиномицеты. Эти факультативные анаэробы, которые могут жить как на воздухе, так и без него, имеют вид тончайших палочек с утолщенными краями, образующими нити разной длины (до 50 мкм). Из-за способности образовывать развитый мицелий (по аналогии с грибами) их также первоначально относили к грибковой микрофлоре, но оказалось, что у этих микроорганизмов больше схожести с бактериями.
Этот довольно распространенный вид бактерий можно обнаружить и в почве, включая песок (до 65% всей микрофлоры), и в воде (водопроводная, родниковая, из источников), и на растениях. Ей не составляет трудностей проникнуть в организм человека во время приема пищи или гигиенических процедур, но это вовсе не означает, что человек заболеет. Дело в том, что актиномицеты не способны проникать сквозь здоровую кожу и слизистые. Другое дело если имело место травмирование кожного покрова.
Актиномицеты в мазке на флору в небольших количествах могут обнаруживаться и у здоровых людей, но при нормальной защитной функции кожи это не имеет значения. А вот при повреждении кожи или слизистых на фоне ослабленного иммунитета вполне возможно развитие неспецифического воспалительного процесса. Так женщины начинают жаловаться на боли внизу живота различной локализации, резкое повышение температуры до 40 градусов (большинство пациенток).
Чаще всего в воспалительный процесс вовлекаются придатки. Сначала речь идет о простом воспалении. Далее появляются инфильтраты в виде уплотнений, могут образовываться свищи с гнойным отделяемым, множественные спайки в области малого таза, возникают проблемы с зачатием.
Несмотря на то, что диагностируют актиномикоз не так часто, последствия заболевания далеко не привлекательны, поэтому даже небольшое увеличение количества этих необычных бактерий должно настораживать врачей, тем более, что обычная противовоспалительная терапия (антибиотикотерапия, применение сульфаниламидных препаратов, оперативное лечение) дают лишь кратковременные результаты, а тепловое физиотерапевтическое лечение лишь усугубляет ситуацию. Лишь комплексное лечение с учетом клинической картины, особенностей протекания болезни и индивидуальных характеристик организма пациента дает положительные результаты в лечении этой стойкой к воздействию инфекции.
Небактериальная флора в мазке
Рассматривая различные виды флоры в мазке, стоит отметить, что кокковая, палочковая и нитевидная бактериальная микрофлора не является единственно возможной в условиях женского влагалища. Туда же могут проникать и другие микроскопические организмы, например, грибки и трихомонады – одноклеточные паразиты, которых нельзя отнести ни к бактериям, ни к вирусам, ни к грибам.
Трихомонада относится к патогенной, т.е. болезнетворной микрофлоре, поэтому обнаружение ее в мазке на флору ничего хорошего не предвещает. Само заболевание, спровоцированное трихомонадами, называется трихомониаз и относится к разряду венерических заболеваний. Понятно, что инфекция передается половым путем, при этом болезнь считается очень заразной, поэтому при выявлении трихомонады у одного из сексуальных партнеров в обязательном порядке требуется обследование и другого.
Трихомониаз – одно из наиболее распространенных ИППП. Это объясняется высоким уровнем заразности и зачастую недостаточным вниманием к нему со стороны врачей и пациентов. Сами трихомонады – очень активные микроорганизмы, склонные быстро передвигаться, предпочитающие влажную среду без доступа воздуха, поэтому они чувствуют себя очень комфортно в женском влагалище или уретре (у мужчин болезнь обычно поражает именно эту часть полового органа).
О трихомониазе у женщин говорят такие симптомы:
Болезненное мочеиспускание, ноющие боли в нижней части живота, дискомфорт во время полового акта также могут быть симптомами ИППП у женщин. У мужчин болезнь может протекать без выраженных симптомов или сопровождаться болями при мочеиспускании, признаками воспаления простаты, зудом и жжением после эякуляции, гнойными и слизистыми выделениями из уретры, частым мочеиспусканием.
Нужно сказать, что у большинства мужчин и у некоторой части женщин болезнь до поры до времени не имеет выраженных симптомов. Иногда такое скрытое течение может длиться годами, при этом человек все это время остается источником инфекции.
Но даже скрытое течение болезни ничего хорошего не предвещает, ведь оно может стать причиной бесплодия у мужчин и проблем с беременностью у женщин, повышает вероятность развития других половых инфекций и ВИЧ. Хотя лечение заболевания в общем не сложное (достаточно разового приема антибиотиков), главное вовремя его выявить, что легче всего сделать при исследовании мазков из влагалища и уретры.
Практически во всех случаях микрофлора влагалища отличается заметным многообразием форм жизни. Иными словами в мазке обнаруживается смешанная флора, которая содержит разнообразные бактерии, грибки, а в некоторых случаях и микроорганизмы, занимающие промежуточное положение (те же самые трихомонады).
Нужно помнить, что любая микроскопическая ранка на коже или слизистой уже является серьезным изъяном в защитной оболочке нашего организма, ведь она является питательной средой для условно-патогенной и болезнетворной микрофлоры. Это один из основных факторов снижения местного иммунитета. А подкосить общий иммунитет способны стрессы, любые хронические заболевания, частые инфекции, бесконтрольный прием некоторых препаратов, терапия иммуносупрессорами и т.д.
Выявление мицелия (грибницы в виде развитой сети из нитей) или спор (репродуктивные клетки грибков) в мазке на флору говорит о том, что инфекция начала интенсивно размножаться. Несмотря на то, что способность к спорообразованию имеют и грибки, и бактерии, выражение «споры в мазке на флору» чаще всего применяют все же по отношению к грибковой микрофлоре. Если споры бактерий – это один из видов существования бактериальной клетки, позволяющий ей выживать в неблагоприятных условиях, то споры грибов – это клетки, которые служат для их размножения. Понятно, что во втором случае налицо большая опасность, чем малоактивное существование микроорганизма.
Кандидоз, или молочница, это самая распространенная грибковая инфекция у человека, вызванная овальными или круглыми микроорганизмами из рода дрожжеподобных грибков Кандида. Эти грибки в процессе жизнедеятельности образуют многочисленные нити псевдомицелия, образованные одновременно и материнскими и дочерними клетками (в отличие от истинного мицелия образуются путем почкования, а не деления), и бластоспоры (бесполые репродуктивные клетки дрожжевых грибов, так называемые почки), которые и обнаруживаются в мазке на флору во время его исследования. Эта особенность характерна для всех дрожжевых грибков, но чаще всего речь идет именно о грибах кандида.
Кандидоз – болезнь, которую диагностируют в двух случаях: при активном размножении грибков или при выявлении их патогенных штаммов, которые даже в малом количестве могут спровоцировать болезнь, угнетая местный иммунитет. Кандидоз ротовой полости и влагалища довольно легко обнаружить при помощи мазка из соответствующей области.
Грибковая инфекция половых органов чаще диагностируется у женщин, ведь во влагалище для грибков создаются оптимальные условия для размножения микроорганизмов: тепло и влажно, и стоит лишь слегка подкорректировать внутреннюю среду влагалища в сторону ощелачивания, как грибки начинают активно размножаться и распространяться на здоровые участки. У женщин грибковая инфекция вызывает кандидозный вульвовагинит, у мужчин – баланит или баланопостит, характеризующиеся воспалением тканей (гиперемия на фоне незначителього отека) и появлением белого творожистого налета с кисловатым запахом (у женщин в виде выделений из влагалища). Также пациенты могут ощущать мучительный зуд, жжение в области половых органов, боль во время полового акта или мочеиспускания.
При кандидозе ротовой полости белым налетом в первую очередь покрывается язык, кожа которого приобретает ярко-красный или бордовый оттенок и может немного жечь при употреблении пищи с выраженным вкусом. Налет довольно легко удаляется с языка, поэтому взятие материала для исследования (мазка или соскоба) не представляет особой сложности.