Микролитиаз яичек у мужчин что это
Микролитиаз яичек

Микролитиаз яичек у мужчин: причины и диагностика
Факторами, способствующими развитию заболевания, считаются:
Микролитиаз яичек обычно выявляется случайно на УЗИ. О наличии патологии говорит присутствие небольших белых пятнышек. Это мелкие камни, преимущественно состоящие из кальция, в составе которых также присутствуют частицы эпителия. По мере их роста и накопления семенные канальцы закупориваются, что приводит к образованию микроабсцессов. Дальнейшее прогрессирование патологии ведет к бесплодию и возникновению опухолей.
Для уточнения диагноза уролог опрашивает пациента об образе жизни, перенесенных заболеваниях, наличии жалоб. Далее врач проводит осмотр и пальпацию мошонки. Помимо УЗИ для диагностики микролитиаза яичек у мужчин могут проводиться диафаноскопия, КТ, МРТ. Также пациента направляют на исследование крови на онкомаркеры.
Лечение микролитиаза яичка
После подтверждения диагноза врач определяет тактику терапии. Микролитиаз яичек у мальчиков обычно предполагает динамическое наблюдение. У взрослых заболевание грозит опасными последствиями, поэтому нуждается в проведении определенных терапевтических мероприятий.
При бессимптомном течении патологии рекомендовано динамическое наблюдение у уролога и ежегодное УЗИ мошонки. Кроме того, мужчине, который планирует отцовство в будущем, необходимо сдать спермограмму, чтобы получить информацию о своей фертильности, и в случае необходимости принять меры, например, заморозить сперму.
В комплексном лечении микролитиаза яичка может применяться медикаментозная терапия, физиотерапия. Также врачи рекомендуют скорректировать рацион, уменьшив в нем объем кальцийсодержащих продуктов (сыр, творог, кунжут, молоко). Важно нормализовать питьевой режим, поскольку избыток минералов уходит из организма с мочой.
Если курс консервативного лечения, коррекция питания и питьевого режима не приносят ожидаемого эффекта, и образования в семенных канальцах растут, может быть принято решение об операции. Вмешательство проводят лапароскопически, после него не остается рубцов и шрамов. В период реабилитации мужчине нужно носить суспензорий.
В клинике «Айвимед» принимает врач уролог высокой квалификации. Специалист занимается диагностикой и лечением мужского бесплодия, в том числе обусловленного микролитиазом яичек. Чтобы записаться на консультацию или УЗИ, воспользуйтесь номером телефона из раздела «Контакты».
Тестикулярный микролитиаз при мужском бесплодии: распространенность, алгоритм диагностики и лечения
Полный текст
Аннотация
Цель исследования. Изучение распространенности и структуры тестикулярного микролитиаза (ТМ) у мужчин, обратившихся в центр репродуктивной медицины, создание алгоритма ведения пациентов с ТМ.
Материалы и методы. Проведен ретроспективный анализ обследования 143 мужчин (средний возраст — 34,6 ± 7,9 года), последовательно обратившихся в Международный центр репродуктивной медицины по поводу бесплодия. Обследование включало ультразвуковое исследование (УЗИ) органов мошонки, при котором оценивали их состояние и объем, регистрировали наличие и распространенность ТМ.
Результаты. По данным УЗИ объем яичек варьировал от 0,5 до 33,3 мл и в среднем составил 12,3 ± 5,8 мл, гипоплазия яичек, варикоцеле, гидроцеле и кисты придатков яичек были обнаружены у 88 (61,5 %), 35 (24,5 %), 9 (6,3 %) и 50 (35 %) пациентов соответственно. УЗ-признаки ТМ были выявлены у 12 (8,4 %) мужчин, классического, ограниченного и двустороннего ТМ — у 5 (42 %), 7 (58 %) и 5 (42 %) пациентов соответственно. У 1 (8 %) больного двусторонним ТМ были выявлены УЗ-признаки новообразования левого яичка, которое не было обнаружено при пальпации, проведено радикальное оперативное лечение. При наличии ТМ объем яичек был меньшим, азооспермию и новообразования яичек выявляли чаще, чем при отсутствии ТМ (p = 0,002, 0,013 и 0,085 соответственно). Пациентам с ТМ были даны разъяснения о необходимости проявлять онкологическую настороженность, выполнять рекомендации по самообследованию; мужчинам с имеющимися сопутствующими факторами риска развития рака яичка предложено выполнить биопсию яичек, однако ни один из обследованных пациентов согласие на это вмешательство не дал. Разработан алгоритм диагностики и лечения пациентов с ТМ с учетом их согласия на биопсию яичка или отказа от нее с целью минимизировать риск развития негативных последствий при отказе.
Заключение. ТМ распространен у бесплодных мужчин, с целью его выявления им показано проведение УЗИ органов мошонки. Предложенный алгоритм диагностики и лечения мужчин с ТМ нацелен на повышение вероятности раннего выявления злокачественных новообразований яичка и успешного лечения с сохранением перспектив реализации репродуктивной функции.
Ключевые слова
Полный текст
ВВЕДЕНИЕ
Широкое внедрение в клиническую практику ультразвуковых исследований (УЗИ), а также поддержанная профессиональными сообществами рекомендация выполнять УЗИ органов мошонки при мужском бесплодии [1, 2] способствовали увеличению обращаемости пациентов по поводу тестикулярного микролитиаза (ТМ). Несмотря на то что первые описания микролитов в ткани яичек были сделаны еще в 20-х годах прошлого века [3, 4], до настоящего времени не устранены противоречия в представлениях о распространенности ТМ, связанных с ним рисках и стратегии ведения пациентов с разными его формами.
Согласно современным представлениям, ТМ — это окруженные слоями коллагеновых волокон отложения кальция в просвете семенных канальцев или на базальной мембране сперматогенного эпителия [5]. Причины, по которым происходит формирование ядра микролита, до конца неясны, предполагают, что оно может образоваться при десквамации сперматогенного эпителия, являться результатом избыточной деятельности клеток Сертоли или следствием утилизации аномально расположенных клеток при тестикулярной дисгенезии. В минерализацию ядра постепенно оказываются вовлеченными окружающие его структуры, поэтому с течением времени размеры микролита увеличиваются, это может привести к нарушению проходимости и расширению семенных канальцев [6]. Эти процессы иногда могут спровоцировать развитие мошоночного болевого синдрома [7], однако обычно ТМ протекает бессимптомно и о его наличии становится известно при выполнении УЗИ яичек, рекомендованного в связи с изменениями их размеров и консистенции или бесплодием в браке [8].
Сведения о распространенности ТМ противоречивы: сравнительный анализ данных исследовательских групп показал вариабельность и различия полученных результатов, при этом оказалось, что в подгруппе мужчин, предъявлявших жалобы на состояние органов мошонки, ТМ наблюдается чаще, чем у тех, кто не имел каких-либо симптомов — 8,7–18,1 и 0,6–9 % обследованных соответственно [9].
Предполагают, что существуют как врожденные, так и приобретенные факторы риска развития ТМ. Установлено, что среди представителей негроидной расы риск развития этого заболевания в 2,17 раза выше по сравнению с европеоидными мужчинами. Известно, что микролиты могут формироваться одновременно в органах половой, дыхательной и нервной систем, что, возможно, связано с пока еще не установленными генетическими дефектами. Оказалось, что ТМ чаще наблюдают у физически менее активных и социально неблагополучных мужчин, а также среди тех, кто употребляет много картофельных чипсов и попкорна [10, 11]. ТМ нередко сопровождает другие заболевания — крипторхизм, гипогонадизм, перекрут яичка, варикоцеле, гидроцеле, сперматоцеле, а также неходжкинские лимфомы, муковисцидоз, синдромы Клайнфельтера и Дауна [3, 12, 13], а анализ 17 публикаций позволил также сделать вывод о снижении фертильности при ТМ, что дало основание предположить наличие связи между ТМ и синдромом тестикулярной дисгенезии [11]. Кроме того, многим исследователям удалось подтвердить более высокий риск развития рака яичка у мужчин с ТМ: согласно результатам метаанализа опубликованных работ он возрастает более чем в 12 раз [14–16].
Таким образом, несмотря на то что в микролитах не содержатся опухолевые элементы, выводы отечественных и зарубежных специалистов позволяют считать ТМ предраковым состоянием и проявлять при ТМ онкологическую настороженность. Так, согласно рекомендациям Европейской ассоциации урологов, врачам надлежит советовать пациентам с ТМ регулярно выполнять самообследование, а при наличии сопутствующих факторов риска развития рака яичка, к которым относят бесплодие и билатеральный ТМ, гипоплазию яичек (объем яичек менее 12 мл), крипторхизм, ранее выявленный рак яичка и ТМ с противоположной стороны — с высоким уровнем убедительности рекомендаций предлагать пациентам выполнение биопсии яичка для раннего выявления его злокачественного поражения [2].
Типичными УЗ-признаками ТМ считаются одно- или двусторонние эхопозитивные образования яичек размерами 1–3 мм со слабо выряженными акустическими тенями или без них, доказана высокая воспроизводимость результатов УЗИ при его выполнении как одним и тем же, так и разными исследователями [17]. В зависимости от количества выявленных при УЗИ микролитов было предложено несколько определений и методов классификации ТМ [18], однако наибольшее распространение получило предложенное в 2001 г. H.F. Bennett et al. [19] выделение двух категорий ТМ: классического, при обнаружении пяти или более микролитов в яичке в пределах одного УЗ-изображения, и ограниченного, при выявлении меньшего числа микролитов. Клиническое и прогностическое значение принадлежности к этим классификационным категориям окончательно не определено, однако большинство специалистов сходятся во мнении, что формирование кластера — скопления микролитов — может указывать на участок дисгенезии, в котором вероятность обнаружения карциномы in situ яичка высока [20].
До настоящего времени продолжаются дискуссии, каким должен быть алгоритм ведения мужчин с ТМ, имеются различия в выводах исследователей и рекомендациях профессиональных сообществ [21, 22], которые препятствуют стандартизации подходов. В связи с этим, а также учитывая небольшое число публикаций на тему ТМ в отечественной литературе и принимая во внимание имеющуюся у нас информацию о неготовности отечественных пациентов с ТМ соблюдать предложенные Европейской ассоциацией урологов рекомендации, мы приняли решение выполнить настоящее исследование.
Целью исследования стало изучение распространенности и структуры ТМ у мужчин, обратившихся в центр репродуктивной медицины за лечением по поводу бесплодия в браке. Мы также поставили перед собой задачу выработать алгоритм ведения мужчин с ТМ, определяющий план действий врача в зависимости от поступления клинических данных и учитывающего возможность отказа пациента от выполнения биопсии яичек.
МАТЕРИАЛЫ И МЕТОДЫ
В основу работы положены данные ретроспективного анализа материалов клинического обследования 143 мужчин в возрасте от 19 до 73 лет (средний возраст — 34,6 ± 7,9 года), последовательно обратившихся в Международный центр репродуктивной медицины по поводу бесплодия в браке. Сбор анамнеза, клинико-лабораторное и инструментальное обследования выполняли в соответствии с клиническими рекомендациями, при оценке эякулята следовали требованиям руководства Всемирной организации здравоохранения 2010 г. [23]. Всем пациентам проводили сонографию органов мошонки на ультразвуковом аппарате Clear View 550 (Philips, Нидерланды), при этом использовали широкополосные линейные датчики с частотой сканирования 4–12 МГц в серошкальном режиме и в режиме цветового доплеровского картирования. При сканировании получали изображения яичек и их оболочек, придатков яичек и элементов семенного канатика, регистрировали наличие и распространенность микролитиаза, признаков других заболеваний, определяли размеры яичек в трех взаимно перпендикулярных плоскостях. Объем каждого яичка рассчитывали по результатам произведения полученных величин и коэффициента 0,7; цветовую доплерографию использовали для оценки степени васкуляризации исследуемых областей. Полученные результаты подвергали статистической обработке с помощью стандартных пакетов программ прикладного статистического анализа (SPSS Statistics 22), в тексте статьи средние значения указывали со средним квадратическим отклонением (m ± SD). Анализ наличия статистически значимых связей признаков проводили с применением критерия хи-квадрат, точного метода Фишера, t-критерия, при этом различия считали достоверными при уровне значимости р ≤ 0,05.
РЕЗУЛЬТАТЫ
При сборе анамнеза было установлено, что безуспешные попытки получить беременность естественным путем у супругов продолжались от 1 до 18 лет и в среднем составили 2,5 ± 0,3 года. У 21 (14,7 %) мужчины до обращения в центр были проведены оперативные вмешательства: по поводу пахового крипторхизма — 9 (43 %) пациентов, из них 3 (33 %) с односторонним и 6 (66 %) — с двусторонним; в связи с наличием варикоцеле и гидроцеле — 7 (33 %) и 2 (10 %) пациента соответственно; двусторонняя открытая биопсия яичек вследствие азооспермии — 2 (10 %) пациента; двусторонняя вазэктомия — 1 (5 %) пациент; 3 (2,1 %) пациента сообщили о ранее перенесенном одностороннем орхоэпидидимите.
При оценке эякулята азооспермия, олигозооспермия, астенозооспермия и тератозооспермия были обнаружены у 28 (19,6 %), 44 (30,8 %), 42 (29,4 %) и 70 (49 %) мужчин соответственно. У 13 (9,1 %) пациентов гормональный профиль свидетельствовал о наличии гипергонадотропного гипогонадизма.
По данным ультразвукового исследования органов мошонки объем яичек варьировал от 0,5 до 33,3 мл и в среднем составил 12,3 ± 5,8 мл, нормальными оказались результаты УЗИ у 29 (20,3 %) пациентов, гипоплазия яичек (объем
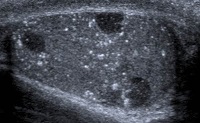
Рис. 1. Ультразвуковое исследование левого яичка у мужчины с билатеральным тестикулярным микролитиазом. Определяются множественные микролиты и неоднородность эхоструктуры, характерная для новообразований яичка
Fig. 1. Ultrasonic scan of left testicle in patient with bilateral testicular microlithiasis with echo structural heterogeneity typical for testicular neoplasm
Распределение результатов обследования мужчин в зависимости от наличия ТМ (m ± SD)
Clinical parameters in patients with and without testicular microlithasis (m ± SD)
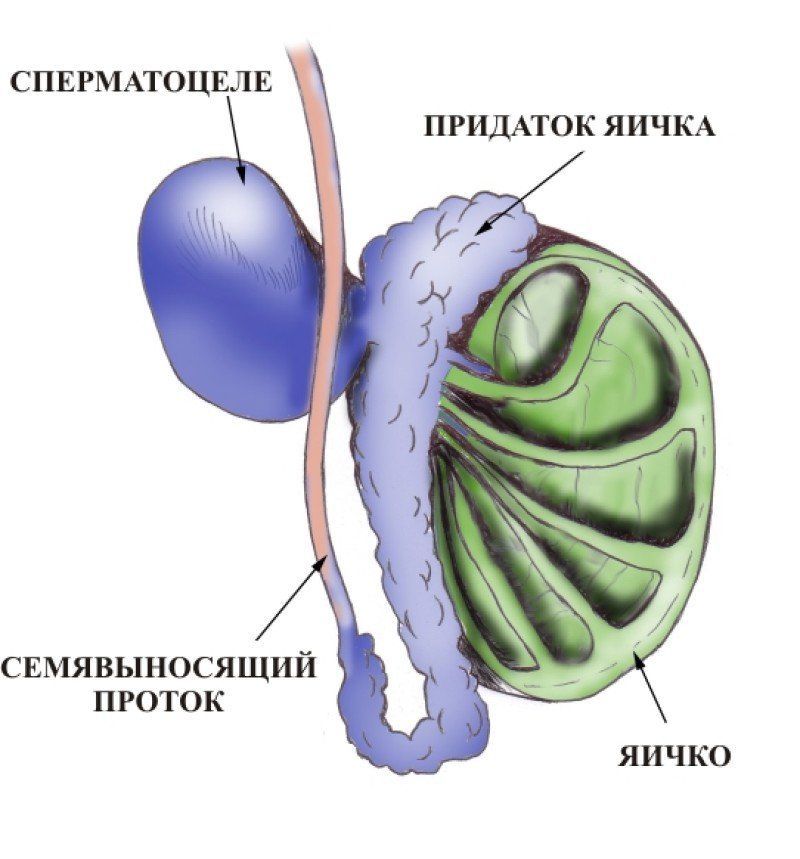
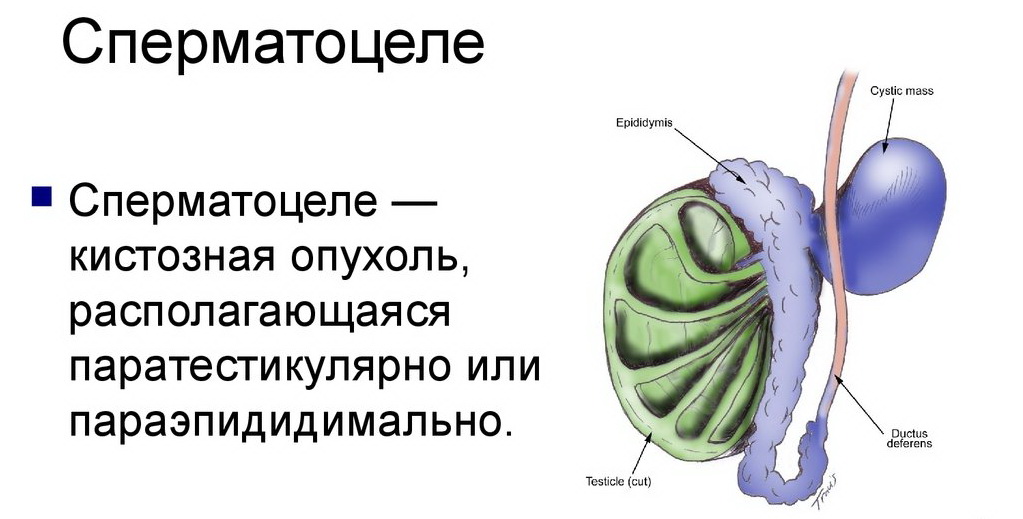
Диагностика и лечение сперматоцеле
Формирование кисты в яичке или в семенном придатке называют сперматоцеле. Она накапливает в себе семенную жидкость и сперматозоиды и является образованием фиброзной природы,. Патология может приводить к серьезным осложнениям, поэтому требует консультации и наблюдения специалиста.
Этиология заболевания
Диагноз сперматоцеле ставит только врач. Заболевание бывает врожденной и приобретенной природы. К первой группе относятся патологии внутриутробного развития. Вторая является следствием следующих причин:
травма половых органов;
гормональные изменения в организме (половое созревание или андрогенная пауза);
воспалительные процессы яичка, семявыносящего протока, семенных пузырьков или придатков.
Причиной сперматоцеле является затрудненный отток жидкости и его скопление в придатке. Это провоцирует формирование кистозной полости, где скапливается секрет. Последний может содержать эпителий, семенную плазму, лейкоциты, сперматозоиды.
Из-за повреждения протоков нарушена своевременная эвакуация секрета, что приводит к накоплению жидкости и разрастанию кисты. В некоторых случаях образование может иметь несколько камер.
Что характерно для патологии?
В ранней стадии заболевание, как правило, проходит незаметно. Патология развивается медленно, не влияет на мочеиспускание, половую и детородную функцию. Первые симптомы сперматоцеле наблюдаются только по достижению больших размеров кисты. Мужчина может отмечать болезненность во время сидения, физической активности, коитуса. Кисту достаточно больших размеров можно свободно прощупать пальцами.
Как диагностируют сперматоцеле
Врач проводит визуальный осмотр мошонки, пальпация позволяет установить диаметр кисты и ее контур. Для дополнительного уточнения диагноза специалист может назначить УЗИ. Оно позволит определить локализацию и размер проблемы.
Уточнить природу новообразования и его морфологию позволяет диафаноскопия или исследование световыми лучами. Сперматоцеле хорошо пропускает световой луч в отличие от онкологических образований.
Терапия
Лечение сперматоцеле небольших размеров предполагает выжидательную тактику. Если новообразование не беспокоит и не увеличивается, необходимо регулярно наблюдаться у уролога. Если же киста прогрессирует, есть риск разрыва кистозного формирования или нагноения, врач порекомендует оперативное вмешательство.
Не стоит пугаться: сперматолецеэктомия – небольшая операция, проводящаяся под местным наркозом. С помощью оптической техники врач выполняет минимальный разрез на мошонке и вылущивает новообразование на поверхность. При таком вмешательстве не страдают ни ткани яичка, ни придаток.
После удаления кисты придатка яичка она обязательно передается на гистологическое исследование, чтобы изучить ее строение и исключить онкологическую природу.
Важно понимать, что хотя вмешательство незначительное, от качества операции зависит успех лечения и отсутствие осложнений. Центр урологии Dr.AkNer предлагает квалифицированную помощь в лечение сперматоцеле. У нас работают опытные специалисты, мы располагаем самым актуальным медицинским оборудованием.
Послеоперационный период
В течение двух суток после операции пациент должен носить суспензорий, который будет поддерживать мошонку в приподнятом положении. Также больным рекомендуется прикладывать холод, чтобы снизить вероятность отека и образования гематом.
Чтобы уменьшить болевой синдром, принимают анальгетики и противовоспалительные препараты.
Осложнения
Удаление сперматоцеле хоть и радикальный метод, но очень эффективный. Если не лечить данную патологию, она будет развиваться и может привести к нарушению детородной функции и бесплодию. При своевременной терапии репродуктивное здоровье мужчины полностью восстанавливается.
Осложнения возможны и после хирургического вмешательства. Среди наиболее частых следующие:
Чтобы предупредить осложнения и сделать лечение эффективным, обращайтесь к специалистам. Огромный опыт врачей клиники Dr.AkNer гарантирует отличный результат и квалифицированную медицинскую помощь.
Паллиативные методы лечения
В некоторых случаях удается избежать иссечения кисты придатка яичка. Врач проводит ряд манипуляций, направленных на уменьшение размеров новообразования. Различают два типа вмешательства:
склеротерапия, инъекционный метод, который предполагает введение лекарственного средства для склеивания стенок кисты;
аспирация, удаление содержимого кисты с помощью шприца.
Оба метода применяют реже, чем хирургическое вмешательство, поскольку высока вероятность рецидива.
Профилактика патологии
Задаваясь вопросом, как лечить сперматоцеле, нужно помнить о профилактических мерах. Опытные урологи рекомендуют соблюдать следующие правила:
своевременно лечить воспалительные заболевания половой системы;
придерживаться гигиены половых отношений;
использовать презерватив при сомнительных контактах;
при первых признаках заболеваниях оперативно обращаться к урологу;
избегать травм и переохлаждения половых органов;
раз в полгода проходить профилактический осмотр у специалиста.
Микролитиаз яичек

Микролитиаз яичек (тестикулярный микролитиаз или синдром «звездного неба») – патология, которая обнаруживается у 2–3% молодых мужчин и в 21–45% случаев становится предшественницей рака.
Как правило, микролитиаз выявляется у пациентов случайно – во время ультразвукового исследования.
На мониторе УЗ-сканера в ткани яичек врач видит россыпь небольших белых точек, чем-то действительно напоминающих звезды. Так ультразвук отображает крошечные камешки, состоящие из кальция, смешанного со слизью и слущенным эпителием семенных канальцев.
При развитии заболевания эти камешки со временем закупоривают выводные протоки, а на месте образовавшихся пробок возникают микроскопические абсцессы – очаги нагноения. Дальнейшее прогрессирование патологии часто приводит к мужскому бесплодию и появлению герминогенных опухолей – самых распространенных злокачественных новообразований яичка у мужчин младше 40 лет.
Микролитиаз яичек относится к числу заболеваний, протекающих бессимптомно, однако раннее его обнаружение может спасти человеку жизнь. Ведь зная заранее об угрозе рака, можно предупредить развитие болезни. Вот почему врачи рекомендуют всем мужчинам, находящимся в группе риска развития микролитиаза яичек, проходить профилактическое обследование у уролога не реже одного раза в год.
Кто входит в группу риска по развитию микролитиаза яичек?
Причины развития тестикулярного микролитиаза пока недостаточно изучены, однако хорошо известны группы пациентов, среди которых эта патология встречается особенно часто. К развитию микролитиаза яичек предрасполагают:
Также тестикулярный микролитиаз выявляют примерно у 5% мужчин, проходящих комплексное обследование по поводу бесплодия.
Диагностика микролитиаза яичек
Основным методом диагностики тестикулярного микролитиаза сегодня является УЗИ. При этом примитивные сканеры прошлого поколения способны показать лишь крупные, оформившиеся кальцификаты – крошечные очаги можно выявить только с помощью современных высокочастотных ультразвуковых датчиков. Передовые японские УЗ-сканеры экспертного класса, которыми оснащено урологическое отделение «Дельтаклиник», легко справляются с этой задачей.
При выявлении микролитов в тканях яичка мужчинам с предрасположенностью к развитию герминогенных опухолей рекомендуется пройти дополнительные обследования, в том числе диагностическую биопсию яичка. По ее результатам врач принимает решение о дальнейшем лечении пациента.
Микролитиаз яичка. Лечение
Основной тактикой в отношении пациентов с бессимптомным микролитиазом яичек является динамическое наблюдение (консультации уролога и УЗИ органов мошонки каждые полгода). В зависимости от клинической картины сопутствующих заболеваний мужчине также может быть назначено консервативное или физиотерапевтическое лечение.
Если у вас выявлен микролитиаз яичек или вы входите в группу риска по развитию этой патологии, вы можете пройти обследование на высококлассном современном оборудовании и получить рекомендации опытных врачей-урологов в «Дельтаклиник».
Наши специалисты помогут вам выявить сопутствующие заболевания и вовремя принять необходимые меры для их лечения.
Читайте также
Наши врачи
Завьялов Алексей Вячеславович
врач-уролог, андролог, хирург
специалист по ультразвуковой диагностике,
член Российского Общества Урологов,
член Профессиональной Ассоциации Андрологов России,
член Европейской Ассоциации Андрологов,
стаж работы 23 года.
Лукашов Олег Леонидович
Врач-андролог, оперирующий уролог, хирург. Специалист по лечению мужского бесплодия, всех видов эректильной дисфункции, импотенции, специалист по УЗИ, член Европейской Ассоциации Урологов, член Профессиональной Ассоциации Андрологов России, член Российского Общества Урологов.
Лицензии и сертификаты
Нажимая на кнопку «Записаться», Вы соглашаетесь с политикой конфиденциальности