Микроцитоз слабо выражен что это значит
Микроцитоз слабо выражен что это значит
Морфологическое исследование эритроцитов, лейкоцитов, тромбоцитов и подсчет лейкоцитарной формулы производят в окрашенных мазках крови.
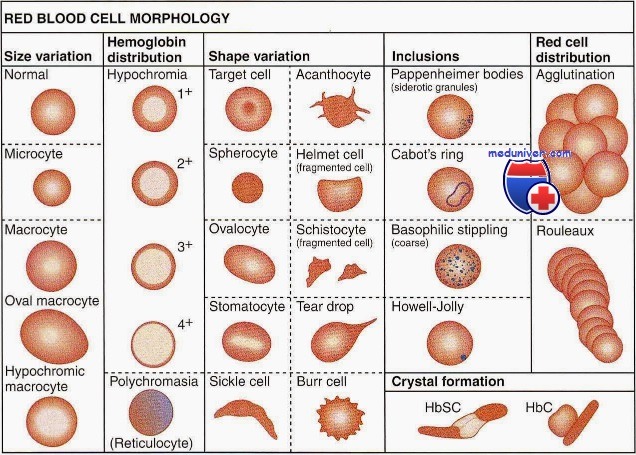
Качественная оценка эритроцитов имеет большое диагностическое и прогностическое значение. Обязательным является определение размеров и формы эритроцитов, их окраски, наличия и степени анизоцитоза и пойкилоцитоза, наличия патологических форм эритроцитов и включений в них.
При отсутствии автоматического анализатора для определения размеров эритроцитов измеряют их средний диаметр с построением эритроци-тометрической кривой Прайс-Джонса (гистограмма распределения эритроцитов по размеру). Диаметр нормальных эритроцитов в мазке равен 7-8 мкм, средний диаметр — 7,55 мкм.
Эритроциты размером более 8 мкм называются макроцитами (большие эритроциты с сохраненным просветлением в центре), более 12 мкм — мегалоциты или гигантоциты (гигантские эритроциты без просветления в центре). Эритроциты диаметром менее 6,5 мкм называются микроцитами, менее 2-3 мкм — шизоцитами. В норме в периферической крови выявляется 15,5% микроцитов и 16,5% макроцитов.
При использовании автоматического анализатора клеток крови проводится определение среднего объема эритроцитов (MCV), в зависимости от которого различают микроциты (MCV менее 75 мкм3), нормоциты (MCV в пределах 75-95 мкм3) и макроциты (MCV более 95 мкм3). На основании среднего объема эритроцитов строится эритроцитометрическая кривая.
Клиническое значение морфологического исследования клеток крови
При микроцитозе 30-50% от общего числа эритроцитов составляют микроциты. Микроцитоз наблюдается при ряде наследственных анемий (талассемии, гемоглобинопатии, микросфероцитоз, серповидноклеточная анемия, атрансферринемия, врожденная форма сидеробластной анемии).
Сдвиг эритроцитометрической кривой влево (увеличение количества эритроцитов малого диаметра) наблюдается при многих приобретенных анемиях (железодефицитные анемии, анемия хронических заболеваний, анемии при отравлении свинцом и др.).
При макроцитозе 50% и более от общего числа эритроцитов составляют макроциты. Макроцитоз чаще всего наблюдается при В12- и фолиеводефицитной анемиях.
Увеличение количества эритроцитов разного размера в мазке крови называется анизоцитозом. Это ранний признак анемии, наблюдающийся при ее легкой степени. Выделяют три степени анизоцитоза, которые обозначаются цифрами 1, 2 и 3.
Степень анизоцитоза эритроцитов (RDW — the Red cell Destribution Width) в современных гематологических анализаторах определяется автоматически. У здоровых людей большая часть эритроцитов (68%) представлена нормоцитами; микроциты составляют около 15%, макроциты — 17%. В норме RDW колеблется от 9,9 до 14,5%. При увеличении количества эритроцитов разного размера RDW нарастает.
В мазке крови большинство эритроцитов имеет округлую форму и только малая часть (до 10%) отличается по своей форме. Увеличение количества эритроцитов разной формы называется пойкилоцитозом. При этом эритроциты могут становиться овальными, грушевидными, звездчатыми, зазубренными и др.
Пойкилоцитоз является результатом продукции патологических клеток костным мозгом либо развивается вследствие повреждения нормальных клеток после выхода их из костного мозга в кровяное русло. Присутствие некоторых специфических форм эритроцитов (микросфероцитоз, эллиптоцитоз, стоматоцитоз) в большем количестве по сравнению с нормой имеет важное диагностическое значение.
Выделяют три степени пойкилоцитоза, которые также обозначаются цифрами 1, 2 и 3. Как и анизоцитоз, пойкилоцитоз является неспецифическим признаком любой анемии и отражает ее степень. Однако, в отличие от анизоцитоза, пойкилоцитоз появляется только при выраженной анемии и имеет более неблагоприятное прогностическое значение.
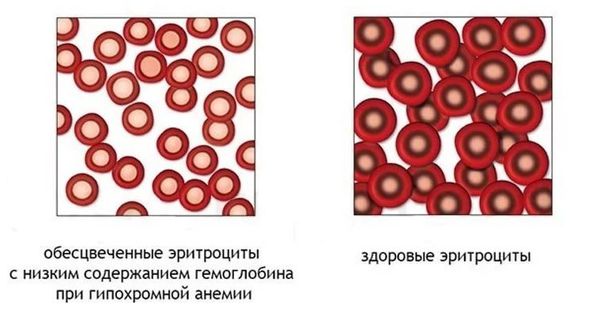
Эритроциты здоровых людей являются нормохромными, т. е. имеют равномерную окраску и небольшое (не более 1/3 диаметра клетки) просветление в центре. Гипохромия — увеличение центральной неокрашенной части эритроцита больше нормы. В зависимости от размеров просветления выделяют три степени гипохромии (1, 2, 3).
Усиленная окраска эритроцитов называется гиперхромией. Гиперхромия обусловлена увеличением объема эритроцитов и обычно сочетается с макроцитозом и мегалоцитозом. Более интенсивно окрашиваются микросфероциты.
В норме эритроциты окрашиваются кислыми красками, но молодые эритроциты с остатками ядерной субстанции (ретикулоциты) могут окрашиваться основными, приобретая различные оттенки серовато-сиреневого, серовато-фиолетового или серовато-голубого цвета. Эти клетки называются полихроматофилами. Полихроматофилия (полихромазия) — показатель усиленной регенерации костного мозга (наблюдается при гемолитических и постгеморрагических анемиях). В зависимости от числа полихроматофилов в поле зрения различают три степени полихромазии (1, 2, 3).
При различных состояниях в мазке крови могут обнаруживаться патологические формы эритроцитов (ядросодержащие — нормоциты), а также внутриэритроцитарные включения ядерного и цитоплазматического происхождения. Ядросодержащие эритроциты (синонимы: эритрокариоциты, нормоциты) в значительном количестве встречаются при гемолитических анемиях (прежде всего — гемолитическом кризе) и остром эритромиелозе (М6 по FAB-классификации).
Умеренный нормоцитоз наблюдается при постгеморрагических анемиях, сублейкемическом миелозе и метастазах злокачественных опухолей в костном мозге. Единичные нормоциты могут встречаться при В12-дефицитной анемии, миелодиспластических синдромах, хроническом миелолейкозе.
Среди внутриэритроцитарных включений ядерного происхождения различают тельца Жолли (круглые включения сине-фиолетового или вишнево-красного цвета диаметром 1-2 мкм), кольца Кебота (остатки ядерной оболочки в форме тонких нитеобразных колец, «восьмерки» или эллипса, окрашенные в красный цвет) и пылинки Вейденрейха (мелкая азурофильная, иногда голубая зернистость, чаще обнаруживается в мегалоцитах). Ядерные включения свидетельствуют о неэффективном эритропоэзе и встречаются при В12-дефицитных и гемолитических анемиях.
Кроме того, эритроциты с тельцами Жолли появляются после спленэктомии и при функциональной гипосплении и асплении у больных хроническими миелопролиферативными заболеваниями.
К внутриэритроцитарным включениям цитоплазматического происхождения относится базофильная пунктация (зернистость), которая представляет собой патологическую преципитацию вещества рибосом, перерожденных митохондрий и сидеросом и выглядит как точечная зернистость темно-синего цвета различной величины. Эритроциты с базофильной пунктацией встречаются при токсическом повреждении костного мозга (отравления свинцом, цинком, ртутью и др.), ряде анемий (талассемии, мегалобластные анемии), миелодиспластических синдромах и являются неблагоприятным прогностическим признаком.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Анемия или «малокровие». Диагностика и лечение
Анемия или «малокровие» – снижение концентрации гемоглобина в крови ниже установленных норм, чаще всего, при одновременном уменьшении общего объёма эритроцитов (разносящих кислород красных кровяных телец). Анемия, как вторичный симптом, может сопровождать различные заболевания, вызывая развитие кислородного голодания тканей. У пациента отмечаются появление хронической усталости и слабости, постоянная сонливость и упадок сил, головокружения и одышка.
Анемия у мужчин и женщин
Малокровие – одно из самых распространённых на сегодняшний день заболеваний среди взрослого населения Земли. К группам риска развития анемии можно отнести:
Анемия у мужчин диагностируется при наличии злокачественных новообразований или скрытых кровотечений желудочно-кишечного тракта, язвенной болезни, геморрое и других патологиях. Снижение уровня гемоглобина в крови у женщины может быть связано с обильными менструациями, беременностью и кормлением, периодом гормональной перестройки во время климакса. Разная степень выраженности анемии проявляется и у детей из-за отсутствия полноценного питания, нарушения всасываемости железа в ЖКТ, при гастритах или паразитарных болезнях, ограниченном пребывании на свежем воздухе и гиподинамии.
Принципы классификации анемии
Существует несколько видов классификаций анемии, основанных на ряде признаков – причине возникновения заболевания, механизме его развития, стадиях, симптоматике и других параметрах. Выделяют следующие группы:
Записаться на обследование при анемии
Классификация анемии по степени тяжести
Степень тяжести анемии, определяемую показателями крови в зависимости от возраста и пола пациента, условно делят на лёгкую, среднюю и тяжёлую. Лёгкая форма характеризуется снижением концентрации гемоглобина до 90 г/л (у больного могут наблюдаться общая слабость и повышенная утомляемость). Средняя степень определяется диапазоном от 70 до 90 г/л (больные жалуются на отдышку, тахикардию, головную боль, нарушение сна, шум в ушах, снижение аппетита), а тяжёлая – ниже границы в 70 г/л (главная опасность такого состояния – развитие сердечной недостаточности).
Классификация анемии по цветовому показателю
Цветовой показатель определяет уровень насыщенности эритроцитов гемоглобином. Его рассчитывают в процессе лабораторного анализа крови по специальной формуле. В зависимости от полученных результатов различают:
Классификация анемии по способности костного мозга к регенерации
Способность красного костного мозга к формированию эритроцитов определяется количественным показателем ретикулоцитов или «незрелых» эритроцитов (клеток-предшественников). Их уровень указывает на то, как активно в организме человека происходит процесс эритропоэза (образование красных кровяных телец).
Классификация анемии по морфологическому признаку
При анемиях во время исследований анализа крови пациента можно наблюдать разные по размеру эритроциты. В норме диаметр красных кровяных телец, обычно, составляет от 7,2 до 8,0 мкм (микрометр). Микроцитоз или меньший размер эритроцитов является симптомом железодефицитной анемии. Нормальный размер характерен для постгеморрагической анемии. Макроцитоз или больший размер эритроцитов указывает на анемии, связанные с дефицитом витамина B12 или фолиевой кислоты.
Классификация анемии по механизму развития патологического процесса
Выделяют следующие состояния:
Железодефицитная анемия – название свидетельствует о причине возникновения патологии. Вследствие дефицита важного микроэлемента происходит нарушение синтеза гемоглобина в организме. От уровня железа зависит поступление кислорода к клеткам тканей, стабильность окислительно-восстановительных процессов, функционирование иммунной, нервной и сердечно-сосудистой систем. Клинические проявления железодефицитной анемии – головокружения, обморочные состояния, слабость и вялость, одышка при любой нагрузке, сердцебиение. Типичными для данного заболевания также являются бледность кожных покровов, ломкость ногтей, истончение волос, трещины в уголках губ.
Гемолитическая анемия возникает в результате ускоренного разрушения эритроцитов (красных кровяных телец) и быстрого накопления продуктов их распада в организме. Основные проявления – повышенное количество непрямого билирубина в крови. У пациента наблюдается развитие анемического и желтушного синдромов с увеличением селезёнки и печени, а также характерное окрашивание кала и мочи.
Постгеморрагическая анемия – гематологические изменения, появляющиеся после острой или длительной хронической кровопотери в результате наружных или внутренних кровотечений (травмы, обильные менструации, геморрагические заболевания, желудочно-кишечные и лёгочные кровотечения). Основные проявления постгеморрагической анемии – сердцебиение, одышка, сильное головокружение, потемнение в глазах, заторможенность. В тяжёлых случаях – потеря сознания.
Сидеробластная (сидероахрестическая) анемия возникает в результате нарушения синтеза железа, вызывающего его дефицит в эритроцитах. Вследствие сбоя процессов попадания данного микроэлемента в молекулу гемоглобина железо в клетках замещается сидеробластами (клетками-предшественниками эритроцитов с вкраплениями железа в виде кольца). Такое состояние может быть врождённым или приобретённым. Специалисты считают, что главной причиной развития подобной анемии является недостаток вещества протопорфирина. Этот органический компонент, соединяясь с железом, превращается в гем – часть молекулы гемоглобина. Основные симптомы заболевания – нарушения в работе сердца и сосудов, расстройство пищеварения, бледность кожных покровов, головокружения, снижение памяти. Существует опасность накопления железа в разных органах, что способствует возникновению серьёзных осложнений (цирроз печени, сахарный диабет).
B12-дефицитная анемия – нарушение кроветворения в результате недостатка в организме человека витамина B12. Основные причины развития подобной анемии – отсутствие полноценного питания, нарушение всасывания B12 из-за воспалительных процессов в ЖКТ, алкоголизм, наследственная предрасположенность. Патология развивается постепенно, вызывая поражения органов пищеварения и нарушения в работе нервной системы.
Стоимость консультации при анемии?
Диагностические мероприятия
Для лечения анемии необходимо определить её вид и причину развития. Основным диагностическим методом данного заболевания являются лабораторные исследования анализа крови (общий и биохимический).
Изменения, которые наблюдаются в общем анализе крови:
Изменения, которые наблюдаются в биохимическом анализе крови:
Помимо этого требуется визуальный осмотр больного и составление подробного анамнеза. Среди наиболее распространённых симптомов – бледность кожи и слизистых оболочек, трещинки в уголках рта, «глянцевый» язык, увеличенная селезёнка.
Для эффективной коррекции состояния могут также потребоваться инструментальные методы обследования:
компьютерная томография пищевода, желудка, двенадцатиперстной кишки. колоноскопия. УЗИ печени, селезёнки, почек, половых органов. рентген лёгких.
Лечение анемии
Курс лечебной терапии проводится на основе поставленного диагноза и включает в себя назначение специальной диеты и медицинских препаратов, а также, в случае, необходимости – хирургическое вмешательство для устранения причин кровопотери.
Препараты железа считаются наиболее эффективными для борьбы с малокровием. Они лучше всасываются, быстрее повышают уровень гемоглобина, восстанавливают его запасы в организме, устраняют слабость и утомляемость. На основе данных анализа крови для каждого пациента в зависимости от ряда показателей (вид анемии, степень тяжести заболевания и причина его развития, возраст больного) рассчитывается индивидуальная суточная доза, продолжительность курса, профилактические мероприятия. В тяжёлых случаях возможно внутримышечное и внутривенное введение ампульных препаратов железа в условиях стационара, чтобы избежать побочных реакций и аллергий.
Препараты железа желательно принимать за час перед едой или через два часа после приёма пищи. Лекарственные средства запрещается запивать чаем или кофе. Эти напитки снижают всасываемость железа. Необходимо использовать воду или сок.
Прогнозы при железодефицитных анемиях в большинстве случаев благоприятны. Состояние пациентов значительно улучшается, повышается сопротивляемость организма, нормализуется сон и аппетит. Основа профилактики анемии – это сбалансированное питании. Не стоит увлекаться белковой пищей и сладостями. Круглый год на столе должны быть овощи, зелень и фрукты. Еще одно правило – ведение здорового образа жизни, занятия спортом, прогулки на свежем воздухе, полноценный отдых и хороший сон.
Записаться на обследование при анемии
Где пройти обследование при анемии в Москве?
В многопрофильном медицинском центре «ДокторСтолет» вы всегда можете пройти обследование при анемии. Наш медицинский центр расположен между станциями метро «Коньково» и «Беляево» (ЮЗАО г. Москвы в районе станций метро «Беляево», «Коньково», Тёплый Стан», «Чертаново», «Ясенево», «Севастопольская», «Новые Черёмушки» и «Профсоюзная»). Здесь Вас ждет высококвалифицированный персонал и самое современное диагностическое оборудование. Приятно удивят наших клиентов и вполне демократичные цены.
Показатели клинического анализа крови
Эритроциты (RBC) – показатель числа эритроцитов, измеряется в количестве клеток на литр крови. Это самый многочисленный тип клеток. Главная задача эритроцитов — нести в себе гемоглобин. Если снижается количество эритроцитов, например, из-за дефицита витамина В12 или фолиевой кислоты (а именно эти витамины нужны для синтеза этих клеток), то гемоглобина в крови также будет не хватать, даже при хорошем запасе железа (ферритина).
Гематокрит (HCT) — объем всех клеток крови, % объемного содержания клеток в крови. При повышении гематокрита за черту 50% риск тромбоза из-за сгущения крови возрастает. В гематологических анализаторах это расчетный показатель т.е. прямым образом на него влияют количество эритроцитов и их средний объем.
Среднее содержание гемоглобина в эритроците (MCH) –довольно стабильная величина, которая не зависит от возраста. Этот индекс пришел на смену устаревшему цветовому показателю (ЦП). Снижение MCH также говорит о нехватке железа. Повышение может быть признаком гиперхромной анемии.
Средняя концентрация гемоглобина в эритроците (MCHC). Повышение MCHC при сниженном MCV может предполагать наследственный микросфероцитоз – заболевание при котором наблюдается повышенное разрушение эритроцитов и может быть желтушность.
Ширина распределения эритроцитов по объему (RDW) — показатель анизоцитоза (разного размера эритроцитов). До появления гематологических анализаторов гетерогенность размера эритроцитов исторически определялась качественным исследованием мазков периферической крови. RDW указывает насколько сильно эритроциты различаются по размеру. Увеличивается при дефиците железа, фолиевой кислоты или витамина В12.
Тромбоциты (PLT) — самые маленькие клетки крови, но не менее важные чем эритроциты и лейкоциты. Необходимы они нам для свертывания крови. При их снижении в анализе ниже 30 самопроизвольно появляются на коже синяки, так проявляется повышенная кровоточивость. При повышении количества тромбоцитов в первую очередь надо исключать железодефицитную анемию и воспалительную реакцию (сделать анализ на С-реактивный белок).
MPV – средний объем тромбоцитов. Значение MPV повышается в период активного производства тромбоцитов. А уменьшение объема тромбоцитов говорит о возможных проблемах с костным мозгом. На показатель MPV стоит обращать внимание только при снижении количества тромбоцитов и отсутствии агрегации.
PCT – тромбокрит, или % объема всех тромбоцитов в крови. Чем выше тромбокрит, тем больше риск тромбоза.
Лейкоциты – самый главный показатель нашей иммунной системы. Снижение числа лейкоцитов может быть связано с вирусными инфекциями, токсическим воздействием на организм, приемом некоторых лекарств. Увеличение количества лейкоцитов может говорить об воспалительной реакции, острой инфекции, лейкозе. В этом случае особое внимание нужно обратить на лейкоцитарную формулу, то есть сделать клинический анализ крови с лейкоформулой.
Что такое гипохромная анемия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Рубцова Е. В., терапевта со стажем в 22 года.
Определение болезни. Причины заболевания
Гипохромная анемия (Hypochromic anemia) — это вид анемии, при котором уровень цветового показателя крови ниже 0,8 из-за недостатка гемоглобина в эритроцитах. Гипохромия часто сочетается с микроцитозом — уменьшением размера эритроцитов.
Характерными жалобами при гипохромной анемии являются общая слабость, быстрая утомляемость, головокружение, выпадение волос, ломкость ногтей и др.
К гипохромным относятся:
Распространённость гипохромной анемии
Наследственные причины гипохромной анемии
Приобретённые причины гипохромной анемии
1. В организм поступает недостаточно железа из-за полного или частичного отказа от животного белка (мяса). Такие анемии встречаются у вегетарианцев.
2. Железо не всасывается в желудочно-кишечном тракте. Причинами могут быть:
3. Организму требуется больше железа, чем обычно:
4. Железо не поступает в клетки из-за нарушения синтеза трансферрина — главного белка-переносчика железа в плазме крови. Трансферрин связывается с железом, которое поступает с едой или при разрушении эритроцитов, и переносит его к органам и тканям. Производится в печени из аминокислот, образующихся при расщеплении белковой пищи, поэтому его количество в крови зависит от состояния печени, питания человека и от работы кишечника. Уровень трансферрина падает, если в печени разрастается рубцовая ткань (развивается цирроз), если человек ест недостаточно белковой пищи или у него нарушено всасывание аминокислот из-за воспаления в кишечнике.
Симптомы гипохромной анемии
Симптоматика зависит от вида анемии и степени тяжести. Основным общим признаком является бледность кожи.
Симптомы железодефицитной анемии
Для ЖДА характерны два синдрома:
1. Общеанемический синдром. Проявляется общей слабостью, быстрой утомляемостью, беспокойством, головокружением, головными болями, предобморочными состояниями при нормальном уровне артериального давления, повышением температуры тела до 37–37,5 °C и т. д. Чем дольше протекает скрытая фаза анемии, тем менее выражены жалобы пациента. Причина в том, что организм адаптируется к нарушениям при анемии, например приспосабливается к кислородному голоданию.
2. Сидеропенический синдром. Возникает при недостатке железа в клетках, при этом нарушается строение слизистых оболочек и кожи. Основные проявления:
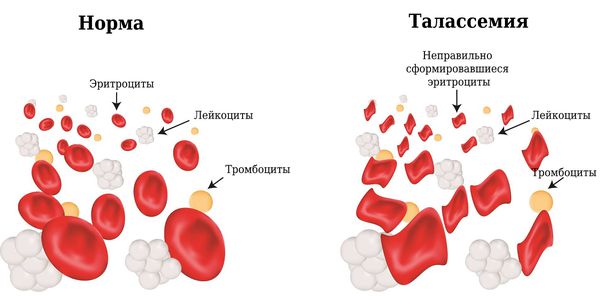
Симптомы талассемии
Есть несколько видов талассемии. Симптомы и время их появления будут зависеть от типа и тяжести заболевания. При самой лёгкой степени тяжести у пациента не будет никаких признаков, самая тяжёлая степень обычно несовместима с жизнью. У некоторых детей симптомы талассемии появляются при рождении, у других развиваются в течение первых двух лет жизни.
Основные проявления талассемии:
Патогенез гипохромной анемии
Основной патогенетический механизм развития гипохромной анемии связан с причиной.
Механизм развития железодефицитной анемии
Железо не вырабатывается в организме. Оно поступает вместе с пищей в двух формах: двухвалентной (мясо) и трёхвалентной (растительная пища). Двухвалентная форма всасывается легче, трёхвалентная сначала должна вступить в химическую реакцию с соляной кислотой и перейти в двухвалентную форму. Затем железо всасывается в двенадцатиперстной и тонкой кишке, оттуда попадает в кровь, где соединяется с белком-переносчиком — трансферрином.
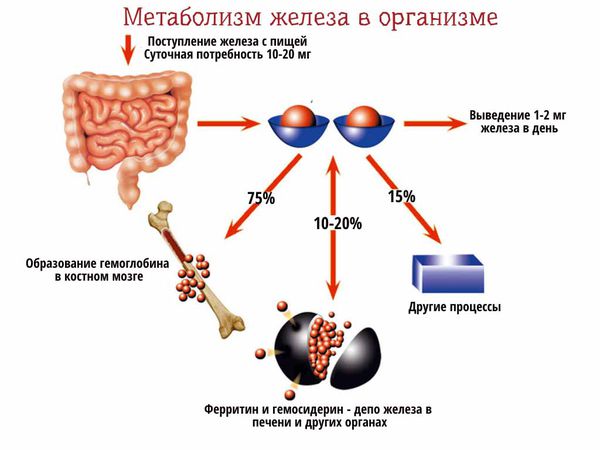
Основное количество железа в соединении с трансферрином переносится в костный мозг. Здесь железо включается в состав белка гемоглобина, который является строительным материалом для эритроцитов. Эритроциты переносят кислород от лёгких к органам, а на обратном пути избавляют их от углекислого газа, т. е. отвечают за газовый состав организма. Другая часть железа попадает в печень, почки, селезёнку и другие органы, где откладывается (депонируется) в виде белка ферритина.
Если железо не поступает в организм или его поступает мало, организм сначала расходует его запасы из органов-депо. Этого достаточно, чтобы некоторое время поддерживать адекватный уровень гемоглобина и сывороточного железа. Когда депо опустошается, в работу включается костный мозг. И только когда истощается костный мозг, уровень гемоглобина снижается, что можно увидеть в общем анализе крови (ОАК).
Если уровень гемоглобина в крови падает, органы не получают достаточно кислорода и перестают нормально работать. В первую очередь страдают жизненно важные органы: головной мозг, сердечно-сосудистая система, почки, печень и т. д. Из-за этого развиваются дистрофические процессы, например миокардиодистрофия (невоспалительное поражение сердечной мышцы).
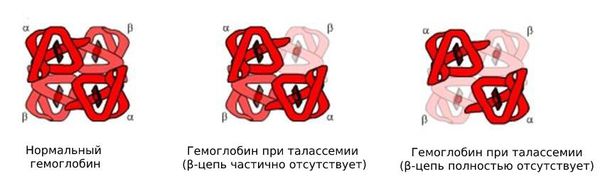
Механизм развития талассемии
Гемоглобин состоит из четырёх цепей белка глобина: двух α- и двух β-цепей. При талассемии из-за генетической мутации нарушается синтез одной из цепей. Если мутация затронула α-цепи, развивается α-талассемия, если повреждена β-цепь — β-талассемия.
Классификация и стадии развития гипохромной анемии
Классификация анемий по цветовому показателю:
Классификация железодефицитной анемии
Этиологическая классификация ЖДА по Camaschella C. [33]
По степени тяжести:
По клиническим появлениям [16]
Классификация талассемии
По типам:
Степени тяжести α-талассемии:
Степени тяжести β-талассемии:
Осложнения гипохромной анемии
Осложнения железодефицитной анемии
Осложнения анемии связаны с тем, что постепенно нарастает кислородное голодание (гипоксия) жизненно важных органов, в первую очередь сердца, головного мозга и почек. Их работа нарушается.
Сердечно-сосудистая и дыхательная системы. Тяжёлая анемия может стать причиной миокардиодистрофии и сердечной недостаточности, которая проявляется учащённым сердцебиением, перебоями в работе сердца, одышкой при физических напряжениях и др.
Почки и печень. При гипоксии этих органов появляются признаки почечной и печёночной недостаточности. Пациент при этом замечает нарушение оттока мочи и изменение цвета кожи.
Осложнения железодефицитной анемии при беременности
Кроме этого, анемия приводит к кислородному голоданию плода, что негативно сказывается на физическом и умственном развитии ребёнка:
Осложнения талассемии
Диагностика гипохромной анемии
Раньше анемию диагностировали только при снижении уровня гемоглобина, когда у пациента была явная картина гипоксии тканей и органов. Сейчас общепринято, что диагноз «железодефицитная анемия» необходимо ставить до развития явной клинической картины заболевания, так как появление жалоб и снижение уровня гемоглобина — это уже поздняя стадия. Выставлять диагноз и начинать терапию нужно в период латентного течения анемии, т. е. на этапе снижения уровня ферритина в крови.
Талассемия, как правило, диагностируется в детстве. Хотя при малых и промежуточных формах концентрация гемоглобина может быть снижена незначительно, в этом случае нарушений со стороны органов не будет. Таким пациентам диагноз обычно устанавливают во взрослом возрасте, когда видят гипохромию с нормальным обменом железа.
Диагноз «гипохромная анемиия» ставится на основании характерной клинико-гематологической картины и лабораторных доказательств абсолютного дефицита железа.
Сбор жалоб и анамнеза
На приёме пациент может жаловаться на общую слабость, утомляемость, выпадение волос и другие симптомы. При сборе анамнеза врач спросит про хронические заболевания, их осложнения и патологические кровотечения.
Осмотр и физикальное обследование
При осмотре врач оценивает состояние кожи, видимых слизистых оболочек и ногтей, проводит аускультацию (выслушивание) сердца, измеряет пульс, артериальное давление и частоту сердечных сокращений. Также доктор пальпирует (прощупывает) внутренние органы, например печень, селезёнку и лимфатические узлы. При анемии они могут быть увеличены. Полученные данные помогают выбрать тактику ведения пациента.
Лабораторная диагностика
Общий анализ крови:
Биохимический анализ крови:
Опасность в том, что кроме общей слабости пациента часто ничего не беспокоит. Если больной обращается с симптомами анемии, врач должен исключить онкозаболевание до начала терапии. Дело в том, что на фоне приёма препаратов железа показатели крови улучшаются, поэтому пациенты не обследуются дальше. Тем временем опухоль прогрессирует, и при повторном обращении онкологический процесс диагностируется уже в запущенной стадии.
Дополнительные исследования
Чтобы выявить возможный источник кровотечения и сопутствующие патологии, проводятся:
При подозрении на сопутствующие патологии могут потребоваться консультации узких специалистов: гастроэнтеролога, стоматолога, ЛОРа, онколога, нефролога, фтизиатра, пульмонолога, гинеколога, эндокринолога, гематолога, проктолога или инфекциониста.
Лечение гипохромной анемии
Лечение железодефицитной анемии
Терапия ЖДА включает:
Диетотерапия
Яблоки, гранаты, сок красного цвета (свёклы или томатов) не могут компенсировать нехватку железа.
Лечение пероральными препаратами железа
Используются две группы препаратов:
Отличие групп препаратов железа
Препараты железа не задерживаются в организме и быстро выводятся почками, поэтому быстро восполнить дефицит железа не получится. Чтобы восполнить запасы железа, доза должна составлять от 100 до 300 мг двухвалентного железа в сутки в форме таблеток. Повышать дозировку не имеет смысла, так как всасывание железа при этом не увеличивается, избыток будет уходить с калом.
Возможные побочные эффекты. Все препараты, содержащие соли железа, могут вызывать раздражение слизистой оболочки желудка. Поэтому иногда возникают побочные эффекты в виде рвоты, диареи или изжоги. Чтобы от них избавиться, необходимо:
Кальций, йод, магний, цинк, хром и селен, содержащиеся в продуктах питания и в добавках, тоже препятствуют усвоению железа, поэтому не следует принимать их вместе.
Лечение парентеральными препаратами железа
Показания к парентеральному введению препаратов железа:
Препараты для парентерального введения: Феринжект, Феррактин, Феррум Лек, Фербитол, Эктофер. Препараты назначает только лечащий врач после проведённого обследования и уточнения вида анемии. Переизбыток железа в некоторых случаях ещё опаснее, чем его недостаток: портится эмаль, могут развиться тяжёлые токсические гепатиты до трансформации в цирроз и др.
Гемотрансфузия (переливание эритроцитарной массы)
Переливание эритроцитарной массы может потребоваться по индивидуальным показаниям, которые определяет лечащий врач. Показаниями могут быть:
Лечение талассемии
При всех формах талассемии показан приём витаминов группы В. При развитии гиперспленизма, при котором селезёнка увеличивается и активно разрушает клетки крови, необходимо удалить селезёнку.
Прогноз. Профилактика
Прогноз будет хорошим, если выявить анемию на латентной стадии, правильно определить причину и назначить адекватное лечение.
Неблагоприятным прогноз может быть при анемиях на фоне онкозаболевания и генетических нарушений, так как они плохо поддаются лечению. Например, при большой β- талассемии, если болезнь не диагностировать в первые месяцы жизни ребёнка и не начать терапию, средняя продолжительность жизни составит около четырёх лет.
Первичная профилактика ЖДА и латентного дефицита железа — это адекватное, сбалансированное питание.
Профилактические дозы препаратов железа рекомендуется назначать:
Профилактика анемии также включает в себя регулярные обследования у терапевта: если нет хронических заболеваний, то нужно приходить на профилактические осмотры 1 раз в год и делать клинический минимум анализов и обследований (общий и биохимический анализы крови).
Вторичная профилактика проводится пациентам, которые прошли основной курс терапии, у них восстановились показатели крови, но при этом сохраняются причины, которые могут привести к рецидиву гипохромной анемии: обильные менструации, фибромиома матки, рецидивирующий геморрой и др. [3] Необходимость профилактического приёма препаратов железа, а также дозировки определяет лечащий врач.
Все пациенты с гипохромной анемией средней и тяжёлой степени должны стоять на диспансерном учёте у терапевта по месту жительства. Кратность посещения врача и объём обследований определяется индивидуально для каждого пациента, учитывая степень тяжести анемии и наличие сопутствующей патологии. Если пациента ничего не беспокоит, рекомендуется приходить к врачу 2 раза в год.
При выявлении анемии по результатам анализа не следует заниматься самолечением, нужно сразу обратиться к врачу и выяснить основную причину. Во многих случаях требуется лечение первичного заболевания, а не просто приём препаратов железа.