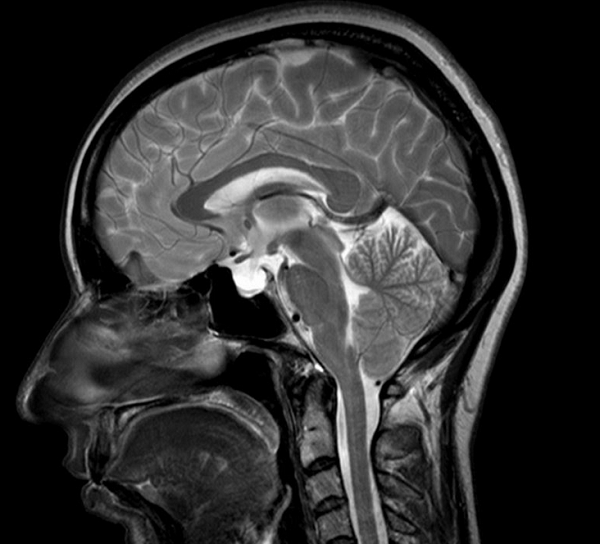
Миндалины мозжечка расположены выше края большого затылочного отверстия что это значит
Аномалия Арнольда-Киари I
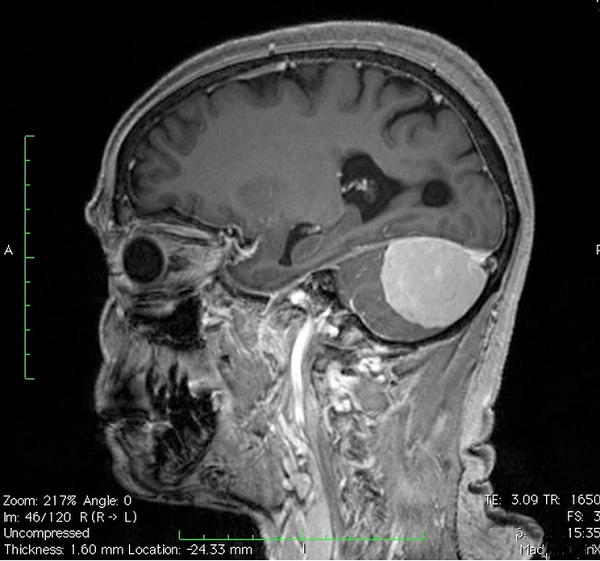
Аномалия Арнольда-Киари I — опущение миндалин мозжечка в большое затылочное отверстие со сдавливанием продолговатого мозга. Может сочетаться с сирингомиелией, базилярной импрессией или инвагинацией, ассимиляцией атланта. Симптомы коррелируют от степени снижения.
Эпидемиология
Аномалия Арнольда-Киари I встречается чаще у женщин [2].
Клиническая картина
В отличие от пороков развития Киари II, III и IV, аномалия Арнольда Киари I часто остается бессимптомной.
Вероятность клинических проявлений пропорциональна степени опускания миндалин. Все пациенты с пролабированием миндалин больше 12 мм имеют какую-либо симптоматику тогда, как примерно в 30% пролабирование в диапазоне между 5 и 10 мм протекают бессимптомно [1].
Компрессия ствола мозга (продолговатого мозга) может вызывать сирингомиелию с соответствующими симптомами и клинической картиной (затылочные боли, нарушение глотания, атаксия) разной выраженности, симптомами поражения спинного мозга и др.
Сопутствующие заболевания
Сирингомиелия шейного отдела позвоночника встречается в
35% (варьирует от 20 до 56%), гидроцефалиия в 30% [1,3] случаев, в обоих случаях считается данные изменения развиваются в результате нарушения ликовродинамики, центральном канале и вокруг спинного мозга.
В
35% (23-45%) выявляются скелетные аномалии [1, 3]:
Патология
Аномалия Арнольда Киари I характеризуется пролабированием миндалин мозжечка через большое затылочное отверстие, в основном в результате несоответствия между размерами мозжечка и задней черепной ямке. Аномалию Арнольда Киари I следует отличать от эктопии миндалин, которая протекает бессимптомно и является случайной находкой, при которой, миндалины выступают через затылочное отверстие не более чем на 3-5 мм 2.
Патология подтверждается при измерения максимального расстояния, на которое миндалины выступают ниже плоскости большого затылочного отверстия (условной линии между ophisthion и basion (1) Базион — передний край большого затылочного отверстия. 2) Опистион — задний край большого затылочного отверстия)).
Значения используемые для постановки диагноза отличаются у разных авторов [2]:
Некоторые авторы используют более простую градацию [1]:
Положение миндалин мозжечка меняется с возрастом. У новорожденных миндалины расположены чуть ниже большого затылочного отверстия и спускаются ниже с ростом ребенка, достигая своей низшей точки в возрасте 5 — 15 лет. В дальнейшем они поднимаются на уровень большого затылочного отверстия [3]. Таким образом, снижение миндалин на 5 мм у ребенка будет скорее всего нормой, а во взрослом возрасте при данных изменениях следует подозревать патологию [3].
КТ
Современное объемное сканирование с высоким качеством сагиттальной реформации относительно хорошо визуализирует затылочное отверстие и миндалины, хотя отсутствие контрастности (по сравнению с МРТ) с трудом позволяет провести точную оценку. Чаще патология может быть заподозрена на аксиальных изображениях, когда мозговое вещество охватывает миндалины а спинномозговая жидкость представлена в малом количестве или отсутствует. Данное состояние называется, в переполнением затылочного отверстия.
МРТ
МРТ исследование является методом выбора так, как помимо лучшей визуализации атомический изменений есть возможность оценить ликвородинамику. Сагиттальные срезы наиболее оптимальны для оценки аномалии Арнольда Киари I. Аксиальные изображения так же дают картину «переполненого» затылочного отверстия.
Лечение и прогноз
Оперативное лечение применяется только при наличии у пациента неврологического дефицита с отсутствием эффекта от консервативной терапии в течение 2-3 месяцев. Оно состоит в ламинэктомии (удаление дужек верхних шейных позвонков) с декомпрессивной краниоэктомией задней черепной ямки и пластикой твёрдой мозговой оболочки.
Мальформация (аномалия) Киари 1 типа
Мальформация Киари 1 типа (МК 1) – анатомическая аномалия строения черепа, вызывающая нисходящее смещение миндалин мозжечка ниже уровня большого затылочного отверстия (БЗО). При ней симптомы пациента связаны не только со сдавлением ствола головного мозга и начальных отделов спинного мозга, но и с нарушением ликвороциркуляции. Может быть врожденной, может быть приобретенной (например – после вентрикуло-перитонеального шунтирования или множественных люмбальных пункций).
МК 1 типа может вызывать различные симптомы, а может быть асимптомной. Средний возраст пациентов – 41 год, чаще встречается у женщин (1,3/3). При выполнении КТ или МРТ признаки МК 1 типа выявляются примерно у 500-700 человек на 100000 населения, при этом до 30% случаев могут быть асимптомными. Т.о. само по себе наличие опущения миндалин мозжечка более 5 мм не является единственным критерием диагностики мальформации Киари 1 типа, обязательно сравнение с клинической картиной заболевания конкретного пациента.
Диагностика мальформации Киари 1 типа
Основными критериями диагностики мальформации Киари 1 типа являются:
При диагностике МК рекомендуется выполнение не только МРТ головного мозга, но и спинного мозга. Это необходимо для установления наличия и распространенности сирингомиелии. Т.к. ее наличие является одним из показаний к операции, свидетельствующим о выраженности заболевания. В некоторых случаях целесообразно выполнение МРТ в специальном режиме, который отображает состояние ликвороциркуляции в реальном времени (CINE). При таком исследовании можно выявить затруднения ликворотока на уровне большого затылочного отверстия.
Лечение мальформации Киари 1 типа
Консервативная терапия малоэффективна при наличии симптомов мальформации Киари 1 типа. Стандартом лечения данной патологии является хирургическая декомпрессия области краниовертебрального перехода, сочетающаяся с расширяющей пластикой твердой мозговой оболочки.
Основные цели операции: увеличение объема задней черепной ямки, устранение компрессии ствола мозга и начальных отделов спинного мозга, нормализация ликвородинамики. Как правило сирингомиелитические кисты в спинном мозге регрессируют после полноценно проведенной операции.
Основные этапы операции: декомпрессия краниовертебрального перехода (частичная резекция чешуи затылочной кости (до 3х3 см) и задней дуги первого шейного позвонка (С1). Вскрытие твердой мозговой оболочки (ТМО). Рассечение спаек в области миндалин мозжечка и выхода из IV желудочка. Субпиальная резекция миндалин мозжечка. Расширяющая пластика ТМО за счет собственных тканей пациента или синтетической заплатки. Плотное ушивание всех слоев раны.
Результаты хирургического лечения
Частота осложнений при хирургии мальформации Киари 1 типа низкая (менее 5%), а улучшение состояния бывает у 70-93% пациентов. Лучших результатов хирургии удается добиться при проведении операции не позднее 2 лет с момента начала заболевания. Пациенты с радиологическими критериями мальформации Киари 1 типа, без симптомов и без сирингомиелии могут динамически наблюдаться, к хирургии в этом случае прибегают при появлении симптомов заболевания.
Операция при мальформации Киари 1 типа в Федеральном центре мозга и нейротехнологий
В нашу клинику обратилась пациентка 51 года с жалобами на выраженные боли в затылочной области, онемение и слабость в руках. Симптомы появились около года назад, за это время прогрессировали, больной пришлось уйти с работы. При обследовании по месту жительства (МРТ) выявлены признаки мальформации Киари 1 типа: опущение миндалин мозжечка ниже большого затылочного отверстия на 13,5 мм, наличие сирингомиелитической кисты в спинном мозге на уровне от 4 шейного позвонка до 5 грудного (С4-Th5)
Больной выполнена операция – декомпрессия краниовертебрального перехода, субпиальная резекция миндалин мозжечка, расширяющая пластика твердой мозговой оболочки.
МРТ мозжечка что показывает
Изучение церебральных структур, скрытых черепной коробкой, представляет определенные сложности. Применение аппаратных методов исследования облегчает диагностику заболеваний центральной нервной системы (ЦНС).
С целью выявления органических поражений в затылочной области часто назначают МРТ мозжечка, что показывает результативность данного метода исследования.
Сканирование делают при помощи магнитного поля частотой от 2000 Гц. Клетки организма содержат определенное количество жидкости. Атомы водорода в молекулах воды начинают резонировать под действием силового поля, что позволяет получить стабильный сигнал от исследуемых тканей.
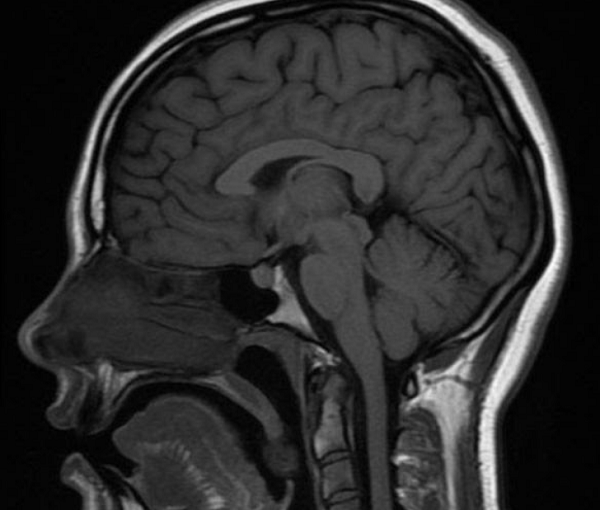
МРТ головы и мозжечка, сагиттальная проекция
Интенсивность ответной реакции зависит от насыщенности сканируемых структур влагой. Большей информативностью обладает МРТ рыхлых анатомических образований, в том числе белого и серого церебрального вещества, мозговых оболочек, ликвора, нервных корешков.
Для визуализации онкологических процессов и сосудистых патологий используют контрастное усиление. Раствор хелатов гадолиния при попадании в кровеносное русло «окрашивает» сеть вен и артерий, выделяет новообразования в изучаемой области.
Показания для проведения МРТ мозжечка
Магнитно-резонансную томографию используют с целью первичного выявления патологий ЦНС и для уточнения диагноза при недостаточной эффективности других методов исследования. Сканирование позволяет оценить состояние мозжечка и оболочек головного мозга задней черепной ямки, показывает особенности кровоснабжения рассматриваемой области. С помощью МРТ определяют характер и патогенез заболевания, степень поражения тканей, уточняют локализацию процесса.
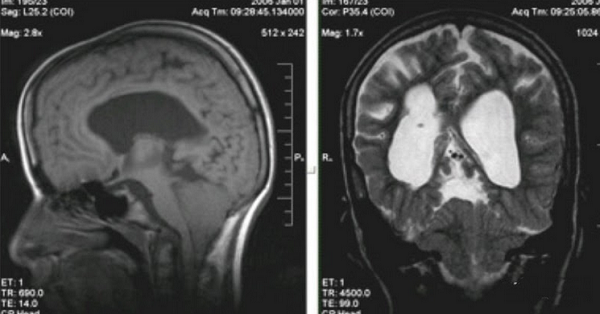
Аномалия Арнольда-Киари (II) на снимке МРТ
Мозжечок – отдел центральной нервной системы, расположенный в области задней черепной ямки и отвечающий за координацию движений, мышечный тонус, способность держать равновесие. Орган имеет три пары ножек, с помощью которых получает информацию от ствола и коры больших полушарий, базальных ганглиев, экстрапирамидной системы, спинного мозга.
Патологические изменения структур и проводящих путей мозжечка сопровождаются характерной клинической картиной:
при локализации процесса в одном из полушарий мозжечка, во время ходьбы возможно отклонение в сторону поражения;
снижение мышечного тонуса, утрата двигательной функции;
нарушения мелкой моторики;
шаткая «мозжечковая» походка, схожая с движениями пьяного;
снижение артериального давления;
нарушения памяти, речи.
Наличие перечисленных симптомов служит основанием для назначения МРТ мозжечка. При травмах затылочной части головы процедуру проводят для выявления внутренних повреждений: гематомы, отеки и пр.
Показаниями к магнитно-резонансному сканированию служат подозрения на следующие патологические состояния:
добро- и злокачественные новообразования в области задней черепной ямки;
врожденные аномалии развития (мальформации Арнольда-Киари, Жубера, синдром Денди-Уокера);
ишемический и геморрагический инсульт мозжечка;
абсцесс, гранулематозное воспаление тканей мозжечка;
демиелинизирующие патологии с вовлечением мозжечка.
МРТ показана перед операцией на головном мозге. Сканирование позволяет уточнить расположение и размеры патологического очага. Через 1-3 месяца после вмешательства проводят контрольное обследование для оценки процессов восстановления.
Как проходит диагностика?
МРТ головного мозга проводят с помощью томографов двух типов:
аппаратов с тоннелем (трубой).
Первые оборудованы кушеткой и магнитной рамой. Пациент ложится на спину, голова находится в зоне действия силового поля. Открытые томографы позволяют сделать МРТ людям, страдающим клаустрофобией, и больным с избыточным весом. Минусом исследования является недостаточно высокое разрешение изображений.
Закрытые томографы включают передвижной стол, тоннель, градиентную катушку, программное оборудование и монитор, на который поступает картинка. Пациент ложится лицом вверх, тело и конечности фиксируют валиками и креплениями. Защиту от шума обеспечивают специальные наушники. В руку больному вкладывают тревожную кнопку, с помощью которой можно остановить сеанс.
МРТ головы на закрытом томографе
Присутствие в зоне действия силового поля томографа посторонних электронных устройств может привести к поломке дорогостоящего оборудования, поэтому врач и рентген-лаборант во время процедуры находятся у аппаратуры за прозрачной перегородкой. Связь с обследуемым поддерживают через микрофон.
Над головой больного устанавливают градиентную катушку, которая дает переменный электромагнитный импульс. При перемещении стола с пациентом в тоннель томографа включают генератор постоянного силового поля. Действие градиента обеспечивает выбор среза, повышает скорость сканирования и разрешение фотографий.
Закрытые томографы индуцируют магнитное поле напряженностью от 1,5 Тл. Данной мощности достаточно для детального изучения внутренних органов и структур.
Сканирование проводят в аксиальной, сагиттальной и фронтальной проекциях. Толщину среза при исследовании настраивают индивидуально (от 1 мм). Датчики фиксируют сигнал, компьютерная программа трансформирует информацию в серию черно-белых фотографий на мониторе. При необходимости возможна трехмерная реконструкция модели головного мозга с детальным отображением взаимного расположения церебральных структур, нервов, кровеносных сосудов.
При использовании контраста сканирование приостанавливают после серии нативных снимков. Пациенту через внутривенный катетер вводят раствор гадолиния. Процедуру продолжают после заполнения препаратом сосудистого русла и межклеточного пространства в зоне интереса.
Синдром Арнольда-Киари (смещение миндалины мозжечка ниже границ большого затылочного отверстия)
МР-диагностика занимает до получаса, контрастное усиление увеличивает время сканирования на 10-15 минут.
Расшифровка МРТ мозжечка – норма
Протокол исследования головного мозга содержит информацию о режиме магнитно-резонансной томографии и состоянии церебральных структур. При проведении МРТ с контрастом указывают название препарата.
Описание снимков содержит следующие данные:
форма, размеры, контуры анатомического образования и морфологических элементов;
локализация с обязательным уточнением расположения миндалин мозжечка по отношению к большому затылочному отверстию;
особенности строения, структура органа;
наличие аномалий, патологических очагов, новообразований;
расположение измененных участков, характер взаимодействия пораженных и здоровых тканей;
форма и размеры патологических очагов;
характер кровоснабжения головного мозга и мостомозжечкового угла.
В случае травмы затылочной области врач описывает видимые последствия с указанием локализации (отеки, гематомы, деформации, разрывы кровеносных сосудов).
В норме мозжечок на МРТ головного мозга выглядит как неоднородное анатомическое образование, отделенное поперечной щелью. Контуры органа неровные: видны неглубокие борозды, которые делят на дольки боковые части (полушария) и центральную (червь). Размеры мозжечка в поперечном сечении достигают 9-10 см, в передне-заднем срезе – 4 см.
Структурный анализ томограмм позволяет выделить серое вещество (образующее кору) и белое (мозговое тело). Последнее залегает в центральной части и переходит в 3 пары ножек.
МРТ показывает миндалины мозжечка, расположенные на границе большого затылочного отверстия. У детей в возрасте 5-15 лет возможно каудальное смещение анатомического образования в позвоночный канал (в норме не более 5 мм).
Ядра мозжечка, представляющие скопление серого вещества в толще мозгового тела, на МРТ не определяются.
Результаты исследования записывают на электронный носитель и выдают пациенту с расшифровкой и заключением врача-рентгенолога.
Менингиома намета мозжечка на томограмме
Клиника «Магнит» специализируется на МР-диагностике различных заболеваний. Сканирование головного мозга с осмотром мостомозжечкового угла позволяет выявить врожденные аномалии, различные патологические процессы в данной области. МРТ проводят с помощью закрытого томографа немецкой фирмы Siemens мощностью 1,5 Тл. Записаться на процедуру можно по телефону или на сайте клиники.
Аномалия Киари
Аномалия Киари — это врожденное нарушение развития ромбовидного мозга, для которого характерно несоответствие размеров мозговых структур и задней черепной ямки. Этот патологический процесс приводит к опущению ствола головного мозга и миндалин мозжечка, а также их ущемлению. В норме миндалины мозжечка должны быть расположены немного выше большого затылочного отверстия. Но у больных с аномалией Киари эти миндалины опускаются до первого или второго шейных позвонков, что приводит к блокированию тока спинномозговой жидкости.
Заболевание является очень редким, так как на сто тысяч человек приходится около 3-8 случаев. Легкая форма патологии может протекать без выраженных симптомов и не требовать лечения. Более тяжелые формы аномалии Киари сопровождаются постоянной головной болью, головокружениями, обмороками, снижением слуха и остроты зрения, дыхательными расстройствами, гипотрофией мышц. Для лечения аномалии Киари, которая сопровождается такими симптомами, назначается нейрохирургическая операция.
Причины возникновения аномалии Киари
Причины патологии в настоящее время остаются предметом исследований ученых. Одна из гипотез связывает возникновение аномалии Киари с уменьшением задней черепной ямки, что приводит к ее постепенному выходу за затылочное отверстие. Другая гипотеза доказывает возникновение патологии из-за увеличения головного мозга, что провоцирует выталкивание через затылочное отверстие содержимого задней черепной ямки.
Ученые сходятся на том, что существует три основных патологических фактора, которые обуславливают заболевание. К ним относятся врожденная остеоневропатия, гидродинамическое травмирование ликвора в стенке центрального канала спинного мозга, а также патологии, возникшие из-за родовой травмы. Обострение заболевания может спровоцировать гидроцефалия, которая становится причиной увеличения объема мозга. Негативно сказываются на здоровье больного также черепно-мозговые травмы.
В неврологии принято выделять также факторы риска, которые могут спровоцировать развитие аномалии Киари у плода. К этим факторам относятся вредные привычки матери: курение или частое распитие спиртных напитков во время вынашивания ребенка. Причиной заболевания может также стать прием лекарств, которые не выписывал врач, а также перенесенные вирусные болезни.
Классификация аномалии Киари
В неврологии принято выделять четыре основных типа аномалии Киари:
Симптомы аномалии Киари
Самым распространенным типом аномалии Киари является первый. Наиболее характерными его проявлениями считаются сильное нарушение черепно-мозговых нервов, бульбарный (поражение языкоглоточного, блуждающего и подъязычного нервов), сирингомиелический и ликворногипертензионный синдромы. Первые признаки заболевания проявляются обычно в подростковом возрасте. До этого времени заболевание может протекать без заметных симптомов.
Ликворногипертензионный синдром при первой степени аномалии Киари сопровождается сильной головной болью, которая усиливается во время кашля, чиханья, напряжения мышц шеи. Нередко больные жалуются на приступы рвоты, которые не спровоцированы характером и приемом пищи. Во время неврологического осмотра врачи диагностируют у пациентов повышенный тонус мышц шеи. Наблюдаются у больных также мозжечковые нарушения вроде мозжечковой атаксии, нарушений речи и нистагма.
В результате поражения ствола мозга, а также расположенных в нем нервов, у пациентов наблюдаются такие симптомы аномалии Киари, как нарушение глотания, снижение слуха и зрения, регулярные головокружения, синдромы сонных апноэ, шум в ушах, ортостатический коллапс. Обычно при резких поворотах головы сильное головокружение и шум в ушах только усиливаются. К тому же, повороты головой иногда приводят к внезапным обморокам.
К возможным симптомам заболевания относят парез гортани, провоцирующий затруднение дыхания и осиплость голоса, а также атрофические поражения половины языка. У пациентов может также быть диагностирован тетрапарез, сопровождающийся снижением мышечной силы в руках.
В редких случаях аномалия Киари может сочетаться с сирингомиелией — хронической патологией нервной системы, для которой характерно формирование в спинном мозге полости. В этой ситуации у больного во время диагностики обнаруживается сирингомиелический синдром. Данный синдром проявляется следующими симптомами: онемение, нарушения чувствительности, мышечные гипотрофии, нейроартропатии, нарушение брюшных рефлексов, тазовые нарушения.
Второй и третий тип аномалии Киарии имеют похожую клиническую картину. К тому же, признаки этих заболеваний можно заметить уже в первые минуты жизни малыша. Для второго типа патологии характерными считаются такие признаки, как периоды остановки дыхания, шумное дыхание, двусторонний парез гортани, проблемы с глотанием, во время чего происходит заброс жидкой пищи в нос. У новорожденных могут быть также диагностированы цианоз кожных покровов и нистагм. Третий тип аномалии Киари сопровождается более серьезными и опасными для жизни новорожденного осложнениями, поэтому провоцирует летальный исход.
Диагностика аномалии Киари
Большинство стандартных неврологических диагностических процедур не позволяют обнаружить патологию и поставить верный диагноз. Тем не менее, результаты неврологического осмотра и таких обследований, как электроэнцефалография, эхо-энцефалография и реоэнцефалография дают возможность врачу заподозрить наличие у пациента патологии. С помощью этих методик можно выявить признаки повышенного внутричерепного давления. Обнаружить костные патологии, которые характерны для аномалии Киари, удается с помощью рентгенографии черепа.
Больше сведений об аномалии Киари можно получить благодаря компьютерной томографии (КТ) и спиральной компьютерной томографии мозга (СКТ). Однако даже благодаря отчетливой визуализации костных структур краниовертебрального перехода, поставить точный диагноз оба эти метода не всегда помогают. Поэтому единственным эффективным и достоверным методом диагностики заболевания считается магнитно-резонансная томография (МРТ).
Поскольку успешность ее проведения зависит от обездвиженности пациента, маленькие дети проходят процедуру в состоянии сна, вызванного принятием медикаментов. Для получения более обширной и точной картины заболевания, а также обнаружения менингоцеле (черепно-мозговая или спинномозговая грыжа) врач может дополнительно назначить МРТ позвоночника. Диагностика аномалии Киари должна обязательно применяться не только для подтверждение диагноза, но также для поиска других заболеваний, которые зачастую сопровождают эту врожденную патологию.
Лечение аномалии Киари
Лечение аномалии Киари может быть консервативным и хирургическим. В некоторых случаях, когда патология не сопровождается выраженными симптомами, лечение может вовсе не потребоваться. Если же больные, у которых была диагностирована патология, жалуются на боли в шее и затылочной области, а также другие неприятные симптомы, в таком случае им прописывается медикаментозное лечение. Терапия аномалии Киари предусматривает прием миорелаксирующих, анальгетических и противовоспалительных препаратов.
Однако консервативное лечение не всегда оказывается эффективным. Обычно если у больного наблюдаются такие неврологические расстройства, как нарушение мышечного тонуса и чувствительности, нарушения черепно-мозговых нервов, парезы, врачи вынуждены прибегнуть к хирургическому лечению заболевания. Одной из самых распространенных операций, которую применяют для лечения патологии, считается краниовертебральная декомпрессия.
Краниовертебральная декомпрессия
Во время операции происходит расширение затылочного отверстия путем удаления небольшой части затылочной кости. Затем хирург проводит резекцию задних половин двух шейных позвонков и миндалин мозжечка для того, чтобы устранить сдавливание ствола мозга. На следующем этапе операции аномалии Киари осуществляется подшивание заплаты в твердую мозговую оболочку, что нормализует циркуляцию цереброспинальной жидкости.
Шунтирующая операция
Для лечения аномалии Киари врач может также назначить шунтирующую операцию. Она предусматривает дренирование цереброспинальной жидкости из центрального канала спинного мозга. С помощью люмбоперитонеального шунта это вещество можно отвести в брюшную или грудную полости.
Эффективность хирургического вмешательства составляет около 50-85%. Однако врачи акцентируют внимание на том, что проводить операцию следует до появления серьезных неврологических нарушений, поскольку в ином случае после хирургического вмешательства восстановление больного может быть частичным или вовсе не произойти. Основной задачей врача в таких случаях считается стабилизация пациента и предотвращение дальнейшего развития болезни.
Прогноз аномалии Киари
Прогноз для больного с аномалией Киари зависит от того, какой тип патологии у него был обнаружен. Например, больные с аномалией Киари первого типа могут всю жизнь не нуждаться в специальном лечении. Однако, если у пациентов, у которых был диагностирован первый или второй тип заболевания, появились выраженные симптомы, им необходимо срочно пройти осмотр у невролога. Вовремя проведенная операция поможет избежать серьезных осложнений. Аномалия Киари третьего типа практически не поддается лечению и очень часто приводит к смерти пациента.
Заболевание может сопровождаться рядом серьезных осложнений. В частности, у больного может быть диагностировано нарастание внутричерепной гипертензии, а также накопление в полости черепа жидкости (гипертензионно-гидроцефальный синдром). Поскольку некоторые пациенты с аномалией Киари не могут самостоятельно передвигаться, у них вероятно появление застойных пневмоний. В случае сложного течения болезни могут происходить нарушения дыхания и даже его остановка.