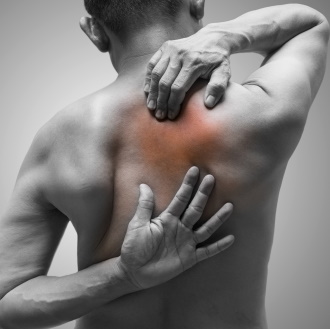
Миофасциальная терапия что это такое и последствия
Миофасциальный массаж : эффект и техника выполнения
Содержание статьи
Владеете классическими техниками против боли и спазмов, но хотите научиться работать со сложными и хроническими случаями? Хотите стать мастером, который за один сеанс дарит клиенту облегчение, которого не смог добиться другой специалист за целый курс? Хотите привлечь к себе клиентов, которые страдают от болей в спине, шее, конечностях: офисные работники, профессиональные спортсмены или любители, люди с проблемами позвоночника? Хотите научиться решать косметические вопросы пациентов, выполняя неинвазивную процедуру для лица? Вы оказались на этой странице, это значит, что вы узнаете ответы на интересующие вас вопросы о миофасциальном массаже и сможете реализовать свои профессиональные планы в жизнь!
Хотите узнать, как выполнять самомассаж, как научиться сканировать организм пациента с помощью рук, как работать с клиентами с избыточным весом, почему специалисты по миофасциальному массажу зарабатывают больше, чем их коллеги? В конце статьи есть ответы на все эти вопросы.
Разбираемся с понятием “фасции” в миофасциальном массаже
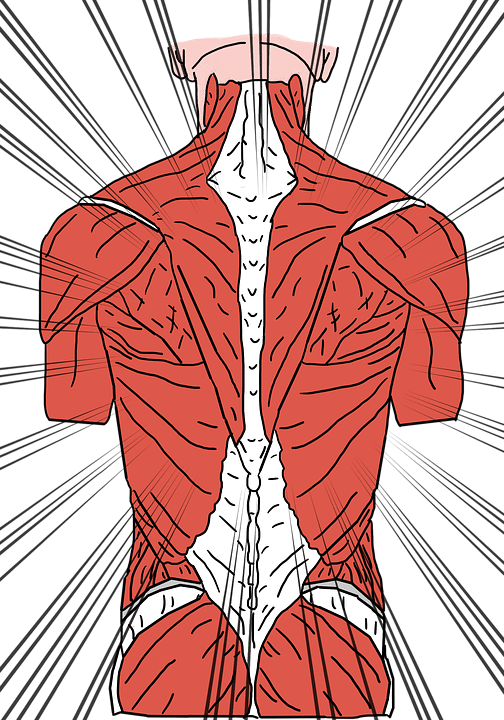
Это слово переводится как “бинт” не случайно: фасции — это оболочки мышцы, которые окутывают их словно бинт. В теле есть кости, мышцы, внутренние органы — их предназначение ясно, а зачем нужны фасции?
Здоровые фасции — хорошо, нездоровые — плохо!
“Поболит и перестанет”, — такой лозунг не подходит для работы с фасциями. В некотором проценте случаев боль действительно может пройти сама по себе (например, после того, как человек потянул спину из-за резких физических нагрузок), но в ряде ситуаций неприятные ощущения перерастают в воспалительные процессы и дегенерацию мышечных волокон из-за кислородного голодания клеток. Боль может приобрести хронический характер. “Нездоровые” фасции в области лица — это преждевременное старение кожи.
Почему появляется боль или спазмы?
Эффект от миофасциального массажа
Польза от миофасциального массажа для человека 21 века огромная:
Как делать миофасциальный массаж лица и тела?
Подготовка к миофасциальному массажу включает классические этапы:
Лицо и шея во время миофасциального массажа
Миофасциальный массаж обладает оздоровительным эффектом: избавляет от проседания позвонков, боли и спазмов в области шеи, ущемления нервных корешков, плохого лимфотока и кровообращения. Косметический эффект заключается в уменьшении проявлений возрастных изменений, “вдовьего горба”, отечности лица, морщин.
Спина
Если мастер овладел методикой миофасциального массажа спины, то запись не на месяц, а на два месяца вперед ему обеспечена, ведь у пациентов проблем типа “потянул спину”, “болит из-за работы на компьютере”, “ощущение тяжести из-за сидячего образа жизни” предостаточно!
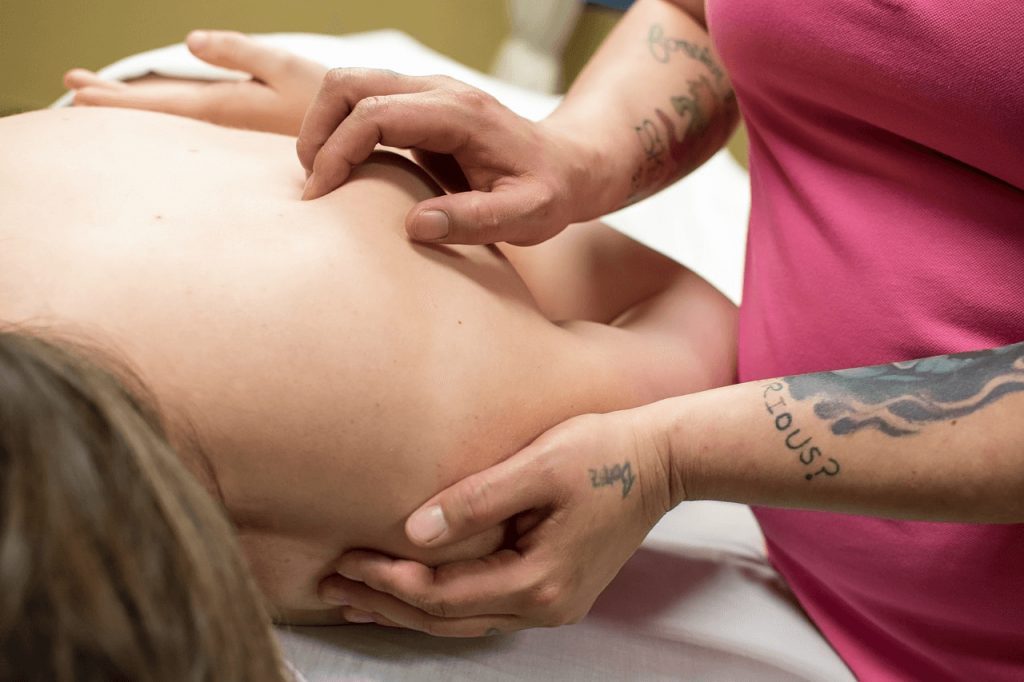
Сеанс начинается с диагностики — одного из главных этапов миофасциального массажа, которым не так легко овладеть в совершенстве. О том, как научиться проводить его, как профессионал, рассказываем в конце статьи. Начинают сеанс с шейно-воротниковой зоны. Для процедуры с использованием миофасциальных техник массажа нет конкретного плана, каждое воздействие оказывается индивидуально. Мастер с помощью пальпации определяет триггерные точки, зажимы, спазмы и оказывает непосредственное воздействие именно на них.
Миофасциальный массаж помогает избавиться от нарушений осанки при распространенных болезнях, например, при сколиозе.
Для этой зоны полезен прием “валяния”- захват, приподнятие, оттягивание мышцы в сторону и возвращение ее на исходное положение. Также используют прием растяжения. Техника та же, что и в случае с шеей и спиной: мастер находит точки напряжения и воздействует на них.
Противопоказания к миофасциальному массажу
Миофасциальный массаж дома
Серьезный миофасциальный массаж — это определенно процедура, которую следует проводить только мастеру, в совершенстве знающему анатомию. Но если у вас нет противопоказаний, а есть боль в спине, шее, конечностях, можно уменьшить ее с помощью самостоятельной процедуры в домашних условиях. Разогрейте болезненную зону с помощью поглаживаний и растираний, а затем лягте на теннисный мячик, массажный валик этим местом. В начале процедуры боль может немного усилится, зато потом она начнет утихать или даже может совсем исчезнуть.
Миофасциальный массаж можно выполнять только в случае, если боль точно мышечного характера, а не воспалительная! Если воздействовать на воспаление, возможен риск осложнений, повышения температуры, заражения всего организма. Процедуру можно выполнять дома через день, ежедневно или при необходимости. Сеансы не будут иметь долгосрочного результата, если боль связана с неправильным положением спины и тела во время работы за компьютером, сидячим образом жизни. Только в случае пересмотра своих привычек такие сеансы дадут хороший эффект.
Возможные осложнения во время миофасциального массажа
Если миофасциальный массаж проведена неопытным мастером, возможно появление осложнений. Как предостеречь себя от ошибок? Как проводить процедуру и не волноваться о том, что эффект может быть отрицательным? Об этом говорим в следующем пункте.
Но важно знать о том, что легкая тошнота, покраснение кожи в месте проработки, учащенное мочеиспускание — это нормальные последствия, связанные с разогревом тканей, ускорением лимфотока, вывода шлаков и токсинов.
Как, зачем, почему? Ответы на основные вопросы про миофасциальный массаж
-Как научиться делать ручное сканирование на предмет спазмов, триггерных точек?
Изучить теорию анатомии и пройти курсы под руководством практикующего мастера, который на примере реальных моделей покажет вам этапы сканирования тела. Только такой метод позволит вам научиться безошибочно определять проблемные точки на теле клиента.
-Как делать миофасциальный массаж тучным людям?
Сложность состоит в том, что под жировой прослойкой нелегко определить проблемные точки. Работе с такими пациентами тоже научат специалисты с опытом, о которых говорим ниже в статье.
-Как не навредить клиенту?
Болевые точки опасны тем, что при воздействии на них можно достичь отрицательного эффекта вместо позитивного: боль усилится, мышцы могут воспалиться, а дискомфорт стать хроническим. Неправильная работа с фасциями лица ухудшает внешний вид пациента. Ответ тот же — правильно выбрать грамотного мастера, не проходить обучение у низкоквалифицированных специалистов, которых, к сожалению, в сфере миофасциальных процедур очень много. Эта методика требует досканальных знаний и четкого точечного воздействия, которому может научить только хороший мастер.
-Как найти новых клиентов, если раньше никогда не делал миофасциальный массаж или выполнял процедуры в других техниках?
Миофасциальная процедура решает самые распространенные проблемы потенциальных пациентов: косметические и вопросы о болях и спазмах. Мастер, овладевший этой методикой, никогда не останется без клиентов. Если вы новичок, то стоит начать с сарафанного радио и рекламы в социальных сетях. Если мастер, то можете просто озвучить действующим клиентам о своей новой услуге — желающих записаться будет много!
Как делать миофасциальный массаж: кому нужно знать ответ на этот вопрос?
-Мастерам массажа, которые хотят начать свой путь в профессии с изучения востребованной методики, или специалистам, желающим расширить перечень услуг.
-Косметологам, которые понимают, что схема массаж+косметологические процедуры работает гораздо эффективнее. Возрастные изменения лица и шеи зачастую связаны со спазмами, которые, к сожалению, практически не расслабляются во время инъекционных, аппаратных процедур. А массажными движениями можно проработать глубокие слои кожи, мышц и снять напряжение, что позитивно влияет на внешний вид пациента.
-Специалистам в СПА сфере. Оздоровительный и успокаивающий эффект от миофасциального массажа не оставит клиентам шанса уйти к конкурентам!
-Фитнес-тренер или работник в сфере спорта. Профессиональные спортсмены подвержены травмам и проблемам с фасциями. Знание этих вопросов поможет вам и вашим подопечным сделать тренировки более продуктивными, а результаты более высокими!
Хочу быть востребованным специалистом! Где изучить методику миофасциального массажа?
Не проходите обучение у неопытных мастеров, которых на первый взгляд сложно отличить от профессионалов. Вы увидите это только тогда, когда клиенты начнут приходить к вам с осложнениями после ваших процедур! Научиться легко сканировать тело пациента с помощью рук и выполнять процедуру, которая улучшит жизнь сотен людей, можно на наших курсах, программа которых доступна только тем, кто действительно желает развиваться, искренне хочет приносить еще больше пользы и радости клиентам, а также планирует увеличить свой доход!
Актуальные вопросы терапии миофасциального синдрома
Описаны причины миофасциального болевого синдрома, методы диагностики и лечения пациентов, включая немедикаментозное лечение, приемы мышечной релаксации, корректировку массы тела, а также применение несреноидных противовоспалительных препаратов и анальгет
Are described the reasons for miofascial painful syndrome, methods of diagnostics and treating the patients, including non-medicament treatment, the methods of muscular relaxation, the correction of the mass of body, and also the application of non-steroid antipyretic preparations and analgesics.
Миофасциальный болевой синдром (МБС) — вариант соматогенной боли, источником которой являются скелетные мышцы и прилегающие фасции. По локализации повреждения данный вид боли является глубокой соматической болью [1]. В соответствии с Международной классификацией болезней (МКБ-10) МБС относится к болезням околосуставных мягких тканей.
Формирование болевого ощущения в мышцах обусловлено раздражением болевых рецепторов — ноцицепторов неинкапсулированных нервных окончаний А-дельта и С-афферентных волокон, богато представленных в мышечных волокнах, фасциях и сухожилиях. Эти сенсорные единицы активируются механическими воздействиями, температурой или химическими раздражителями, что сопровождается появлением диффузной, слабо локализованной боли.
Факторы, способствующие активации мышечных ноцицепторов и развитию МБС, многообразны. Неслучайно МБС является одной из наиболее частых причин боли в спине, шее и конечностях.
Основные причины развития миофасциального болевого синдрома [2]:
Большое значение в развитии МБС имеют психические факторы. Психоэмоциональный стресс всегда сопровождается тревогой и мышечным напряжением. Мышцы после прекращения воздействия эмоциональных стрессоров часто остаются в спазмированном состоянии. Особенно важную роль играют хронические стрессовые ситуации с высоким уровнем тревожных расстройств, сопровождающихся мышечным напряжением, а также депрессивные состояния, при которых меняется стереотип движений, осанка, поза, что может приводить к формированию мышечных спазмов. Формируется порочный круг: стресс — эмоционально-аффективные расстройства — изменение двигательного стереотипа с избыточным напряжением ряда мышечных групп — боли от напряженных мышц — усиление стресса — усиление эмоционально-аффективных расстройств — усугубление нарушений двигательного стереотипа.
Заболевания суставов и внутренних органов — одна из наиболее частых причин формирования миофасциального болевого синдрома. Практически любая соматическая патология может сопровождаться миофасциальными болевыми синдромами. Болевая импульсация с пораженного висцерального органа или сустава приводит к защитному напряжению соответствующих мышц для иммобилизации сустава или создания мышечного защитного напряжения вокруг больного органа. Так, например, стенокардия или инфаркт миокарда нередко сопровождаются появлением миофасциальных болей в лестничных, малой и большой грудных, подключичной и трапециевидной мышцах, в над-, под- и межлопаточных областях. При заболеваниях желудочно-кишечного тракта (например, язвенной болезни желудка) развивается миофасциальный болевой синдром с вовлечением паравертебральных мышц. Это же касается и патологии почек. Нередкой причиной миофасциальных болевых синдромов, затрагивающих мышцы тазового дна, является гинекологическая патология. При последнем варианте хронические боли локализуются внизу живота, пояснице, области крестца.
Миофасциальные болевые синдромы, сопровождающие висцеральную патологию, меняют картину соответствующей соматической болезни, что может значительно затруднять диагностику. После купирования обострения соматического заболевания вызванные им миофасциальные боли обычно сохраняются в течение длительного времени. Миофасциальный болевой синдром может формироваться на фоне остеохондроза позвоночника, осложняя его течение. В этом случае основную роль в развитии МБС играет измененная поза и неправильный двигательный стереотип, свойственные больным остеохондрозом, а также рефлекторный мышечный спазм. Однако во многих случаях МБС не связан с остеохондрозом позвоночника, а болевой импульс первично исходит из пораженной мышцы.
Факторами, предрасполагающими к развитию МБС, являются нетренированность мышц, гипотиреоз, дефицит ряда микроэлементов и витаминов. Мышечная боль нередко возникает в результате непривычной длительной работы слабых и нетренированных мышц, например, после интенсивных сезонных дачных работ, несистематических занятий спортом.
Миофасциальная боль бывает различной интенсивности, она усиливается при физической нагрузке и охлаждении и уменьшается в тепле. Она может быть локализована в пораженном участке мыщцы или иррадиировать в прилегающую анатомическую область. Боль может сопровождаться ощущением скованности после длительной иммобилизации мышцы. В отличие от неврогенных болевых синдромов, при МБС не выявляют неврологической симптоматики, изменений при электромиографии, а распространение боли не является сегментарным. Иногда при МБС одновременно страдают несколько мышц, а зоны отраженных болей перекрывают друг друга. В результате наблюдается комбинация различных болевых зон, вызванных триггерными точками, расположенными в нескольких мышцах.
Диагноз «миофасциальный болевой синдром» ставится на основании клинического обследования и требует систематизированного подхода, включающего тщательное изучение анамнеза заболевания, целенаправленное выявление триггерных точек и обнаружение сопутствующих соматических, психологических и поведенческих нарушений. При обследовании пациента с мышечной болью необходимо учитывать анамнестические и физикальные данные [7]:
Характерна четкая воспроизводимость боли в зоне отраженных болей при сдавливании или проколе активных триггерных точек. При этом боль ощущается не столько в области триггерной точки, сколько в отдаленных от нее участках, то есть отражается в характерные для данной точки области. Отраженная боль может наблюдаться в покое и при движении. Активный триггер очень чувствителен, препятствует полному растяжению мышцы и несколько ослабляет ее силу. При попытке активного растяжения мышцы боль и в самой мышце, и в зоне отраженных болей резко усиливается. При надавливании на активную триггерную точку пациент нередко бурно реагирует на боль, непроизвольно пытаясь устранить вызвавший боль раздражитель, подпрыгивая на кушетке, что известно под названием «симптом прыжка».
Дифференциальный диагноз миофасциального болевого синдрома проводится с основными патологическими состояниями, сопровождающимися мышечными болями, в первую очередь с ревматической полимиалгией и фибромиалгией.
Ревматическая полимиалгия (РП) — системное воспалительное заболевание, свойственное людям пожилого возраста, при котором поражаются преимущественно околосуставные мягкие ткани — сухожилия, связки, энтезисы. РП сопровождается конституциональными симптомами (лихорадка, слабость, похудание, снижение аппетита), лабораторными признаками системного воспаления — одним из диагностических критериев является ускорение СОЭ.
Фибромиалгия (ФМ) в отличие от МБС характеризуется хроническим течением с вовлечением множественных мышечных групп, распространением на большую часть тела и наличием болезненных при пальпаторном воздействии точек, вызывающих только локальную боль. При миофасциальном болевом синдроме имеется тенденция к большей остроте и специфичности процесса и к вовлечению меньшего количества мышц, а воздействие на триггерные точки вызывает отраженную боль.
Лечение миофасциального болевого синдрома следует начинать с немедикаментозных методов, включающих работу по обучению пациента различным методам мышечной релаксации, коррекции массы тела, правильной организации рабочего места, периодической разгрузке мышц в течение рабочего дня. При имеющихся аномалиях развития желательно начинать их коррекцию с самого раннего детского возраста под наблюдением ортопеда с целью сохранения правильной осанки. Большое значение имеют своевременное лечение заболеваний внутренних органов, позвоночника и суставов.
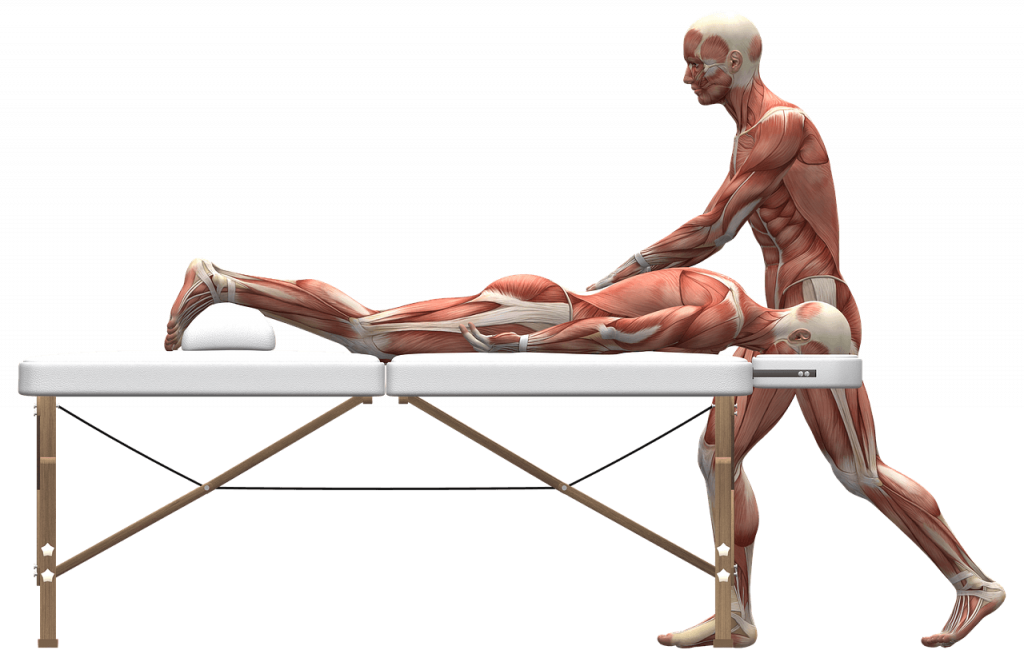
Широко используются нефармакологические методы воздействия, направленные непосредственно на спазмированную мышцу: разминание и точечный массаж болезненных мышечных уплотнений, ишемическая компрессия триггерных точек, тепловые физиопроцедуры, иглорефлексотерапия.
Одним из важнейших методов терапии является лечебная физкультура. Ее желательно начинать как можно раньше, как только исчезнут боли в покое. Комплекс упражнений должен быть подобран индивидуально, нагрузки наращиваются постепенно. Обязательно следует вводить в комплекс упражнений приемы на растяжение мышц. Лечебную физкультуру следует проводить в течение длительного времени без перерывов.
Для купирования острого болевого синдрома применяются как нестероидные противовоспалительные препараты (НПВП) — диклофенак, кетопрофен, напроксен, так и другие анальгетические средства, в том числе простые анальгетики (парацетамол) и синтетические опиоиды (трамадол). Препараты можно назначать как перорально, так и внутримышечно. Длительность курса лечения НПВП при миофасциальных болевых синдромах зависит от тяжести болевого синдрома.
Для более эффективной борьбы с болевым синдромом используются психотропные средства, особенно если имеется стойкий рецидивирующий болевой синдром, сопровождающийся депрессивным состоянием. В этом случае хороший эффект дают антидепрессанты: амитриптилин, флуоксетин. Анальгетический эффект этих препаратов развивается через неделю после начала терапии, для его поддержания необходим достаточно длительный прием этих препаратов — не менее 1,5 месяцев [8, 9].
Прием миорелаксантов помогает разорвать порочный круг боль — мышечный спазм — боль, поэтому назначение этой группы препаратов также показано в комплексной терапии мышечных болевых синдромов. Назначаются Сирдалуд, Мидокалм, Баклофен.
К сожалению, длительное применение НПВП в полных дозах ограничивается большим числом нежелательных явлений: поражение желудочно-кишечного тракта, почек, задержка жидкости, токсические явления со стороны центральной нервной системы, гепатопатия и апластическая анемия [5]. Возможно применение при мышечных болях селективных ингибиторов циклооксигеназы-2: нимесулида, мелоксикама. Однако большинство авторов отмечает, что новые НПВП менее эффективны, чем традиционные.
Одним из методов снижения вероятности развития нежелательных реакций является широкое применение локальных методов терапии болевых синдромов, к которым относится местное применение НПВП-содержащих препаратов [4]. Местные формы НПВП более безопасны по сравнению с таблетированными. Кроме того, использование кремов и гелей позволяет снизить дозу принимаемых перорально и парентерально НПВП [6]. При этом значительно уменьшается поступление препарата в общий кровоток и, следовательно, уменьшается его накопление в органах, чувствительных к отрицательному воздействию НПВП [3]. Местное применение современных мазей, гелей и кремов, содержащих НПВП, обеспечивает достаточно выраженный обезболивающий и противовоспалительный эффект.
Одним из наиболее эффективных местных НПВП является Вольтарен® Эмульгель. Он содержит 1,16% диклофенака диэтиламина в уникальной форме Эмульгель, который состоит из жировых мицелл и водно-спиртового геля. Благодаря водно-спиртовой основе при нанесении на кожу Вольтарен® Эмульгель оказывает охлаждающее действие, а после испарения спирта с поверхности кожи диклофенак концентрируется в жировых мицеллах, что облегчает его трансдермальное проникновение к очагу боли и воспаления. Обеспечивая быструю пенетрацию на глубину до 14 мм (что почти в 2 раза выше, чем при применении мазевых форм, и в 3 раза выше, чем при применении стандартных гелей). При нанесении на область поражения количество адсорбирующегося через кожу диклофенака пропорционально времени контакта и площади, на которую нанесен препарат, что немаловажно при терапии МФС. За счет высокой пенетрации и активности кислой молекулы вещества в очагах воспаления, сопровождающегося ацидозом, диклофенак в форме Эмульгель начинает действовать уже через 10–14 минут после однократного нанесения, обеспечивая не только избавление от болевого синдрома, но и положительные функциональные изменения в воспаленных тканях [6]. После аппликации на поверхность кожи площадью 500 см2 2,5 г Вольтарен® Эмульгеля абсорбция диклофенака в системный кровоток составляет менее 6%, что говорит о его безопасности: максимальная концентрация препарата в крови в 100 раз ниже, чем при пероральном приеме диклофенака.
Количество препарата зависит от размера болезненной зоны и интенсивности боли. Для нанесения на область площадью 400–800 см2 достаточно 2–4 г Вольтарен® Эмульгеля. Оптимальная кратность нанесения Вольтарен® Эмульгеля при миофасциальных болевых синдромах 3–4 раза в сутки.
Нежелательные явления при лечении Вольтарен® Эмульгелем развиваются крайне редко. Изредка возникают местные кожные реакции: кожный зуд, эритема. Все вышеизложенное позволяет широко применять Вольтарен® Эмульгель в комплексном лечении боли при воспалительных и дегенеративных заболеваниях опорно-двигательного аппарата, в том числе миофасциального болевого синдрома. При этом значительно повышается эффективность и безопасность терапии.
Литература
А. А. Годзенко, кандидат медицинских наук, доцент
ГБОУ ДПО РМАПО Минздравсоцразвития России, Москва
Миофасциальный синдром
Что такое миофасциальный синдром?
Миофасциальный болевой синдром (МФБС) – неврологическое нарушение, при котором происходит непроизвольное сокращение мышц, сопровождающееся интенсивной болью. Диагностикой и лечением данного заболевания занимаются невролог и нейрохирург.
Миофасциальный синдром проявляется сильной болью в мышцах, окружающих позвоночник. Болезненные ощущения возникают из-за мышечных спазмов, вызывающихся дисбалансом в поперечно-полосатых миоцитах, например, при травме, остеохондрозе, переохлаждении и др. В результате этого процесса возникают триггерные точки – чрезвычайно раздраженные участки скелетных мышц. Такие уплотнения имеют небольшие размеры – около 1-3 мм, однако спазм способен расширяться, образуя большие области сверхчувствительности.
Так как 45% человеческого организма состоит именно из мышечных волокон, триггерные точки могут возникать практически по всему телу. Чаще всего они образуются в трапециевидной мышце, квадратной мышце поясницы, подлопаточной, грушевидной и подостной мышцах. При нажатии на точку-провокатор патологической импульсации человек чувствует ярко выраженную боль, которая может проявляться как в самом уплотнении, так и в отдаленных зонах отраженной боли.
Миофасциальный синдром требует обязательного медицинского вмешательства. При отсутствии лечения симптомы способны нарастать, значительно снижая качество жизни человека.
Симптомы миофасциального синдрома
Выделяют 3 основные стадии развития миофасциального болевого синдрома с присущими им характерными симптомами:
Наиболее частая проблема, с которой сталкиваются пациенты с МФБС – это ограничение амплитуды движения тела из-за интенсивных болевых ощущений при сжатии мышц. При осмотре хорошо просматривается несимметричность мышц и наличие уплотненных болезненных участков. Нередко возникают отраженные боли – болезненные ощущения, находящиеся в местах, отдаленных от настоящего источника поражения.
Боль при МФБС может носить ноющий или схваткообразный характер. Интенсивность резко усиливается при поворотах корпусом, движении конечностями. На поздних стадиях синдрома болезненность приобретает хронический характер.
Помимо болевого синдрома патология может сопровождаться различными вегетативными дисфункциями:
Причины миофасциального синдрома
Миофасциальный синдром возникает в ответ на сочетание предрасполагающих и провоцирующих факторов.
Прежде всего, к патологии приводит нарушение движений тела, при которых происходит перенапряжение различных мышечных волокон. Так, к МФБС могут привести нарушения осанки и походки: сколиоз, кифоз, лордоз, синдром короткой ноги, плоскостопие и т.д. Провоцировать развитие нарушения могут физиологические особенности человека, например, укороченные плечи при удлиненном туловище, асимметричность таза, укороченные конечности. Также патология часто сопровождает остеохондроз, межпозвонковые грыжи и другие заболевания позвоночника.
Миофасциальный синдром может быть спровоцирован длительным нахождением в вынужденной позе (например, по роду своей работы), а также постоянными физическими нагрузками (например, при занятии профессиональным спортом).
Дать толчок к развитию болевого синдрома могут следующие факторы-провокаторы:
Получить консультацию
Почему «СМ-Клиника»?
Диагностика миофасциального синдрома
Диагноз «миофасциальный болевой синдром» устанавливает врач-невролог или нейрохирург на основании жалоб пациента, личного осмотра и аппаратных методов диагностики.
На первичном приеме врач опрашивает пациента о симптомах, их длительности, локализации и интенсивности боли. Также специалист выявляет наличие предрасполагающих факторов (заболеваний позвоночника в анамнезе, сидячей работы, чрезмерных нагрузок и др.). После беседы невролог переходит к осмотру пациента. Методом пальпации специалист определяет местонахождение активных триггеров, оценивает осанку, амплитуду движений различных частей тела. Большое внимание уделяется оценке нервов, проверке рефлексов, выявлению онемения и покалывания конечностей.
При необходимости пациенту могут назначаться инструментальные исследования:
По результатам комплексной диагностики врач подбирает наиболее подходящее в конкретном случае лечение.
Мнение эксперта
Неврологи предупреждают, если вас неоднократно беспокоит «странная» боль в теле, причина которой неизвестна, стоит как можно раньше обратиться к специалисту. Только детальное обследование с исключением похожих заболеваний позволит установить правильный диагноз миофасциального болевого синдрома. Эта патология требует специфического базового лечения, которое способно полностью нормализовать общее состояние.
Методы лечения
Первостепенная задача при лечении миофасциального синдрома состоит в исключении факторов, провоцирующих данную патологию. В ряде случаев терапия требует от пациента серьезных перемен в жизни: смена сидячей работы, отказ от профессионального спорта, ведение здорового образа жизни и др. Как только факторы-провокаторы заболевания будут устранены, пациенту проводится необходимое лечение.
В зависимости от стадии течения МФБС могут применяться как консервативные, так и оперативные методы устранения патологии.
Консервативное лечение
Консервативное лечение миофасциального синдрома включает в себя 4 основных направления: медикаментозная терапия, иглорефлексотерапия, физиотерапия и мануальная терапия.
Оперативное лечение
Самым быстрым и эффективным методом избавления от миофасциального синдрома на длительное время является высокочастотная денервация.
Данная операция представляет собой малоинвазивное хирургическое вмешательство, цель которого – «отключить» нервы пораженного участка мышечных волокон, несущие болевую информацию к головному мозгу. Для этого врач местно обезболивает мышечный участок, после чего вводит специальные иглы с электродами. Под воздействием электрического тока малой частоты нервные окончания на месте воспаленного участка разрушаются, и боль проходит.
Эффект от оперативного воздействия длится около года. За это время пациенту нет необходимости принимать лекарственные препараты и проходить длительное лечение.