Миокарда нижней стенки что это
Особенности острого инфаркта миокарда и его симптомы
Острый инфаркт миокарда – омертвение участка сердечной мышцы, вызванное расстройством кровообращения. Инфаркт является одной из главных причин инвалидности и смертности среди взрослого населения.
Причины и механизмы сосудистой несостоятельности сердца
Инфаркт можно считать острой формой ишемической болезни сердца либо ее осложнением.
Особенности работы сердца – постоянные сокращения миокарда – обусловливают очень высокий уровень обменных процессов в его клетках, большое потребление кислорода и питательных веществ. Такой режим деятельности требует бесперебойного притока высокооксигенированной (богатой кислородом) крови, что обеспечивается разветвленной сетью сердечных сосудов, начинающихся от аорты в виде коронарных (венечных) артерий.
Обратной стороной эффективности сердечной мышцы является ее высокая чувствительность к кислородному голоданию. При нарушении питания в миокарде развиваются патологические явления, очень быстро принимающие необратимый характер.
Если недостаток притока крови не носит критический характер, возникает обратимая ишемия (малокровие) участка сердечной мышцы, что проявляется стенокардитическими болями за грудиной. При полном прекращении поступления крови к определенному участку развивается каскад патологических процессов – идет накопление токсических продуктов обмена, которые не выводятся, переход на анаэробный (бескислородный) режим работы с использованием внутренних энергетических запасов клеток.
Собственные запасы энергоносителей (глюкозы и АТФ) очень быстро (примерно за 20 минут) истощаются, и обескровленный участок сердечной мышцы погибает. Это и есть инфаркт миокарда – некроз, размеры которого зависят от уровня перекрытия сосуда (крупной или мелкой ветви), скорости наступления ишемии (при постепенном прекращении подачи крови возможна частичная адаптация), возраста пациента и многих других факторов. Например, острый трансмуральный инфаркт миокарда (с некрозом все толщи сердечной мышцы), имеющий очень тяжелое течение, развивается при окклюзии (перекрытии) крупной ветви коронарного сосуда.
Предрасполагающие факторы развития инфаркта
Некоторые заболевания и патологические состояния являются факторами повышенного риска в плане развития острой ишемии миокарда. К ним относятся:
Классификация ишемического повреждения миокарда
Существуют различные критерии классификации инфаркта. Некоторые из них:
В развитии патологического процесса выделяются несколько периодов, каждый из который имеет свою продолжительность и симптомы.
Предынфарктный период может длиться от нескольких минут до месяцев. Для него характерно учащение приступов стенокардии и усиление их интенсивности.
Болевой, или ангинозный вариант, является типичным (около 90% всех случаев). Характеризуется болью за грудиной высокой интенсивности жгучего или давящего характера, которая может иррадиировать (отдавать) в левые конечности, челюсть, шею. Может появиться страх смерти, потливость, побледнение или покраснение кожи лица, одышка. Выраженность боли зависит от величины зоны поражения – крупноочаговый инфаркт вызывает более тяжелые симптомы, чем мелкоочаговый. Боль не купируется приемом нитроглицерина.
Атипичные варианты могут протекать по астматическому типу (иметь симптомы приступа бронхиальной астмы), абдоминальному (с симптомами острого живота), аритмическому (в виде приступа сердечной аритмии), церебральному (с нарушением сознания, головокружением, параличами, расстройством зрения).
Острый период длится около 10 дней. Зона некроза окончательно оформляется и отграничивается, начинается всасывание продуктов распада и формирование рубца. Болевой синдром исчезает или уменьшается. Возможно повышение температуры, явления гипотензии и сердечной недостаточности.
Подострый период (около двух месяцев) – стадия формирования и уплотнения рубца. Болевой синдром отсутствует, состояние постепенно улучшается. Самочувствие в данном периоде во многом определяется характером и объемом изменений, произошедших в сердечной мышце.
Осложнения инфаркта миокарда
Острая ишемия миокарда, сама по себе являясь тяжелым состоянием, может еще более утяжеляться присоединением осложнений.
Наиболее частые осложнения:
В диагностике инфаркта имеют значение данные анамнеза (обстоятельства течения заболевания и предшествующей жизни, выясняемые при опросе больного и его родственников), лабораторных и инструментальных методов исследования.
Выясняются имевшиеся в прошлом приступы болей за грудиной различной частоты и интенсивности, факторы риска (курение, стрессы, хронические болезни). При осмотре возможно выявление избыточного веса, косвенных признаков повышенного давления (капиллярная сеть на лице) и др. Загрудинная боль, длящаяся более 20 минут, считается одним из диагностических критериев инфаркта.
Лабораторные методы исследования при инфаркте выявляют следующие изменения:
Инструментальные методики исследования
Лечение инфаркта миокарда
Неотложная помощь (проводится непосредственно во время болевого приступа и далее в специализированной клинике):
Прогноз при инфаркте всегда серьезный и зависит от объема пораженного миокарда, локализации некротического очага (например, при вовлечении в зону повреждения проводящей системы сердца прогноз ухудшается), возраста пациента, сопутствующих заболеваний, своевременности лечения, наличия осложнений и др. Высок процент остаточных явлений и возникновения инвалидности.
После прохождения острого периода пациентам показана реабилитация с постепенным повышением уровня нагрузок. В дальнейшем необходимо врачебное наблюдение, профилактический прием антиангинальных препаратов.
Профилактикой инфаркта служит отказ от вредных привычек, борьба с избыточным весом, рациональный режим питания, труда и отдыха, своевременное лечение при появлении стенокардитических болей.
Миокардит
Миокардит — совокупность морфологических изменений тканей сердечной мышцы воспалительного характера. Протекает болезнь в острой и хронической форме и является чаще следствием инфекционных заболеваний, реже — неинфекционных. Отличается значительной вариабельностью клинических проявлений, выраженность которых во многом зависит от степени поражения миокарда, локализации патологического очага, особенностей протекания воспалительного процесса.
«Клиника АВС» — многопрофильный медицинский центр, который оказывает специализированную помощь пациентам с заболеваниями сердца. Здесь работает опытный медицинский персонал, врачи высшей категории, кандидаты медицинских наук. Клиника оснащена современным высокоинформативным диагностическим оборудованием, что в комплексе позволяет поставить точный диагноз в кратчайшие сроки и оказать грамотную медицинскую помощь независимо от сложности и стадии развития заболевания.
Общие сведения
Миокардит сердца развивается в разном возрасте (но чаще в 30-40 лет). Часто протекает под видом инфекционного процесса, которым был вызван, поэтому может оставаться незамеченным длительное время. В дальнейшем возможны рецидивы заболевания, развитие тяжелой острой симптоматики и серьезных осложнений.
Воспаление миокарда сопровождается повреждением кардиомиоцитов, в результате воздействия инфекционного или другого кардиотоксического агента. Помимо этого в воспалительный процесс могут быть вовлечены клетки соединительнотканной структуры, проводящей системы и пр.
Причины миокардита
Классификация миокардитов
По нозологической принадлежности миокардиты классифицируется на:
Симптомы миокардита
Степень поражения сердечной мышцы, локализация воспалительного очага, наличие распространения на перикард — во многом определяют клиническую картину. Симптомы миокардита заключаются в недостаточной сократительной способности сердечной мышцы и нарушениях ритма сердца.
Миокардит сердца может иметь слабовыраженные симптомы, протекать скрыто или остро. Чаще пациенты жалуются на боли в сердце, ощущение нехватки воздуха, повышенную потливость, быструю утомляемость. Внешние признаки: бледность эпидермиса с синим оттенком, увеличение вен шеи, отечность.
В результате обследования выявляется артериальная гипотония, увеличение сердца, нарушение пульса, кровоснабжения органов, внутрисердечной проводимости, аритмия, систолический шум на верхушке сердца, приглушенность I тона.
Осложнения миокардита
Следствием воспаления становится разрастание соединительной ткани, развитие кардиосклероза. При тяжелой форме развивается сердечная недостаточность (ухудшается доставка крови к тканям). Возможно развитие тромбоэмболии, приводящей к инсульту, инфаркту. Патология может стать причиной внезапного летального исхода.
Диагностика миокардита
Симптоматика неспецифична, что усложняет постановку диагноза. Врачи собирают анамнез, а также изучают данные лабораторных и инструментальных исследований.
Для постановки диагноза могут понадобиться данные следующих показателей/анализов:
Лечение миокардита
Терапия зависит от первопричины и стадии болезни. При легкой форме рекомендуется снижение двигательной активности, коррекция рациона (ограничение соли, воды, увеличение потребления витаминизированных, белковых продуктов).
В более тяжелых состояниях необходим постельный режим. Фармакотерапия может включать:
Лечение миокардита также может включать установку кардиостимулятора, трансплантацию сердца.
Прогноз при миокардите
При латентном и малосимптомном протекании патологии возможно самоизлечение. Если клиническая картина выражена, прогноз ухудшается: выздоровление наблюдается в половине случаев, в остальных — развивается дилатационная кардиомиопатия. Сердечная аритмия может спровоцировать летальный исход. В клинической практике имеются случаи тяжелого протекания патологии с быстрым прогрессированием сердечной недостаточности и внезапной смертью.
Профилактика миокардита
Специфической профилактики не существует. Но рекомендуется соблюдать ряд мер, которые помогут предупредить развитие патологии: своевременно и полностью лечить инфекционные заболевания, избегать укусов клещей, соблюдать правила личной гигиены, не пропускать плановую вакцинацию, вести ЗОЖ, периодически проходить профилактическое обследование у кардиолога.
Миокардит имеет в каждом случае разные симптомы и лечение у взрослых. В «Клинике АВС» высококвалифицированные кардиологи, ангиохирурги, флебологи и другие специалисты окажут полный спектр медицинской помощи кардиохирургического профиля.
Миокарда нижней стенки что это
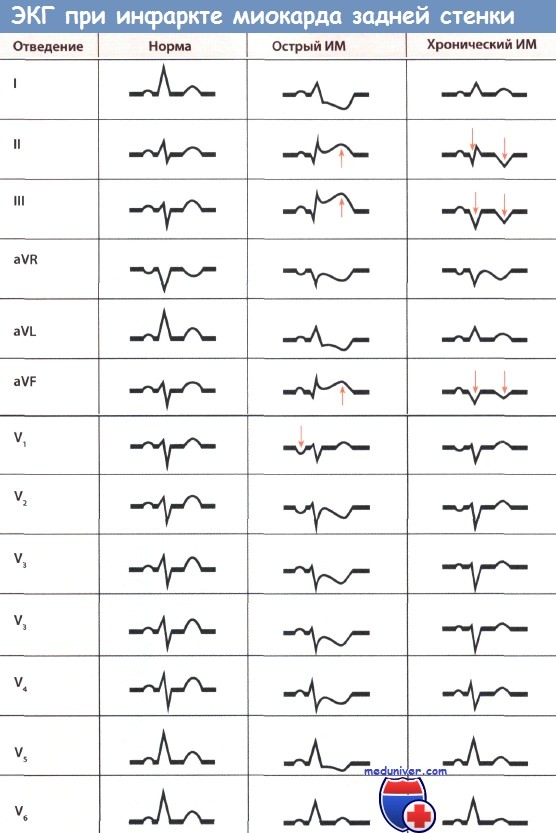
• Инфаркт миокарда (ИМ) задней стенки происходит вследствие окклюзии правой коронарной артерии или огибающей ветви левой коронарной артерии.
• Изменения ЭКГ при инфаркте миокарда (ИМ) задней локализации, в отличие от ИМ передней локализации, проявляются в основном в отведениях от конечностей.
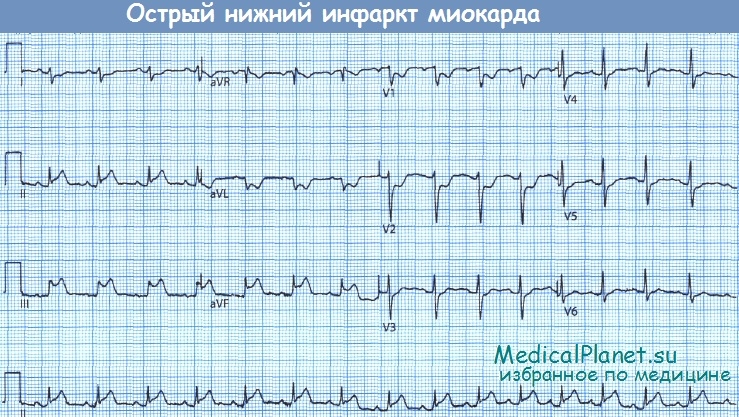
• При остром ИМ задней локализации регистрируется подъем сегмента ST и высокий положительный зубец Т (монофазная деформация сегмента ST) в отведениях II, III и aVF, особенно в отведении III. Часто уже при «свежем» ИМ регистрируется большой зубец Q.
• При «старом» инфаркте миокарда (ИМ) задней локализации в отведениях II, III и aVF уже нет подъема сегмента ST и положительного зубца Т. В отведении III регистрируется большой зубец Q и, кроме того, остроконечный отрицательный зубец Т и депрессия сегмента ST.
• Результат анализа крови на сывороточные маркеры некроза миокарда (активность креатинкиназы и ее МВ-фракции, концентрация тропонина I или Т) при остром ИМ (ИМпST) задней стенки положительный.
При инфаркте миокарда (ИМ) задней стенки некроз, если быть точнее, локализуется не в задней, а в диафрагмальной стенке, т.е. в нижней стенке сердца. Однако на сегодняшний день в Германии принято говорить об инфаркте задней локализации, хотя его правильнее называть нижним, или диафрагмальным, инфарктом.
Причиной инфаркта миокарда (ИМ) задней локализации бывает окклюзия правой коронарной артерии или ее ветви либо левой огибающей ветви левой коронарной артерии. Эти две артерии и их небольшие ветви снабжают кровью диафрагмальную стенку сердца.
К ЭКГ-признакам инфаркта миокарда (ИМ) задней стенки, в отличие от ИМ передней локализации, относятся следующие.
При инфаркте миокарда (ИМ) задней локализации ЭКГ-изменения регистрируются в основном только в отведениях от конечностей, в частности в отведениях II, III и aVF. Причина этого состоит в том, что диафрагмальная стенка сердца, которая поражена инфарктом, расположена внизу и поэтому связанные с ней изменения электрической активности сердца регистрируются, прежде всего, в отведениях от конечностей.
В грудных отведениях (V1-V6) признаки инфаркта миокарда (ИМ) при локализации его в задней стенке обычно не видны, за исключением случаев, когда инфаркт распространяется также на переднюю, а точнее, на боковую стенку.
Важнейшим ЭКГ-признаком острого, или «свежего», инфаркт миокарда (ИМ) задней локализации, как и инфаркте миокарда (ИМ) передней локализации, является изменение сегмента ST. Так, в отведениях II, III и aVF регистрируются подъем сегмента ST и высокий положительный зубец Т (монофазная деформация), при этом граница между сегментом ST и зубцом Т отсутствует (прямой признак ИМ). Возможно появление также асфиксического зубца Т.
Наиболее выраженные изменения при инфаркте миокарда (ИМ) задней локализации регистрируются в отведении III. Чем значительнее подъем сегмента ST, тем меньше времени прошло от начала ИМ. При интерпретации ЭКГ следует знать, что изменения ЭКГ и, прежде всего, подъем сегмента ST обычно выражены не столь отчетливо, как при ИМ передней локализации. Причина этого кроется в том, что ИМ диафрагмальной стенки сердца, хотя и охватывается отведениями II, III и aVF, отстоит от них сравнительно далеко.
С другой стороны, большой зубец Q, т.е. глубокий и уширенный, в указанных отведениях часто отчетливо регистрируется уже в острой стадии. Отрицательный зубец Т с депрессией сегмента ST или без нее в острой стадии отсутствует. Зубец R часто маленький, но может иметь и нормальную амплитуду.
В грудных отведениях при инфаркте миокарда (ИМ) задней локализации как в острой, так и в хронической стадии (т.е. при «старом» ИМ) изменения в основном отсутствуют. Но если в этих отведениях появился подъем сегмента ST и положительный зубец Т в виде монофазной деформации, например в отведениях V5 и V6, то можно предположить, что инфаркт распространился с диафрагмальной стенки на переднюю, точнее, боковую стенку.
Часто в острой стадии инфаркта миокарда (ИМ) задней локализации на ЭКГ можно видеть косвенные признаки ИМ, а именно депрессию ST и отрицательный зубец Т в отведениях V1-V4, регистрирующих электрическую активность противоположной стенки. При ИМ передней стенки косвенные признаки ИМ выражены не в такой степени.
При «старом» инфаркте задней стенки в отведениях II, III и aVF, прежде всего, в отведении III подъем сегмента ST и положительный зубец Т уже не регистрируются, однако на ЭКГ в этих отведениях обязательно имеется глубокий и уширенный зубец Q (некротический зубец Q). Регистрируются также глубокий остроконечный зубец Т (коронарный зубец Т) и депрессия сегмента ST.
Указанные изменения, прежде всего, глубокий остроконечный отрицательный зубец Т, наиболее отчетливо видны в отведении III и по мере клинического улучшения постепенно сглаживаются. Чем больше глубина зубца Т в отведениях II, III и aVF, тем меньше прошло времени после начала ИМ задней стенки (ранняя фаза II стадии). Так, зубец Т при «старом» ИМ задней стенки (III стадия) снова положительный, при этом зубец Q еще большой, зубец R вначале бывает маленьким. Зубец R в течение нескольких месяцев после начала ИМ может снова стать большим.
При инфаркте миокарда (ИМ) задней локализации наряду с желудочковыми нарушениями ритма сердца, в отличие от инфаркта миокарда (ИМ) передней локализации, относительно часто появляется брадиаритмия (АВ-блокада II и III степени).
В отведениях, расположенных диаметрально противоположно в той же (фронтальной) плоскости (I и aVL), можно видеть реципрокные изменения. 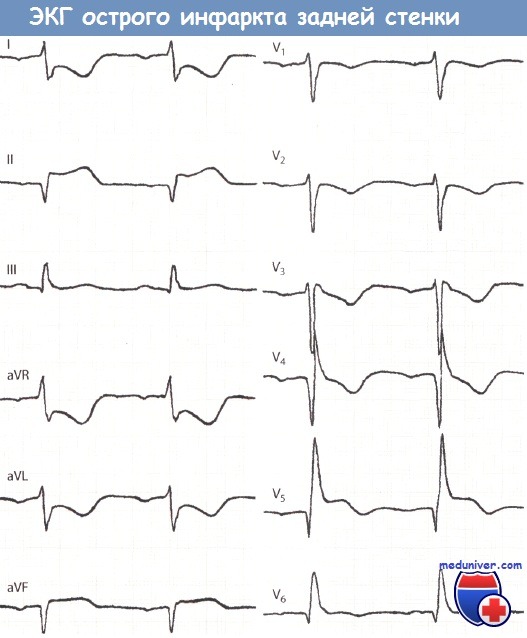
Острый инфаркт миокарда (ИМ) задней локализации. Значительный подъем сегмента ST и положительный зубец Т, прежде всего, в отведениях II, III и aVF являются признаками ИМ задней стенки (прямые признаки ИМ).
Отчетливая депрессия сегмента ST и отрицательный зубец Т в отведениях I, aVL и V2 являются косвенными признаками инфаркта миокарда (ИМ) задней стенки. 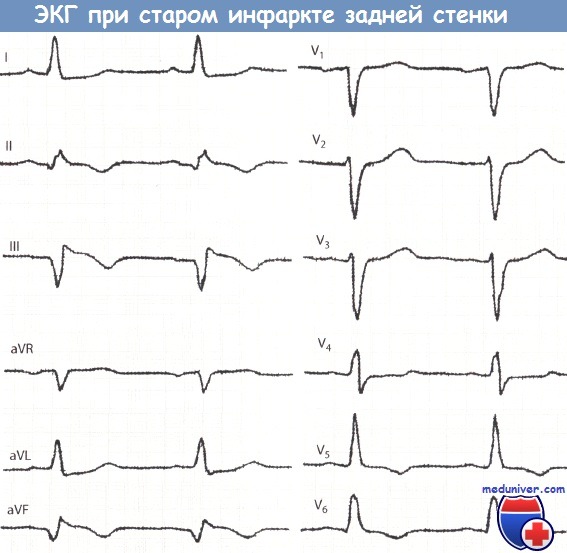
Уширенный глубокий зубец Q и отрицательный зубец Т в отведениях III и aVF, а также маленький зубец Q, но отрицательный зубец Т во II отведении являются признаками ИМ задней стенки.
Появление при этом отрицательного зубца Т в отведениях V5 и V6 указывает на ишемию переднебоковой стенки.
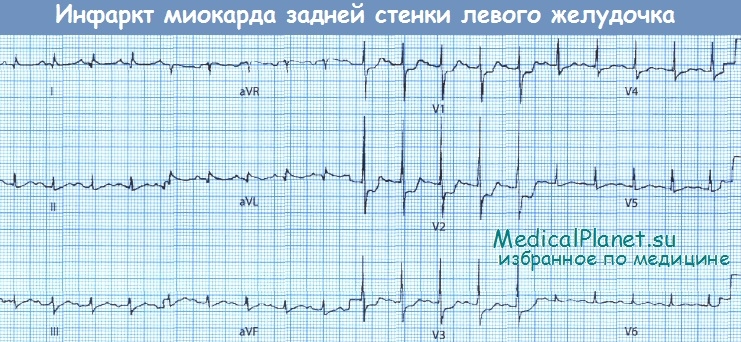
ЭКГ при инфаркте миокарда истинной задней стенки
Описанные выше изменения ЭКГ наблюдаются, как уже говорилось, при так называемом ИМ задней локализации, т.е. по существу при нижнем инфаркте. Однако если инфаркт локализуется действительно в задней стенке, то говорят о собственно заднем ИМ. Результирующий вектор ЭДС ЛЖ направлен слева и снизу вверх и вперед. На ЭКГ отмечается своеобразная картина: высокий зубец R в отведениях V1 и V2, депрессия сегмента ST и отрицательный или положительный зубец Т.
Особенности ЭКГ при инфаркте миокарда задней (нижней) стенки:
• Окклюзия правой коронарной артерии или огибающей ветви левой коронарной артерии
• Некроз миокарда нижней стенки
• В острой стадии: подъем сегмента ST и положительный зубец Т в отведениях II, III и aVF
• В хронической стадии: глубокий отрицательный зубец Т и большой зубец Q
• Положительный результат анализа крови на креатинкиназу и тропонины
Учебное видео ЭКГ при инфаркте миокарда
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Что такое миокардит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Колесниченко Ирины Вячеславовны, кардиолога со стажем в 24 года.
Определение болезни. Причины заболевания
Миокардит — это острый или хронический воспалительный процесс в миокарде (мышечной ткани сердца), приводящий к его повреждению.
Признаки миокардита: одышка, боли в грудной клетке, отёки, нарушения ритмичной работы сердца.
К развитию миокардита могут приводить как инфекционные, так и неинфекционные причины.
Инфекционные причины миокардита
Неинфекционные причины
В группу риска развития миокардита попадают люди, злоупотребляющие алкоголем, наркотиками, болеющие сахарным диабетом, так как у них снижен иммунитет. Поскольку миокардит, как правило, является результатом инфекционных заболеваний, чаще вирусных, то профилактика состоит в предотвращении этих болезней.
Симптомы миокардита
Выраженность клинических проявлений миокардита варьирует от изменений, заметных только при обследовании инструментальными методами (электрокардиографией, трансторакальной эхокардиографией, магнито-резонансной томографией) и не сопровождающихся жалобами, до быстро развивающегося кардиогенного шока и внезапной смерти.
Кардиогенный шок — это резкое снижение сократительной способности миокарда, приводящее к нарушению кровоснабжения всех органов и тканей.
Клиническая картина при миокардите может сопровождаться болью в грудной клетке, как при инфаркте миокарда.
Временные изменения на ЭКГ, указывающие на вовлечение миокарда, часто встречаются при вирусных инфекциях. При этом в большинстве случаев симптомы заболевания отсутствуют.
Распространённые симптомы миокардита
Заподозрить миокардит следует в тех случаях, когда после перенесённой вирусной инфекции пациент не выздоравливает полностью:
Патогенез миокардита
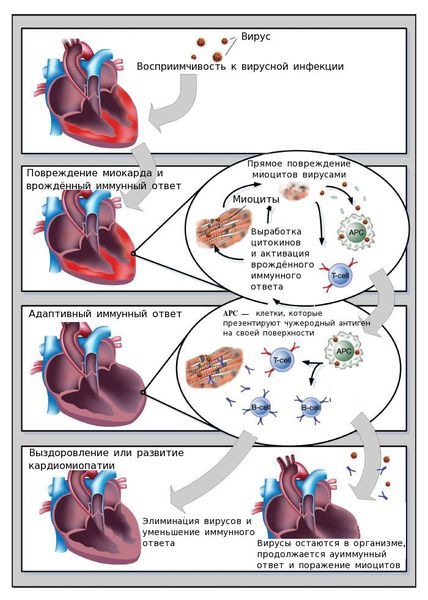
Ключевую роль в развитии активного миокардита играет вирусная инфекция.
Фазы развития миокардита:
В зависимости от особенностей защитных механизмов организма и характеристик возбудителя, возможно преобладание той или иной фазы развития заболевания.
Нормальная иммунная реактивность способствует устранению вируса и обеспечивает заживление повреждённого миокарда. Однако иммунные нарушения могут приводить дисбалансу: организму либо не удаётся устранить вирус, либо создаются благоприятные условия для длительного пребывания клеток иммунной системы в сердечной мышце. Клетки иммунной системы выделают белки-цитокины, которые разрушают кардиомиоциты.
В механизме развития вирусных миокардитов выделяют ключевые факторы: непосредственное повреждающее действие вирусов, которое приводит к появлению острых и хронических аутоиммунных реакций, и последующее ремоделирование сердца.
Нарушение кровообращения при вирусном миокардите проходит три фазы:
Первая фаза — гипердинамическая. Развивается в течение 1-3 суток после инфицирования. Во время этой фазы повышается сократительная способность миокарда, увеличивается объём крови, которое сердце прокачивает в минуту (минутный объём), так как повышается активность симпатического отдела вегетативной нервной системы. Также в этой фазе развивается диастолическая дисфункция сердечной мышцы — нарушение расслабления миокарда. Отмечается небольшое повреждение кардиомиоцитов в результате воздействия вирусов и медиаторов иммунной системы. Выраженных патологических изменений сердечных клеток ещё нет.
Вторая фаза — депрессивная. Отмечается между 4-ми и 7-ми сутками после инфицирования. Во время этой фазы прогрессирует снижение сократительной способности, минутного объёма сердца и нарушение расслабления миокарда. На 5-е сутки развивается дилятация (расширение) левого желудочка. На 7-е сутки может возникнуть кардиогенный шок и тяжёлые проявления венозного застоя. В этой фазе вирус продолжает повреждать кардиомиоциты, также наблюдается активное поражение кардиомиоцитов цитокинами. Развивается отёк, миокард пропитывается клетками воспаления, что приводит к нарастанию диастолической дисфункции левого желудочка (нарушению его расслабления).
Классификация и стадии развития миокардита
Согласно данным, полученным при прижизненной и посмертной биопсии миокарда, выделяют следующие формы миокардита:
Выраженность воспаления может быть слабой, умеренной и тяжёлой, что определяется степенью пропитывания миокарда клетками иммунной системы.
По распространённости воспаления выделяют ограниченную, сливающуюся и диффузную формы миокардита. При диффузных формах сравнительно рано увеличиваются размеры сердца, его функция также не снижается.
Единая классификация миокардитов пока отсутствует. Основываясь на морфологической картине заболевания, все миокардиты, согласно Далласским критериям (в модификации 1997 г.), можно разделить на:
Согласно этой классификации, выделяют следующие типы миокардитов:
Отдельно выделяют ещё два вида миокардита:
Осложнения миокардита
Нарушения ритма и проводимости. При миокардитах могут возникать нарушения ритма и проводимости (наджелудочковая и желудочковая тахикардия, фибрилляция предсердий, экстрасистолия, АВ-блокады и др.), некоторые из которых, например полная атриовентрикулярная блокада, опасны для жизни. Кроме лечения выявленной аритмии, нужно определить, вызвана ли она воспалением миокарда, недостатком кислорода, побочным действием препаратов или сочетанием этих факторов. Независимо от причины аритмии, зачастую для предотвращения дальнейшего ухудшения состояния больного необходимо лечебное вмешательство.
Кардиомиопатия и сердечная недостаточность. Если по данным эхокардиографии наблюдается расширение левого желудочка и других камер сердца со снижением его систолической функции, то это свидетельствует о развитии дилятационной кардиомиопатии (заболевания миокарда с растяжением полостей сердца) с сердечной недостаточностью. При рестриктивной кардиомиопатии (заболевание миокарда с ригидностью стенок желудочков) отмечаются симптомы сердечной недостаточности. При этом, по данным эхокардиографии:
Прогноз заболевания зависит от того, разовьётся ли при миокардите кардиомиопатия или сердце полностью восстановится.
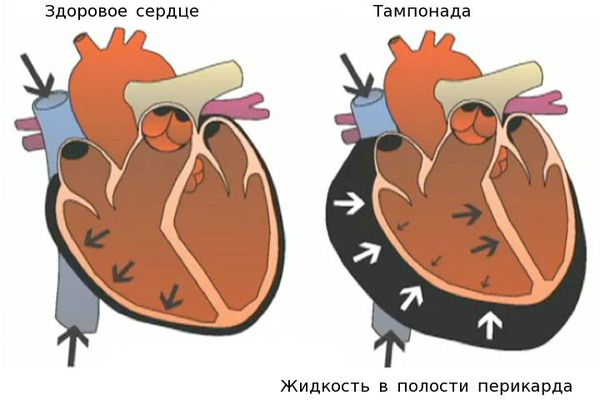
Гнойный перикардит и тампонада сердца — грозные осложнения миокардита. При дыхании возникают острые боли в грудной клетке. Сократительная функция сердца падает, так как оно зажато в тисках воспалённого перикарда, в полости которого может скопиться большое количество выпота. Требуется дренирование полости перикарда. Перикард — это тонкий, но плотный мешок, в котором находится сердце. Перикард отгораживает сердце от других органов грудной клетки.
Тромбоэмболические осложнения. При выраженном снижении функции миокарда увеличивается риск образования внутрисердечных тромбов. При этом возможно попадание тромбов в сосуды головного мозга или лёгких и их закупорка. Учитывая такой риск, для предотвращения тромбообразования применяют антикоагулянты, разжижающие кровь.
Диагностика миокардита
Диагностика миокардита, в первую очередь, основывается на оценке жалоб и симптомов, обнаруженных при объективном обследовании больного. Необходимо опросить пациента и установить связь с перенесённой инфекцией, действием токсинов или лекарственных препаратов. Также следует выявить у пациента заболевания, которые могут быть причиной миокардита: сахарный диабет, системную красную волчанку, воспалительные заболевания кишечника и др.
Пациентов могут беспокоить:
Однако жалоб при миокардите может и не быть. Тяжёлые миокардиты по клинической симптоматике часто напоминают инфаркт миокарда. При тяжёлом течении внезапно развивается обморочное состояние, вызванное нарушением кровообращения.
При объективном обследовании наблюдается повышение температуры выше 38 °С, расширение границ сердца и нарушения ритма. При тяжёлом течении миокардита и развитии сердечной недостаточности снижается артериальное давление вплоть до кардиогенного шока и возникают отёки на ногах.
Такие клинические признаки, как сыпь, повышение температуры тела более 38 ºС и эозинофилия (рост уровня эозинофилов в крови) в сочетании с недавно начатым приёмом лекарственных средств характерны для гиперчувствительного миокардита. Заболевание может приводить к внезапной смерти, развитию быстро прогрессирующей сердечной недостаточности или хроническому течению с развитием дилятационной кардиомиопатии.
При гибели миоцитов при миокардите в периферической крови повышаются специфические маркеры повреждения миокарда — тропонин Т и I.
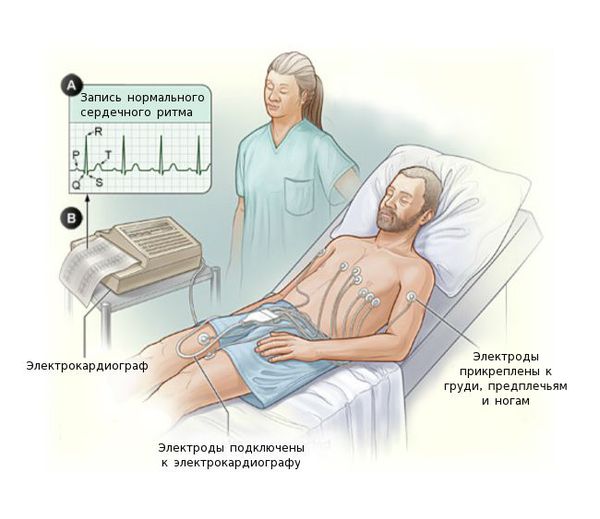
Электрокардиография (ЭКГ) поможет отличить миокардит от инфаркта. Также на ЭКГ выявляются различные нарушения ритма и проводимости сердца: желудочковая экстрасистолия, пароксизмальная желудочковая тахикардия, фибрилляция предсердий, АВ-блокада II-III степени вплоть до поперечной блокады.
К неинвазивным методам диагностики миокардита, основанным на визуализации сердца, относят:
Для начального обследования всех больных с предполагаемым миокардитом используется ЭХО-КГ. На обследовании выявляется:
ЭХО-КГ эффективна для оценки ответной реакции на лечение миокардита.
Радиоизотопная визуализация используется для оценки омертвения сердечной мышцы.
Для подтверждения диагноза миокардита «золотым стандартом» в настоящее время считается проведение эндомиокардиальной биопсии (ЭМБ) под МРТ.
Показания к ЭМБ:
Лечение миокардита
Лечение миокардитов зависит от причины воспаления в сердечной мышце. Терапевтические мероприятия направлены на уменьшение воспаления, коррекцию нарушений кровообращения и возникших осложнений.
Лечение бактериального и вирусного миокардитов включает:
При лечении некротизирующего эозинофильного, гигантоклеточного и гиперчувствительного миокардитов обязательно используется иммуносупрессивная терапия, направленная на подавление избыточной реакции иммунной системы. Раннее распознавание гиперчувствительного миокардита позволяет своевременно отменить лекарственные средства, которые стали его причиной, и применить высокие дозы глюкокортикостероидов.
Препараты, которые не следует применять при лечении моикардитов
При вирусных миокардитах необходимо отказаться от необоснованного применения нестероидных противовоспалительных средств (НПВС), так как они способствуют задержке жидкости, что может приводить к развитию сердечной недостаточности.
Прогноз. Профилактика
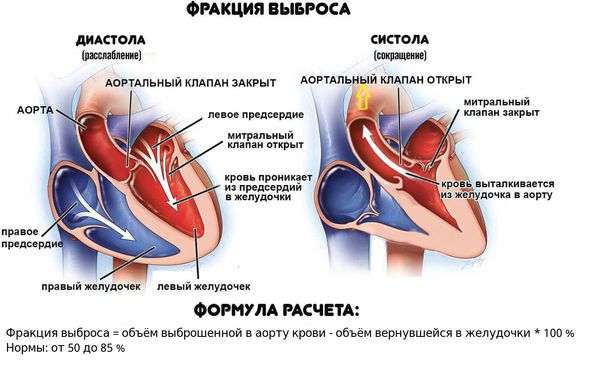
Если даже заболевание проявляется сердечной недостаточностью, у больных нередко отмечается лишь слабовыраженное нарушение функции желудочков сердца (фракция выброса левого желудочка от 40 до 50 %), а улучшение происходит в течение недель или месяцев.
У небольшого числа больных с выраженным нарушением функции левого желудочка заболевание проявляется кардиогенным шоком, при котором нужна механическая поддержка кровообращения. При этом может потребоваться либо достаточно кратковременная поддержка, либо более длительная, продолжающаяся до восстановления функции левого желудочка или трансплантации сердца.
Обморочные состояния, блокада ножек пучка Гиса или снижение фракции выброса левого желудочка менее 40 % можно считать прогностическими показателями смерти или трансплантации сердца. Выраженные симптомы сердечной недостаточности также являются факторами неблагоприятного прогноза.
При вирусных миокардитах в 40-60 % случаев возможно спонтанное восстановление функции миокарда, при этом прогноз благоприятен. Если функции сердечной мышцы не восстанавливаются, то прогноз хуже. В настоящее время отсутствуют надёжные методы, которые позволяли бы прогнозировать спонтанное восстановление функции миокарда. Однако уменьшение числа миоцитов вследствие апоптоза (программируемой гибели клеток) приводит к прогрессированию дисфункции миокарда, так как при этом ограничивается восстановление сердечной мышцы.
Профилактика миокардитов
Важно помнить, что лечение при миокардите назначает врач-кардиолог, самолечение опасно и недопустимо.