Миотомия что это такое
Миотомия
Миотомия – разрез или хирургическое разделение мышцы. Цель операции – устранить или ослабить функцию мышцы.
Это вмешательство (отдельно или в сочетании с другими видами операций) применяется в различных областях медицины: в травматологии и ортопедии, кардиохирургии, абдоминальной хирургии, проктологии, онкологии, урологии, офтальмологии, пластической хирургии.
Миотомия может быть полной (когда пересекаются все волокна определенной мышцы) или частичной (пересекается лишь часть волокон). Эта операция производится открытым или закрытым способом. При открытом способе рассекаются все предлежащие мышце ткани, благодаря чему достигается хорошая визуализация оперируемого участка мышцы. При закрытом способе режущий хирургический инструмент достигает мышцы с минимальной травмой предлежащих тканей. При выполнении миотомии достаточно широко используется эндоскопическая техника.
Инструмент:
В травматологии и ортопедии для устранения контрактур и уменьшения мышечного тонуса широко применяется подкожная миотомия различных скелетных мышц.
Техника подкожной миотомии:
После анестезии вдоль проекции напряженного мышечного пучка вкалывают тонкий скальпель. Последний разворачивают в направлении к мышечному пучку и рассекают его из глубины к поверхности, постоянно контролируя пальцем другой руки степень напряжения рассекаемого мышечного пучка.
Миотомия проводится под общей или местной анестезией в зависимости от диагноза и возраста пациента.
Ожидаемый результат:
Увеличение объема движений в суставе (т.е. устранение или уменьшение контрактуры), уменьшение мышечного тонуса. Интересен факт, что при выполнении миотомии у больных ДЦП отмечается снижение патологического тонуса не только в прооперированной мышце, но и в других. Это повышает общеклинический эффект операции у данной категории больных.
Возможные осложнения:
1) нагноение послеоперационной раны ( соблюдение правил асептики и антисептики помогает избежать этого осложнения);
2) гематома в месте операции ( при открытой миотомии осуществлять тщательный гемостаз, при закрытой ( подкожной ) – наложение давящей повязки в раннем послеоперационном периоде;
3) подкожную миотомию, из-за отсутствия визуального контроля, следует проводить на участках мышц, удаленных от значимых ( по величине и функции ) сосудов и нервов во избежание их повреждения
Что такое миотомия?
Отличия методик миотомия и фибротомия
Представьте себе несколько канцелярских резинок, да-да именно тех, которыми чаще всего скрепляют деньги в пачки. Резиновые ленты эластичны и их можно спокойно растянуть, после растяжения они опять сократятся до своей нормальной длины. Так и наши мышечные волокна обладают теми же свойствами, а именно растягиваться и сокращаться. Так работает здоровая мышца: она под воздействием импульса из нервной системы сокращается и расслабляется, тем самым в комплексе с костями и суставами выполняет ту или иную работу.
Теперь посмотрим на ситуацию в том случае, если в мышце под влиянием повышенного тонуса часть мышечных волокон погибла и заместилась соединительнотканным тяжем или рубцом. Вернемся к нашему мысленному эксперименту с резиночками. Теперь мы среди наших резиночек помещаем несколько веревочек разной длины и начинаем растягивать резиночки. Смогут ли они растянуться полностью? Конечно нет. Они растянутся ровно до длины самой короткой веревочки. Точно такая же ситуация, с точки зрения биомеханики, происходит и в мышце человека, страдающего от ДЦП. За счет наличия такой “веревочки” и происходят ограничения движений в суставе. А вследствие того, что рост костей при данном заболевании (ДЦП) практически не нарушается, то ситуация с простым ограничением движений приводит по мере роста ребенка к тяжелым костно-суставным деформациям и вывихам суставов. Итак, сущность метода Ульзибата заключается в подкожном рассечении мышечной контрактуры (веревочки) для улучшения работы мышцы (резиночек) с минимальным повреждением здоровой мышечной ткани, в отличие от миотомии, наиболее малотравматичным и комфортным для пациента способом.
Как определить контрактуру или спастику у ребенка?
Ведь иногда, даже специалисты не разделяют эти два понятия. Давайте сначала разберемся, откуда берутся эти мышечные контрактуры? Какой-либо повреждающий фактор нарушает работу ЦНС, в результате этого возникает дисбаланс в регуляции мышечной деятельности, и значительно повышается мышечный тонус. В норме мышечная ткань эластичная и движения происходят свободно. Если же мы чувствуем сопротивление мышц, это говорит о повышенном мышечном тонусе или спастике. На данном этапе процесс носит обратимый характер, то есть органических изменений на уровне мышцы еще не произошло, то есть наши “веревочки” еще не сформировались. Только повышенный мышечный тонус мешает свободным движениям. Это так называемая стадия функциональных контрактур. При определенных условиях, с помощью различных лечебных мероприятий удается добиться восстановления нарушенных функций.
Поэтапная фибротомия по методу Ульзибата
Результат поэтапной фибротомии
Обычно операция продолжается 15-20 минут. За это время выполняется около 12-20 миофибротомий на разных уровнях тела пациента, в зависимости от выявленных проблем. Это могут быть и мышцы верхних и нижних конечностей, туловища, лица. Так как операция выполняется через небольшой прокол кожи, то швы на рану не накладываются. Место прокола закрывается стерильным шариком, и на эту область накладывается давящая повязка для профилактики гематом. А в связи с тем, что операция выполняется в мышечной части, а не в части сухожилий, то и в применении иммобилизации, то есть гипса, шин, ортезов нет необходимости.
Послеоперационный период проходит в домашних условиях и не требует постоянного наблюдения медицинского персонала. Как и при любом вмешательстве в организм (даже при обычном уколе), при миофибротомии возможны различные осложнения. Они стандартные, как и для любой другой хирургической операции. Это могут быть ранения крупных сосудов и нервов. Однако в силу особенностей методики и высокого профессионализма наших специалистов подобные осложнения бывают крайне редко, менее чем в 0.1% случаев.
Больше приходится говорить о временных трудностях и особенностях в послеоперационном периоде. К таким особенностям относятся подкожные гематомы, уплотнения и отек в области операции, болевой синдром. В редких случаях у ребенка возможны проявления “неуверенности” в движениях и слабости мышц в первые недели после операции. Это связано с необходимостью адаптации мышцы к новым условиям. Ведь в результате операции мышца становится более эластичной и увеличивается объем движений в суставах. Нагрузка на мышцы возрастает, ребенок начинает делать, что не мог сделать никогда до операции. Мышца становится более послушной, начинает более правильно выполнять команды из мозга, укрепляется. В свою очередь сигналы о более адекватной работе мышцы идут обратно в мозг, тем самым стимулируя процесс формирования новых нейронных связей и улучшая функциональное состояние центральной нервной системы.
Миотонический синдром: как лечить патологию?
Диагностика и лечение миотонического синдрома проводится в центре реабилитации Юсуповской больницы – ведущем медицинском центре Москвы, оснащенном новейшим медицинским оборудованием, позволяющим нашим высококвалифицированным специалистам точно и в короткие сроки обнаружить патологию и подобрать наиболее эффективную индивидуальную схему лечения.
Формы заболевания
При отсутствии лечения даже умеренный миотонический синдром может привести к нарушению осанки, нарушению работы суставов, нарушению деятельности желудочно-кишечного тракта, желчевыводящих путей, хроническим запорам (вследствие поражения мышц передней брюшной стенки).
Ослабление мышечного тонуса может сопровождаться недержанием мочи, развитием близорукости, искривлением позвоночника, остеохондрозом. У больных с миотоническим синдромом отмечается появление интенсивных головных болей, вследствие чего нарушается психика и снижается трудоспособность.
Существует и приобретенная форма миотонии. Она возникает при травмах, полученных в процессе родов, метаболических нарушениях, после перенесенного рахита. Грудные дети не могут разжать пальцы рук, пытаясь захватить предмет, у них отмечается слабая выраженность сосательного рефлекса. У детей постарше возникают трудности с подъемом тела после падений, подвижными играми.
Для выбора грамотного метода лечения миотонического синдрома специалисты Юсуповской больницы проводят предварительное комплексное обследование больных, позволяющее выявить причину, которая спровоцировала развитие данной патологии.
Как проявляется у женщин и мужчин?
Клиническая картина миотонии зависит от того, где локализован очаг поражения. У больных с нарушением активности мышц рук, ног, лица, плеч, шеи, отмечаются сложности с ходьбой, удержанием осанки, речевой функцией, управлением мимикой, приемом пищи.
К общим симптомам миотонического синдрома относят:
Чаще всего болезнь впервые проявляется в детском возрасте. Больным малышам сложнее, чем здоровым детям, держать голову, они позже начинают ходить, разговаривать. Ребенок с миотоническим синдромом не в состоянии нормально контролировать свои движения.
У них отмечается нарушение стула, развитие хронических запоров, дисфункции желчевыводящих протоков и мочевого пузыря.
Миотонический синдром у взрослых может проявляться гипертрофией перенапряженных мышц, увеличением их объема. Больные с миотоническим синдромом часто выглядят как бодибилдеры.
При поражении мышц лица и шеи (шейный миотонический синдром) наблюдается изменение внешнего вида больного, изменение тембра голоса, нарушение глотательных и дыхательных процессов – развивается одышка и дисфагия.
Как обнаружить у взрослых?
Для того, чтобы выявить миотонический болевой синдром, специалисты Юсуповской больницы используют мультидисциплинарный подход с привлечением неврологов, ортопедов, терапевтов, офтальмологов.
В первую очередь врач собирает наследственный анамнез пациента: выясняет сведения о наличии миотонического синдрома у членов семьи больного. Затем с помощью перкуссионного молоточка простукивает мышцы для выявления дефекта.
Для того, чтобы выявить миотоническую реакцию на внешние раздражители (нагрузки, резкие звуки, холод) специалисты Юсуповской больницы проводят специфический тест.
Исследовать биоэлектрические потенциалы, возникающие в скелетных мышцах при возбуждении мышечных волокон, позволяет электромиография.
Для определения параклинических и биохимических показателей проводится анализ крови.
Дополнительно назначается проведение молекулярно-генетического исследования, биопсии и гистологического исследования мышечных волокон.
Как вылечить?
Метод лечения миотонического синдрома напрямую зависит от причины, спровоцировавшей его возникновение.
Больным с приобретенным миотоническим синдромом назначается проведение комплексной терапии, направленной на устранение этиопатогенетических факторов и последствий их воздействия.
Врожденный миотонический синдром считается неизлечимым заболеванием. Для облегчения состояния больных необходимо проведение общетерапевтических мероприятий.
Всем больным назначается симптоматическая терапия, позволяющая нормализовать мышечный тонус, стабилизировать метаболизм в организме, способствующая быстрому восстановлению мышц после сокращения и перенапряжения. Чаще всего рекомендуется прием сосудистых, ноотропных, метаболических и нейропротекторных средств:
Тяжелые случаи требуют применения иммуносупрессивной терапии – внутривенного введения иммуноглобулина, преднизолона, циклофосфамида.
Кроме медикаментозной терапии в клинике реабилитации Юсуповской больницы проводятся лечебные мероприятия, непосредственно воздействующие на мышцы и направленные на их тренировку и укрепление: массаж, лечебная физкультура, закаливание. Ежедневное выполнение гимнастики и сеансов массажа способствует восстановлению мышечной активности, нормализации тонуса мышц, устранению неприятных симптомов миотонического синдрома.
Для лечения миотонического синдрома в клинике реабилитации Юсуповской больницы пациентам назначается проведение физиотерапевтических процедур: озокеритовых аппликаций, электрофоретического воздействия, иглорефлексотерапии, электростимуляции.
Для улучшения самочувствия больных в Юсуповской больнице организовано диетическое питание с низким содержанием солей калия.
В целях профилактики возникновения миотонических атак пациентам рекомендуется по возможности стараться исключить провоцирующие факторы патологии: физическое перенапряжение, конфликтные ситуации, психоэмоциональные всплески, переохлаждение, долгое пребывание в одной и той же позе.
Записаться на прием к специалисту центра реабилитации Юсуповской больницы, получить подробную информацию о методах лечения миотонического синдрома и их стоимости можно по телефону или онлайн на сайте Юсуповской больницы.
Миотония
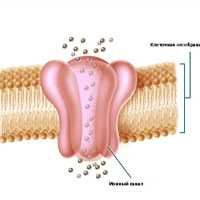
Миотония — наследственное заболевание, относящееся к каналопатиям (заболевания, связанные с патологией ионных каналов). Проявляется замедленным расслаблением мышц. Характерные признаки миотонии — миотонические разряды, выявляемые игольчатой ЭМГ, и миотонические феномены, которые выявляются при клиническом обследовании. Врожденная миотония сопровождается мышечной гипертрофией, дистрофическая миотония, напротив, сопровождается мышечными атрофиями. Диагностика миотонии осуществляется при помощи ЭМГ, ЭНГ и исследования вызванных потенциалов. До настоящего времени радикальная медикаментозная терапия миотонии не разработана. Пациентам проводится симптоматическое и метаболическое лечение, массаж, ЛФК, электростимуляция.
Общие сведения
Миотония — наследственное заболевание, относящееся к каналопатиям (заболевания, связанные с патологией ионных каналов). Проявляется замедленным расслаблением мышц. Характерные признаки миотонии — миотонические разряды, выявляемые игольчатой ЭМГ, и миотонические феномены, которые выявляются при клиническом обследовании.
Этиология и патогенез миотонии
Среди двух типов дистрофической миотонии тип 1, ген которого картирован в локусе 19q13, встречается наиболее часто (98%). Как и все типы дистрофической миотонии он передается по наследству по аутосомно-доминантному типу. Основной этиологический фактор дистрофической миотонии 1 типа — увеличением количества тринуклеотидных повторов CTG (до нескольких тысяч). Миотонин-протеинкиназа, кодируемая геном DMPK, присутствует не только в скелетных, но и миокарде, а также ЦНС. Этим и объясняются основные клинические проявления дистрофической миотонии.
Врожденная парамиотония Эйленбурга, связанная с патологией натриевых каналов, передается по аутосомно-доминантному типу. Ген SCN4A картирован в локусе 17q23.1-q25.3. Парамиотонические проявления развиваются в связи с повышенной возбудимостью мембраны мышечных волокон и нарушением функционирования сократительных элементов мышцы.
В отличие от большинства нейромиотоний, являющихся приобретенными заболеваниями, идиопатическая нейромиотония (синдром Исаакса) передается по наследству и встречается наиболее часто. Эффективность введения кураре для купирования мышечных спазмов говорит о неврогенной природе нейромиотонии, однако окончательно патогенез заболевания неясен и сегодня. С выявлением повышенного титра антител к потенциал-зависимым калиевым каналам нейромиотонию стали считать аутоиммунным заболеванием. Об аутоиммунном характере заболевания говорит также наблюдаемая в ряде случаев эффективность плазмафереза.
Классификация миотонии
Наиболее распространенные формы миотонии:
Клиническая картина миотонии
Симптом «кулака» — основной клинический тест на выявление миотонии: пациент не может быстро разжать кулак, для этого ему нужно время и определенные усилия. При повторных попытках такой миотонический феномен угасает за исключением миотонии Эйленбурга, когда скованность, наоборот, усиливается с каждой повторной попыткой. Скованность также наблюдается при разжимании сжатых челюстей, быстро открыть зажмуренные глаза, быстро встать со стула. На игольчатой электромиографии выявляют один из самых характерных для миотонии феноменов — миотонические разряды, сопровождающиеся звуком «пикирующего бомбардировщика», возникающие при введении и перемещении игольчатого электрода.
Отличительной клинической особенностью врожденной миотонии является гипертрофия отдельных мышечных групп, которая создает впечатление об атлетическом телосложении пациента. В большинстве случаев мышечная сила сохранена, но иногда бывает снижена в дистальных мышцах рук. Дистрофическая миотония — мультисистемное заболевание. В большинстве случаев неврологические симптомы сочетаются с сердечной патологией (гипертрофия левого желудочка, аритмия), церебральными симптомами (гиперсомния, сниженный уровень интеллекта), эндокринными расстройствами (нарушение менструального цикла у женщин; гипогонадизм и импотенция у мужчин). Для парамиотонии типична т. н. «холодовая миотония» — возникновение мышечного спазма и пареза на холоде; такие приступы могут длиться от нескольких минут до нескольких часов. Клиническими проявлениями нейромиотоний являются мышечная скованность, спазмы (безболезненные) и постоянная мышечная активность на ЭМГ.
Диагностика миотонии
Дебют дистрофической миотонии приходится, как правило, на юношеский либо взрослый возраст, степень прогрессирования заболевания зависит от генетического дефекта, поэтому тщательный сбор семейного анамнеза имеет большое значение в диагностировании дистрофической миотонии. Миотония Беккера дебютирует в 5-12 лет и характеризуется медленным течением, а миотония Томсена может дебютировать как в детском, так и в зрелом возрасте и протекает, как правило, тяжело и с осложнениями. Физикальное обследование при дистрофической миотонии выявляет атрофию мышц и снижение их силы. Для дистрофической миотонии типа 1 характерна мышечная слабость в дистальных отделах конечностей, для дистрофической миотонии типа 2 — в проксимальных.
С помощью лабораторных исследований при нейромиотонии выявляют антитела к потенциал-зависимым калиевым каналам, а дистрофическая миотония отличается незначительным повышением активности КФК в крови.
Основными инструментальными методом диагностики миотонии является игольчатая электромиография (ЭМГ), на которой определяют миотонические разряды — патогномоничный признак миотонии. Проводится исследование при помощи вызванных потенциалов и электронейрография. При парамиотонии на ЭМГ регистрируют нормальные ПДЕ и редкие миотонические разряды. Для врожденной миотонии типично сохранение параметров ДЕ в пределах нормы, для дистрофической миотонии — сочетание невропатических и миопатических черт. Для диагностики парамиотонии проводят холодовую пробу: незначительное охлаждение вызывает миотонические разряды, при дальнейшем охлаждении наступает «биоэлектрическое молчание» (исчезают как миотонические феномены, так и ПДЕ). ДНК-диагностика дистрофической миотонии основана на выявлении повышенного количества CTG-повторов в гене DMPK.
Дифференциальный диагноз
Как правило, дифференцировать врожденную миотонию от дистрофической миотонии неврологу удается по клиническим признакам. Однако в ряде случаев врожденной миотонии определяют легкую слабость дистальных мышц рук и слабую активность при ЭМГ — признаки, типичные для дистрофической миотонии. Постоянная мышечная активность — клинический признак нейромиотонии — входит в состав синдрома «ригидного человека» (stiff-man syndrome), однако в отличие от нейромиотонии мышечная активность при синдроме «ригидного человека» снижается после введения диазепама, а также во время сна.
Лечение миотонии
Целью лечения нейромиотонии является устранение постоянной мышечной активности и достижение возможной ремиссии, целью лечения миотонии — снижение выраженности миотонических проявлений. Немедикаментозное лечение миотонии состоит из диеты с ограничением солей калия, ЛФК, массажа, электромиостимуляции, а также предупреждения переохлаждений, так как при холоде усиливаются все миотонические реакции. Радикального медикаментозного лечения миотонии не существует, поэтому в целях уменьшении выраженности миотонических проявлений применяют фенитоин, а для снижения уровня калия — диуретики. В некоторых случаях удается достичь ремиссии с помощью иммуносупрессивной терапии: внутривенное введение иммуноглобулина человека, преднизолон, циклофосфамид.
Прогноз при миотонии
Прогноз для жизни при миотонии в целом благоприятный за исключением редких случаев дистрофической миотонии типа 1, когда возможно наступление внезапной сердечной смерти по причине кардиальной патологии. Прогноз для трудоспособности пациентов с врожденными миопатиями также благоприятен (при рациональном трудоустройстве).
Миотонический синдром
Длительность миотонической атаки может быть продолжительностью от секунд до минут и по интенсивности колебаться от небольшого дискомфорта до выраженного нарушения двигательных возможностей. Как правило, миотоническая атака возникает после интенсивной физической нагрузки или после длительного периода отдыха, но иногда возникает как реакция на низкие температуры или даже резкий звук.
При миотонии идет вовлечение только скелетной мускулатуры, выполняющей произвольные движения. Таким образом, миотоническая атака может возникнуть только при выполнении осознанных движений, но не поражает мышцу сердца или мышечные структуры пищеварительного тракта. В зависимости от типа и серьезности миотония может возникнуть в ногах, лице, руках, в плечах, стопе, в мышцах век глаз и даже способности говорить четко.
Как правило, миотонические синдромы являются генетически детерминированными и могут быть у любого человека. Миотонические нарушения могут быть как у женщин, так и мужчин и в любом возрасте могут быть симптомы миотонических атак. В зависимости от выраженности миотонических симптомов первые признаки этих нарушений могут появиться в подростковом возрасте или у взрослых. Наследование миотонических синдромов происходит двумя путями аутосомально-доминантным генетическим паттерном или аутосомально-рецессивным генетическим паттерном.
Аутосомально доминантное наследование
Нарушения, связанные с аутосомально-доминантным наследованием обычно проявляется в каждом поколении без исключений. Аутосомальный означает то, что генетическая ошибка может располагаться на любой хромосоме, в каждой клетке организма, за исключением половых хромосом. Доминантный означает, что достаточно одного родителя носителя дефектного гена для передачи заболевания по наследству. И так как нарушения могут передаваться любым родителем, то любой ребенок от родителя с генетическим дефектом имеет 50% шанс наследовать это нарушение. Выраженность нарушения и возраст дебюта могут варьировать в зависимости от конкретного индивидуума.
Аутосомально-рецессивное наследование
При аутосомально-рецессивном наследовании заболевание появляется в одном поколении и обычно без наличия семейного анамнеза этого состояния. Оба родителя могут быть носителями этого гена. Носитель дефектного гена может не отмечать какой-либо симптоматики. Рецессивность означает то, что для проявления этого гена и заболевания необходимо, чтобы у обоих родителей был дефектный ген. Дети обоего пола могут наследовать дефектный ген по этому типу наследования. При каждой беременности у 25 % детей есть вероятность наследования дефектного гена от обоих родителей. Если ребенок наследует дефектный ген от одного родителя, то он будет носителем дефектного гена, но, скорее всего, проявляться это симптомами не будет. В 50% случаев ребенок будет носителем гена. В то же время вероятность того, что ребенок не наследует дефектный ген и не будет носителем и не будет иметь клиническую манифестацию, составляет 25%.
Виды миотоний
Миотония конгенита
Миотония конгенита наиболее часто встречающаяся непрогрессирующая форма миотонического синдрома и вызвана мутацией гена, отвечающего за натриевые ионные каналы мышц. Эта форма миотонии не оказывает влияние на продолжительность жизни и имеет незначительное влияние на структуру тела или рост опорно-двигательного аппарата. Существует две формы миотонии конгенита в зависимости от типа наследования.
Частой и довольно тяжелым типом миотонии конгенита является генерализованная миотония Бейкера, и наследование этого заболевания происходит по аутосомально-рецессивному типу. Дебют этой формы миотонии бывает в детстве или раннем подростковом возрасте, но иногда при тяжелом течение дебют может быть и в раннем детском возрасте. Симптоматика может нарастать прогрессивно, в течение нескольких лет после постановки диагноза или постепенно нарастать до достижения пациентом двадцатилетнего возраста.
Основным симптомом обеих заболеваний является генерализованная миотония, вызванная произвольными движениями. Как правило, такая симптоматика провоцируется значительной физической нагрузкой или наоборот длительным периодом отдыха и мышечной релаксации. Миотония более выражена в ногах, что вызывает затруднения при ходьбе и иногда даже падения. Также миотонией бывают охвачены мышцы плечевого пояса и головы, что может вызвать затруднения при хватании предметов, жевании или мигании. В редких случаях при миотонии Бейкера может быть обездвиживающая слабость, появляющаяся после миотонической атаки.
После миотонической атаки при обоих типах миотонии снять скованность можно с помощью повторных движений в скованных мышцах. Как правило, скованность увеличивается после нескольких первых сокращений заинтересованных мышц, а затем после пяти сокращений миотоническая скованность исчезает, что позволяет восстановить нормальную работу мышц на определенный промежуток времени. Это эффект называется эффектом разминки (разогрева) и позволяет людям с миотонией заниматься тяжелыми физическими нагрузками и силовыми видами спорта.
И хотя миотония конгенита не оказывает значительного влияния формирование опорно-двигательного аппарата, в то же время миотония влияет на размер определенных мышц. Обе миотонии Бейкера и Томсена могут вызывать необычное увеличение размеров скелетных мышц, особенно в области ног ягодиц, но также и в области рук плеч и мышц спины. Такое увеличение может считаться мышечной гипертрофией и иногда такие пациенты выглядят как настоящие атлеты. При миотонии Бейкера гипертрофия мышц более выражена, чем при миотонии Томсена.
Парамиотония конгенита
Эта миотония является редкой патологией, связанной нарушением натриевых каналов и передающаяся по аутосомно-доминантному типу. Этот тип миотонии не сокращает продолжительность жизни, и интенсивность миотонии сохраняется стабильной в течение жизни. Дебют заболевания возникает в период между рождением и ранним детским возрастом. Характерным симптомом парамиотонии конгенита является генерализованная миотоническая скованность, которая в большей степени поражает руки и лицо, а также области шеи и руки. Так же, как и при других непрогрессирующих миотониях, парамиотония конгенита провоцируется интенсивными произвольными нагрузками, а в некоторых случаях провоцируются низкой температурой. Во многих случаях, миотонические атаки индуцированные холодом и связанную с ними мышечную скованность можно снять теплом.
Атаки миотонической скованности часто сопровождаются обездвиживающей слабостью в заинтересованных зонах. Слабость может быть более длительной, чем эпизод миотонической скованности, ослабляя мышцы на период от нескольких минут до нескольких часов. Но слабость не характерна для парамиотонии конгенита. Кроме того, в отличие от других непрогрессирующих форм миотонии, для парамиотонии не характерно наличие эффекта разминки, при котором происходит снижение скованности после нескольких сокращений мышц. Наоборот, миотоническая скованность обычно увеличивается после продолжающейся активности мышц, что еще больше снижает двигательную активность. Этот феномен обычно называют парадоксальной миотонией.
Синдром Шварц Джемпела
Причина синдрома Шварца-Джемпела не известна. Не исключается, что этот вид миотонии является разновидностью мышечных нарушений, а также возможно иметь связь с нарушениями в нервной системе или является сочетанием нарушениям в мышцах и нервах.
Диагностика
Даже на основании физикального обследования врач может провести определенные диагностические тесты, такие как миотоническая реакция на нагрузку, воздействие холодом или другие стимуляции. Но очень важно диффенцировать эти миотонии с прогрессирующими заболеваниями, такими как миотонические дистрофии. И для дифференциального диагноза необходимы специальные методы исследования. Эти исследования включают проведение ЭМГ, который позволяет определить электрическую активность мышечных ткани; лабораторные исследования (анализы крови и анализ ДНК) биопсию мышц, которая бывает иногда необходима для окончательного диагноза мышечного заболевания.
Лечение
В настоящее время не существует методов лечения, позволяющих избавиться полностью от какого либо миотонического синдрома. Лечение носит симптоматический характер. Если миотонические атаки становятся интенсивными, возникает необходимость применения медикаментов, позволяющих снизить симптоматику. Наиболее известным препаратом является мексилитен, а также такие препараты как гуанин, прокаинамид, тегретол, фенитоин. Но все эти препараты имеют массу побочных эффектов и поэтому их длительное употребление не желательно. Наиболее оптимально, когда пациент знает провоцирующие миотонические атаки факторы и старается по возможности избегать провоцирующих ситуаций, а после атак дает возможность мышцам восстановиться с помощью отдыха.
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.