Мкпп что это диагноз
Мкпп что это диагноз
Маточное кровотечение пубертатного периода (МКПП) часто возникает у девушек в течение первых 2 лет после менархе. Термином «маточное кровотечение пубертатного периода (МКПП)» обозначают избыточное, продолжительное или нерегулярное кровотечение при отсутствии структурных повреждений матки. В исследовании, оценивающем особенности менструального цикла более чем у 5000 подростков, нерегулярные менструации встречались у 43% в течение первого года после менархе и у 20% — через 6 лет.
Таким образом, у большинства подростков в конечном итоге устанавливается нормальный менструальный цикл, но по результатам самого длительного из опубликованных исследований у 5% продолжаются тяжелые эпизоды ановуляторных кровотечений в течение всей жизни.
Этиология маточного кровотечения пубертатного периода (МКПП)
Самой частой причиной маточного кровотечения пубертатного периода (МКПП) у подростков бывает ановуляторный цикл. Такие циклы возникают, прежде всего, как результат незрелости взаимодействия звеньев гипоталамо-гипофизарно-яичниковой системы. Постоянное влияние на эндометрий эстрогенов, не сбалансированных прогестероном, приводит к нарушениям его отделения. Кровотечение происходит нерегулярно и часто сопровождается болевыми ощущениями. Количество выделений варьирует от незначительных до обильных, приводящих к развитию постгеморрагической анемии.
Маточное кровотечение пубертатного периода (МКПП) — диагноз исключения, поэтому сначала следует рассмотреть другие возможные причины вагинального кровотечения. В большинстве случаев причина ановуляторного цикла у подростков остается невыясненной. Ановуляции с развитием маточного кровотечения пубертатного периода (МКПП) могут способствовать хронические заболевания, такие как цирроз печени или почечная недостаточность. К другим возможным причинам ановуляции относятся нарушения пищевого поведения, изменения массы тела, интенсивные занятия спортом.
В связи с тем что собрать репродуктивный анамнез у подростка бывает достаточно трудно, необходимо исключать несостоявшийся выкидыш. Местные причины тоже возможны, и если, например, лейомиомы встречаются редко, то цервициты — более часто и могут проявляться вагинальным кровотечением.
Подростки, предъявляющие жалобы на овуляторные маточное кровотечение пубертатного периода (МКПП) (меноррагию), должны быть обследованы на предмет нарушений свертывания крови. В одном из ретроспективных исследований первичный дефект коагуляции был выявлен у 19% пациенток, госпитализированных по неотложным показаниям с острой меноррагией. Распространенность нарушений свертывания достигла 50% в группе девушек с избыточным кровотечением во время менархе. В более новом исследовании процент выявленных коагулопатий был даже выше, если кровотечения развивалось еще до менархе.
Только у 3% пациенток, госпитализированных по поводу меноррагии, в рамках этого исследования была диагностирована коагулопатия. С другой стороны, у пациенток, госпитализированных по поводу гематологических заболеваний, требующих проведения химиотерапии, может развиться профузное вагинальное кровотечение.
Диагностика маточного кровотечения пубертатного периода (МКПП)
Необходимо составить детальный календарь менструаций, в котором должны быть данные о продолжительности и степени выраженности симптоматики. Особое внимание следует уделить анамнезу, особенно наличию гематологических заболеваний и приему препаратов, способных вызвать тромбоцитопению. Нужно поискать симптомы, указывающие на заболевание щитовидной железы, избыточный синтез андрогенов и пролактиному. Необходимо тщательно собрать репродуктивный анамнез.
Некоторые детали репродуктивного анамнеза, собранного у подростка, могут оказаться неточными. С учетом этого необходимо широко использовать культуральное исследование мазков с шейки матки на возбудители заболеваний, передаваемых половым путем, и анализ мочи на беременность. Даже при невозможности проведения бимануального исследования осмотр наружных гениталий может дать ценные сведения об интенсивности вагинального кровотечения и наличии признаков эстрогенизации и/или андрогенизации. Вагинальное/ректальное исследование поможет составить представление о размерах матки.
При общем осмотре следует также обратить внимание на изменения кожи, такие как гирсутизм и негроидный акандоз (acanthosis nigricans).
Первоначальное лабораторное исследование у подростков с вагинальным кровотечением включает тест на беременность и развернутый анализ крови с определением количества тромбоцитов. Развернутый анализ крови призван определить степень тяжести кровотечения и необходимость оказания экстренной помощи. Кроме этого, с его помощью можно исключить ряд серьезных болезней системы крови. При подозрении на нарушение свертываемости исследуют время свертывания, протромбиновое время, активированное частичное тромбопластиновое время и проводят скрининг на болезнь Виллебранда. Проводят обследование на эндокринную патологию: болезни щитовидной железы и аденомы гипофиза.
Дифференциальная диагностика при маточном кровотечении пубертатного периода:
• Патология беременности.
• Нарушения свертывания крови.
• Хронические заболевания.
• ЗППП.
• Эндокринные расстройства.
• Побочные эффекты лекарственных препаратов.
• Локальная гинекологическая патология
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Мкпп что это диагноз
Кафедра детской гинекологии и женской репродуктологии ФПК и ПП Санкт- Петербургской государственной педиатрической медицинской академии, Санкт-Петербург. Городской консультативно-диагностический центр для детей “Ювента”, Санкт-Петербург.
Вопросы эффективности терапии маточных кровотечений пубертатного периода (МКПП), профилактики рецидивирования и восстановления нормальной менструальной, а в дальнейшем и детородной функций являются чрезвычайно актуальными.
Несмотря на многолетнее пристальное внимание врачей к данной проблеме, до настоящего времени остаются неуточненными некоторые тонкие механизмы патогенеза МКПП, вопросы о клинико-патогенетическом определении МКПП, а именно первичности и степени выраженности изменений в системе гемостаза, особенностях состояния различных звеньев репродуктивной системы на разных этапах заболевания.
Вероятно, эти обстоятельства приводят к тому, что исследователи дают разную статистику по частоте МКПП как в популяции, так и в структуре гинекологической заболеваемости (от 2,5 до 30,0 %).
По определению истинными МКПП являются дисфункциональные МК, возникающие в период становления менструальной функции в отсутствие анатомических изменений в половой системе, обусловленных наличием органических заболеваний или аномалий развития, а также системных заболеваний – болезней крови.
Этиология МКПП
Этиологические факторы, предрасполагающие к появлению МКПП, не являются специфическими.
К числу факторов, способствующих возникновению дисфункциональных МК, относятся:
Любые патологические влияния на механизмы нейрогуморальной регуляции менструальной функции могут способствовать появлению МКПП. Из перечисленных этиологических факторов некоторые встречаются редко и даже очень редко, другие – в той или иной степени выраженности практически у всех пациенток.
К таким наиболее значимым этиологическим факторам относятся неблагоприятное течение перинатального периода, острые и хронические воспалительные заболевания ЛОР-органов, аутоиммунные дисфункции (которые в свою очередь чаще всего являются следствием перинатальных вредностей и перенесенных ранее воспалительных заболеваний), врожденные соединительнотканные дисплазии, психотравмирующие факторы.
Патогенез МКПП
В основе патогенеза МКПП лежат нарушения нормального ритма секреции гипоталамических, гипофизарных и яичниковых гормонов на фоне несостоятельности нервно-рецепторного аппарата различных звеньев репродуктивной системы в период ее возрастной функциональной незрелости. МКПП в подавляющем большинстве случаев являются ановуляторными и возникают на фоне персистенции или атрезии незрелых фолликулов.
Часто (83–85 %) у девочек с МКПП определяются изменения в структуре эндометрия, которые характеризуются как гиперплазии. Однако появление гиперпластических изменений в эндометрии в основном не связано с истинной, абсолютной гиперэстрогенией (уровень эстрогенов в плазме крови обычно соответствует средним нормативным показателям или даже понижен). Гиперплазии эндометрия у пациенток с МКПП являются феноменом т. н. относительной гиперэстрогении. А именно, при невысоком уровне эстрогенов в плазме крови и при дефиците прогестерона, обусловленном ановуляцией, в структуре эндометрия нарушается соотношение эпителиальных и мезенхимальных элементов, что гистологически характеризуется как гиперплазия. Эти изменения связаны с нарушениями гормонального гомеостаза и усугубляются неадекватной реакцией матки как органа-мишени на стимуляцию половыми стероидами.
Непосредственным пусковым механизмом кровотечения является колебание уровня половых гормонов, приводящее к нарушению кровоснабжения эндометрия, появлению в нем очагов застойного полнокровия, ишемии, гипоксии, некроза и неравномерному его отторжению.
Перечисленные ранее этиологические факторы способствуют нарушению нейрогуморальной регуляции менструального цикла (МЦ) и развитию кровотечения по совокупности ряда механизмов.
Первичными в генезе МКПП безусловно являются нарушения гормонального гомеостаза. Однако они усугубляются возрастной несостоятельностью нервно-рецепторного аппарата матки, а также очень часто низкой контрактильной активностью миометрия, функциональной несостоятельностью системы гемостаза, обусловленными врожденной мезенхимальной недостаточностью. При детальном обследовании у большинства девочек, особенно с рецидивирующими МКПП, в разном сочетании выявляются клинические симптомы врожденной соединительнотканной дисплазии: ювенильный остеохондроз и нарушения осанки, гипермобильность суставов, повышенная растяжимость кожи, венозная недостаточность, пролапс митрального клапана, дополнительная хорда левого желудочка, нефроптоз, деформация желчного пузыря, дискинезия желчевыводящих путей, нарушение зрения и др.
Гормональный гомеостаз при МКПП не имеет четко специфических особенностей, может иметь различные варианты, зависит от менструального возраста и длительности заболевания. Уровни фолликулостимулирующего (ФСГ) и лютеинизирующего (ЛГ) гормонов чаще находятся в нормативном коридоре, но имеются нарушения соотношения ЛГ/ФСГ: на первом этапе заболевания может быть тенденция к активации гонадотропной функции гипофиза; при рецидивирующих кровотечениях – тенденция к снижению гонадотропной функции. Уровень пролактина чаще соответствует норме. В 15 % случаев могут быть транзиторные гиперпролактинемии (не требующие специфической терапии агонистами дофамина).
Уровни половых стероидов соответствуют следующим показателям:
Особенности гормонального гомеостаза определяют выбор как гемостатической, так и корригирующей гормональной терапии. А именно применения только гестагенов с целью гемостаза или в циклическом режиме для коррекции МЦ пациенток с МКПП обычно бывает недостаточно (показаны эстрогенсодержащие препараты).
Клиническая симптоматика
МКПП, чаще ациклические (редко циклические), могут быть обильными, но бывают и скудными типа “кровомазания”, продолжающегося до 1,0–1,5 месяцев и более, а иногда – беспорядочными (скудными типа “кровомазания” с периодическим прекращением кровянистых выделений на несколько дней или их усилением до обильных).
Клиническая симптоматика МКПП имеет свои особенности на разных стадиях заболевания и зависит от наличия и степени тяжести осложнений, а также сопутствующей патологии.
На этом основании можно выделить следующие клинические формы МКПП:
Диффернциальная диагностика
Дифференциальный диагноз МКПП, особенно рецидивирующих, проводится с рядом заболеваний, при которых возможно появление МК, таких как первичные дефекты в системе гемостаза, тромбоцитопения, тромбастения, апластические анемии, наследственные нарушения коагуляционного гемостаза (болезнь Виллебранда, гемофилия С и др.), геморрагические васкулиты. В этих случаях МК являются одним из клинических симптомов геморрагического синдрома.
Клинической особенностью МК как симптома геморрагического синдрома является сохранение регулярного МЦ, наличие клинических проявлений геморрагического синдрома (кровотечений другой локализации). МК в таких случаях чаще появляются с менархе, реже – со второй, третьей менструаций и носят характер меноррагий либо гиперполименореи. Появление МК у девочек, страдающих заболеваниями крови на фоне нарушений МЦ, свидетельствует об их сочетанном генезе. Подтверждают (или исключают) наличие дефектов в системе гемостаза данные анамнеза, клинические симптомы геморрагического синдрома, результаты гемостазиологического исследования.
МК могут быть симптомом органических заболеваний половой системы, таких как аномалии ее развития, генитальный инфантилизм, генитальный эндометриоз (аденомиоз), гормонопродуцирующие опухоли яичников, опухоли и опухолевидные заболевания влагалища, шейки и тела матки. Подтверждают (или исключают) наличие органических изменений в репродуктивной системе данные гинекологического осмотра (включающего вагиноскопию), кольпоскопии, ультразвукового исследования (УЗИ) органов малого таза; результаты гормонального обследования; данные лапароскопического исследования (только по показаниям – при подозрении на органические заболевания органов малого таза).
Воспалительные заболевания половой системы (такие как генитальный туберкулез, гонорея, кольпит вирусного или смешанного генеза) также могут сопровождаться появлением кровянистых выделений из половых путей.
Данные теста на беременность, гинекологического осмотра и УЗИ органов малого таза позволяют исключать или подтверждать наличие беременности, осложнившейся выкидышем.
Наличие сопутствующей неврологической симптоматики, особенно при стойко рецидивирующих кровотечениях, является показанием к исключению органических поражений ЦНС (опухоли гипофиза, гипоталамуса и др.).
Комплексное обследование включает рентгенограмму черепа, магнитно-резонансную томографию, эхоэнцефалографию, электроэнцефалографию, ультразвуковую допплерографию сосудов головы и шеи, возможно дополнительное гормональное исследование (при подозрении на органические изменения в ЦНС по результатам предыдущего обследования).
Сочетанный генез МК (дисфункциональные кровотечения при первичных дефектах гемостаза, специфических воспалительных заболеваниях половой системы) подтверждают (или исключают) данные анамнеза, особенности клинической симптоматики, результаты гемостазиологического, гинекологического обследования, результаты обследования на специфические воспалительные заболевания.
Лечение пациенток с МКПП
Лечение пациенток с МКПП можно условно разделить на два этапа: первый – гемостатическая терапия в период кровотечения и второй этап – профилактика рецидивов кровотечений, нормализация функции гипоталамо-гипофизарно-яичниковой системы.
Гемостатическая терапия в период кровотечения включает следующие мероприятия:
При осложненном течении МКПП дополнительно назначают антианемическую, противовоспалительную терапию (антибактериальную, дезинтоксикационную), проводят профилактику и лечение постгеморрагических коагулопатий. При МКПП сочетанного генеза проводится гемостазиокоррекция первичных геморрагических нарушений, а при специфических воспалительных заболеваниях – соответствующая антибактериальная терапия.
Создание лечебно-охранительного режима включает проведение психотерапевтической беседы, снятие физических и психических нагрузок, нормализацию режима сна-бодрствования, назначение рациональной диеты, седативных препаратов (настойки или отвара корня валерианы, пустырника, пиона, препараты брома). Больным с осложненным течением МКПП показана госпитализация.
Негормональная гемостатическая терапия
Всем пациенткам с МКПП показана негормональная гемостатическаятерапия, которую в случае эффективности проводят в течение 5–7 дней. Утеротонические препараты: окситоцин, гифотоцин или др., вводят внутримышечно по 0,5–1,0 мл 2–4 раза в сутки или реже внутривенно капельно в 5–10 %-ном растворе глюкозы.
Применяют препараты, повышающие контрактильную активность миометрия: АТФ (1 % по 1,0 мл внутримышечно 1 раз в сутки), ко-карбоксилазу (по 50–100 мг внутримышечно 1 раз в сутки), мексамин (по 50 мг 3 раза в сутки), раствор кальция хлорида 10 %-ный (по 10 мл внутривенно или по 1 столовой ложке 3 раза в сутки) или раствор кальция глюконата 10 %-ный (внутривенно или по 0,5 г 3 раза в сутки).
Проводят витаминотерапию: аскорбиновая кислота (по 0,1 г 3 раза в сутки или 5 %-ный раствор по 3–5 мл внутримышечно или внутривенно), рутозид либо Аскорутин (по 1 таблетке 3 раза в сутки), витамин Е (по 100–200 мг/сут), витамин В1 (по 2–5 мг/сут), витамин В6 (по 2 мг/сут), витамин В12 (по 100 мкг внутримышечно не более 5–7 дней), витамин К (по 1,0 мл внутримышечно или по 1 таблетке 3 раза/ сут не более 3 дней).
Стимуляцию коагуляционного потенциала крови осуществляют с помощью транексамовой кислоты (по 250–500 мг 2–3 раза/сут), АКК (5 %-ный раствор по 20 мл перорально 3–5 раз в сутки), этамзилата (по 2,0 мл внутримышечно 1–2 раза в сутки или по 1–2 таблетке 2–3 раза в сутки), адренохрома моносемикарбазона (0,025 %-ный раствор по 1,0 мл внутримышечно или внутривенно 1–2 раза в сутки), аминометилбензойной кислоты (по 1 таблетке 3 раза в сутки), диклофенака (по 1 свече ректально 1 раз в сутки) или мефенаминовой кислоты (по 500 мг 3 раза в сутки).
Фитотерапия включает лагохилус, крапиву (свежую), арнику горную, осоку парвскую, пастушью сумку, тысячелистник, кровохлебку, полевой хвощ, змеиный горец, землянику лесную, лапчатку прямостоячую, кору калины, водяной перец, кошачьи лапки, кукурузные рыльца и др. Существуют готовые кровоостанавливающие сборы.
Применяют следующие методы рефлексотерапии: электропунктуру (аппарат ЭЛАП-1Б по методике Н.В. Кобозевой, П.Н. Кротина), иглотерапию, воздействие на рефлексогенные зоны монохроматическим лазерным светом.
Физиотерапия состоит из электростимуляции шейки матки (по методу Н.В. Кобозевой, Н.И. Егоровой), диатермии солнечного сплетения, магнитотерапии, электрофореза с кальцием эндоназального или на воротниковую зону, электрофореза витамина В1 эндоназально.
Если негормональная гемостатическая терапия не дает эффекта, может быть назначена гормональная терапия в сочетании с гепатопротекторами, желчегонными и препаратами, снижающими уровень холестерина.
Гормональная гемостатическая терапия
Показаниями к назначению гормональной гемостатической терапии являются:
Противопоказаниями к гормональной терапии являются:
С осторожностью гормональные препараты назначают при болезни Жильбера, идиопатической гиперхолестеринемии и дискинезии желчевыводящих путей.
Препаратами выбора проведения гормональной гемостатической терапии являются комбинированные эстроген-гестагенные монофазные низкодозированные контрацептивы. В первые сутки препараты обычно назначают по 1–3 таблетке через 1–3 часа. После получения гемостатического эффекта доза гормональных препаратов снижается не более чем на треть в сутки; поддерживающая доза гормональных препаратов должна быть не менее 1 таблетки в сутки. Общая продолжительность курса гемостатической терапии может быть от 6 до 21 дня, курсовая доза – не менее 10 таблеток.
Примерная схема гормональной гемостатической терапии при обильных кровянистых выделениях может включать следующие мероприятия:
При скудных кровянистых выделениях препараты назначают по 1 таблетке 1–2 раза в сутки.
На первом этапе при обильном кровотечении и нарастающей анемизации могут быть использованы и высокодозированные препараты, содержащие 50 мкг этинилэстрадиола (например, Овидон в дозе до 4 таблеток в сутки). Однако следует иметь в виду, что использование низкодозированных препаратов дает больше возможностей для индивидуального подбора необходимой дозы препарата для получения гемостатического эффекта при минимальных побочных эффектах.
Продолжительность курсов гормональной гемостатической терапии составляет при тяжелой анемизации до 21 дня; при “тонком” эндометрии к началу терапии (эндометрий до 7 мм по данным УЗИ) – до 21 дня; при подозрении на гиперпластические изменения эндометрия по данным УЗИ – от 10 до 6 дней; при наличии одиночных крупных жидкостных включений или поликистозных изменений в яичниках – от 10 до 21 дня.
Гестагенный гемостаз может быть использован только при скудных кровянистых выделениях (типа кровомазания). Обильные или даже умеренные яркие кровянистые выделения, наличие анемизации являются противопоказаниями к проведению гестагенного гемостаза в связи с риском усиления кровотечения. Обычно назначают Дюфастон (дидрогестерон) в дозе 10 мг/сут в течение 10 дней (или Норколут – норэтистерон).
На период менструальноподобного кровотечения после курса гормональной терапии назначают симптоматическую гемостатическую терапию: фитотерапию, транексамовую кислоту по 250 мг 2 раза/сут, витаминотерапию (Аскорутин по 1 таблетке 3 раза в сутки), глюконат кальция по 1 таблетке 3 раза в сутки, этамзилат натрия по 1 таблетке 2–3 раза в сутки.
Хирургический гемостаз
Хирургический гемостаз – диагностическое выскабливание, производится редко, только по строгим показаниям: продолжающееся обильное кровотечение с нарастающей анемизацией (снижение уровня гемоглобина ниже 90–70 г/л и гематокрита ниже 25 %), отсутствие эффекта от проводимой комплексной консервативной гемостатической терапии, рецидивирование МКПП и подозрение на выраженные органические изменения эндометрия (полипы, полипоз эндометрия).
Вопрос о расширении показаний к диагностическому выскабливанию при МКПП остается дискуссионным до настоящего времени. Многолетний опыт работы службы детской и подростковой гинекологии в Санкт-Петербурге свидетельствует о достаточной эффективности комплексной консервативной гемостатической терапии, что позволяет в подавляющем большинстве случаев не использовать хирургический гемостаз. Диагностическое выскабливание производится обязательно в условиях стационара под общим обезболиванием с использованием по возможности гистероскопии. Использование вакуум-аспирации нерационально. Контрольное диагностическое выскабливание производится только при наличии аденоматоза, аденоматозных полипов или атипической гиперплазии, по данным предыдущего обследования. Контрольное диагностическое выскабливание производится после 2–3 курсов корригирующей гормональной терапии на 24–26-й день МЦ.
Антианемическая терапия и оценка объема кровопотери
Объем антианемической терапии зависит от степени анемизации у больных с МКПП. При анемиях легкой степени тяжести (гемоглобин 100 г/л и более, число эритроцитов 3 млн и более) инфузионная терапия не проводится. Для стимуляции гемопоэза назначают препараты железа (Тотема – железа глюконат по 1 ампуле 1–4 раза в сутки, Ферлатум или Ферлатум Фол – железа протеин сукцинилат по 1 флакону в сутки, Мальтофер – железа [III]гидроксид полимальтозат по 1 таблетке в сутки, Сорбифер Дурулес – железа сульфат + аскорбиновая кислота по 1 таблетке в сутки, Феррум Лек – железа [III]-гидроксид полиизомальтозат по 1 таблетке 2–3 раза в сутки и др.) и витаминотерапию. Следует помнить о том, что при рецидивирующих кровотечениях у 85–87 % пациенток наряду с дефицитом железа имеется дефицит и других факторов гемопоэза, в частности фолиевой кислоты и витамина В12. Это необходимо учитывать при выборе железосодержащих препаратов.
При анемиях средней степени тяжести (кровопотеря до 15 % – 700 мл) гемотрансфузий не проводят, переливают только препараты крови: криоплазму (5 мл/кг массы тела в сутки), альбумин (5-, 10или 20 %-ный раствор в дозе 400–200 или 100 мл/сут), для полного восстановления объема циркулирующей крови (ОЦК) переливают коллоидные и кристаллоидные растворы. При анемиях тяжелой степени (кровопотеря – 15 % и более, удельная плотность крови – менее 1053 г/см3, гемоглобин – ниже 70 г/л, гематокрит – менее 38 %) проводят гемотрансфузию эритроцитарной массы, эритровзвеси в сочетании с препаратами крови (криоплазма, альбумин, протеин).
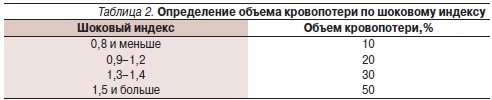
Для определения объема кровопотери используют методики определения объема кровопотери по Г.А. Барашкову (табл. 1), шоковому индексу (М. Алговер и К. Бурри, 1967).
Шоковый индекс – соотношение частоты пульса к уровню систолического артериального давления. Его нормальная величина составляет около 0,5. Шок и сопровождающая его кровопотеря характеризуются более высокими значениями индекса. Соотношение величины индекса и объема кровопотери представлены в табл. 2.
Определение объема кровопотери по шоковому индексу следует проводить до начала инфузионной терапии, т. к. вливание растворов резко снижает диагностическую ценность метода.
Наряду с описанными методами при оценке объема кровопотери, диагностике геморрагического шока и степени его выраженности необходимо учитывать клиническую симптоматику. О тяжелой степени кровопотери свидетельствуют тахикардия, снижение систолического, повышение диастолического и уменьшение пульсового давления, выраженная бледность кожных покровов и слизистых оболочек, акроцианоз, снижение температуры кожи и слизистых оболочек, холодный пот, сухость во рту, жажда, снижение почасового диуреза (до олигурии при диурезе 50–30 мл/ч, анурии – менее 30 мл/ч).
Объем инфузионной терапии должен быть строго индивидуальным во избежание гемодилюции при переливании неадекватно больших объемов жидкости и в то же время достаточным для быстрого, полного восстановления ОЦК и восстановления нормальных гемодинамических показателей. Больным с тяжелыми кровопотерями показана госпитализация в отделение интенсивной терапии.
Противовоспалительная и дезинтоксикационная терапия
Противовоспалительная терапия включает препараты метронидазола, которые наряду с антибактериальным обладают иммуностимулирующим эффектом. Антибиотики при МКПП назначаются только по четко обоснованным показаниям.
Дезинтоксикационная терапия при воспалительных изменениях в половой системе включает внутривенное введение тиосульфата натрия, Реополиглюкина – декстрана, раствора глюкозы с инсулином (1 ЕД на 5 г сухой глюкозы), раствора альбумина др.
Коррекция нарушений гемостаза
При сочетанном генезе кровотечения проводится гемостазиокоррекция первичных нарушений гемостаза (под наблюдением гематолога и постоянном контроле гемостазиограммы). При болезни Виллебранда вводят антигемофильную плазму или криопреципитат в дозе 15 ЕД/кг массы тела 1 раз в 1–2 дня. При заболеваниях легкой и средней степени тяжести доказана эффективность раствора е-АКК в дозе 0,2 г/кг массы тела в сутки. Однако следует избегать одновременного применения криопреципитата, е-АКК и комбинированных эстроген-гестагенных препаратов. По некоторым данным, положительный эффект дает применение адренохрома моносемикарбазона и жженой магнезии.
При тромбастениях назначают транексамовую кислоту или е-АКК, витамины С, А, Р (противопоказан витамин В6), фитотерапию (тысячелистник, крапива, подорожник, зверобой, кровохлебка, кукурузные рыльца, земляничный лист), раствор АТФ внутримышечно в сочетании с тиосульфатом магния (по 0,5 г 3 раза в сутки), этамзилат. Гемотрансфузии и переливания плазмы неэффективны.
Собственные наблюдения
В ГКДЦ “Ювента” в 2010 г. с диагнозом МКПП обратились 234 пациентки, что составило 6 % в структуре нарушений МЦ. Диагноз МКПП ставили пациенткам моложе 18 лет с менструальным возрастом до 3 лет, не имевшим в анамнезе беременностей и на момент кровотечения – специфических гинекологических воспалительных заболеваний. У всех пациенток при обращении продолжительность кровотечения была больше 8 дней, объем кровопотери превышал нормальную менструацию или кровянистые выделения носили беспорядочный характер.
После консультации и обследования 15 пациенток были направлены для лечения и дальнейшего наблюдения к районным детским гинекологам и в молодежные консультации, 14 пациенток были госпитализированы в отделение детской гинекологии ДГБ № 5. Показаниями к госпитализации в первую очередь были осложненные формы МКПП с выраженной анемизацией (гемоглобин менее 70 г/л). Наряду с этим госпитализировали пациенток, проживавших в отдаленных районах города или в неблагополучных социально-бытовых условиях, а также при первой явке в Центр в вечернее время, перед выходными или праздничными днями. Наблюдались в ГКДЦ с диагнозом МКПП и получили лечение в 2010 г. 205 пациенток. В структуре диспансерной группы с нарушениями менструального цикла МКПП составили 23,9 %.
На первом этапе лечения МКПП гемостатическая терапия в период кровотечения 57 пациенткам осуществлялась в условиях дневного стационара ГКДЦ. В отсутствие показаний к инфузионной терапии и пребыванию в дневном стационаре 38 пациенток (из 205) получали лечение амбулаторно под наблюдением гинеколога-эндокринолога.
В дневном стационаре всем пациенткам независимо от результатов УЗИ органов малого таза лечение начинали с комплексной симптоматической гемостатической терапии. На первом этапе (1–3-й день) у всех пациенток на фоне терапии отмечено уменьшение объема кровопотери. Только две пациентки в связи с усилением кровотечения на фоне проводимой терапии и выраженной анемизации были переведены в стационар постоянного пребывания, 31 пациентке в связи с недостаточностью клинического эффекта и отсутствием полного гемостаза была назначена гормональная гемостатическая терапия.
Комплекс лечебных мероприятий, проведенных пациенткам с МКПП в условиях дневного стационара:
В том случае если в течение 5–7 дней эффект от проводимой негормональной гемостатической терапии отсутствовал или был недостаточным, пациенткам назначали гормональный гемостаз: Ригевидон по 1 таблетке в сутки (редко по 2–3 таблетки в сутки) 21 день или при скудных кровянистых выделениях и подозрении на гиперплазию эндометрия Норколут по 1–2 таблетке в сутки течение 6–10 дней.
На фоне гормональной терапии у всех пациенток был достигнут гемостатический эффект. В связи с отсутствием показаний к хирургическому гемостазу диагностические выскабливания полости матки не проводились.
При анализе случаев неэффективности симптоматической гемостатической терапии и необходимости применения гормональной гемостатической терапии отмечено, что неудовлетворительный результат при использовании негормональной гемостатической терапии чаще всего наблюдался:
В настоящее время все пациентки находятся под диспансерным наблюдением на втором (амбулаторном) этапе ведения МКПП – получают комплексную терапию с целью профилактики рецидивов. В течение 12 месяцев наблюдения повторные кровотечения отмечены в 2 случаях на фоне лечения и у 4 пациенток при нарушении условий реабилитации. Во всех случаях рецидивов гемостаз достигнут с использованием гормональных препаратов.
Заключение
Ведение больных с МКПП в условиях дневного стационара позволяет получать гемостатический эффект при проведении комплексной консервативной гемостатической терапии у 99 % пациенток, причем почти в 80 % случаев без использования гормональных препаратов. При выборе метода лечения для уменьшения времени на получение гемостатического эффекта и снижение количества рецидивов следует обращать внимание на особенности клинического течения заболевания, данные УЗИ органов малого таза и комплексность терапевтического воздействия.
Информация об авторах:
Гоготадзе Ирина Николаевна – кандидат медицинских наук, доцент кафедры детской гинекологии и женской репродуктологии
ФПК и ПП Санкт-Петербургской государственной педиатрической медицинской академии.
E-mail: irinagogotadze@rambler.ru;
Кротин Павел Наумович – доктор медицинских наук, профессор, главный врач Санкт-Петербургского государственного
учреждения здравоохранения “Городской консультативно-диагностический центр для детей «Ювента» (репродуктивное здоровье)”.
E-mail: juventa@front.ru
Литература
1. Беляева Л.Е., Шебеко В.И. Гинекологическая эндокринология: патофизиологические основы. М., 2009. С. 30–43, 82–4.
2. Гоготадзе И.Н. Ювенильные кровотечения. Методическое пособие. СПб., 2004.C. 22.
3. Гуркин Ю.А. Детская и подростковая гинекология: Руководство для врачей. М., 2009. С. 268–301.
4. Коколина В.Ф. Детская и подростковая гинекология. М., 2006. С. 174–228.
5. Коколина В.Ф. Гинекологическая эндокринология детского и подросткового возраста: Руководство для врачей, 4-е изд. М., 2005. С. 174–89.
6. Кулаков В.И., Уварова Е.В. Стандартные принципы обследования и лечения детей и подростков с гинекологическими заболеваниями и нарушениями полового развития. М., 2004.
7. Lethaby A, Augood C, Duckitt K. Nonsteroidal anti-inflammatory drugs for heavy menstrual bleeding. Cochrane Database Syst Rev 2002;1.
8. Lethaby A, Farquhar C, Cooke I. Antifibrinolitics for heavy menstrual bleeding. Cochrane Database Syst Rev 2000;4.
9. Pediatric and Adolescent gynecology. In: Evidence-based Clinical Practice/C. Sultan (ed.). Montpellier, 2004:270.