Много бактерий в моче у женщин чем лечить
Много бактерий в моче у женщин чем лечить
Бактериальный цистит – самое частое заболевание в «женской» урологии. По разным данным, от него страдают 10 – 40% женщин.
Бактериальный цистит считается хроническим при наличии 3-х и более рецидивов в год.
Чаще всего вызывается уропатогенными штаммами кишечной палочки. Эти бактерии обитают в кишечнике и проникают в мочевой пузырь через кожу промежности и влагалище.
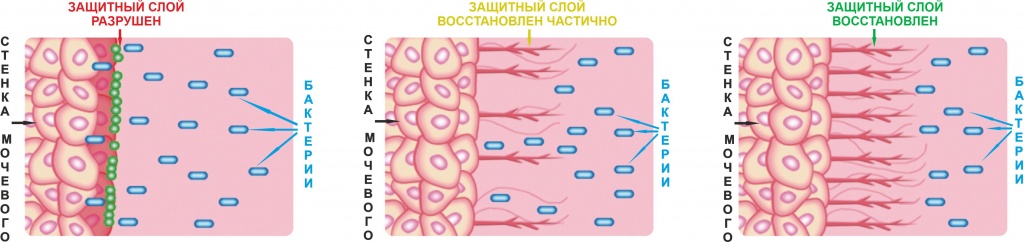
Внутренняя оболочка мочевого пузыря покрыта защитным слоем из гиалуроновой кислоты и хондроитинсульфата, который предохраняет слизистую мочевого пузыря от воздействия токсичных компонентов мочи и прикрепления бактерий.
Рецидивы хронического бактериального цистита подтверждаются результатами анализа мочи:
Для экспресс-диагностики хронического бактериального рецидивирующего цистита в домашних условиях, можно купить специальные тест-полоски.
Также необходим посев мочи на микрофлору – для определения возбудителя цистита.
ПРОФИЛАКТИКА И ЛЕЧЕНИЕ
Для предотвращения рецидивов цистита хорошо зарекомендовали себя прием препаратов с гиалуроновой кислотой или введение в мочевой пузырь гиалуроновой кислоты.
Гиалуроновая кислота – основной компонент защитного гликозаминогликанового слоя мочевого пузыря. Введение ее в мочевой пузырь восстанавливает защитную оболочку, благодаря чему бактерии не могут прикрепиться к стенке мочевого пузыря.
Также для профилактики рецидивов бактериального цистита эффективна Д-Манноза и клюквенные проантоцианидины.
Полезное видео «Цистит: причины, диагностика и лечение»
—>
Не стоит ставить диагноз самостоятельно и тем более заниматься самолечением.
В диагностике и лечении лучше довериться профессионалам!
Мы используем файлы cookie: это помогает сайту работать лучше. Если Вы продолжаете использовать сайт, то этим выражаете свое согласие с Пользовательским соглашением.
Инфекции мочевыводящих путей у взрослых
Инфекции мочевыводящих путей (ИМП) являются причиной более чем 8 миллионов визитов к врачам ежегодно и около пяти процентов всех посещений врачей. 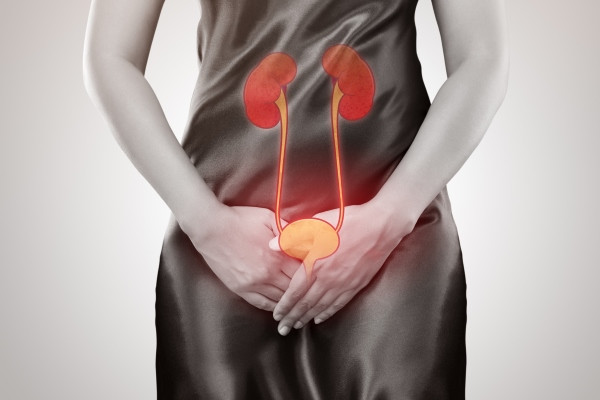
Несколько слов о мочевой системе здорового человека
В органах мочевой системы образуется и накапливается моча, являющаяся одним из продуктов жизнедеятельности нашего тела. Моча образуется в почках и проходит вниз по мочеточникам в мочевой пузырь. Мочевой пузырь служит резервуаром для хранения мочи, которая затем опорожняется через уретру. Мочеиспускательный канал заканчивается на пенисе у мужчин и области выше влагалища у женщин.
Мочеточники представляют собой две мышечные трубки, которые транспортируют мочу в мочевой пузырь.
Нормальная моча стерильна и не содержит бактерий. Тем не менее, бактерии могут попасть в мочу из уретры и далее проследовать в мочевой пузырь.
Симптомы инфекции мочевых путей
Если у вас есть инфекция мочевыводящих путей (ИМП), слизистая оболочка мочевого пузыря и мочеиспускательного канала становится воспаленной и раздраженной также, как и горло во время простуды. Возможна боль внизу живота и тазовой области, учащенное мочеиспускание c жжением в уретре. Во время мочеиспускания возможно выделение всего нескольких капель мочи, несмотря на отчетливый позыв. Вы также можете обнаружить, что ваша моча приобрела неприятный запах и помутнела.
Почечные инфекции часто сопровождаются лихорадкой и болью в спине. Эти инфекции необходимо лечить своевременно, потому как почечная инфекция может быстро распространиться по кровотоку и привести к опасным для жизни состояниям.
ИМП часто классифицируются как простые (неосложненные) или осложненные. Об осложненных ИМП можно говорить в случае аномалий мочевых путей или в случае когда бактерии, вызывающие инфекцию, устойчивы к большинству антибиотиков.
Каковы причины инфекций мочевых путей?
Большое количество бактерий живут в ректальной области, а также на нашей коже. Бактерии могут попасть в мочу из уретры, оттуда попасть в мочевой пузырь и даже оказаться в почках.
Подобно тому, как некоторые люди более склонны к простудам, многие из нас склонны к ИМП. У женщин, которые прошли через менопаузу отмечаются изменения в слизистой оболочке влагалища и снижение эстрогена, что повышает вероятность ИМП. Женщины в постменопаузе с ИМП могут извлечь пользу от гормональной терапии. Некоторые женщины генетически предрасположены к инфекциям мочевых путей.
Половой акт увеличивает частоту инфекций мочевых путей.
Женщины, которые используют спирали, имеют повышенный риск по сравнению с теми кто использует другие формы контрацепции. Использование презервативов с спермицидным гелем также ведет к увеличению инфекций мочевых путей у женщин. В целом, женщины более склонны к инфекции мочевых путей, потому что имеют более короткую, чем у мужчин уретру, таким образом, бактерии преодолевают незначительное расстояние до мочевого пузыря.
Вероятнее всего получить инфекцию мочевых путей в случае аномалий мочевыводящих путей или в случае инструментальных манипуляций (к примеру, уретральный катетер).
Эндокринные заболевания, такие как диабет, повышают риск ИМП из-за ослабления иммунной системы и, следовательно, снижения сопротивляемости организма к инфекции.
Анатомические аномалии в мочевых путях также могут привести к ИМП. Эти нарушения часто встречаются у детей в раннем возрасте, но также возможны и у взрослых.
Так, как же определить инфекции мочевыводящих путей?
Если вы обеспокоены этим вопросом, то вам следует обратиться к врачу.
Основными видами диагностики ИМП являются лабораторные анализы крови и мочи. Образец мочи исследуют под микроскопом, определяя признаки инфекции – бактерии или лейкоциты в моче. Рекомендуется взять посев мочи для определения микрофлоры и чувствительности к антибиотикам.
Если вы обнаружили кровь в моче, вам следует незамедлительно обратиться к врачу. Кровь в моче может быть связана с инфекцией, но она также может быть проявлением других грозных заболеваний, таких как мочекаменная болезнь или опухоли мочевого пузыря, почек.
Как лечить инфекции мочевых путей?
Простые ИМП, как правило, лечат с помощью короткого курса пероральных антибиотиков. Трехдневный курса антибиотиков бывает вполне достаточно.Тем не менее, некоторые инфекции нуждаются в более длительной терапии вплоть до нескольких недель. В зависимости от типа используемых антибиотиков принимают одну дозу лекарства в день или до четырех ежедневных доз. Несколько доз лекарства могут избавить вас от боли или частых позывов к мочеиспусканию, но вы все равно должны завершить полный курс лечения назначенный вашим врачем, даже если все симптомы уже прошли. Если ИМП полностью не долечить, они могут вернуться и не раз. Вы также должны помнить, что необходимо выпивать много жидкости.
Если у Вас осложненная ИМП, то необходим более продолжительный прием антибиотиков и лекарств, улучшающих ваше состояние. Почечные инфекции, как правило, рассматриваются как осложненные ИМП.
Что можно ожидать после лечения инфекций мочевыводящих путей?
Неосложненная ИМП обычно проходит после нескольких дней антибиотикотерапии и вам не обязательно сдавать анализ мочи на посев, чтобы доказать, что она ушла. Если у вас осложненная ИМП, посев мочи обязателен как до, так и после лечения.
Часто задаваемые вопросы:
Что с моими почками, если у меня ИМП?
Если ИМП лечить на ранних стадиях, то проблем никаких не будет. Периодически повторяющиеся или не до конца пролеченные ИМП могут привести к изменениям в почках, если не устранены в кратчайшие сроки.

Большинство ИМП переносятся однократно и больше никогда не повторяются. Некоторые пациенты имеют анатомические и генетические предрасположенности, что, как правило, делают одного человека более восприимчивым, чем другого.
Как избежать инфекций мочевых путей?
Есть несколько простых шагов, которые женщины могут использовать, чтобы избежать инфекций мочевых путей:
Когда стоит беспокоиться?
Если у вас симптомы ИМП продолжают сохраняться после лечения, или у вас есть симптомы ИМП, сопровождающиеся тошнотой и рвотой, то вам следует незамедлительно обратиться к врачу. Если вы когда-нибудь увидите кровь в моче, вам следует также обратиться к врачу.
Что делать, если я беременна?
Если вы беременны и у вас симптомы ИМП, то вам следует срочно обратиться к врачу. ИМП во время беременности может поставить здоровье матери и ребенка в опасность, если не решить эту проблему быстро и правильно.
Если ИМП постоянно повторяются, я смогу когда нибудь от них избавиться?
Если у вас возникли рецидивирующие инфекции мочевых путей (три и более в год), то вы должны обратиться к врачу для дальнейшей углубленной диагностики. Возможно могут понадобиться дополнительные методы лучевой диагностики, чтобы исключить любые аномалии мочевыводящих путей.
Также, может понадобиться более длительный курс антибиотиков в меньших дозах или прием антибиотиков после полового акта.
Бактерии в моче. Почему их не нужно лечить
Бессимптомная бактериурия — это выделение определенного количества бактерий в порции правильно собранной мочи у пациента без признаков и симптомов воспаления мочевыводящих путей.
Диагноз бессимптомной бактериурии устанавливается по результатам посева мочи — при выявлении в ней концентрации бактерий ≥10 5 в двух последовательных анализах у женщин и в одном анализе у мужчин.
Распространенность бессимптомной бактериурии у женщин увеличивается с возрастом — от 1% у школьниц до >20% у женщин старше 80 лет.
Существует взаимосвязь между наличием бактерий в моче и сексуальной активностью: например, исследования показали, что у сексуально активных женщин распространенность бессимптомной бактериурии выше, чем у монахинь того же возраста.
При этом у молодых здоровых женщин бессимптомная бактериурия редко длится дольше нескольких недель.
В норме моча стерильна, однако при определенных условиях может быть хорошей средой для размножения бактерий, например, при сахарном диабете.
Наличие в общем анализе мочи бактерий не говорит об обязательном высевании какой-либо бактерии при бактериологическом анализе (при посеве мочи). Точно так же повышенное количество лейкоцитов не всегда свидетельствует о наличии бактерий в моче.
У мужчин бессимптомная бактериурия встречается редко. Выявление бактерий в моче возможно у 6-15% пожилых мужчин старше 75 лет. При наличии бессимптомной бактериурии у молодых мужчин рекомендовано дообследование с целью исключения бактериального простатита.
Лечить бессимптомную бактериурию не надо.
Лечение бессимптомной бактериурии не требуется, потому что:
Лечение бессимптомной бактериурии показано у небольшой группы пациентов:
С беременными не все однозначно. По статистике, 2-10% беременных женщин ставят диагноз бессимптомная бактериурия. Часто, при наличии бактерий в общем анализе мочи или наличии бактерий в низком титре (например, 10³), женщине сходу назначается антибиотик, который, скорее всего, совсем не нужен.
Дело в том, что большинство исследований по диагностике и лечению бессимптомной бактериурии у беременных относится к 70-80-м годам прошлого века. По их результатам у 20-30% беременных с ББ развивается острый пиелонефрит, который сопряжен с невынашиванием беременности, низкой массой плода и другими неблагоприятными факторами. Но за прошедшие десятилетия изменились многие факторы, и современные исследования (правда, немногочисленные) показывают низкий риск развития пиелонефрита у беременных женщин с бессимптомной бактериурией — около 3%!
В официальном гайдлайне Европейской ассоциации урологов и в российских рекомендациях указано, что лечить бессимптомную бактериурию у беременных необходимо. Возможно, с ростом качественных исследований по этой теме рекомендации поменяются. А пока показаны короткие курсы антибактериальной терапии для уменьшения частоты побочных эффектов. Возможно использование фосфомицина (Монурал) или антибиотика пенициллинового либо цефалоспоринового ряда (Амоксиклав, Супракс).
Бактериурия
Бактериурия – это лабораторный симптом, характеризующий присутствием бактерий в моче. Чаще всего это свидетельствует об инфекции мочевыводящих путей (почек, мочевого пузыря), однако может являться безобидной лабораторной находкой. Клинические проявления могут быть разнообразными – от абсолютно бессимптомного течения до ярко выраженных признаков (повышения температуры тела, боли в пояснице, расстройства мочеиспускания). Наличие бактериальной флоры в моче исследуется несколькими способами – физико-химическими, бактериологическими и т.д. Коррекция бактериурии осуществляется назначением антибактериальных препаратов.
Классификация
В зависимости от количества бактерий некоторые специалисты условно выделяют незначительную и выраженную бактериурию. В клинической практике используется только одна классификация, позволяющая определить тактику лечения пациента:
Причины бактериурии
Нарушение подготовки к анализу
Довольно распространенная причина бактериурии. Неправильная подготовка к сдаче анализа мочи, особенно невыполнение или нетщательный туалет наружных половых органов может привести к ложноположительным результатам. Также неправильной считается сдача анализа мочи в период менструации. Кровь, являясь питательной средой для бактерий, создает благоприятную среду для их размножения.
При использовании нестерильной посуды для сбора мочи возможна контаминация пробы посторонней флорой. Для сдачи мочи в бактериологическую лабораторию на посев рекомендуется применять специальные пробирки с консервантами (борной кислотой, формиатом и боратом натрия), стабилизирующими бактериальный состав мочи.
Бессимптомная бактериурия
Обнаружение в моче бактериальной флоры без клинико-лабораторных признаков инфекционно-воспалительных заболеваний МВП встречается у 1-5% здоровых женщин пременопаузального возраста, у 2-10% беременных, у 4-20% здоровых пожилых мужчин и женщин. У молодых здоровых мужчин бессимптомная бактериурия практически никогда не наблюдается.
Такие возрастно-половые особенности бактериурии связаны с анатомо-физиологическими особенностями женской урогенитальной системы, изменениями гормонального фона в период беременности и наступления менопаузы, а также с возрастными изменениями местного иммунитета. Бессимптомная бактериурия является доброкачественным состоянием и не требует никакого вмешательства, за исключением некоторых пациентов, входящих в группу высокого риска по развитию инфекции МВП.
Инфекции мочевых путей
Наиболее частая причина бактериурии – острые, хронические и рецидивирующие формы инфекций МВП. Возбудителями данных патологий выступают преимущественно грамотрицательные энтеробактерии – кишечная палочка, клебсиелла, протеи. Очень редко инфекции мочеполовой системы вызываются грамположительной флорой – стафилококками, энтерококками. Инфицирование происходит несколькими путями. Самым распространенным признан восходящий путь – через мочеиспускательный канал в мочевой пузырь и/или почки.
Реже возможен гематогенный или лимфогенный путь. Данный вариант возникает при наличии в организме дополнительного очага инфекции – пневмония, инфекции ротовой полости, ЛОР-органов. Степень бактериурии может быть различной, она не коррелирует с тяжестью заболевания и исчезает практически с первых дней лечения при правильно подобранных антибактериальных препаратах.
Инфекции половых органов
Бактериурия при инфекциях мужских и женских половых органов встречаются очень редко. Они вызываются неспецифической условно-патогенной грамотрицательной и грамположительной флорой (кишечной палочкой, энтерококками, анаэробными бактериями) и часто протекают совместно с циститом, уретритом. Выраженность бактериурии никак не связана с интенсивностью воспалительного процесса.
Стоит отметить, что в случае инфекционных заболеваний половых органов, вызванных бактериями, провоцирующими венерические болезни, такие как хламидиоз, микоплазмоз, гонорея, бактериурия не развивается. Данные инфекции диагностируются другими специальными методами исследования.
Факторы риска бактериурии
К данной группе относятся заболевания или состояния, способствующие появлению в моче микроорганизмов:
Диагностика
Существует несколько диагностических способов для выявления бактериурии. Необходимая правильная подготовка перед сдачей анализа. В конкретной клинической ситуации лечащим врачом выбирается определенное исследование либо комбинация методов:
Микроскопия, нитритный тест и проточная цитометрия считаются ориентировочными методами выявления бактериурии, а микробиологический посев и – подтверждающим. Важный момент – в случае получения роста бактерий, достигающих клинически значимого титра (выше 10х5 колониеобразующих единиц на мл) при посеве, обязательно определяется чувствительность к антибактериальным препаратам. Это необходимо для подбора терапии.
Помимо обнаружения бактериурии, для дифференцирования этиологии ее возникновения, требуются дополнительные исследования:
Коррекция
При обнаружении бактериурии требуется обращение к врачу для проведения коррекции. Бессимтомная бактериурия в подавляющем большинстве случаев не требует лечения. Исключение составляют беременные женщины, пациенты с установленными мочевыми катетерами, больные с плохо контролируемым сахарным диабетом – данным больным показана антибактериальная терапия. При симптоматической бактериурии рекомендуется следующее лечение:
Прогноз
Бактериурия сама по себе не может служить предиктором клинического исхода. Прогноз напрямую определяется основным заболеванием – наиболее благоприятный при бессимптомной бактериурии, циститах, уретритах. Часто возникающий пиелонефрит способствует формированию конкрементов в почках. При тяжелом двустороннем пиелонефрите могут развиться серьезные жизнеугрожающие осложнения – карбункул, абсцесс почки, гидронефроз. Крайне редким и наиболее фатальным последствием пиелонефрита является уросепсис.
Инфекция мочевых путей в пожилом возрасте (старше 65 лет) и ее коррекция в амбулаторной практике
Инфекция мочевыводящих путей (ИМП) — инфекционно-воспалительный процесс в мочевыводящих путях (мочеточники, мочевой пузырь, уретра) без вовлечения в патологический процесс паренхимы почек.
Инфекции мочевой системы широко распространены в пожилом возрасте. Этому способствует ряд факторов: изменение нормальных анатомо-физиологических особенностей органов малого таза (пролапс тазовых органов), несостоятельность эпителия мочевыводящих путей, уменьшение образования слизи, ослабление местного иммунитета, нарушения микроциркуляции, увеличение загрязнения в области уретры в результате недержания мочи, недержания кала, старческого слабоумия (несоблюдение правил личной гигиены).
Частота встречаемости ИМП у пожилых людей значительно выше, чем у молодых. По крайней мере, 20% женщин и 10% мужчин старше 65 лет имеют мочевую инфекцию. В сравнении с молодыми людьми, среди которых наличие мочевой инфекции в 30 раз чаще встречается у женщин, у пожилых людей соотношение встречаемости заболевания женщина/мужчина снижается до уровня 2:1.
Наиболее частым возбудителем мочевых инфекций является кишечная палочка, реже встречаются другие грамотрицательные микроорганизмы, а также стафилококки и энтерококки. В ряде случаев ИМП обусловлены хламидиями, уреаплазмой, а также грибковой флорой.
Примерно у 20% больных наблюдаются микробные ассоциации, частое сочетание — кишечная палочка и энтерококк. В течение болезни может наблюдаться смена возбудителя инфекционного процесса, в результате появляются полирезистентные формы микроорганизмов. Это особенно опасно при бесконтрольном и бессистемном применении антибактериальных препаратов. Следует отметить, что собственная мочевая флора, присутствующая и в норме в мочевыводящих путях, при поступлении в стационар очень быстро (за двое-трое суток) замещается на внутрибольничные резистентные штаммы. Поэтому инфекции, развивающиеся в стационаре, оказываются куда более тяжелыми, чем развивающиеся в домашних условиях.
Помимо «обычной» бактериальной флоры, ИМП нередко вызываются протопластами и L-формами бактерий.
Уропатогенными свойствами обладают микробы с наличием на клеточной мембране р-фимбрий, способствующих лучшей адгезии микроорганизма на эпителии мочевыводящего тракта с последующим восхождением по нему. Некоторые микробы обладают гемолизирующими свойствами, снижающими эффективность иммунной защиты, а также способностью расщеплять мочевину, вызывая ощелачивание мочи и риск формирования конкрементов.
Для возникновения ИМП необходимы предрасполагающие факторы со стороны макроорганизма и наличие микробного агента.
Клинические проявления ИМП варьируют от тяжелого воспалительного до бессимптомного течения. Наиболее часто пациенты жалуются на болезненность и чувство жжения в уретре, учащенное, болезненное мочеиспускание (в начале акта мочеиспускания), иррадиацию боли в промежность, выделения из уретры (слизисто-гнойные или кровянистые). При лабораторном исследовании наблюдаются: изменения в общем анализе крови (ускорение СОЭ, воспалительный бактериальный сдвиг в лейкоцитарной формуле), в общем анализе мочи (слизь, умеренное количество белка, лейкоциты), в биохимическом анализе крови отмечается повышение титра С-реактивного протеина, имеется наклонность к гиперкоагуляции крови. У части больных обнаруживаются нарушения функциональных показателей клубочкового и канальцевого аппарата. При цистоскопии находят изменения на слизистой мочевого пузыря. Кардинальным признаком инфекции мочевой системы считается бактериурия свыше 105 микробных тел в 1 мл мочи, собранной из средней части струи при свободном утреннем мочеиспускании, или любая степень бактериурии в моче, полученной при надлобковой пункции.
При острых ИМП и обострениях хронических главным принципом лечения является незамедлительность антимикробной терапии во избежание повреждающего действия микробного воспаления на почки. Поэтому стартовый препарат выбирается, как правило, эмпирически, на основе знаний этиологической характеристики вероятных возбудителей и их потенциальной чувствительности к данному препарату, а также исходя из опыта предшествовавшего лечения, клинической симптоматики, возраста больного, доступности лекарственных средств, с учетом возможных побочных действий. При отсутствии клинического эффекта через 3 дня эмпирической терапии проводится ее коррекция со сменой антибиотика, учитывая данные посева мочи. При легком течении ИМП обычно используются пероральные формы антимикробных препаратов. При тяжелом течении рекомендуется «ступенчатая» терапия, которая предусматривает использование в течение первых 3–5 дней парентеральных препаратов с последующей их сменой по мере купирования воспалительного процесса на пероральные препараты. Среднетяжелые и тяжелые формы ИМП рекомендуется лечить в условиях стационара.
Пенициллины
Для эмпирической терапии ИМП в настоящее время рекомендуется применение «защищенных» пенициллинов на основе амоксициллина с клавулановой кислотой (Амоксициллин, Аугментин, Амоксиклав), поскольку к ним сохраняется высокая чувствительность Escherichia сoli мочи (96–97%). У больных с незначительным снижением скорости клубочковой фильтрации (СКФ) дозы «защищенных» пенициллинов могут не подвергаться корректировке. При снижении СКФ менее 50 мл/мин (по формуле Кокрофта) дозы этих препаратов должны быть уменьшены на 25–75%. Препараты вводятся в 2–3 приема, пероральные формы могут применяться во время еды с целью предупреждения побочных действий в виде расстройств желудочно-кишечного тракта (тошнота, рвота, диарея), которые встречаются в 0,2–1,5% случаев. Как и при любой антибактериальной терапии, возможны аллергические реакции, чаще в виде кожной сыпи.
Режим дозирования:
Амоксициллин — внутрь, по 500 мг 3 раза в сутки; максимальная суточная доза — 6 г. При снижении СКФ до 10–30 мл/мин (у пациентов с хронической болезнью почек) препарат вводят в суточной дозе 1 г, затем — по 0,5 г каждые 12 ч; при СКФ менее 10 мл/мин — 1 г, затем по 0,5 г каждые 24 ч. У больных в состоянии анурии суточная доза не должна превышать 2 г. Больным, находящимся на гемодиализе, назначают дополнительно 2 г препарата: 0,5 г во время сеанса гемодиализа и 0,5 г после его окончания.
Аугментин — внутрь, по 500 мг 3 раза в сутки. При нарушении функции почек проводят коррекцию режима дозирования в зависимости от СКФ.?При СКФ больше 30 мл/мин коррекция дозы не требуется, при СКФ 10–30 мл/мин — 25 мг/кг 2 раза в сутки, при СКФ менее 10 мл/мин — 20 мг/кг 1 раз в сутки.
При проведении гемодиализа Аугментин применяют из расчета 25 мг/кг 1 раз/сут и дополнительно 12,5 мг/кг в конце диализа, затем 25 мг/кг/сут, поскольку суточная концентрация амоксициллина и клавулановой кислоты снижается.
Нельзя назначать Аугментин более 14 дней без оценки целесообразности продолжения терапии.
Амоксиклав — внутрь, по 375 или 625 мг (в зависимости от тяжести инфекции) 3 раза в сутки.
Максимальная суточная доза — 6 г. При почечной недостаточности необходимо уменьшение дозы или увеличение интервала между приемами (при СКФ 10–30 мл/мин интервал между приемами — 12 ч, менее 10 мл/мин — 24 ч).
Цефалоспорины
Основным механизмом действия цефалоспоринов, как и пенициллинов, является нарушение синтеза клеточной стенки бактерий за счет угнетения активности фермента транспептидазы. По данным АРМИДа, цефалоспорины III–IV поколения обладают высокой активностью в отношении E. coli. Резистентность последней не превышала 3,9%, причем не было выявлено резистентных штаммов к цефтазидиму и цефтибутену (III поколение), а к цефепиму (IV поколение) она составляла всего 0,9%. Цефтазидим, цефтибутен и цефепим были наиболее активными цефалоспоринами в отношении Klebsiella pneumoniae и Proteus spp. Наиболее активными в отношении Enterobacter spp. обладает цефепим. Резистентность к нему бактерий в 2–3 раза ниже, чем к другам цефалоспоринам. В отношении Pseudomonas aeruginosa наиболее активными цефалоспоринами были цефтазидим и цефепим.
Из пероральных препаратов наиболее высокая активность отмечалась у цефтибутена, превосходящая некоторые парентеральные цефалоспорины в отношении ряда грамотрицательных возбудителей.
Однако следует учитывать, что цефалоспорины, в отличие от амоксициллина/клавуланата, не действуют на энтерококки, которые являются возбудителями внебольничных форм ИМП.
Цефтазидим — внутрь, по 1–2 г каждые 8 ч или по 2 г каждые 12 ч; в тяжелых случаях — 6 г/сут. При нетяжелых инфекциях и ИМП — 0,5–1 г 2 раза в сутки. На фоне дисфункции почек (в зависимости от тяжести поражения) — 1 г через 12 или 24 ч либо 0,5 г каждые 24–48 ч.
Цефтибутен — внутрь, разовая доза для взрослых составляет 200–400 мг каждые 8 часов. Взрослым пациентам с почечной недостаточностью требуется коррекция дозы: при CКФ 49–30 мл/мин 200 мг в сутки или 400 мг через 48 ч; 29–5 мл/мин — 100 мг/сут или 400 мг через 96 ч. Пациентам, находящимся на гемодиализе (2–3 процедуры в неделю), назначают 400 мг или 9 мг/кг в конце каждого диализа.
Цефепим — внутрь, при нормальной функции почек — 0,5–1 г (при тяжелых инфекциях до 2 г) 2–3 раза в день. Курс лечения 7–10 дней и более. При нарушении функции почек дозу корректируют в зависимости от клиренса креатинина. Пациентам, находящимся на диализе, после каждого сеанса необходимо вводить повторную дозу, равную исходной.
При лечении пожилых пациентов цефалоспоринами необходимо контролировать функцию почек, вычисляя скорость клубочковой фильтрации, для предупреждения осложнений со стороны ЦНС (энцефалопатия, полинейропатия).
Макролиды
Для клинической практики максимальный интерес представляет активность макролидов в отношении грамположительных кокков и внутриклеточных возбудителей (кампилобактерий, микоплазм, легионелл, хламидий). Группа макролидов считается наименее токсичными антибиотиками.
Механизм антибактериального действия макролидов связан с нарушением синтеза белка рибосомами микробной клетки, в результате чего формируется выраженный бактериостатический эффект. В высоких концентрациях макролиды способны оказывать и бактерицидное действие в отношении бета-гамолитического стрептококка группы А, пневмококка, возбудителей коклюша и дифтерии. Макролиды обладают умеренной противовоспалительной и иммуномодулирующей активностью.
Рокситромицин, кларитромицин, азитромицин, джозамицин оказывают выраженный бактериостатический (при больших концентрациях и бактерицидный) эффект на Streptococcus spp., Staphylococcus spp., Bacillus anthracis, Corynebacterium diphtheriae, Haemophilus influenza, Shigella spp. Bordetella pertussis, Legionella spp., Chlamydia trachomatis, Mycoplasma spp., Ureaplasma urealyticum, Treponema pallidum, Borrelia burgdorferi.
Рокситромицин — внутрь, 300 мг/сут в 1–2 приема. Длительность курса зависит от показаний к применению, тяжести инфекционного процесса и активности возбудителя (от 5–12 дней). При нарушении функции печени и почек может потребоваться снижение дозы. При тяжелой печеночной недостаточности — 150 мг 1 раз в сутки.
Кларитромицин — внутрь. Режим дозирования и продолжительность курса лечения определяются индивидуально с учетом показаний, тяжести течения инфекции, чувствительности возбудителя. По 250–500 мг 2 раза в сутки; курс лечения — 6–14 дней. У больных с почечной недостаточностью (при СКФ менее 30 мл/мин или концентрации сывороточного креатинина более 3,3 мг/100 мл) дозу следует снижать в 2 раза. Максимальная длительность лечения у пациентов этой группы — не более 14 дней.
Азитромицин — внутрь (за 1 ч до или через 2 ч после еды), принимают 1 раз в сутки 1 г однократно.
Сульфаниламиды
Сульфаниламидные препараты — группа химиотерапевтических средств широкого противомикробного спектра действия. Сульфаниламидные препараты — производные амида сульфаниловой кислоты. В основе механизма антибактериального действия сульфаниламидных препаратов лежит блокада синтеза фолиевой кислоты в бактериях с последующим нарушением образования нуклеотидов, подавлением жизнедеятельности и размножения микроорганизмов.
Бисептол (Ко-тримоксазол) — комбинированный противомикробный препарат широкого спектра действия, в состав которого входят: сульфаниламид — сульфаметоксазол и производное диаминопиримидина — триметоприм.
Блокируя разные этапы биосинтеза фолиевой кислоты в микробной клетке, оба компонента препарата — триметоприм и сульфаметоксазол — не просто потенцируют бактериостатические эффекты друг друга, а приводят к появлению бактерицидного действия Бисептола.
Бисептол активен в отношении многих грамположительных и грамотрицательных микроорганизмов, являющихся основными этиологическими агентами при инфекциях мочевой системы: Staphylococcus spp., Streptococcus spp., Listeria monocytogenes, Neisseria gonorrhoeae, E. coli, Shigella spp., Salmonella spp., Yersinia spp., Klebsiella spp., а также против простейших Toxoplasma gondii, Pneumocystis carinii.
Применение рекомендуемых доз и продолжительность курса терапии Ко-тримоксазола (Бисептола) редко сопровождается серьезными осложнениями. Все же, в связи с биотрансформацией сульфаметоксазола в печени и последующей элиминацией через почки, возможно образование в ренальных канальцах кристаллов его ацетилированных метаболитов, которые нарушают функционирование тубулярных отделов нефрона и, в тяжелых случаях, могут привести к развитию интерстициального нефрита. Обильное щелочное питье предупреждает данные осложнения. При терапии Бисептолом должно обязательно контролироваться количество потребляемой жидкости. У пациентов с нарушениями функции почек, при которых клиренс эндогенного креатинина снижается до 30 мл/мин и ниже, должна использоваться половина возрастной нормы.
При тяжелом течении инфекций — по 480 мг 3 раза в сутки, при хронических инфекциях поддерживающая доза — 480 мг 2 раза в сутки. Минимальная длительность лечения — 4 дня; после исчезновения симптомов терапию продолжают в течение 2 дней. При хронических инфекциях курс лечения более длительный. Для профилактики рецидивов хронических ИМП — 480 мг 1 раз в сутки на ночь. Продолжительность лечения — 3–12 мес. При почечной недостаточности доза зависит от величины СКФ: при СКФ свыше 25 мл/мин — стандартная доза; при 15–25 мл/мин — стандартная доза в течение 3 дней, затем половину стандартной дозы. При СКФ менее 15 мл/мин назначают половину стандартной дозы только на фоне гемодиализа.
Нитрофураны
В течение многих лет препаратами выбора при микробно-воспалительных заболеваниях почек в амбулаторных условиях являются нитрофурановые препараты. Они эффективны в отношении грамположительных и грамотрицательных микробов. По данным АРМИДа, нитрофурантоин обладает высокой активностью в отношении E. coli (резистентность — 2,1%). Медленное развитие резистентности к нитрофуранам микробной флоры, малая токсичность сделали их незаменимыми для инфекции мочевой системы. Вследствие низких концентраций в паренхиме почек, нитрофурантоин используется только при остром цистите или вторичном пиелонефрите на фоне аномалий развития мочевой системы для предупреждения реинфицирования. Нитрофураны являются ингибиторами биосинтеза нуклеиновых кислот, акцепторами кислорода.
Нитрофурантоин (Фурадонин) ингибирует синтез ДНК и РНК, протеинов, препятствует нормальному образованию цитомембран, тормозит анаэробный метаболизм.
Фуразидин (Фурагин) обладает бактериостатическим действием, блокирует ферментные системы микроорганизмов.
В Институте органического синтеза АН Латвии на основе калиевой соли фуразидина в сочетании с магния карбонатом в соотношении 1:1 была разработана оптимизированная лекарственная форма Фурагина для перорального применения под торговым названием «Фурамаг». Магния карбонат препятствует превращению калиевой соли фуразидина в кислой среде желудка в фуразидин и обеспечивают в тонкой кишке более полное всасывание препарата в виде хорошо растворимой калиевой соли. Резистентность микроорганизмов к Фурамагу развивается крайне медленно, а бактериостатический эффект в 2 раза выше, чем у растворимого Фурагина. Фурамаг, в отличие от других антимикробных средств, не угнетает, а наоборот, стимулирует иммунную систему организма за счет активации системы комплемента и фагоцитарной активности лейкоцитов. Фурамаг обладает широким спектром действия, активен по отношению к грамотрицательной и грамположительной флоре, воздействует на стафилококки, Enterobacter aerogenes, Citrobacter spp., Proteus mirabilis, а наибольшую активность проявляет против E. coli. В отличие от других нитрофуранов, Фурамаг малотоксичен, даже аллергические реакции в виде кожной сыпи отмечаются крайне редко. Препарат рекомендуется принимать после еды, запивая большим количеством жидкости. При длительном использовании Фурамага желательно назначать витамины группы В. Назначается препарат в следующих дозах: для лиц пожилого возраста (старше 65 лет) по 0,05 г 3 раза в день курсом от 7 до 14 дней.
Учитывая изменение нормальных анатомо-физиологических особенностей органов малого таза, несостоятельность эпителия мочевыводящих путей, уменьшение образования слизи, ослабление местного иммунитета, увеличение загрязнения в области уретры, антибактериальную терапию у пожилых людей необходимо назначать, консультируясь с врачом-гинекологом или урологом.
При выборе оптимального антибактериального средства у больных пожилого возраста в первую очередь следует учитывать следующие факторы:
Длительность антимикробной терапии
Длительность антимикробной терапии инфекций мочевой системы должна быть оптимальной, до полного подавления активности возбудителя. Многочисленными исследованиями доказано, что длительность антимикробной терапии у лиц старше 65 лет с ИМП не должна быть меньше 7 дней. Оптимальная продолжительность начального курса лечения ИМП, если не исключен пиелонефрит, составляет 10–14 дней. Наличие аномалий развития органов мочевой системы, пузырно-мочеточниковый рефлюкс, уретроцеле и др. определяют более длительные сроки непрерывной антибактериальной терапии (до 4 недель и более). Короткий курс лечения показан пациентам, имеющим локальную симптоматику ИМП.
Эффективность антибактериальной терапии
Признаками эффективности антибактериальной терапии у пожилых пациентов с ИМП в активной фазе являются следующие:
При отсутствии клинического улучшения в течение 48 часов от начала лечения рекомендуется:
Антибактериальную терапию необходимо проводить в комбинации с препаратами, усиливающими местный иммунитет (Полиоксидоний, Виферон). Отличительной особенностью этих препаратов служит способность их воздействовать на иммунную систему в зависимости от ее состояния у конкретного пациента, т.?е. повышение исходно сниженных или понижение исходно повышенных показателей, что делает возможным назначение препарата без предварительного иммунологического исследования. Применение Полиоксидония в комплексной терапии позволяет повысить эффективность и сократить продолжительность лечения, значительно уменьшить использование антибиотиков, глюкокортикостероидов, удлинить срок ремиссии. Использовать Виферон и Полиоксидоний рекомендуется в виде суппозиторий.
Во время лечения необходимо проводить следующие исследования:
Фитотерапия при инфекциях мочевых путей
Пролит
Пролит — это комплекс из лекарственных трав, обладающих высокой биологической активностью по отношению к мочевыводящей системе человека.
Лекарственные травы, входящие в состав Пролита:
Пролит рекомендован в качестве БАД к пище — как источник органических кислот, дубильных веществ, калия. Способствует улучшению функционального состояния мочевыводящей системы и положительно влияет на состояние обмена веществ у людей, страдающих мочекаменной болезнью.
Препарат Пролит имеет две формы выпуска. Пролит пилюли № 100 удобен для подбора меньшей дозировки препарата, рекомендован на начальных этапах терапии МКБ, для профилактики, при назначении пожилым пациентам. Пролит Супер капсулы № 60 — это улучшенная формула препарата, в составе которой использованы более концентрированные экстракты лекарственных трав.
Бруснивер
Применяют при лечении острых и хронических заболеваний мочеполовой области и кишечника.
Бруснивер комбинированное средство растительного происхождения, обладающее антимикробной активностью.
В состав растительного сбора входят: брусники листья, зверобоя трава, череды трехраздельной трава, шиповника плоды.
Способ применения и дозы:
Внутрь или местно, в виде свежеприготовленного отвара или настоя. Отвар: один брикет (8 г) заливают 500 мл кипящей воды, настаивают в течение 1 ч и кипятят под крышкой на слабом огне в течение 15 мин, охлаждают при комнатной температуре в течение 45 мин. Настой: один брикет заливают в термосе 500 мл кипящей воды и настаивают не менее 2 ч. Полученное этими способами водное извлечение процеживают и применяют в теплом неразбавленном (внутрь, микроклизмы) или разбавленном в 2 раза (орошения, спринцевания, ванночки, примочки) виде. Внутрь назначают в дозах 1/4–1/3 стакана 3–4 раза в сутки. Наружно применяют в теплом виде. При этом для орошений, спринцеваний, ванночек отвар или настой разбавляют в 2–4 раза, для микроклизм используют по 25–50 мл неразбавленного теплого отвара (настоя).
ЦистоТранзит
ЦистоТранзит концентрат напитка — для очищения и улучшения функционального состояния почек и мочевыводящих путей.
ЦистоТранзит содержит биологически активные вещества, которые:
Растительные компоненты БАД «ЦистоТранзит», очищая почки, улучшают их состояние, что способствует более эффективной работе почек.
В состав Цистотранзита входят: трава хвоща полевого, трава золотарника канадского, трава горца птичьего, цветки ромашки, плоды клюквы.
Богатые кремнием соединения хвоща в организме образуют защитные коллоиды, препятствующие кристаллизации минеральных компонентов и затрудняющие образование мочевых камней.
Трава золотарника канадского (золотая розга) способствует растворению камней в почках и мочевом пузыре.
Благодаря растворимым соединениям кремниевой кислоты трава горца птичьего (спорыша) препятствует образованию мочевых камней. Спорыш способствует отхождению конкрементов из почек и мочевого пузыря.
Действие ромашки обусловлено комплексом веществ, содержащихся в цветочных корзинках. Полифенольное соединение ромашки, а также кумарины оказывают умеренное спазмолитическое действие.
Клюква сохраняет питательные и витаминные свойства благодаря содержанию в ягодах бензойной кислоты, обладающей противомикробными свойствами. Пектиновые вещества клюквы легко образуют нерастворимые соединения — хелаты — с тяжелыми и радиоактивными металлами, способствуя их детоксикации и выведению из организма.
Способ применения и дозы:
1 чайную ложку (5 мл) концентрата напитка растворить в 1 стакане (250 мл) воды, принимать взрослым 4 стакана в день. Допускается дневную дозу концентрата напитка — 4 чайные ложки (20 мл) — растворить в 1 литре воды и принимать в течение дня. Продолжительность приема — 20 дней. Рекомендуется повторять прием 4 раза в год (каждый сезон).
В. В. Смирнов, доктор медицинских наук, профессор
И. С. Мавричева, кандидат медицинских наук
А. Е. Гаврилова